引用本文: 趙玥, 齊艷, 姚牧笛, 姚進. 動脈瘤型毛細血管擴張癥伴黃斑水腫患眼抗血管內皮生長因子藥物治療前后黃斑區血流密度觀察. 中華眼底病雜志, 2020, 36(1): 10-14. doi: 10.3760/cma.j.issn.1005-1015.2020.01.003 復制
動脈瘤型毛細血管擴張癥(1型Mac-Tel)是一種以中心凹旁視網膜毛細血管擴張為特征的視網膜血管異常性疾病,導致患者視力下降的主要原因是黃斑水腫及硬性滲出。抗VEGF藥物治療可通過抑制VEGF表達,穩定血管壁、減輕血管滲漏,從而減輕黃斑水腫,改善視力預后。OCT血管成像(OCTA)具有實時、快速、無創及高分辨率等特點,可清晰顯示視網膜各層毛細血管結構,同時可分層定量測量視網膜血流密度[1-2]。有文獻報道,1型Mac-Tel的血管畸形病變主要位于深層毛細血管,可見顯著擴張改變,同時視網膜淺層毛細血管網密度降低[2]。但目前國內鮮有關于評價抗VEGF藥物治療1型Mac-Tel療效的報道。因此,我們對一組接受抗VEGF藥物治療的1型Mac-Tel患者進行了OCTA檢查,旨在觀察其治療前后黃斑區血流密度變化,以評價抗VEGF藥物治療效果。現將結果報道如下。
1 對象和方法
回顧性臨床研究。患者均獲知情并簽署書面治療同意書。2016年1月至2017年12月于南京醫科大學附屬眼科醫院檢查確診的1型Mac-Tel伴黃斑水腫患者14例14只眼納入研究。其中,男性6例6只眼,女性8例8只眼;均為單眼發病。年齡20~47歲,平均年齡為(35.3±9.3)歲。
納入標準:(1)眼底、OCT、FFA檢查后確診為1型Mac-Tel;(2)均伴有黃斑區視網膜水腫,同時可伴有病灶周圍硬性滲出;(3)玻璃體腔注射抗VEGF藥物治療,每一個月1次,連續3個月;(4)OCTA圖像質量指數≥6/10。排除標準:(1)同時伴有視網膜出血、糖尿病視網膜病變、視網膜靜脈阻塞、視網膜前膜、葡萄膜炎、老年性黃斑變性等其他視網膜或脈絡膜疾病;(2)既往6個月內接受過眼底激光光凝、光動力療法或其他玻璃體視網膜手術治療;(3)明顯影響眼底觀察的屈光間質混濁;(4)年齡>50歲;(5)隨訪時間<3個月。
所有患眼均行BCVA、裂隙燈顯微鏡、間接檢眼鏡、眼底彩色照相、FFA、頻域OCT及OCTA檢查。BCVA檢查采用Snellen視力表并轉換為logMAR視力記錄。
采用日本Topcon公司TRC 50DX照相機行眼底彩色照相;采用德國Heidelberg公司Spectralis HRA共聚焦視網膜血管造影儀行FFA檢查。采用美國Optovue公司RTVue-XR Avanti OCT儀行黃斑區OCT及OCTA檢查。掃描范圍3 mm×3 mm,掃描速度70 000 A/s,光源波長840 nm,頻寬45 nm。每次A掃描包含304×304條B掃描線。單次OCTA圖像采集包含1次水平掃描疊加1次垂直掃描,以去除眼球運動偽跡。設備自帶軟件(Version 2017)自動測量淺層毛細血管層(SCP)、深層毛細血管層(DCP)的血流密度,黃斑中心凹無血管區范圍300 μm寬度內血流密度(FD-300)及黃斑中心凹視網膜厚度(CMT)。所有檢查均由同一名經驗豐富的眼科特檢醫師完成;檢查前與患者充分溝通,檢查過程中自然瞬目,避免固視差、淚膜破裂等影響結果的因素。
治療后1周,1、3個月以及停止治療后2個月采用治療前相同的設備和方法行相關檢查。對比觀察抗VEGF藥物治療前后視網膜SCP、DCP的血流密度和FD-300變化。
采用SPSS 20.0軟件進行統計學分析。所有計量資料均行正態分布檢驗,正態分布資料以均數±標準差( ±s)表示。治療前及治療后不同時間CMT,SCP、DCP血流密度和FD-300比較采用配對 t 檢驗;FD-300與CMT之間的相關性采用Pearson相關性分析。P<0.05為差異有統計學意義。
±s)表示。治療前及治療后不同時間CMT,SCP、DCP血流密度和FD-300比較采用配對 t 檢驗;FD-300與CMT之間的相關性采用Pearson相關性分析。P<0.05為差異有統計學意義。
2 結果
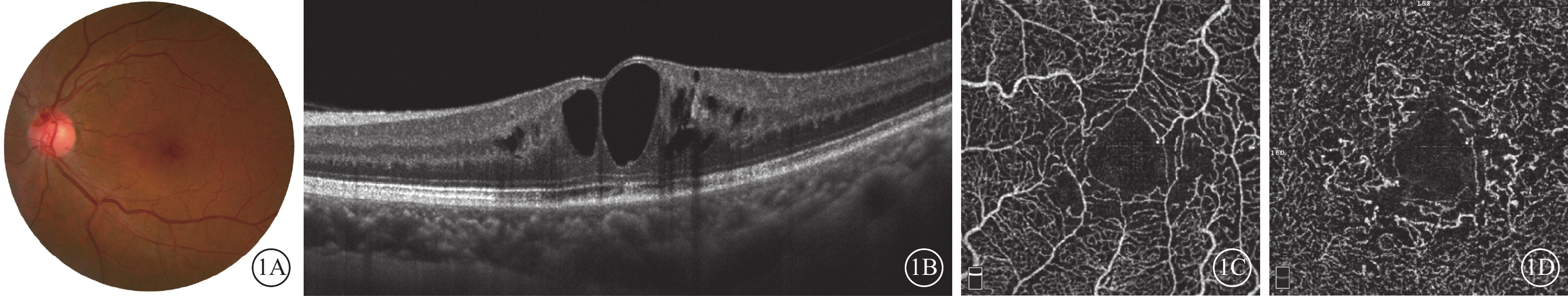
治療前,患眼平均logMAR BCVA為 0.69±0.07。眼底可見滲出性黃斑中心凹旁毛細血管擴張(圖1A),范圍大于或小于1 DD,周圍伴有硬性滲出。FFA檢查,黃斑區周圍毛細血管擴張,晚期熒光素明顯滲漏。頻域OCT檢查,黃斑區視網膜囊樣水腫,外核層可見毛細血管擴張呈小結石樣強反射(圖1B),外層結構基本完整。平均CMT為(468.43±26.59)μm。OCTA檢查,黃斑區淺層、深層毛細血管均擴張明顯,末端呈小球樣膨隆改變,且深層毛細血管擴張程度較淺層更為顯著(圖1C,1D)。其對應en-face OCT可見淺層、深層視網膜囊樣水腫程度及范圍。SCP、DCP平均血流密度分別為(50.99±1.19)%、(43.79±1.44)%,FD-300為(50.73±1.16)%。DCP血流密度顯著降低,FD-300因顯著的毛細血管擴張而增高。
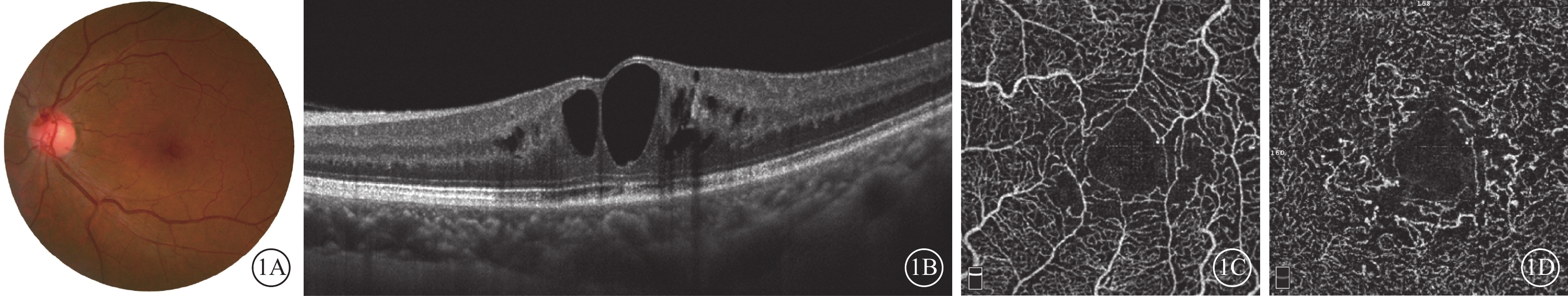 圖1
1型Mac-Tel患者左眼彩色眼底、頻域OCT、OCTA像。1A示彩色眼底像,黃斑區毛細血管擴張伴水腫。1B示圖1A同眼頻域OCT像,黃斑區視網膜囊樣水腫,外核層可見毛細血管擴張呈小結石樣強反射。1C、1D分別示圖1A同眼SCP、DCP OCTA像,SCP可見拱環周圍毛細血管間隙增大,無血流區形成;DCP毛細血管異常擴張,末端呈小球樣膨隆改變
圖1
1型Mac-Tel患者左眼彩色眼底、頻域OCT、OCTA像。1A示彩色眼底像,黃斑區毛細血管擴張伴水腫。1B示圖1A同眼頻域OCT像,黃斑區視網膜囊樣水腫,外核層可見毛細血管擴張呈小結石樣強反射。1C、1D分別示圖1A同眼SCP、DCP OCTA像,SCP可見拱環周圍毛細血管間隙增大,無血流區形成;DCP毛細血管異常擴張,末端呈小球樣膨隆改變
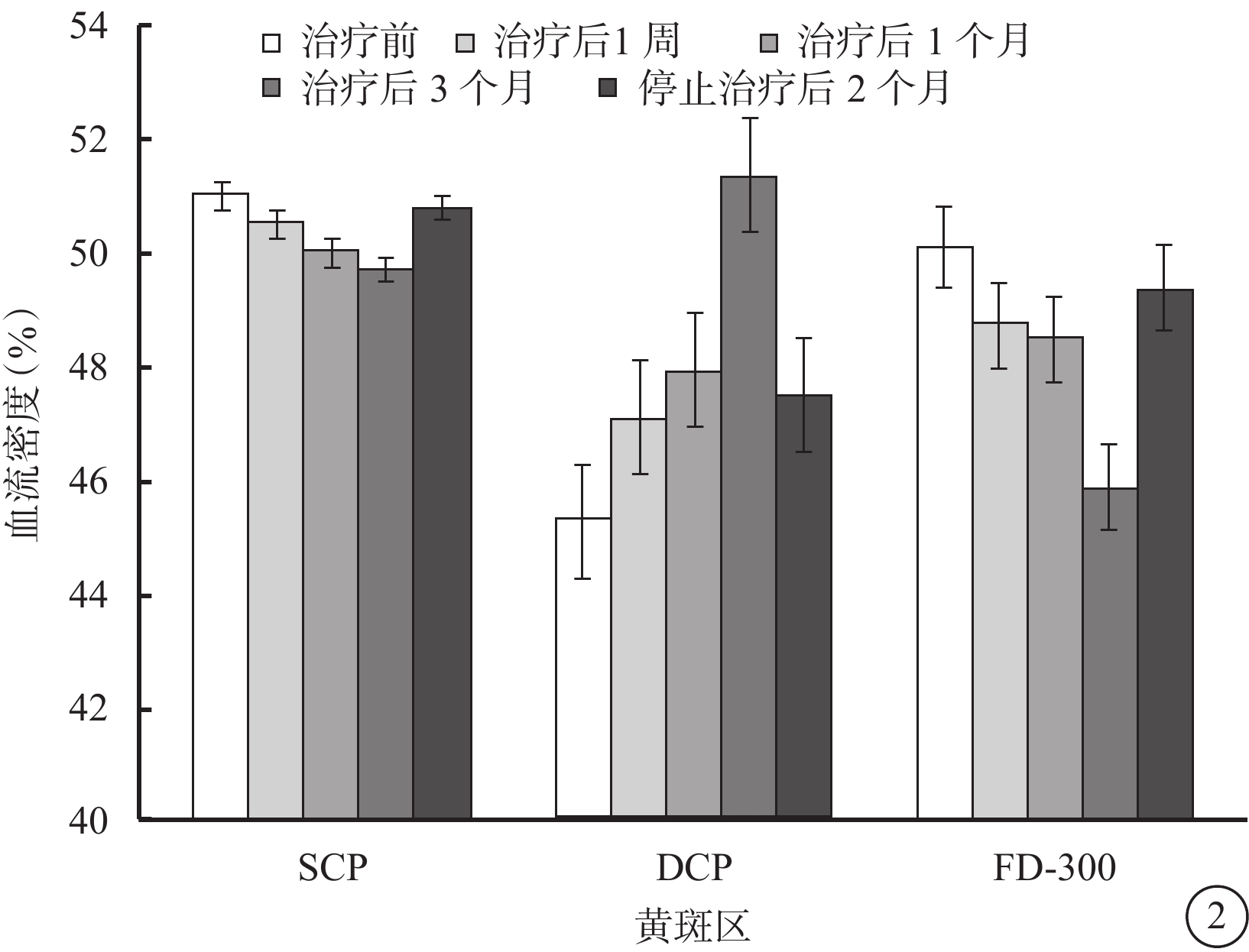
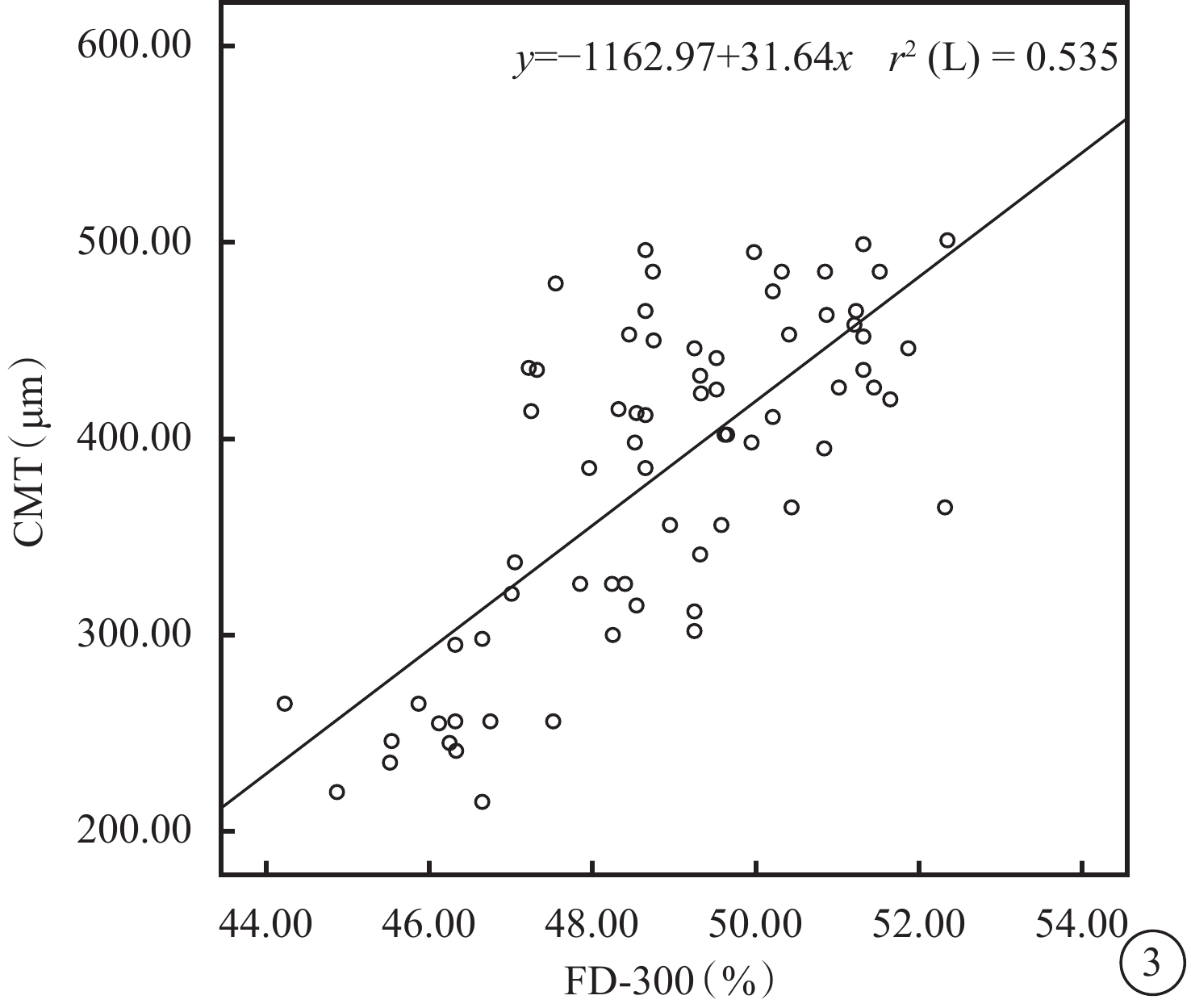
治療后1周,1、3個月和停止治療后2個月與治療前BCVA、CMT、DCP血流密度、FD-300比較,差異均有統計學意義(logMAR BCVA:t=6.77、13.30、16.99、9.51,P=0.00、0.01、0.00、0.01;CMT:t=6.99、15.88、26.10、6.50,P=0.00、0.01、0.01、0.00;DCP:t=6.75、8.61、15.12、7.63,P=0.00、0.01、0.01、0.00;FD-300:t=11.86、13.08、14.36、4.41,P=0.00、0.01、0.01、0.03)。治療前SCP血流密度與停止治療后2個月比較,差異無統計學意義(t=1.36,P=0.19);其余各治療后時間點比較,差異均有統計學意義(t=5.50、6.84、6.27,P=0.00、0.01、0.01)(表1,圖2)。Pearson相關性分析結果顯示,FD-300與CMT呈顯著正相關(r2=0.54,P=0.04)(圖3)。
 ±s)
±s)
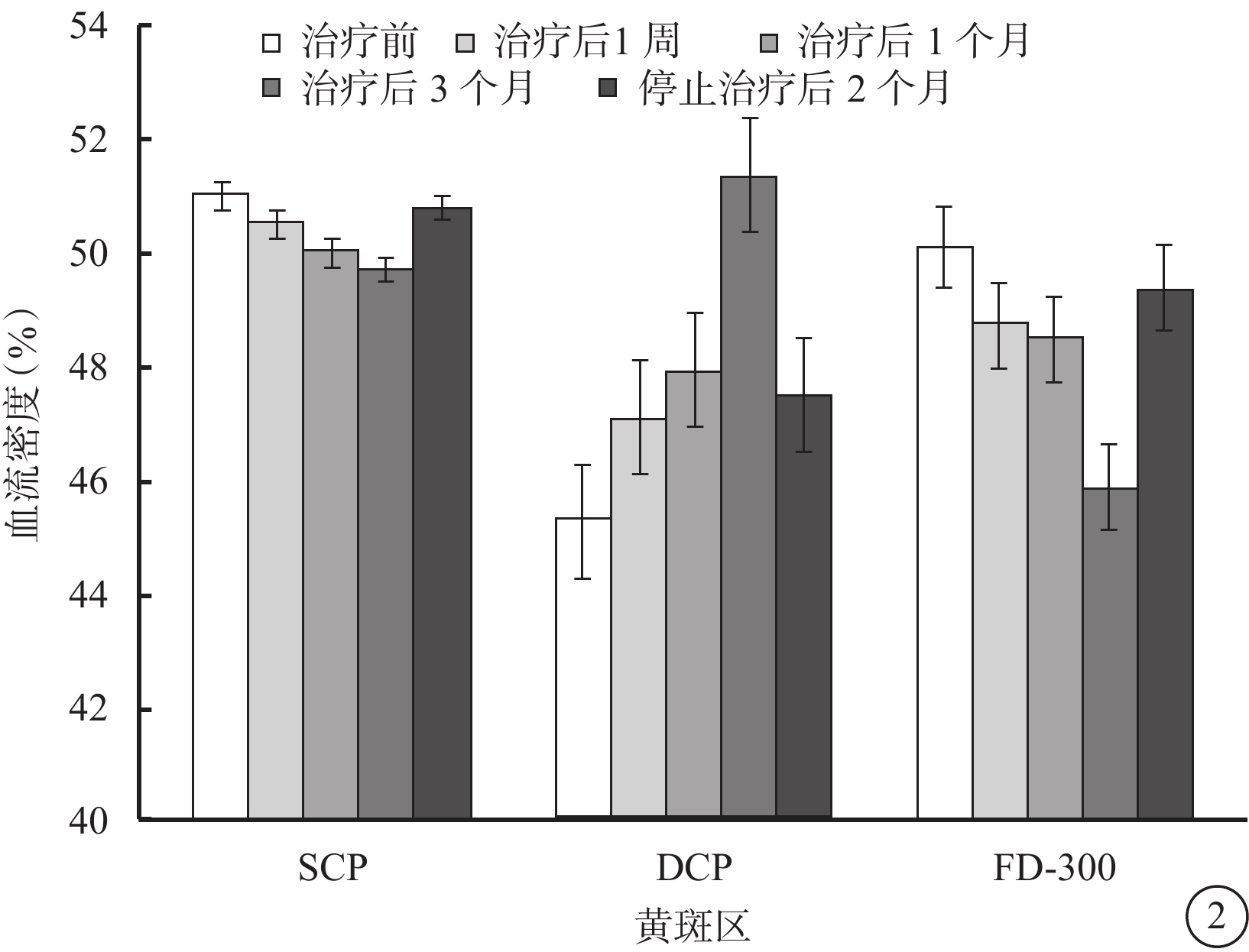 圖2
患眼治療前后黃斑區SCP、DCP血流密度及FD-300比較
圖2
患眼治療前后黃斑區SCP、DCP血流密度及FD-300比較
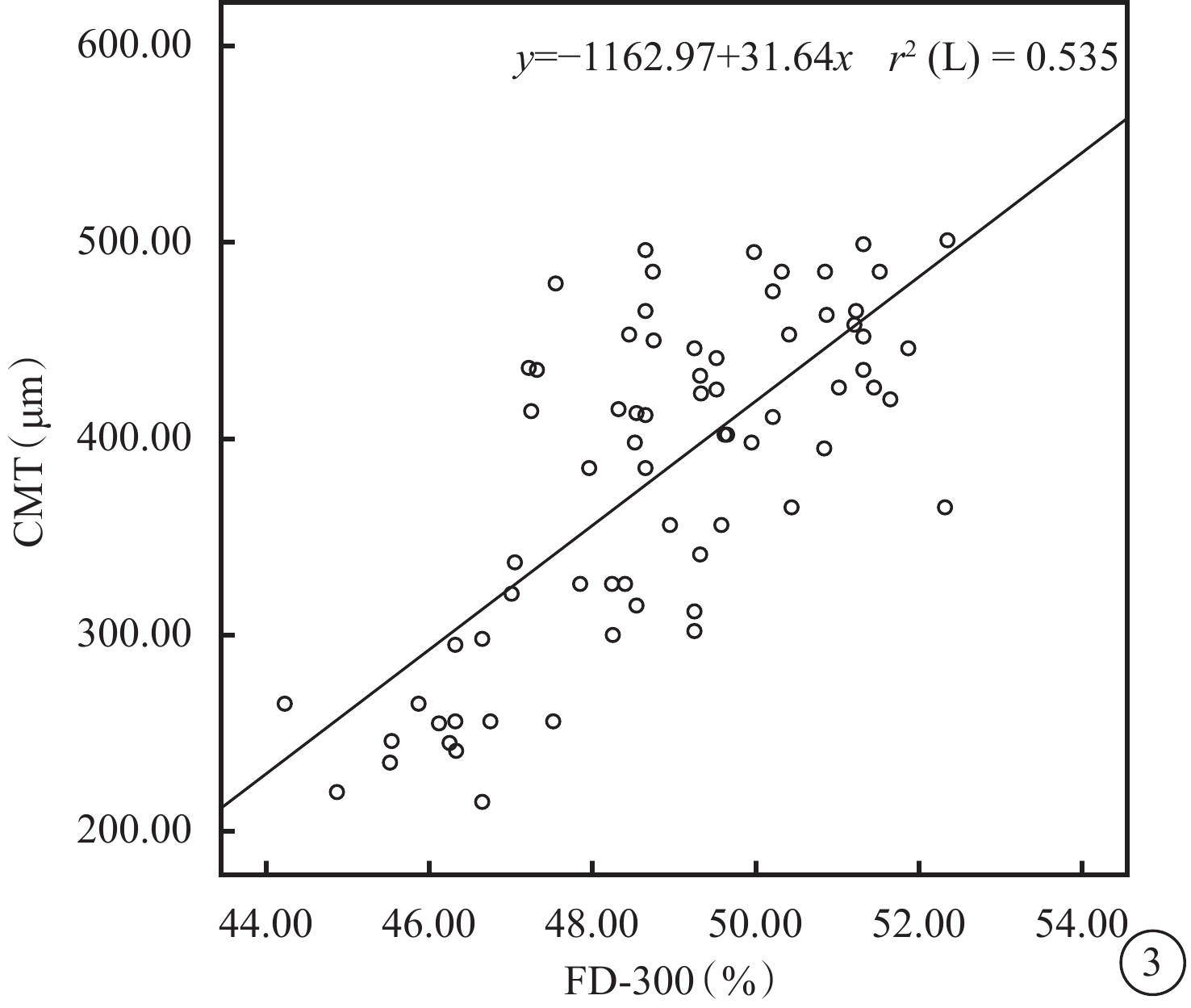 圖3
患眼FD-300與CMT相關性分析散點圖
圖3
患眼FD-300與CMT相關性分析散點圖
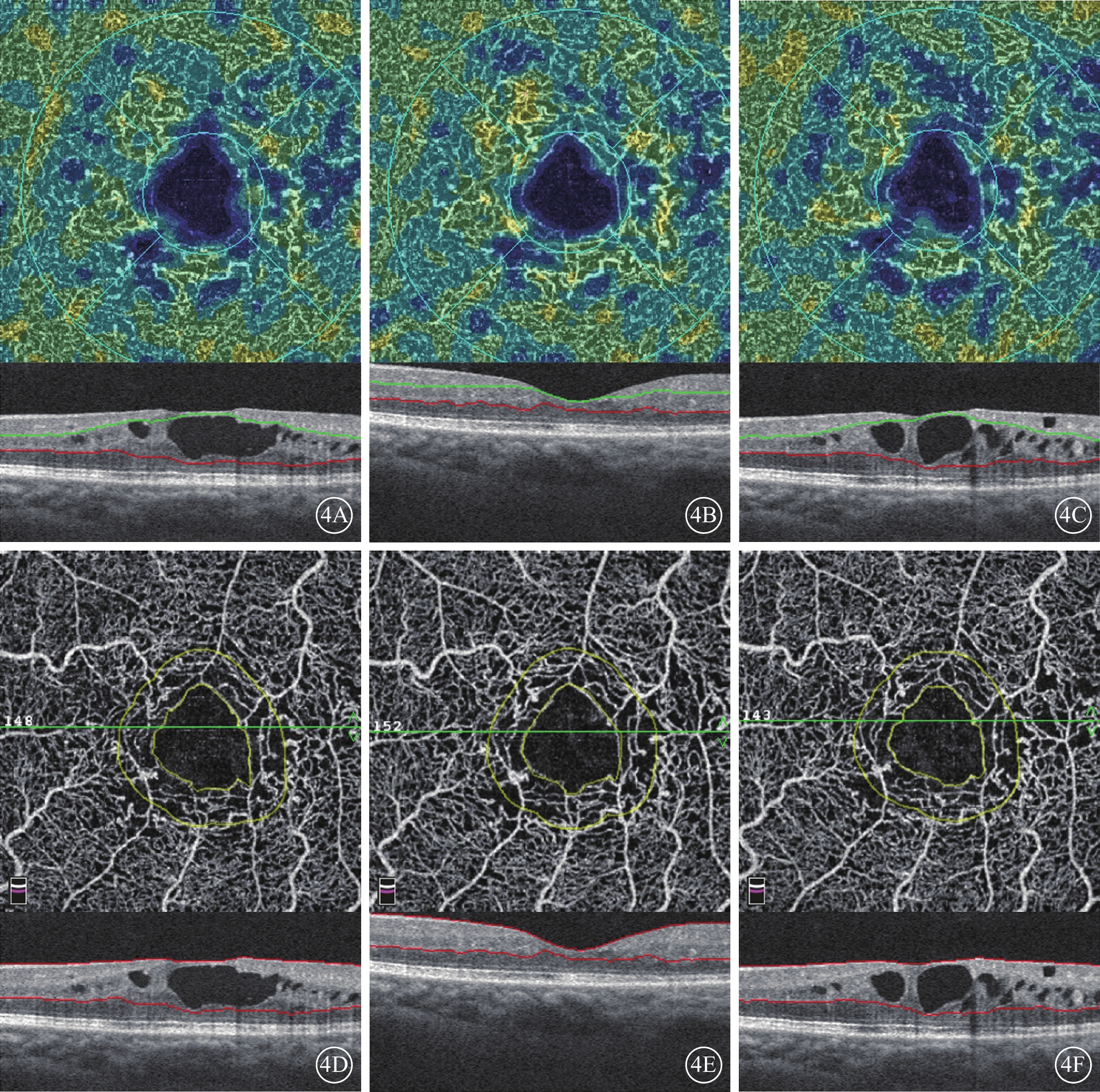
治療后3個月,黃斑水腫較治療前顯著減輕,中心凹形態基本恢復。DCP血流密度增加,FD-300降低。停止治療后,黃斑水腫復發12只眼;深層毛細血管擴張,DCP血流密度降低,FD-300升高(圖4)。
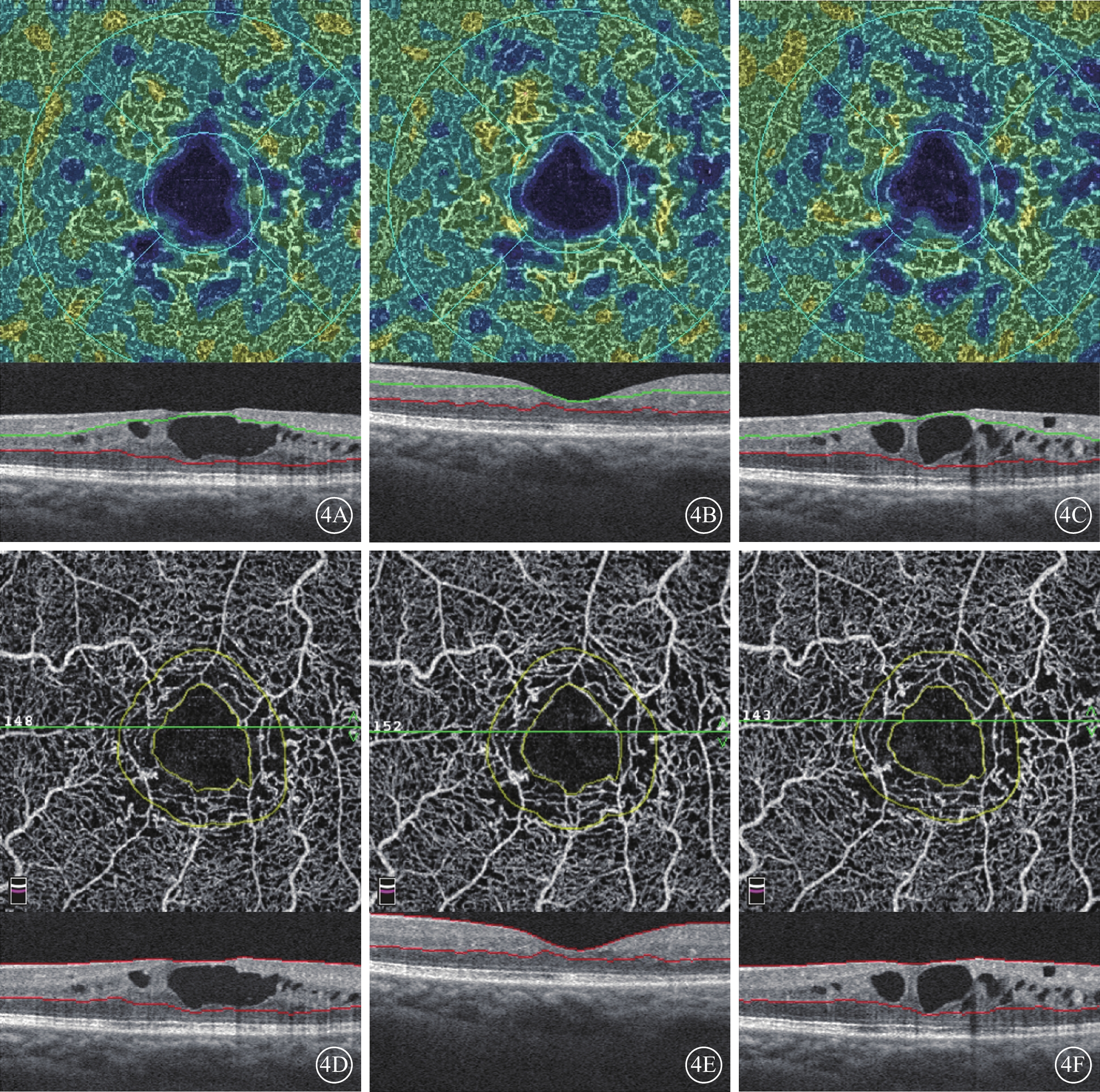 圖4
1型Mac-Tel患者抗VEGF藥物治療前后OCTA像,其下為對應en-face OCT像。4A~4B分別示治療前,治療后1周、3個月DCP血流密度,可見水腫顯著時,血流密度相應降低;4D~4F分別示治療前,治療后1周、3個月FD-300,可見水腫顯著時,FD-300相應升高
圖4
1型Mac-Tel患者抗VEGF藥物治療前后OCTA像,其下為對應en-face OCT像。4A~4B分別示治療前,治療后1周、3個月DCP血流密度,可見水腫顯著時,血流密度相應降低;4D~4F分別示治療前,治療后1周、3個月FD-300,可見水腫顯著時,FD-300相應升高
3 討論
特發性中心凹旁毛細血管擴張癥目前發病機制不明[3],Gass和Blodi[4]認為可能是視網膜毛細血管的基底膜增厚致營養缺乏,視網膜內神經膠質纖維丟失,導致新生血管形成及RPE移位。Gass和Blodi[4]將其分為3組6個亞型,其后Yannuzzi等[5]提出簡易分型,包括1型Mac-Tel和中心凹旁型毛細血管擴張癥(2型Mac-Tel)。1型Mac-Tel多表現為累及黃斑中心凹旁1~2 DD的毛細血管擴張,可伴有不同程度的黃斑水腫和滲出;頻域OCT檢查可見黃斑水腫和囊樣改變,外核層大量異常擴張的毛細血管呈小結石樣強反射;FFA可觀察到黃斑受累部位的毛細血管網呈微血管瘤樣和囊樣擴張,晚期熒光素滲漏。OCTA相較于FFA對毛細血管細節成像更清晰,并且通過分層分析后發現血管病變主要位于DCP。
本研究結果顯示,黃斑區淺層、深層視網膜毛細血管均呈異常擴張,SCP由于毛細血管網的異常改變及無血流區的形成導致毛細血管間隙增大[2],而DCP的異常擴張較淺層更為顯著。經抗VEGF藥物治療后,黃斑水腫減輕、BCVA提高,黃斑區毛細血管擴張狀態也相應可得到改善。隨著黃斑水腫減輕,DCP血流密度升高,結果與Toklu等[6]觀察一致。但本次同時發現FD-300與CMT呈顯著相關。其原因我們推測可能是由于1型Mac-Tel的病變多位于黃斑中心凹旁,而FD-300反映的正是黃斑中心凹300 μm范圍的血流密度;血流密度的定義為由血流像素標記的面積百分比,因此血管管徑的擴張導致抗VEGF藥物治療前FD-300水平較高,而治療后,血管擴張緩解降低了FD-300水平。因此,FD-300對1型Mac-Tel毛細血管擴張或緩解變化的靈敏度高于其他量化參數。由此我們認為,FD-300對1型Mac-Tel毛細血管擴張以及水腫的變化具有重要臨床意義。
FFA不能獨立顯示深層毛細血管病變,且由于熒光素滲漏,淺層毛細血管的形態也無法清晰顯示。OCTA提供了更詳細、更多層次的病變信息,可以無創快捷幫助臨床了解治療前后黃斑區毛細血管及動脈瘤等細微變化;隨訪模式可以直觀對比評價治療效果。本研究結果顯示,抗VEGF藥物治療可有效減輕黃斑水腫及提高視力,但僅能在一段時間內維持,不能徹底改善深層毛細血管擴張狀態。
本研究存在以下不足,樣本量較小,隨訪時間短,且缺乏與正常對照組之間的比較,因此還有待今后更多樣本的積累和更長時間的隨訪,以便進一步評估OCTA在1型Mac-Tel診斷和隨訪中的確切作用。
動脈瘤型毛細血管擴張癥(1型Mac-Tel)是一種以中心凹旁視網膜毛細血管擴張為特征的視網膜血管異常性疾病,導致患者視力下降的主要原因是黃斑水腫及硬性滲出。抗VEGF藥物治療可通過抑制VEGF表達,穩定血管壁、減輕血管滲漏,從而減輕黃斑水腫,改善視力預后。OCT血管成像(OCTA)具有實時、快速、無創及高分辨率等特點,可清晰顯示視網膜各層毛細血管結構,同時可分層定量測量視網膜血流密度[1-2]。有文獻報道,1型Mac-Tel的血管畸形病變主要位于深層毛細血管,可見顯著擴張改變,同時視網膜淺層毛細血管網密度降低[2]。但目前國內鮮有關于評價抗VEGF藥物治療1型Mac-Tel療效的報道。因此,我們對一組接受抗VEGF藥物治療的1型Mac-Tel患者進行了OCTA檢查,旨在觀察其治療前后黃斑區血流密度變化,以評價抗VEGF藥物治療效果。現將結果報道如下。
1 對象和方法
回顧性臨床研究。患者均獲知情并簽署書面治療同意書。2016年1月至2017年12月于南京醫科大學附屬眼科醫院檢查確診的1型Mac-Tel伴黃斑水腫患者14例14只眼納入研究。其中,男性6例6只眼,女性8例8只眼;均為單眼發病。年齡20~47歲,平均年齡為(35.3±9.3)歲。
納入標準:(1)眼底、OCT、FFA檢查后確診為1型Mac-Tel;(2)均伴有黃斑區視網膜水腫,同時可伴有病灶周圍硬性滲出;(3)玻璃體腔注射抗VEGF藥物治療,每一個月1次,連續3個月;(4)OCTA圖像質量指數≥6/10。排除標準:(1)同時伴有視網膜出血、糖尿病視網膜病變、視網膜靜脈阻塞、視網膜前膜、葡萄膜炎、老年性黃斑變性等其他視網膜或脈絡膜疾病;(2)既往6個月內接受過眼底激光光凝、光動力療法或其他玻璃體視網膜手術治療;(3)明顯影響眼底觀察的屈光間質混濁;(4)年齡>50歲;(5)隨訪時間<3個月。
所有患眼均行BCVA、裂隙燈顯微鏡、間接檢眼鏡、眼底彩色照相、FFA、頻域OCT及OCTA檢查。BCVA檢查采用Snellen視力表并轉換為logMAR視力記錄。
采用日本Topcon公司TRC 50DX照相機行眼底彩色照相;采用德國Heidelberg公司Spectralis HRA共聚焦視網膜血管造影儀行FFA檢查。采用美國Optovue公司RTVue-XR Avanti OCT儀行黃斑區OCT及OCTA檢查。掃描范圍3 mm×3 mm,掃描速度70 000 A/s,光源波長840 nm,頻寬45 nm。每次A掃描包含304×304條B掃描線。單次OCTA圖像采集包含1次水平掃描疊加1次垂直掃描,以去除眼球運動偽跡。設備自帶軟件(Version 2017)自動測量淺層毛細血管層(SCP)、深層毛細血管層(DCP)的血流密度,黃斑中心凹無血管區范圍300 μm寬度內血流密度(FD-300)及黃斑中心凹視網膜厚度(CMT)。所有檢查均由同一名經驗豐富的眼科特檢醫師完成;檢查前與患者充分溝通,檢查過程中自然瞬目,避免固視差、淚膜破裂等影響結果的因素。
治療后1周,1、3個月以及停止治療后2個月采用治療前相同的設備和方法行相關檢查。對比觀察抗VEGF藥物治療前后視網膜SCP、DCP的血流密度和FD-300變化。
采用SPSS 20.0軟件進行統計學分析。所有計量資料均行正態分布檢驗,正態分布資料以均數±標準差( ±s)表示。治療前及治療后不同時間CMT,SCP、DCP血流密度和FD-300比較采用配對 t 檢驗;FD-300與CMT之間的相關性采用Pearson相關性分析。P<0.05為差異有統計學意義。
±s)表示。治療前及治療后不同時間CMT,SCP、DCP血流密度和FD-300比較采用配對 t 檢驗;FD-300與CMT之間的相關性采用Pearson相關性分析。P<0.05為差異有統計學意義。
2 結果
治療前,患眼平均logMAR BCVA為 0.69±0.07。眼底可見滲出性黃斑中心凹旁毛細血管擴張(圖1A),范圍大于或小于1 DD,周圍伴有硬性滲出。FFA檢查,黃斑區周圍毛細血管擴張,晚期熒光素明顯滲漏。頻域OCT檢查,黃斑區視網膜囊樣水腫,外核層可見毛細血管擴張呈小結石樣強反射(圖1B),外層結構基本完整。平均CMT為(468.43±26.59)μm。OCTA檢查,黃斑區淺層、深層毛細血管均擴張明顯,末端呈小球樣膨隆改變,且深層毛細血管擴張程度較淺層更為顯著(圖1C,1D)。其對應en-face OCT可見淺層、深層視網膜囊樣水腫程度及范圍。SCP、DCP平均血流密度分別為(50.99±1.19)%、(43.79±1.44)%,FD-300為(50.73±1.16)%。DCP血流密度顯著降低,FD-300因顯著的毛細血管擴張而增高。
 圖1
1型Mac-Tel患者左眼彩色眼底、頻域OCT、OCTA像。1A示彩色眼底像,黃斑區毛細血管擴張伴水腫。1B示圖1A同眼頻域OCT像,黃斑區視網膜囊樣水腫,外核層可見毛細血管擴張呈小結石樣強反射。1C、1D分別示圖1A同眼SCP、DCP OCTA像,SCP可見拱環周圍毛細血管間隙增大,無血流區形成;DCP毛細血管異常擴張,末端呈小球樣膨隆改變
圖1
1型Mac-Tel患者左眼彩色眼底、頻域OCT、OCTA像。1A示彩色眼底像,黃斑區毛細血管擴張伴水腫。1B示圖1A同眼頻域OCT像,黃斑區視網膜囊樣水腫,外核層可見毛細血管擴張呈小結石樣強反射。1C、1D分別示圖1A同眼SCP、DCP OCTA像,SCP可見拱環周圍毛細血管間隙增大,無血流區形成;DCP毛細血管異常擴張,末端呈小球樣膨隆改變
治療后1周,1、3個月和停止治療后2個月與治療前BCVA、CMT、DCP血流密度、FD-300比較,差異均有統計學意義(logMAR BCVA:t=6.77、13.30、16.99、9.51,P=0.00、0.01、0.00、0.01;CMT:t=6.99、15.88、26.10、6.50,P=0.00、0.01、0.01、0.00;DCP:t=6.75、8.61、15.12、7.63,P=0.00、0.01、0.01、0.00;FD-300:t=11.86、13.08、14.36、4.41,P=0.00、0.01、0.01、0.03)。治療前SCP血流密度與停止治療后2個月比較,差異無統計學意義(t=1.36,P=0.19);其余各治療后時間點比較,差異均有統計學意義(t=5.50、6.84、6.27,P=0.00、0.01、0.01)(表1,圖2)。Pearson相關性分析結果顯示,FD-300與CMT呈顯著正相關(r2=0.54,P=0.04)(圖3)。
 ±s)
±s)
 圖2
患眼治療前后黃斑區SCP、DCP血流密度及FD-300比較
圖2
患眼治療前后黃斑區SCP、DCP血流密度及FD-300比較
 圖3
患眼FD-300與CMT相關性分析散點圖
圖3
患眼FD-300與CMT相關性分析散點圖
治療后3個月,黃斑水腫較治療前顯著減輕,中心凹形態基本恢復。DCP血流密度增加,FD-300降低。停止治療后,黃斑水腫復發12只眼;深層毛細血管擴張,DCP血流密度降低,FD-300升高(圖4)。
 圖4
1型Mac-Tel患者抗VEGF藥物治療前后OCTA像,其下為對應en-face OCT像。4A~4B分別示治療前,治療后1周、3個月DCP血流密度,可見水腫顯著時,血流密度相應降低;4D~4F分別示治療前,治療后1周、3個月FD-300,可見水腫顯著時,FD-300相應升高
圖4
1型Mac-Tel患者抗VEGF藥物治療前后OCTA像,其下為對應en-face OCT像。4A~4B分別示治療前,治療后1周、3個月DCP血流密度,可見水腫顯著時,血流密度相應降低;4D~4F分別示治療前,治療后1周、3個月FD-300,可見水腫顯著時,FD-300相應升高
3 討論
特發性中心凹旁毛細血管擴張癥目前發病機制不明[3],Gass和Blodi[4]認為可能是視網膜毛細血管的基底膜增厚致營養缺乏,視網膜內神經膠質纖維丟失,導致新生血管形成及RPE移位。Gass和Blodi[4]將其分為3組6個亞型,其后Yannuzzi等[5]提出簡易分型,包括1型Mac-Tel和中心凹旁型毛細血管擴張癥(2型Mac-Tel)。1型Mac-Tel多表現為累及黃斑中心凹旁1~2 DD的毛細血管擴張,可伴有不同程度的黃斑水腫和滲出;頻域OCT檢查可見黃斑水腫和囊樣改變,外核層大量異常擴張的毛細血管呈小結石樣強反射;FFA可觀察到黃斑受累部位的毛細血管網呈微血管瘤樣和囊樣擴張,晚期熒光素滲漏。OCTA相較于FFA對毛細血管細節成像更清晰,并且通過分層分析后發現血管病變主要位于DCP。
本研究結果顯示,黃斑區淺層、深層視網膜毛細血管均呈異常擴張,SCP由于毛細血管網的異常改變及無血流區的形成導致毛細血管間隙增大[2],而DCP的異常擴張較淺層更為顯著。經抗VEGF藥物治療后,黃斑水腫減輕、BCVA提高,黃斑區毛細血管擴張狀態也相應可得到改善。隨著黃斑水腫減輕,DCP血流密度升高,結果與Toklu等[6]觀察一致。但本次同時發現FD-300與CMT呈顯著相關。其原因我們推測可能是由于1型Mac-Tel的病變多位于黃斑中心凹旁,而FD-300反映的正是黃斑中心凹300 μm范圍的血流密度;血流密度的定義為由血流像素標記的面積百分比,因此血管管徑的擴張導致抗VEGF藥物治療前FD-300水平較高,而治療后,血管擴張緩解降低了FD-300水平。因此,FD-300對1型Mac-Tel毛細血管擴張或緩解變化的靈敏度高于其他量化參數。由此我們認為,FD-300對1型Mac-Tel毛細血管擴張以及水腫的變化具有重要臨床意義。
FFA不能獨立顯示深層毛細血管病變,且由于熒光素滲漏,淺層毛細血管的形態也無法清晰顯示。OCTA提供了更詳細、更多層次的病變信息,可以無創快捷幫助臨床了解治療前后黃斑區毛細血管及動脈瘤等細微變化;隨訪模式可以直觀對比評價治療效果。本研究結果顯示,抗VEGF藥物治療可有效減輕黃斑水腫及提高視力,但僅能在一段時間內維持,不能徹底改善深層毛細血管擴張狀態。
本研究存在以下不足,樣本量較小,隨訪時間短,且缺乏與正常對照組之間的比較,因此還有待今后更多樣本的積累和更長時間的隨訪,以便進一步評估OCTA在1型Mac-Tel診斷和隨訪中的確切作用。