引用本文: 駱挺, 崔玉忠, 楊欣, 黃婷婷. 板層黃斑裂孔相關視網膜前增生膜光相干斷層掃描圖像特征. 中華眼底病雜志, 2019, 35(6): 584-587. doi: 10.3760/cma.j.issn.1005-1015.2019.06.013 復制
板層黃斑裂孔(LMH)相關視網膜前增生膜(LHEP)為一種淡黃色、松軟、粘稠的致密組織;由RPE、成纖維細胞和視網膜內膠原細胞組成,與裂孔內組織相連,是視網膜組織嚴重損傷后的應激修復產物。其在OCT上的主要表現為位于LMH緣、視網膜前膜(ERM)和視網膜神經纖維層之間,呈現與視網膜組織同質的中等程度反射的致密物質,部分可延續至LMH內視網膜中層甚至LMH基底部,部分可觀察到孔底隆起物[1-2]。不同于傳統ERM,LHEP不含有牽拉細胞成分,不具有牽拉作用[3]。目前國內外對LHEP相關研究較少。我們對一組LMH患者進行了頻域OCT(SD-OCT)檢查,對比觀察有無LHEP患眼的OCT圖像特征,初步分析其臨床特點和發生機制。現將結果報道如下。
1 對象和方法
回顧性病例分析。2013年1月至2016年12月在成都市第三人民醫院眼科檢查確診的LMH患者128例133只眼、全層黃斑裂孔(FTMH)患者202例212只眼納入本研究。
LMH納入標準:SD-OCT檢查,中心凹輪廓不規則;中心凹內層視網膜缺損;視網膜層間完全分離或劈裂,典型位置介于外叢狀層和外核層之間;外層視網膜基本完整。FTMH的納入標準:累及黃斑中心凹的視網膜神經上皮層全層缺損。排除標準:(1)嚴重屈光間質混濁;(2)外板層裂孔;(3)OCT圖像結果不能明確診斷為黃斑假性裂孔或LMH;(4)硅油填充眼;(5)視網膜中央靜脈阻塞、老年性黃斑變性、中心性漿液性脈絡膜視網膜病變、息肉樣脈絡膜血管病變等其他可引起黃斑區結構紊亂的疾病。
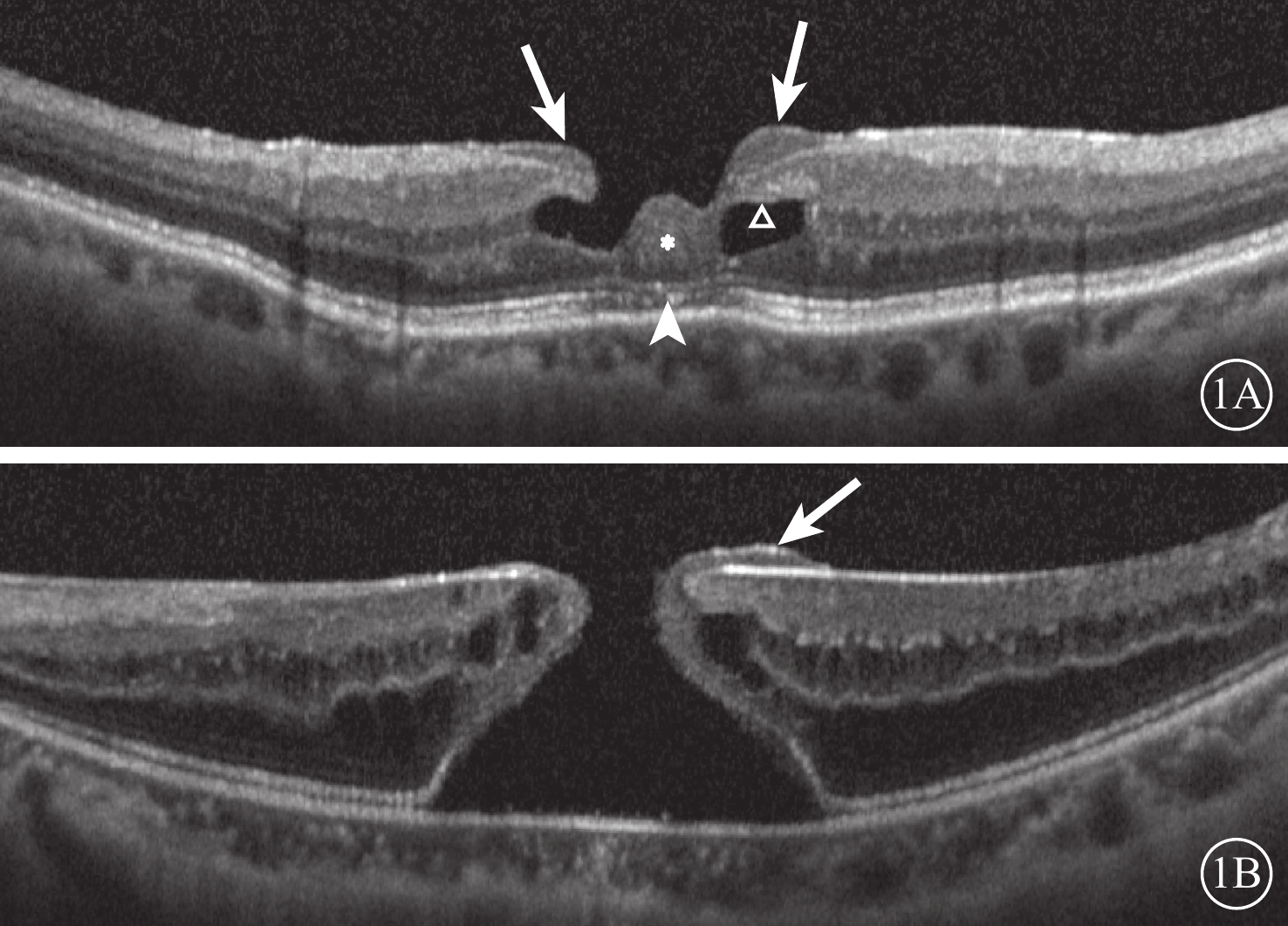
LMH 128例患者平均年齡為(67.11±12.96)歲;133只眼中,有LHEP者(圖1A)53只眼(39.8%);無LHEP者80只眼(60.2%)。FTMH 212只眼中,有LHEP者(圖1B)12只眼(5.7%),無LHEP者200只眼(94.3%)。LMH患者中,有無LHEP者平均年齡分別為(70.88±10.98)、(64.76±13.60)歲;兩者平均年齡比較,差異有統計學意義(U=1521.5,P=0.006)。
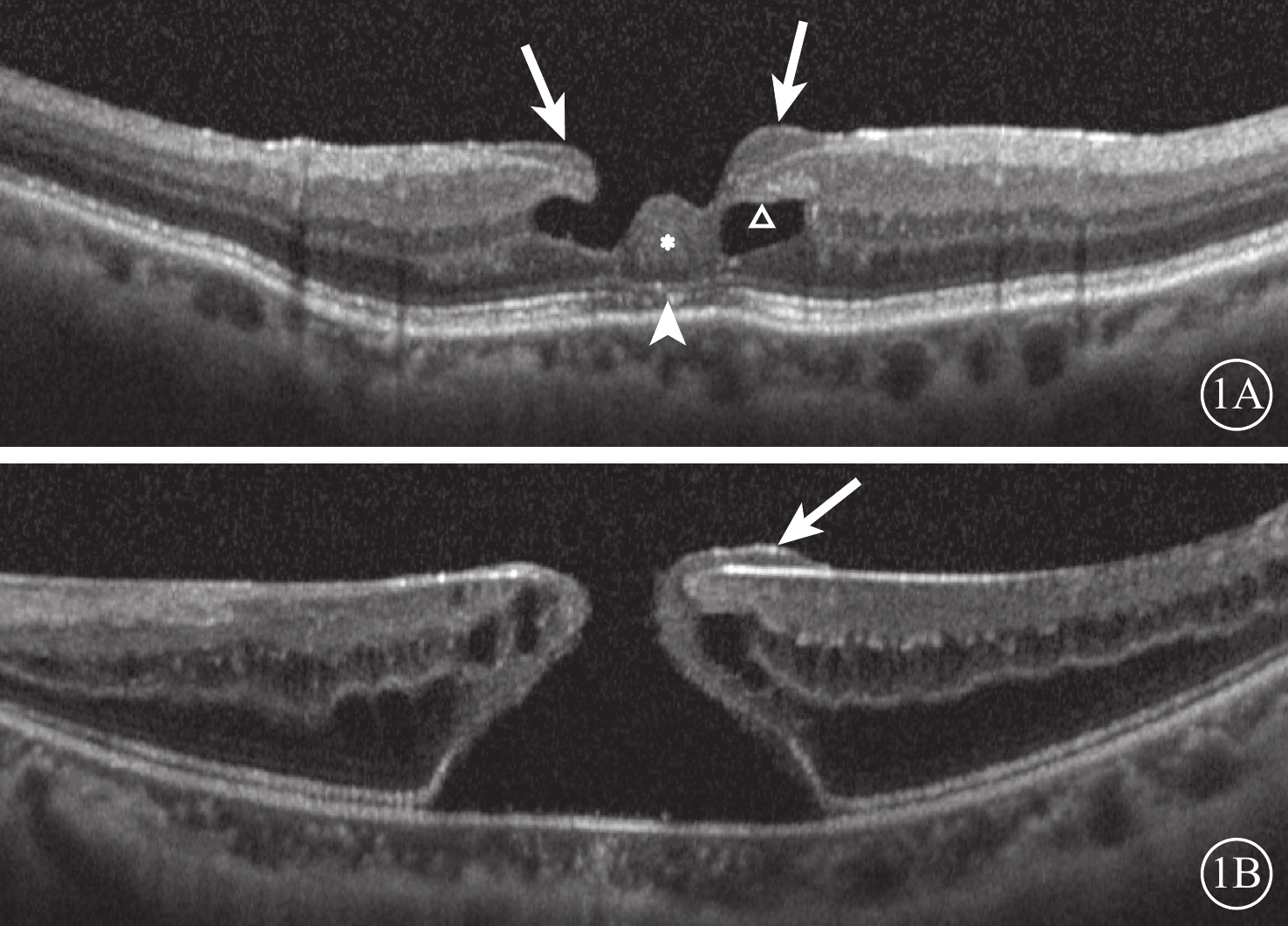 圖1
LMH、FTMH患眼有LHEP者SD-OCT像。1A、1B分別示LMH、FTMH。白箭:LHEP;△:LHEP與基底部連接處;*:裂孔底部隆起物;白箭頭:橢圓體帶受損
圖1
LMH、FTMH患眼有LHEP者SD-OCT像。1A、1B分別示LMH、FTMH。白箭:LHEP;△:LHEP與基底部連接處;*:裂孔底部隆起物;白箭頭:橢圓體帶受損
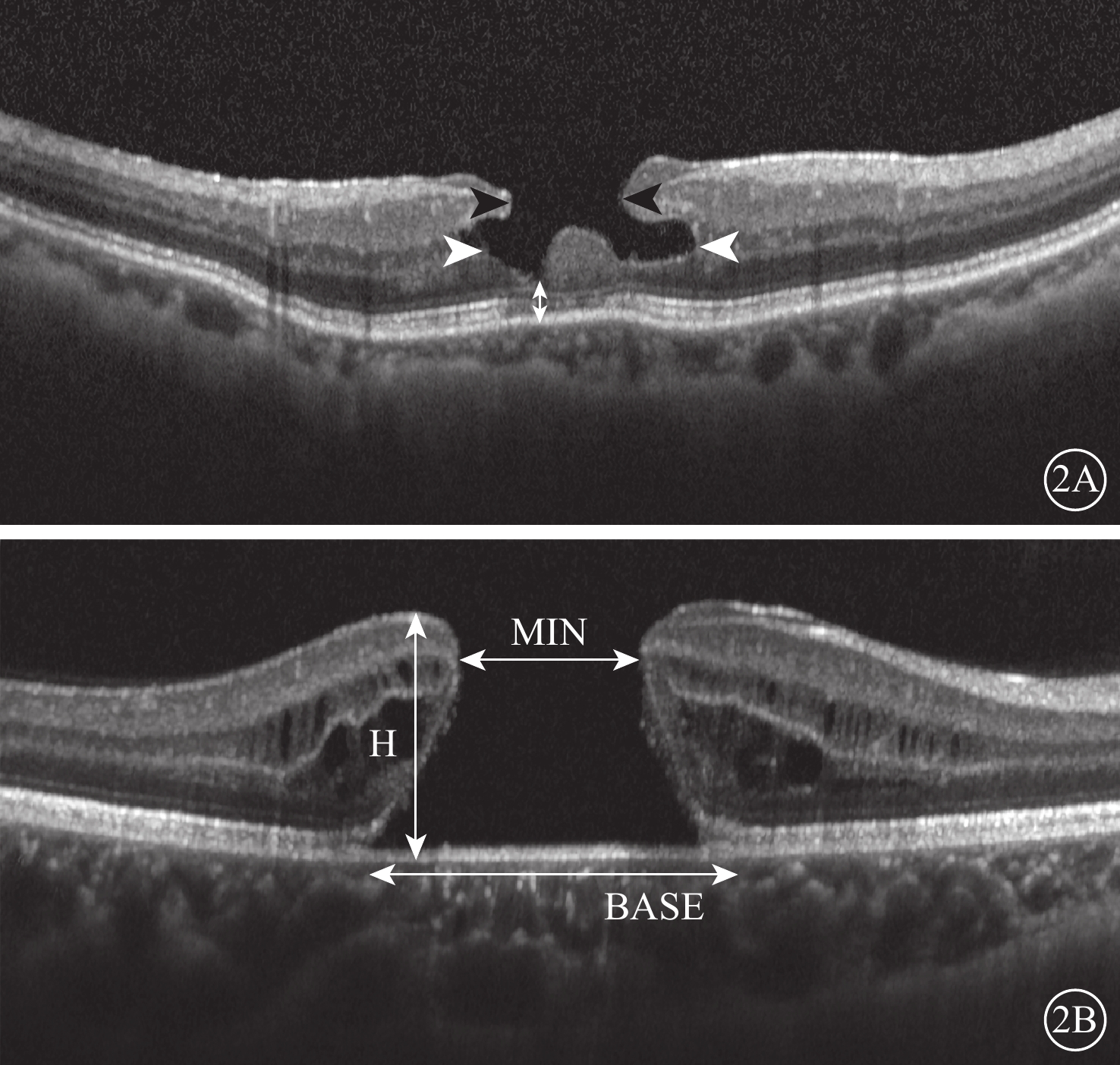
所有患眼均行視力、裂隙燈顯微鏡、間接檢眼鏡、彩色眼底照相、SD-OCT檢查。采用德國Heidelberg公司Spectralis OCT儀對所有患眼黃斑行多層線狀掃描。掃描速度40 000 A/s,掃描區域30°×15°,測量LMH的裂孔內徑、中徑及基底部厚度;FTMH的裂孔高度(H)、裂孔基底直徑(BASE)、裂孔最小直徑(MIN)。檢查由同一技師完成。內徑為LMH緣兩端內界膜層間距離;中徑為中間視網膜層間距離;基底厚度為以裂孔基底部至RPE強反射光帶最短垂直距離(圖2A)。裂孔H為FTMH頂端至RPE的垂直距離;BASE為RPE內側神經上皮斷裂距離;MIN為平行于RPE的神經上皮斷端之間的最短距離(圖2B)。將OCT圖像放大至400%,采用系統軟件自帶測量卡尺功能進行測量。測量由同一人完成,3次測量取平均值。對比觀察有無LHEP的LMH患眼裂孔內徑、中徑及基底部厚度、橢圓體帶完整性;LMH患眼中部分有LHEP者其與基底部相連、裂孔底部隆起物存在的發生率。計算有LHEP的FTMH患眼的計算牽拉指數(THI)[4]、黃斑裂孔指數(MHI)[5]。MHI=H/BASE,THI=H/MIN。
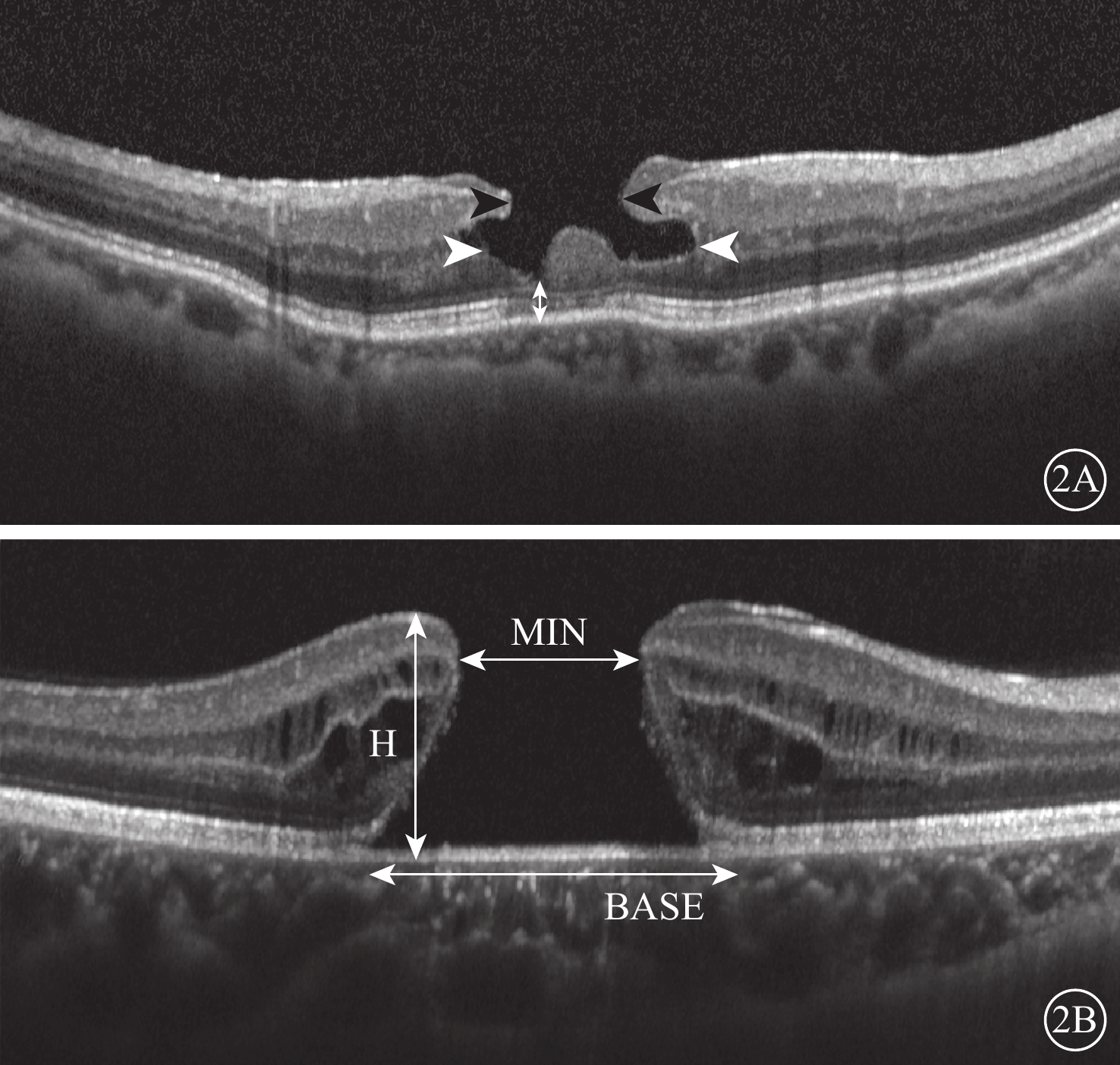 圖2
LMH、FTMH患眼SD-OCT像。2A示LMH,裂孔內徑、中徑、基底部厚度測量示意圖。黑箭頭:內徑;白箭頭:中徑;雙白箭:基底厚度;2B示FTMH,裂孔H、BASE、MIN測量示意圖
圖2
LMH、FTMH患眼SD-OCT像。2A示LMH,裂孔內徑、中徑、基底部厚度測量示意圖。黑箭頭:內徑;白箭頭:中徑;雙白箭:基底厚度;2B示FTMH,裂孔H、BASE、MIN測量示意圖
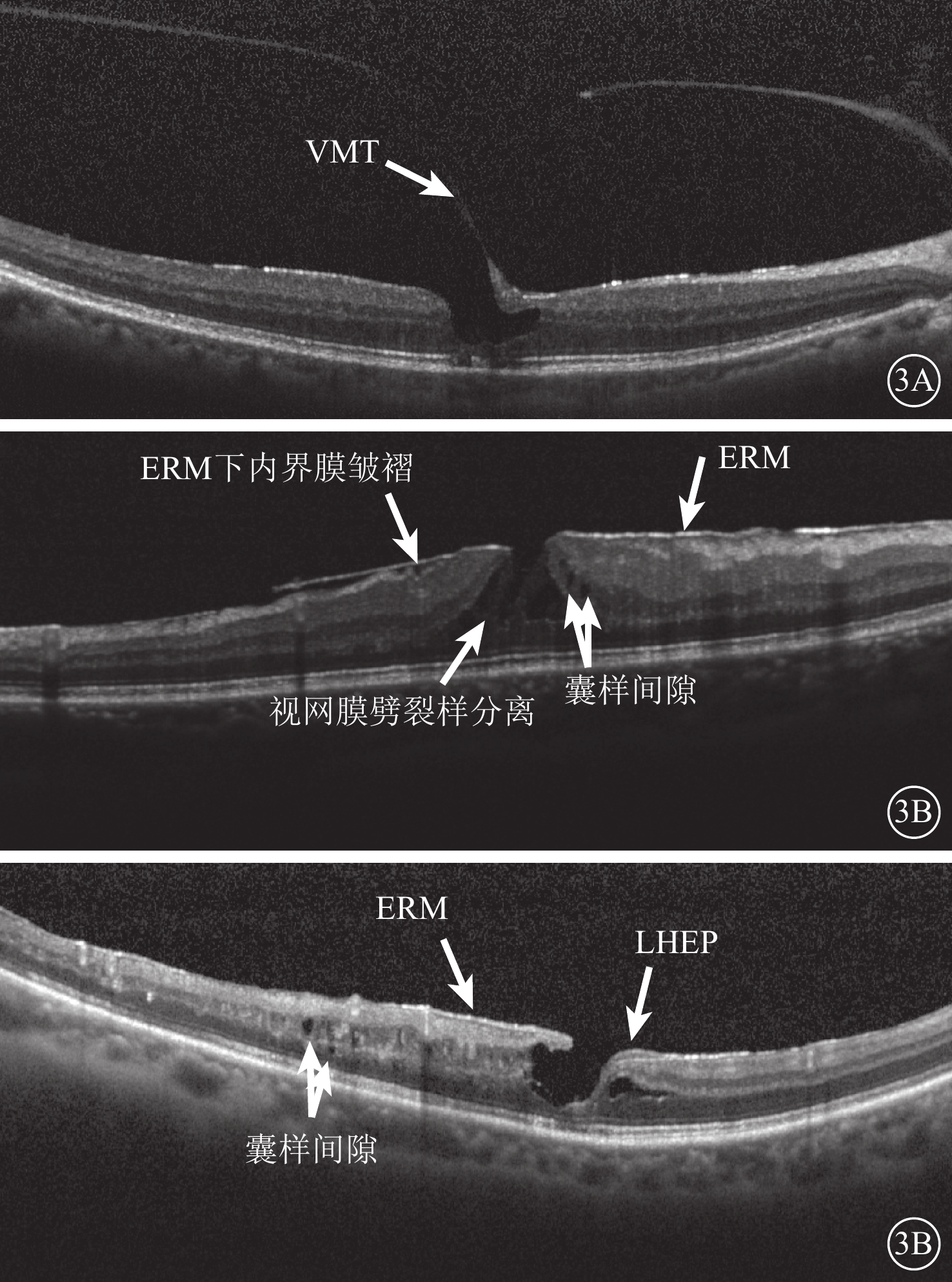
以LMH的內徑、中徑及基底部厚度和橢圓體帶的完整性作為判斷LMH受損程度的指標;根據有無直接與視網膜表面相連的牽拉性ERM、玻璃體黃斑牽拉(VMT)(圖3A)、視網膜內表面皺褶、囊樣間隙、視網膜劈裂樣分離(圖3B,3C)改變作為LMH所受牽拉程度。其中,直接與視網膜表面相連的牽拉性ERM、VMT、視網膜皺褶、囊樣間隙等4項中,同時合并其中2項及以上判斷為LMH受到牽拉;僅有一項或完全沒有則判斷為LMH所受牽拉很小或不受牽拉。
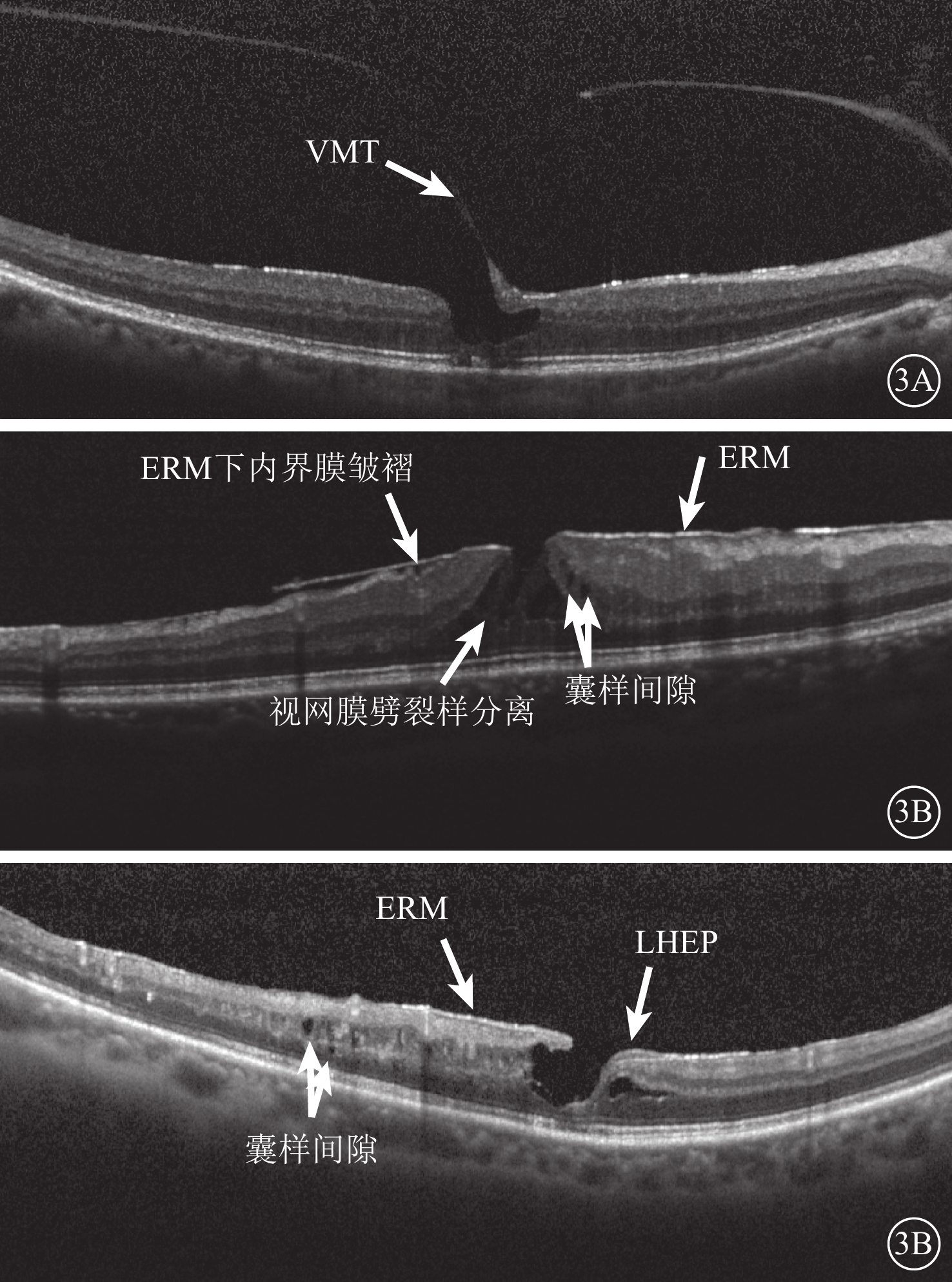 圖3
LMH患眼SD-OCT像。3A示VMT;3B分別示ERM下內界膜皺褶、ERM、視網膜劈裂樣分離、囊樣間隙;3C示伴牽拉的LMH合并LHEP(ERM、囊樣間隙)
圖3
LMH患眼SD-OCT像。3A示VMT;3B分別示ERM下內界膜皺褶、ERM、視網膜劈裂樣分離、囊樣間隙;3C示伴牽拉的LMH合并LHEP(ERM、囊樣間隙)
采用SPSS 19.0軟件進行統計學分析。計量資料以均數±標準差( ±s)表示。LMH患眼有無LHEP者之間裂孔內徑、中徑、基底部厚度比較,呈正態分布的數據行獨立樣本 t 檢驗,非正態分布數據行秩和檢驗;橢圓體帶受損率比較行χ2檢驗。P<0.05為差異有統計學意義。
±s)表示。LMH患眼有無LHEP者之間裂孔內徑、中徑、基底部厚度比較,呈正態分布的數據行獨立樣本 t 檢驗,非正態分布數據行秩和檢驗;橢圓體帶受損率比較行χ2檢驗。P<0.05為差異有統計學意義。
2 結果
LMH患眼中有無LHEP者之間裂孔內徑、中徑、基底部厚度比較,差異均有統計學意義(P<0.05)(表1)。有LHEP者53只眼中,橢圓體帶受損50只眼(94.34%);無LHEP者80只眼中,橢圓體帶受損17只眼(21.25%);兩者橢圓體帶受損率比較,差異有統計學意義(χ2=68.126,P=0.000)。有LHEP者53只眼中,存在孔底隆起物改變14只眼(26.47%),與基底部相連11只眼(20.75%)。
 ±s)
±s)
LMH患眼中有無LHEP者,視網膜劈裂樣分離分別為8(15.09%,8/53)、52(65.00%,52/80)只眼;囊樣間隙分別為7(13.21%,7/53)、55(68.75%,55/80)只眼;視網膜皺褶分別為7(13.21%,7/53)、58(72.50%,58/80)只眼;牽拉性ERM、VMT分別為2(3.77%,2/53)、71(88.75%,71/80)只眼。有無LHEP者有明顯牽拉表現分別為4(7.54%,4/53)、73(91.25%,73/80)只眼;兩者牽拉率比較,差異有統計學意義(χ2=91.626,P=0.000)。
FTMH有LHEP者12只眼中,THI<1.0且MHI<0.5者10只眼。
3 討論
LHEP最初被認為是ERM的一種增厚形式,隨著SD-OCT技術的不斷進步,發現其在OCT形態學上的表現與傳統ERM完全不同。LHEP主要表現為位于ERM和視網膜神經纖維層強反射層之間,與視網膜內核層和外核層反射相近的中等均一反射,厚薄不均但明顯厚于ERM,形狀不規則,多為小丘狀;一般位于LMH緣兩端,偶可觀察到僅位于一端。主要發生于LMH,偶見于FTMH。本研究結果顯示,LMH的LHEP發生率為39.8%,FTMH則僅為5.7%。此外,有LHEP的LMH患眼僅有26.41%可觀察到孔底隆起物、20.75%的LHEP可觀察到與底部相連。此與Govetto等[6]觀察到的87.5%有孔底隆起物、Pang等[2]觀察到的88%與底部相連差異較大。其原因可能是既往由于缺乏對于LHEP的認識,與部分患眼OCT檢查時未行高密度多線掃描有關。Pang等[7]研究中所有行高密度多線掃描的伴LHEP的LMH患眼均可見到LHEP與底部的連接組織。
目前LHEP的發生機制尚不明確,本研究通過對比觀察LMH患眼有無LHEP者的OCT圖像特征,發現有LHEP患眼裂孔內徑與中徑均明顯大于無LHEP患眼;其基底部更薄;橢圓體帶受損率更高。提示LHEP可能發生于受損嚴重的LMH,為組織受損后的應激修復產物,與Pang等[2]研究結果一致。
既往研究表明,玻璃體后脫離的前后向牽引或ERM的水平向牽引可能是LMH形成的主要原因,與FTMH的發病機制相同[8-9]。Compera等[10]對玻璃體切割手術(PPV)切除的LHEP行病理檢查,發現與ERM相比,LHEP幾乎不含有α-平滑肌肌動蛋白陽性的成肌纖維細胞,不具有收縮牽拉作用。本研究結果顯示,體現牽拉程度的囊樣間隙、劈裂樣改變、視網膜皺褶等,有LHEP的LMH患眼明顯少于無LHEP者。以上結果提示LMH在發生發展過程中可能存在兩個明顯不同的階段,即LMH形成初期和進展期受牽拉階段以及晚期不受牽拉階段。
PPV治療黃斑裂孔研究中均以THI=1.0以及MHI=0.5作為參考值評估預后,THI<1.0以及MHI<0.5表示FTMH損傷程度大、所受牽拉小,手術解除牽拉后預后不佳。本研究結果顯示,83.3%有LHEP的FTMH患眼THI<1.0且MHI<0.5。從另一方面也證實LHEP多發生于受損嚴重、牽拉不明顯地黃斑裂孔中。
據此我們認為,ERM廣泛牽拉形成LMH并伴有囊腔等牽拉改變,當牽拉到一定程度,嚴重地損傷刺激LMH產生LHEP以對抗ERM的牽拉作用。后期囊腔、皺褶及劈裂等表現隨著牽拉作用的消失而逐漸消失,病變趨于穩定,這也可以解釋有LHEP患者年齡高于無LHEP患者的年齡,但仍需長期OCT隨訪觀察進一步明確。少數無LHEP的LMH雖無明顯牽拉作用,但裂孔直徑不大,橢圓體帶完整,損傷程度不重,未能刺激形成LHEP。
板層黃斑裂孔(LMH)相關視網膜前增生膜(LHEP)為一種淡黃色、松軟、粘稠的致密組織;由RPE、成纖維細胞和視網膜內膠原細胞組成,與裂孔內組織相連,是視網膜組織嚴重損傷后的應激修復產物。其在OCT上的主要表現為位于LMH緣、視網膜前膜(ERM)和視網膜神經纖維層之間,呈現與視網膜組織同質的中等程度反射的致密物質,部分可延續至LMH內視網膜中層甚至LMH基底部,部分可觀察到孔底隆起物[1-2]。不同于傳統ERM,LHEP不含有牽拉細胞成分,不具有牽拉作用[3]。目前國內外對LHEP相關研究較少。我們對一組LMH患者進行了頻域OCT(SD-OCT)檢查,對比觀察有無LHEP患眼的OCT圖像特征,初步分析其臨床特點和發生機制。現將結果報道如下。
1 對象和方法
回顧性病例分析。2013年1月至2016年12月在成都市第三人民醫院眼科檢查確診的LMH患者128例133只眼、全層黃斑裂孔(FTMH)患者202例212只眼納入本研究。
LMH納入標準:SD-OCT檢查,中心凹輪廓不規則;中心凹內層視網膜缺損;視網膜層間完全分離或劈裂,典型位置介于外叢狀層和外核層之間;外層視網膜基本完整。FTMH的納入標準:累及黃斑中心凹的視網膜神經上皮層全層缺損。排除標準:(1)嚴重屈光間質混濁;(2)外板層裂孔;(3)OCT圖像結果不能明確診斷為黃斑假性裂孔或LMH;(4)硅油填充眼;(5)視網膜中央靜脈阻塞、老年性黃斑變性、中心性漿液性脈絡膜視網膜病變、息肉樣脈絡膜血管病變等其他可引起黃斑區結構紊亂的疾病。
LMH 128例患者平均年齡為(67.11±12.96)歲;133只眼中,有LHEP者(圖1A)53只眼(39.8%);無LHEP者80只眼(60.2%)。FTMH 212只眼中,有LHEP者(圖1B)12只眼(5.7%),無LHEP者200只眼(94.3%)。LMH患者中,有無LHEP者平均年齡分別為(70.88±10.98)、(64.76±13.60)歲;兩者平均年齡比較,差異有統計學意義(U=1521.5,P=0.006)。
 圖1
LMH、FTMH患眼有LHEP者SD-OCT像。1A、1B分別示LMH、FTMH。白箭:LHEP;△:LHEP與基底部連接處;*:裂孔底部隆起物;白箭頭:橢圓體帶受損
圖1
LMH、FTMH患眼有LHEP者SD-OCT像。1A、1B分別示LMH、FTMH。白箭:LHEP;△:LHEP與基底部連接處;*:裂孔底部隆起物;白箭頭:橢圓體帶受損
所有患眼均行視力、裂隙燈顯微鏡、間接檢眼鏡、彩色眼底照相、SD-OCT檢查。采用德國Heidelberg公司Spectralis OCT儀對所有患眼黃斑行多層線狀掃描。掃描速度40 000 A/s,掃描區域30°×15°,測量LMH的裂孔內徑、中徑及基底部厚度;FTMH的裂孔高度(H)、裂孔基底直徑(BASE)、裂孔最小直徑(MIN)。檢查由同一技師完成。內徑為LMH緣兩端內界膜層間距離;中徑為中間視網膜層間距離;基底厚度為以裂孔基底部至RPE強反射光帶最短垂直距離(圖2A)。裂孔H為FTMH頂端至RPE的垂直距離;BASE為RPE內側神經上皮斷裂距離;MIN為平行于RPE的神經上皮斷端之間的最短距離(圖2B)。將OCT圖像放大至400%,采用系統軟件自帶測量卡尺功能進行測量。測量由同一人完成,3次測量取平均值。對比觀察有無LHEP的LMH患眼裂孔內徑、中徑及基底部厚度、橢圓體帶完整性;LMH患眼中部分有LHEP者其與基底部相連、裂孔底部隆起物存在的發生率。計算有LHEP的FTMH患眼的計算牽拉指數(THI)[4]、黃斑裂孔指數(MHI)[5]。MHI=H/BASE,THI=H/MIN。
 圖2
LMH、FTMH患眼SD-OCT像。2A示LMH,裂孔內徑、中徑、基底部厚度測量示意圖。黑箭頭:內徑;白箭頭:中徑;雙白箭:基底厚度;2B示FTMH,裂孔H、BASE、MIN測量示意圖
圖2
LMH、FTMH患眼SD-OCT像。2A示LMH,裂孔內徑、中徑、基底部厚度測量示意圖。黑箭頭:內徑;白箭頭:中徑;雙白箭:基底厚度;2B示FTMH,裂孔H、BASE、MIN測量示意圖
以LMH的內徑、中徑及基底部厚度和橢圓體帶的完整性作為判斷LMH受損程度的指標;根據有無直接與視網膜表面相連的牽拉性ERM、玻璃體黃斑牽拉(VMT)(圖3A)、視網膜內表面皺褶、囊樣間隙、視網膜劈裂樣分離(圖3B,3C)改變作為LMH所受牽拉程度。其中,直接與視網膜表面相連的牽拉性ERM、VMT、視網膜皺褶、囊樣間隙等4項中,同時合并其中2項及以上判斷為LMH受到牽拉;僅有一項或完全沒有則判斷為LMH所受牽拉很小或不受牽拉。
 圖3
LMH患眼SD-OCT像。3A示VMT;3B分別示ERM下內界膜皺褶、ERM、視網膜劈裂樣分離、囊樣間隙;3C示伴牽拉的LMH合并LHEP(ERM、囊樣間隙)
圖3
LMH患眼SD-OCT像。3A示VMT;3B分別示ERM下內界膜皺褶、ERM、視網膜劈裂樣分離、囊樣間隙;3C示伴牽拉的LMH合并LHEP(ERM、囊樣間隙)
采用SPSS 19.0軟件進行統計學分析。計量資料以均數±標準差( ±s)表示。LMH患眼有無LHEP者之間裂孔內徑、中徑、基底部厚度比較,呈正態分布的數據行獨立樣本 t 檢驗,非正態分布數據行秩和檢驗;橢圓體帶受損率比較行χ2檢驗。P<0.05為差異有統計學意義。
±s)表示。LMH患眼有無LHEP者之間裂孔內徑、中徑、基底部厚度比較,呈正態分布的數據行獨立樣本 t 檢驗,非正態分布數據行秩和檢驗;橢圓體帶受損率比較行χ2檢驗。P<0.05為差異有統計學意義。
2 結果
LMH患眼中有無LHEP者之間裂孔內徑、中徑、基底部厚度比較,差異均有統計學意義(P<0.05)(表1)。有LHEP者53只眼中,橢圓體帶受損50只眼(94.34%);無LHEP者80只眼中,橢圓體帶受損17只眼(21.25%);兩者橢圓體帶受損率比較,差異有統計學意義(χ2=68.126,P=0.000)。有LHEP者53只眼中,存在孔底隆起物改變14只眼(26.47%),與基底部相連11只眼(20.75%)。
 ±s)
±s)
LMH患眼中有無LHEP者,視網膜劈裂樣分離分別為8(15.09%,8/53)、52(65.00%,52/80)只眼;囊樣間隙分別為7(13.21%,7/53)、55(68.75%,55/80)只眼;視網膜皺褶分別為7(13.21%,7/53)、58(72.50%,58/80)只眼;牽拉性ERM、VMT分別為2(3.77%,2/53)、71(88.75%,71/80)只眼。有無LHEP者有明顯牽拉表現分別為4(7.54%,4/53)、73(91.25%,73/80)只眼;兩者牽拉率比較,差異有統計學意義(χ2=91.626,P=0.000)。
FTMH有LHEP者12只眼中,THI<1.0且MHI<0.5者10只眼。
3 討論
LHEP最初被認為是ERM的一種增厚形式,隨著SD-OCT技術的不斷進步,發現其在OCT形態學上的表現與傳統ERM完全不同。LHEP主要表現為位于ERM和視網膜神經纖維層強反射層之間,與視網膜內核層和外核層反射相近的中等均一反射,厚薄不均但明顯厚于ERM,形狀不規則,多為小丘狀;一般位于LMH緣兩端,偶可觀察到僅位于一端。主要發生于LMH,偶見于FTMH。本研究結果顯示,LMH的LHEP發生率為39.8%,FTMH則僅為5.7%。此外,有LHEP的LMH患眼僅有26.41%可觀察到孔底隆起物、20.75%的LHEP可觀察到與底部相連。此與Govetto等[6]觀察到的87.5%有孔底隆起物、Pang等[2]觀察到的88%與底部相連差異較大。其原因可能是既往由于缺乏對于LHEP的認識,與部分患眼OCT檢查時未行高密度多線掃描有關。Pang等[7]研究中所有行高密度多線掃描的伴LHEP的LMH患眼均可見到LHEP與底部的連接組織。
目前LHEP的發生機制尚不明確,本研究通過對比觀察LMH患眼有無LHEP者的OCT圖像特征,發現有LHEP患眼裂孔內徑與中徑均明顯大于無LHEP患眼;其基底部更薄;橢圓體帶受損率更高。提示LHEP可能發生于受損嚴重的LMH,為組織受損后的應激修復產物,與Pang等[2]研究結果一致。
既往研究表明,玻璃體后脫離的前后向牽引或ERM的水平向牽引可能是LMH形成的主要原因,與FTMH的發病機制相同[8-9]。Compera等[10]對玻璃體切割手術(PPV)切除的LHEP行病理檢查,發現與ERM相比,LHEP幾乎不含有α-平滑肌肌動蛋白陽性的成肌纖維細胞,不具有收縮牽拉作用。本研究結果顯示,體現牽拉程度的囊樣間隙、劈裂樣改變、視網膜皺褶等,有LHEP的LMH患眼明顯少于無LHEP者。以上結果提示LMH在發生發展過程中可能存在兩個明顯不同的階段,即LMH形成初期和進展期受牽拉階段以及晚期不受牽拉階段。
PPV治療黃斑裂孔研究中均以THI=1.0以及MHI=0.5作為參考值評估預后,THI<1.0以及MHI<0.5表示FTMH損傷程度大、所受牽拉小,手術解除牽拉后預后不佳。本研究結果顯示,83.3%有LHEP的FTMH患眼THI<1.0且MHI<0.5。從另一方面也證實LHEP多發生于受損嚴重、牽拉不明顯地黃斑裂孔中。
據此我們認為,ERM廣泛牽拉形成LMH并伴有囊腔等牽拉改變,當牽拉到一定程度,嚴重地損傷刺激LMH產生LHEP以對抗ERM的牽拉作用。后期囊腔、皺褶及劈裂等表現隨著牽拉作用的消失而逐漸消失,病變趨于穩定,這也可以解釋有LHEP患者年齡高于無LHEP患者的年齡,但仍需長期OCT隨訪觀察進一步明確。少數無LHEP的LMH雖無明顯牽拉作用,但裂孔直徑不大,橢圓體帶完整,損傷程度不重,未能刺激形成LHEP。