引用本文: 邵伊潤, 毛劍波, 沈麗君, 張彩云, 陳亦棋, 徐釗楷, 鄭子成, 勞吉夢, 劉伯溫. 高度近視繼發脈絡膜新生血管和單純高度近視患眼以及正常眼黃斑區血流參數對比觀察. 中華眼底病雜志, 2019, 35(5): 446-450. doi: 10.3760/cma.j.issn.1005-1015.2019.05.005 復制
高度近視繼發脈絡膜新生血管(mCNV)是導致高度近視患者視功能下降甚至致盲的重要原因[1-2]。OCT血管成像(OCTA)因無創、快捷在mCNV的診斷及隨訪中發揮重要價值[3]。已有研究通過OCTA檢查發現,高度近視患眼視網膜深層、淺層以及中心凹的血流密度較正常人減少[4-5]。提示高度近視患眼血流與非高度近視者不同。但目前有關mCNV患眼黃斑區的血流密度是否發生更大的變化以及中心凹的相關參數是否會有改變尚不明確。為此,我們對比分析了mCNV患眼、單純高度近視患眼以及正常眼之間的黃斑區血流參數變化。現將結果報道如下。
1 對象和方法
本研究為經醫院倫理委員會審核批準的回顧性研究(批準號2019-179-K-162)。2016年8月至2018年11月在溫州醫科大學附屬眼視光醫院杭州院區確診為mCNV的40例40只眼(mCNV組),年齡、性別及屈光度與之匹配的單純高度近視患者40例40只眼(高度近視組)以及在我院門診驗光配鏡的年齡和性別與之匹配的正常健康者40名40只眼(正常組)納入本研究。
mCNV組納入標準:屈光度<-6.00 D或眼軸長度>26.0 mm;經FFA檢查確診為mCNV,即早期強熒光,晚期逐漸出現熒光素滲漏;尚未進行治療。高度近視組納入標準:屈光度<-6.00 D或眼軸長度>26.0 mm。正常組納入標準:屈光度-3. 00 D~+3.00D,眼軸長度22.0~24.5 mm。3組受檢者均排除角膜疾病、嚴重白內障、青光眼、老年性黃斑變性、中心性漿液性脈絡膜視網膜病變、息肉樣脈絡膜血管病變等及眼部外傷史和手術史。
所有患者均行BCVA、裂隙燈顯微鏡、驗光、眼壓測量及FFA檢查。BCVA采用對數視力表進行檢查,并將結果轉化為logMAR視力記錄。3組受檢者年齡(F=0.71,P>0.05)、性別比較,差異均無統計學意義;logMAR BCVA、等效球鏡度數比較,差異均有統計學意義(F=44.74、246.10,P<0.001、<0.001)(表1)。組間logMAR BCVA兩兩比較,mCNV組與高度近視組、正常組之間的差異均有統計學意義(P<0.05),高度近視組與正常組之間的差異無統計學意義(P>0.05)。組間等效球鏡度數兩兩比較,mCNV組與高度近視組之間的差異無統計學意義(P>0.05),正常組與mCNV組、高度近視組之間的差異均有統計學意義(P<0.05)。
所有受檢者均采用RTVue-XR Avanti行OCTA檢查,掃描模式為黃斑區3 mm×3 mm。采用設備自帶軟件測量視網膜淺層血流密度、視網膜深層血流密度、黃斑中心凹無血管區(FAZ)面積、非圓周指數(AI)及圍繞FAZ區域300 μm寬度內的中心凹血流密度(FD)。淺層視網膜毛細血管叢為內界膜下方3 μm到內叢狀層下方15 μm;深層視網膜毛細血管叢為內叢狀層下方15~70 μm。均由軟件自動分層測量,當自動化分層存在偏差時進行手動矯正分層平面。AI=測得黃斑中心凹周長/等面積標準圓周長。
采用SPSS 19. 0軟件進行統計分析,數據以均數±標準差( ±s)表示。3組間數據比較采用單因素方差分析,組間兩兩比較采用最小顯著性差法。P<0.05為差異有統計學意義。
±s)表示。3組間數據比較采用單因素方差分析,組間兩兩比較采用最小顯著性差法。P<0.05為差異有統計學意義。
2 結果
3組患眼平均視網膜淺層、深層血流密度以及FAZ面積、AI及FD比較,差異均有統計學意義(F=24.82、9.18、3.58、7.68、14.15,P<0.05)(圖1~3,表2)。組間平均視網膜淺層、深層血流密度兩兩比較,mCNV組與高度近視組(P=0.026、0.036)、高度近視組與正常組(P<0.001、<0.001)、mCNV組與正常組(P<0.001、0.032)之間的差異均有統計學意義。組間平均FAZ面積兩兩比較,mCNV組與正常組之間的差異有統計學意義(P=0.010),mCNV組與高度近視組(P=0.080)、高度近視組與正常組(P=0.392)之間的差異無統計學意義。組間平均AI兩兩比較,mCNV組與正常組(P<0.001)、mCNV組與高度近視組(P<0.001)之間的差異有統計學意義,高度近視組與正常組之間的差異無統計學意義(P=0.937)。組間平均FD兩兩比較,mCNV組與高度近視組(P=0.004)、高度近視組與正常組(P=0.018)、mCNV組與正常組(P<0.001)之間的差異均有統計學意義。
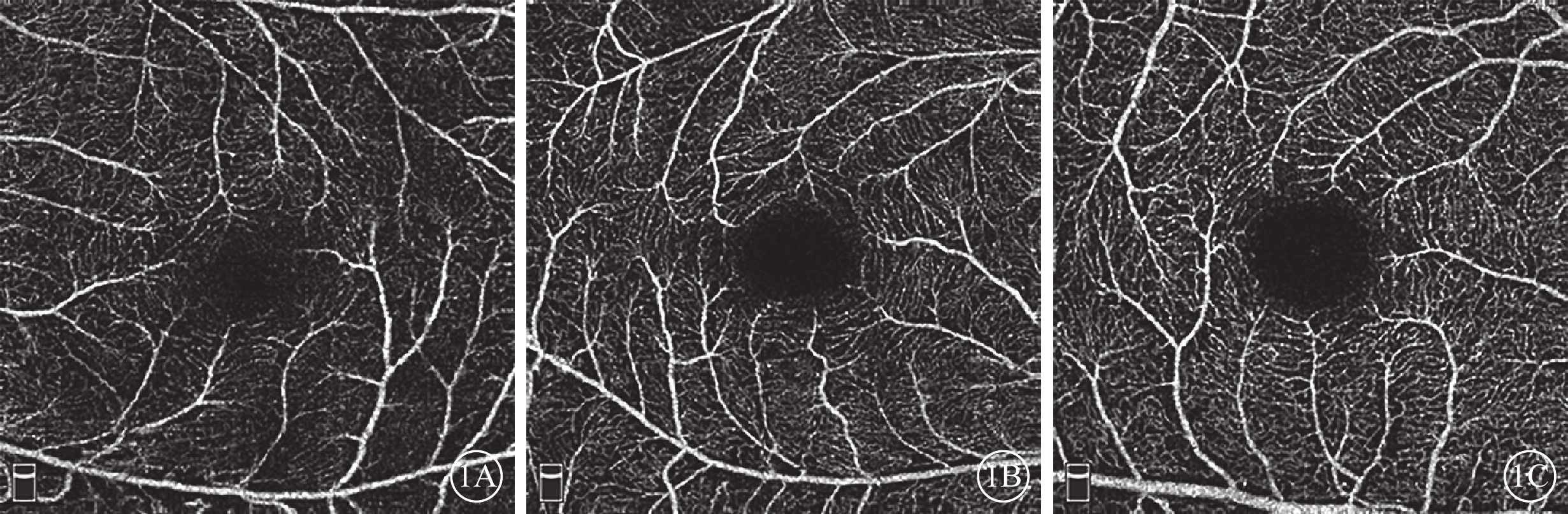 圖1
3組受檢眼視網膜淺層血流密度OCTA像。1A示mCNV組;1B示高度近視組;1C示正常組
圖1
3組受檢眼視網膜淺層血流密度OCTA像。1A示mCNV組;1B示高度近視組;1C示正常組
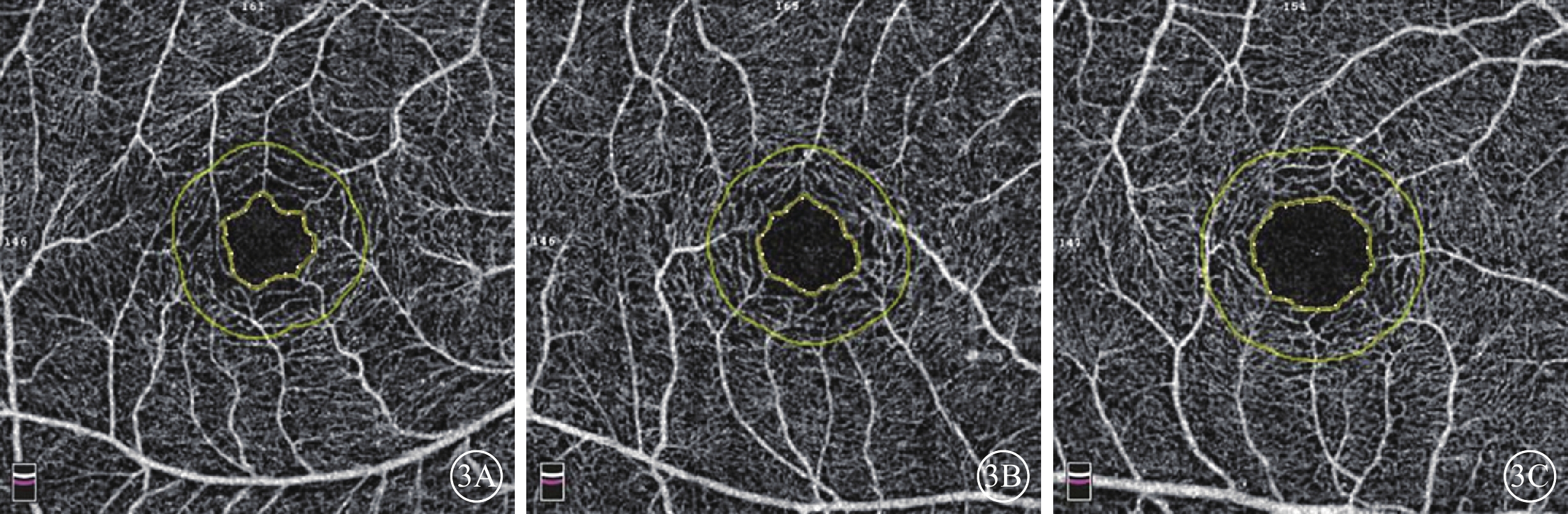
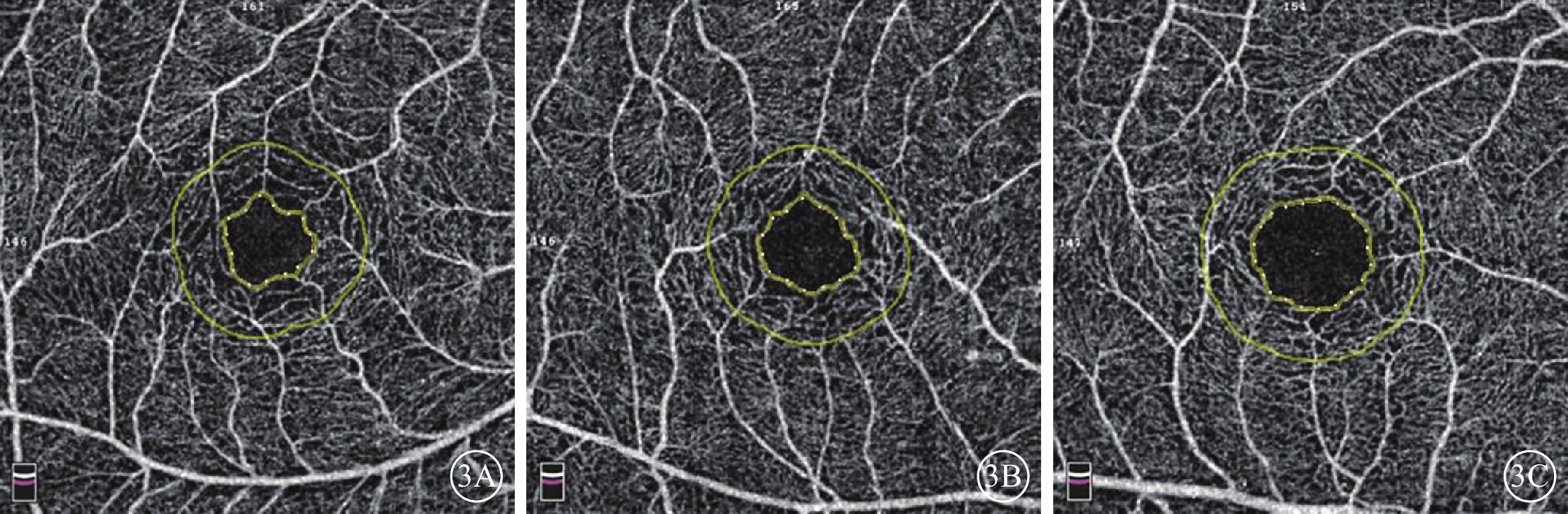 圖3
3組受檢眼FAZ OCTA像。3A示mCNV組;3B示高度近視組;3C示正常組
圖3
3組受檢眼FAZ OCTA像。3A示mCNV組;3B示高度近視組;3C示正常組
 ±s)
±s)
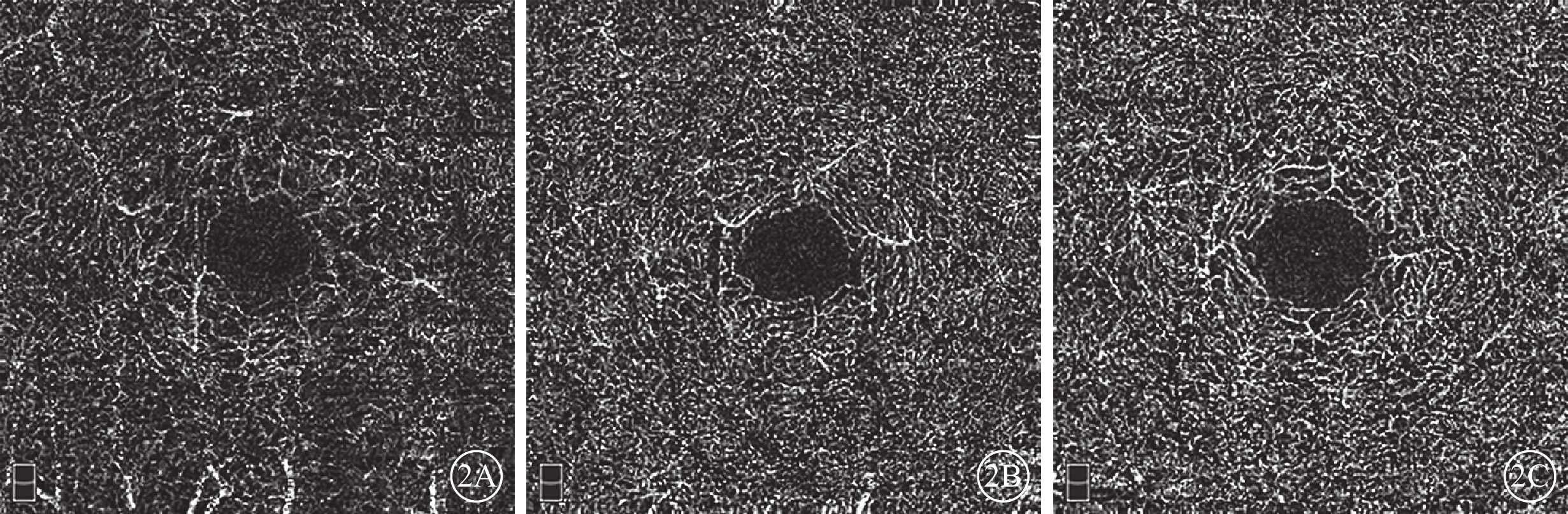 圖2
3組受檢眼視網膜深層血流密度OCTA像。2A示mCNV組;2B示高度近視組;2C示正常組
圖2
3組受檢眼視網膜深層血流密度OCTA像。2A示mCNV組;2B示高度近視組;2C示正常組
3 討論
高度近視在我國的發病率較高,患者常常因眼軸的過度延長而繼發多種眼底疾病。mCNV是一種常見的高度近視并發癥,多以2型CNV為主,因來自脈絡膜的新生血管突破RPE層在視網膜神經上皮下生長而影響視功能[6]。
本研究結果顯示,高度近視組患眼的視網膜淺層及深層血流密度小于正常組,而mCNV組患眼的視網膜淺層、深層血流密度小于高度近視組及正常組。既往研究也發現高度近視患者較正常人視網膜淺層、深層血流密度降低,其可能原因是高度近視眼軸增長,機械牽拉視網膜組織造成血管密度減少[6]。我們還發現,當高度近視繼發CNV時,視網膜淺層、深層血流密度較單純高度近視患者進一步下降。過去有研究推測,mCNV的發病機制可能與高度近視患者脈絡膜血管減少造成循環障礙從而引起RPE缺氧而使血管生成因子的分泌增加有關[7]。我們推測,黃斑區視網膜淺層、深層血流密度的進一步減小可能促使血管生成因子分泌增加從而誘導其繼發CNV。這種改變或許預測,當高度近視患眼黃斑區淺層和深層血流密度下降明顯時,會繼發mCNV。然而脈絡膜血流密度目前尚無法準確測量,期待隨著技術的發展及改進后能進一步測量脈絡膜血流密度以更好地探究mCNV的發病機制。當然,mCNV的血流改變也可能是繼發CNV后產生的一種病理改變,因病灶破壞了黃斑區視網膜的微血管結構而造成。有關血流改變與繼發CNV的因果關系,尚待進一步確認。
本研究結果顯示,3組受檢眼FD的差異有統計學意義,且mCNV組小于高度近視組及正常組。既往較多研究比較了高度近視眼與正常眼黃斑區血流密度的變化,但其參數測量方法不同,得出的結果也不盡相同。Mo等[8]比較OCTA上自動劃分的黃斑區血流密度(未去除無血管區),發現高度近視患眼血流密度降低。Li等[4]和Qu等[5]通過去除無血管區范圍(直徑0.6 mm)后,比較以中心凹為圓心內徑0.6 mm、外徑2.5 mm環形旁中心凹區域的血管密度,得出了相同的結論。以上研究的結論均與本研究相同。但Wang等[9]運用與Li等[4]和Qu等[5]同樣的方法卻發現高度近視患眼旁中心凹血流密度并無改變。既往研究中的測量方法均不能完全排除無血管區對血流密度的影響。本研究發現單純高度近視并不改變FAZ的面積和形態,但mCNV組患眼的FAZ面積小于正常組,AI小于高度近視組和正常組,FAZ形態和面積的不同會使測量數據產生偏差。本研究FD的測量范圍為排除軟件自動劃分的無血管區后圍繞該區域300 μm寬度的環形區域,精確地排除了FAZ對結果的影響。結果顯示,單純高度近視患眼黃斑區中心凹血流密度下降,而繼發CNV后中心凹血流密度下降會更為明顯。
本研究結果顯示,FAZ面積的差異僅存在于正常組與mCNV組之間,mCNV組有所減小。對于mCNV發病機制的一種推測是與血流動力學改變有關,其中兩種最重要的變化是黃斑區脈絡膜充盈延遲與脈絡膜變薄[10]。Tan Colin等[11]發現脈絡膜厚度在高度近視患眼中可影響FAZ面積,厚度越小,面積越小。我們可以理解mCNV脈絡膜厚度的減小造成了FAZ面積的改變。既往也有研究發現黃斑中心凹厚度(CMT)與FAZ面積呈負相關[12]。這提示mCNV患者的CMT增厚也可以用來解釋FAZ面積的差異[13]。
本研究比較了mCNV患眼、高度近視患眼和正常眼OCTA上的一系列參數,發現單純高度近視患眼較正常眼視網膜淺層、深層血流密度及FD降低,但FAZ面積與形態則并無改變。而繼發mCNV者,視網膜淺層、深層血流密度及FD降低更多,FAZ的面積縮小且形態趨于不規則。這些參數的改變可能提示是CNV發病的原因之一,也可能是mCNV后導致的一系列病理改變,期待更進一步的研究結果證實。
高度近視繼發脈絡膜新生血管(mCNV)是導致高度近視患者視功能下降甚至致盲的重要原因[1-2]。OCT血管成像(OCTA)因無創、快捷在mCNV的診斷及隨訪中發揮重要價值[3]。已有研究通過OCTA檢查發現,高度近視患眼視網膜深層、淺層以及中心凹的血流密度較正常人減少[4-5]。提示高度近視患眼血流與非高度近視者不同。但目前有關mCNV患眼黃斑區的血流密度是否發生更大的變化以及中心凹的相關參數是否會有改變尚不明確。為此,我們對比分析了mCNV患眼、單純高度近視患眼以及正常眼之間的黃斑區血流參數變化。現將結果報道如下。
1 對象和方法
本研究為經醫院倫理委員會審核批準的回顧性研究(批準號2019-179-K-162)。2016年8月至2018年11月在溫州醫科大學附屬眼視光醫院杭州院區確診為mCNV的40例40只眼(mCNV組),年齡、性別及屈光度與之匹配的單純高度近視患者40例40只眼(高度近視組)以及在我院門診驗光配鏡的年齡和性別與之匹配的正常健康者40名40只眼(正常組)納入本研究。
mCNV組納入標準:屈光度<-6.00 D或眼軸長度>26.0 mm;經FFA檢查確診為mCNV,即早期強熒光,晚期逐漸出現熒光素滲漏;尚未進行治療。高度近視組納入標準:屈光度<-6.00 D或眼軸長度>26.0 mm。正常組納入標準:屈光度-3. 00 D~+3.00D,眼軸長度22.0~24.5 mm。3組受檢者均排除角膜疾病、嚴重白內障、青光眼、老年性黃斑變性、中心性漿液性脈絡膜視網膜病變、息肉樣脈絡膜血管病變等及眼部外傷史和手術史。
所有患者均行BCVA、裂隙燈顯微鏡、驗光、眼壓測量及FFA檢查。BCVA采用對數視力表進行檢查,并將結果轉化為logMAR視力記錄。3組受檢者年齡(F=0.71,P>0.05)、性別比較,差異均無統計學意義;logMAR BCVA、等效球鏡度數比較,差異均有統計學意義(F=44.74、246.10,P<0.001、<0.001)(表1)。組間logMAR BCVA兩兩比較,mCNV組與高度近視組、正常組之間的差異均有統計學意義(P<0.05),高度近視組與正常組之間的差異無統計學意義(P>0.05)。組間等效球鏡度數兩兩比較,mCNV組與高度近視組之間的差異無統計學意義(P>0.05),正常組與mCNV組、高度近視組之間的差異均有統計學意義(P<0.05)。
所有受檢者均采用RTVue-XR Avanti行OCTA檢查,掃描模式為黃斑區3 mm×3 mm。采用設備自帶軟件測量視網膜淺層血流密度、視網膜深層血流密度、黃斑中心凹無血管區(FAZ)面積、非圓周指數(AI)及圍繞FAZ區域300 μm寬度內的中心凹血流密度(FD)。淺層視網膜毛細血管叢為內界膜下方3 μm到內叢狀層下方15 μm;深層視網膜毛細血管叢為內叢狀層下方15~70 μm。均由軟件自動分層測量,當自動化分層存在偏差時進行手動矯正分層平面。AI=測得黃斑中心凹周長/等面積標準圓周長。
采用SPSS 19. 0軟件進行統計分析,數據以均數±標準差( ±s)表示。3組間數據比較采用單因素方差分析,組間兩兩比較采用最小顯著性差法。P<0.05為差異有統計學意義。
±s)表示。3組間數據比較采用單因素方差分析,組間兩兩比較采用最小顯著性差法。P<0.05為差異有統計學意義。
2 結果
3組患眼平均視網膜淺層、深層血流密度以及FAZ面積、AI及FD比較,差異均有統計學意義(F=24.82、9.18、3.58、7.68、14.15,P<0.05)(圖1~3,表2)。組間平均視網膜淺層、深層血流密度兩兩比較,mCNV組與高度近視組(P=0.026、0.036)、高度近視組與正常組(P<0.001、<0.001)、mCNV組與正常組(P<0.001、0.032)之間的差異均有統計學意義。組間平均FAZ面積兩兩比較,mCNV組與正常組之間的差異有統計學意義(P=0.010),mCNV組與高度近視組(P=0.080)、高度近視組與正常組(P=0.392)之間的差異無統計學意義。組間平均AI兩兩比較,mCNV組與正常組(P<0.001)、mCNV組與高度近視組(P<0.001)之間的差異有統計學意義,高度近視組與正常組之間的差異無統計學意義(P=0.937)。組間平均FD兩兩比較,mCNV組與高度近視組(P=0.004)、高度近視組與正常組(P=0.018)、mCNV組與正常組(P<0.001)之間的差異均有統計學意義。
 圖1
3組受檢眼視網膜淺層血流密度OCTA像。1A示mCNV組;1B示高度近視組;1C示正常組
圖1
3組受檢眼視網膜淺層血流密度OCTA像。1A示mCNV組;1B示高度近視組;1C示正常組
 圖3
3組受檢眼FAZ OCTA像。3A示mCNV組;3B示高度近視組;3C示正常組
圖3
3組受檢眼FAZ OCTA像。3A示mCNV組;3B示高度近視組;3C示正常組
 ±s)
±s)
 圖2
3組受檢眼視網膜深層血流密度OCTA像。2A示mCNV組;2B示高度近視組;2C示正常組
圖2
3組受檢眼視網膜深層血流密度OCTA像。2A示mCNV組;2B示高度近視組;2C示正常組
3 討論
高度近視在我國的發病率較高,患者常常因眼軸的過度延長而繼發多種眼底疾病。mCNV是一種常見的高度近視并發癥,多以2型CNV為主,因來自脈絡膜的新生血管突破RPE層在視網膜神經上皮下生長而影響視功能[6]。
本研究結果顯示,高度近視組患眼的視網膜淺層及深層血流密度小于正常組,而mCNV組患眼的視網膜淺層、深層血流密度小于高度近視組及正常組。既往研究也發現高度近視患者較正常人視網膜淺層、深層血流密度降低,其可能原因是高度近視眼軸增長,機械牽拉視網膜組織造成血管密度減少[6]。我們還發現,當高度近視繼發CNV時,視網膜淺層、深層血流密度較單純高度近視患者進一步下降。過去有研究推測,mCNV的發病機制可能與高度近視患者脈絡膜血管減少造成循環障礙從而引起RPE缺氧而使血管生成因子的分泌增加有關[7]。我們推測,黃斑區視網膜淺層、深層血流密度的進一步減小可能促使血管生成因子分泌增加從而誘導其繼發CNV。這種改變或許預測,當高度近視患眼黃斑區淺層和深層血流密度下降明顯時,會繼發mCNV。然而脈絡膜血流密度目前尚無法準確測量,期待隨著技術的發展及改進后能進一步測量脈絡膜血流密度以更好地探究mCNV的發病機制。當然,mCNV的血流改變也可能是繼發CNV后產生的一種病理改變,因病灶破壞了黃斑區視網膜的微血管結構而造成。有關血流改變與繼發CNV的因果關系,尚待進一步確認。
本研究結果顯示,3組受檢眼FD的差異有統計學意義,且mCNV組小于高度近視組及正常組。既往較多研究比較了高度近視眼與正常眼黃斑區血流密度的變化,但其參數測量方法不同,得出的結果也不盡相同。Mo等[8]比較OCTA上自動劃分的黃斑區血流密度(未去除無血管區),發現高度近視患眼血流密度降低。Li等[4]和Qu等[5]通過去除無血管區范圍(直徑0.6 mm)后,比較以中心凹為圓心內徑0.6 mm、外徑2.5 mm環形旁中心凹區域的血管密度,得出了相同的結論。以上研究的結論均與本研究相同。但Wang等[9]運用與Li等[4]和Qu等[5]同樣的方法卻發現高度近視患眼旁中心凹血流密度并無改變。既往研究中的測量方法均不能完全排除無血管區對血流密度的影響。本研究發現單純高度近視并不改變FAZ的面積和形態,但mCNV組患眼的FAZ面積小于正常組,AI小于高度近視組和正常組,FAZ形態和面積的不同會使測量數據產生偏差。本研究FD的測量范圍為排除軟件自動劃分的無血管區后圍繞該區域300 μm寬度的環形區域,精確地排除了FAZ對結果的影響。結果顯示,單純高度近視患眼黃斑區中心凹血流密度下降,而繼發CNV后中心凹血流密度下降會更為明顯。
本研究結果顯示,FAZ面積的差異僅存在于正常組與mCNV組之間,mCNV組有所減小。對于mCNV發病機制的一種推測是與血流動力學改變有關,其中兩種最重要的變化是黃斑區脈絡膜充盈延遲與脈絡膜變薄[10]。Tan Colin等[11]發現脈絡膜厚度在高度近視患眼中可影響FAZ面積,厚度越小,面積越小。我們可以理解mCNV脈絡膜厚度的減小造成了FAZ面積的改變。既往也有研究發現黃斑中心凹厚度(CMT)與FAZ面積呈負相關[12]。這提示mCNV患者的CMT增厚也可以用來解釋FAZ面積的差異[13]。
本研究比較了mCNV患眼、高度近視患眼和正常眼OCTA上的一系列參數,發現單純高度近視患眼較正常眼視網膜淺層、深層血流密度及FD降低,但FAZ面積與形態則并無改變。而繼發mCNV者,視網膜淺層、深層血流密度及FD降低更多,FAZ的面積縮小且形態趨于不規則。這些參數的改變可能提示是CNV發病的原因之一,也可能是mCNV后導致的一系列病理改變,期待更進一步的研究結果證實。