引用本文: 陶繼偉, 林艷雯, 沈麗君, 陳亦棋, 毛劍波, 陳煥, 俞雪婷, 方佳. 玻璃體切割聯合保留中心凹內界膜剝除手術治療高度近視黃斑劈裂的長期療效觀察. 中華眼底病雜志, 2019, 35(5): 441-445. doi: 10.3760/cma.j.issn.1005-1015.2019.05.004 復制
黃斑劈裂(MF)是高度近視患者視功能異常的主要原因之一,尤其多見于伴有后鞏膜葡萄腫的患者[1]。MF的發生與玻璃體后皮質和視網膜內界膜(ILM)的牽拉、后鞏膜葡萄腫等因素相關[2-3]。玻璃體切割手術(PPV)聯合ILM剝除以及氣體填充是治療MF的最主流手術方式,已有大量臨床研究證明其有效性[4-6]。但是手術后繼發全層黃斑裂孔(FTMH)是影響療效的主要因素[7-9]。同時ILM剝除對于視網膜結構的損傷也逐漸得到重視,如手術后黃斑移位、神經纖維層凹陷(DONFL)等[10]。為減少手術后黃斑裂孔的發生及減少ILM剝除對于黃斑區結構的損傷,部分學者嘗試保留中心凹處ILM剝除手術方式[11-15],相比完整ILM剝除,可減少手術后黃斑裂孔的發生。但目前尚缺乏保留ILM手術方法的統一標準,手術技術、保留ILM范圍均不一致,且關于該手術方式手術后長期療效觀察較少。我們對一組高度近視MF患者行PPV并保留ILM剝除手術,手術后平均隨訪近1年,觀察黃斑區視網膜結構和視功能變化。現將結果報道如下。
1 對象和方法
前瞻性病例系列研究。本研究經醫院倫理委員會審核通過。所有患者均獲知情并簽署書面同意書。
2015年12月至2016年12月在溫州醫科大學附屬眼視光學院杭州院區檢查確診的高度近視MF患者15例15只眼納入研究。納入標準:眼軸長度(AL)≥26.5 mm;屈光度≤-6.00 D;頻域OCT檢查證實為MF;手術后隨訪時間>1年。排除標準:全層黃斑裂孔、近視性脈絡膜新生血管、影響中心視力的彌漫性黃斑區脈絡膜視網膜萎縮或大Fuchs斑;既往有眼部手術及外傷史;患有青光眼、葡萄膜炎等眼部疾病和全身疾病者。
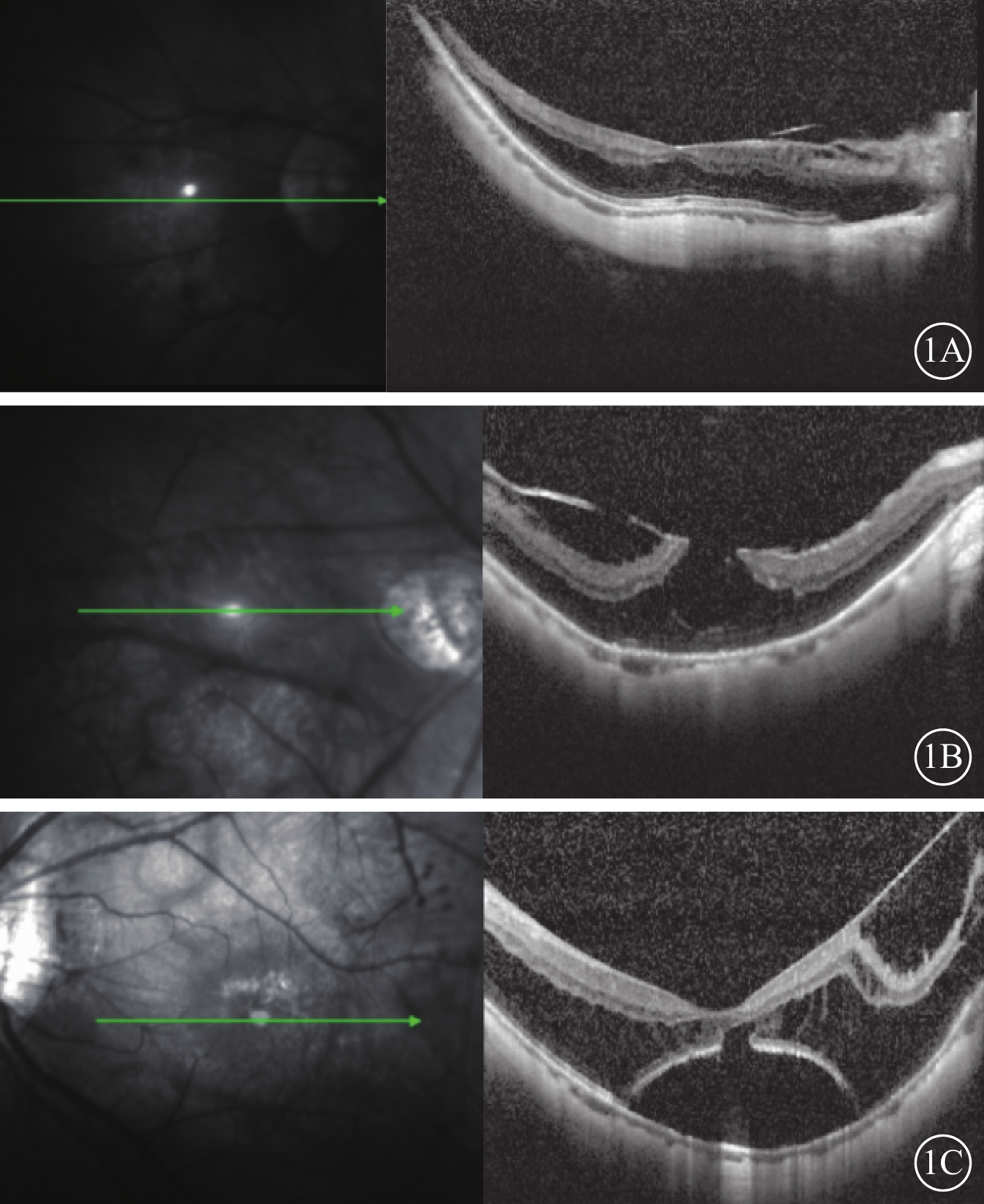
所有患者均行BCVA、屈光度、裂隙燈顯微鏡、眼底彩色照相、頻域OCT(SD-OCT)檢查以及AL測量。采用Snellen視力表進行BCVA檢查,記錄時換算為logMAR視力。采用德國Heidelberg公司的SD-OCT儀測量黃斑中心凹視網膜厚度(CFT),選擇黃斑部線性水平掃描,掃描深度2.0 mm,掃描面積5.8 mm×5.8 mm,軸向分辨率3.87 μm,橫向分辨率11.40 μm,掃描模式512×496。CFT定義為中心凹視網膜神經上皮層ILM面至RPE層界面的距離。采用IOL Master測量AL。根據劈裂形態,將MF分為單純型(圖1A)、板層裂孔型(圖1B)、中心凹脫離型(圖1C),分別為4、7、4只眼。
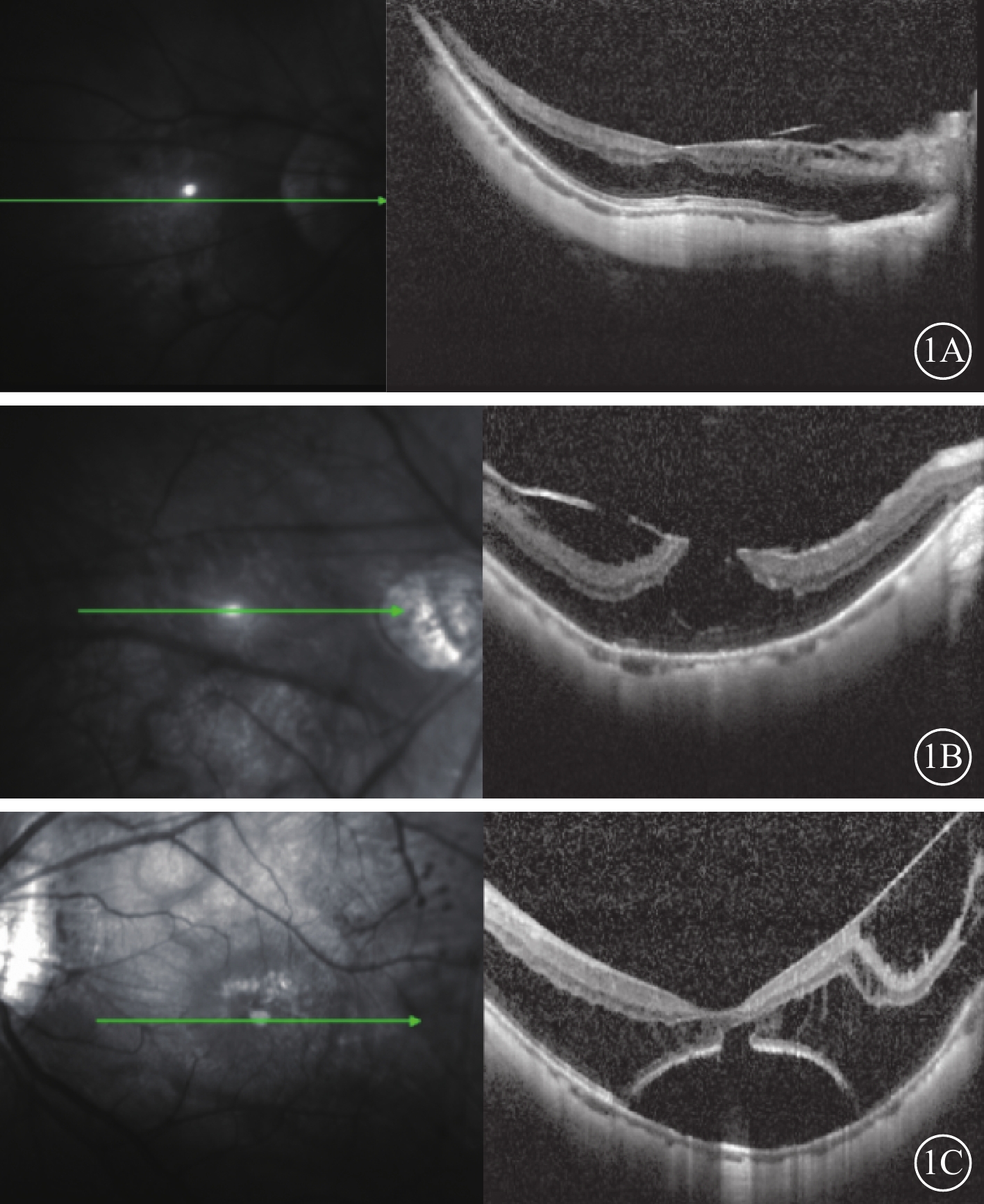 圖1
高度近視MF患眼手術前SD-OCT像。左圖為掃描方向,右圖為檢查結果。1A、1B、1C分別示單純型、板層裂孔型、中心凹脫離型
圖1
高度近視MF患眼手術前SD-OCT像。左圖為掃描方向,右圖為檢查結果。1A、1B、1C分別示單純型、板層裂孔型、中心凹脫離型
15例15只眼中,男性4例4只眼,女性11例11只眼。年齡43~65歲,平均年齡(55.33±8.34)歲;等效球鏡度數-3.25~-30.00 D,平均等效球鏡度數(-12.86±8.51)D;AL 27.19~32.47 mm,平均AL(29.29±1.85)mm;平均logMAR BCVA 0.95±0.64;平均CFT(576.00±185.32)μm。
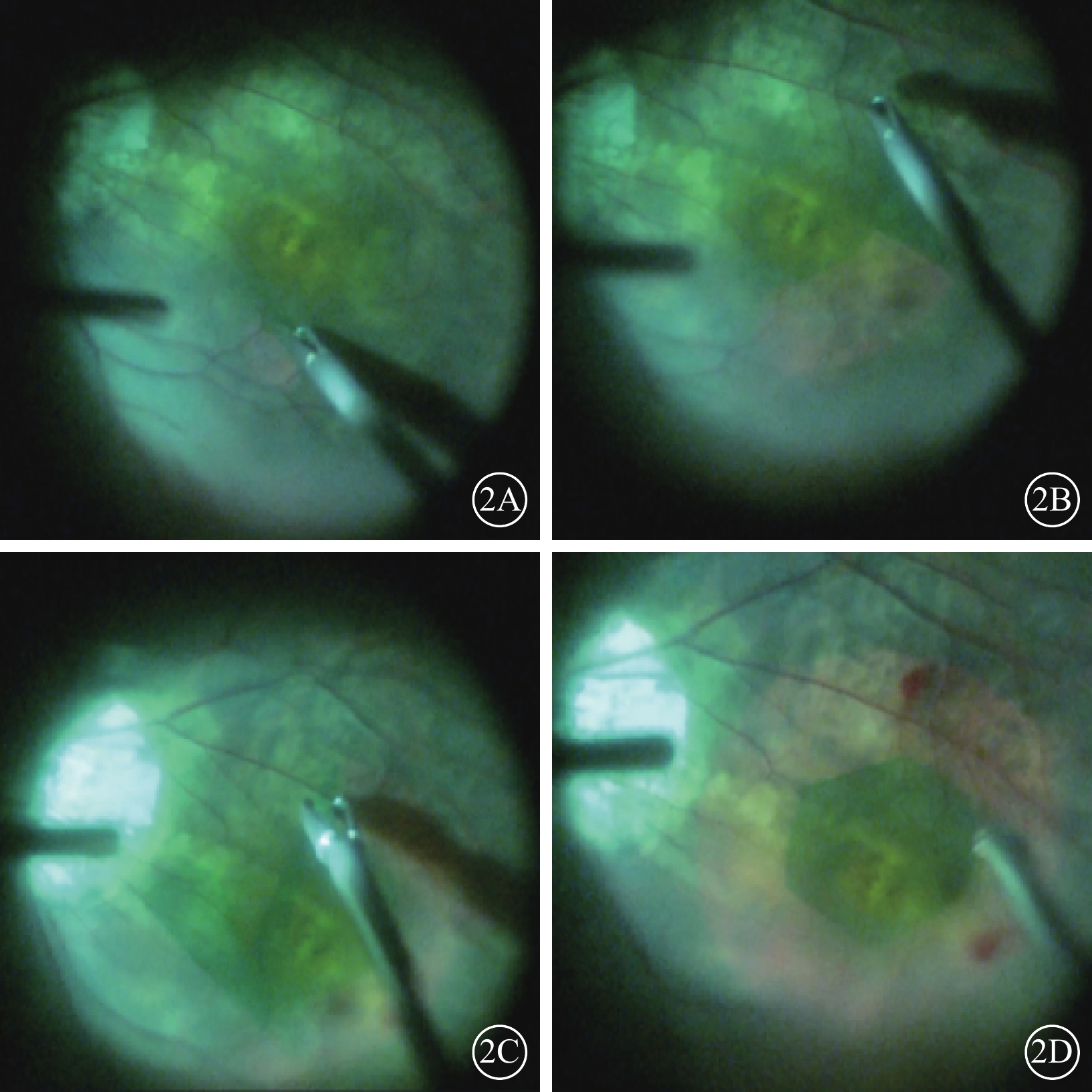
所有患眼均行標準經睫狀體平坦部三通道23G微創PPV聯合保留中心凹ILM剝除手術。手術由同一位具有豐富臨床經驗的眼底外科醫生完成。聯合白內障超聲乳化人工晶狀體植入手術1只眼。手術中充分切除玻璃體及其后皮質,吲哚青綠(0.25 mg/ml)輔助染色,停留30 s,旁中心凹區連續或間斷的環形撕除ILM,殘留中心凹處1~2 DD大小ILM,使用玻切頭對其進行邊緣修剪,最后保留約1~2 DD大小的圓形ILM(圖2)。氣液交換后,眼內填充12%的C3F8。手術后患者保持俯臥位至少1周。
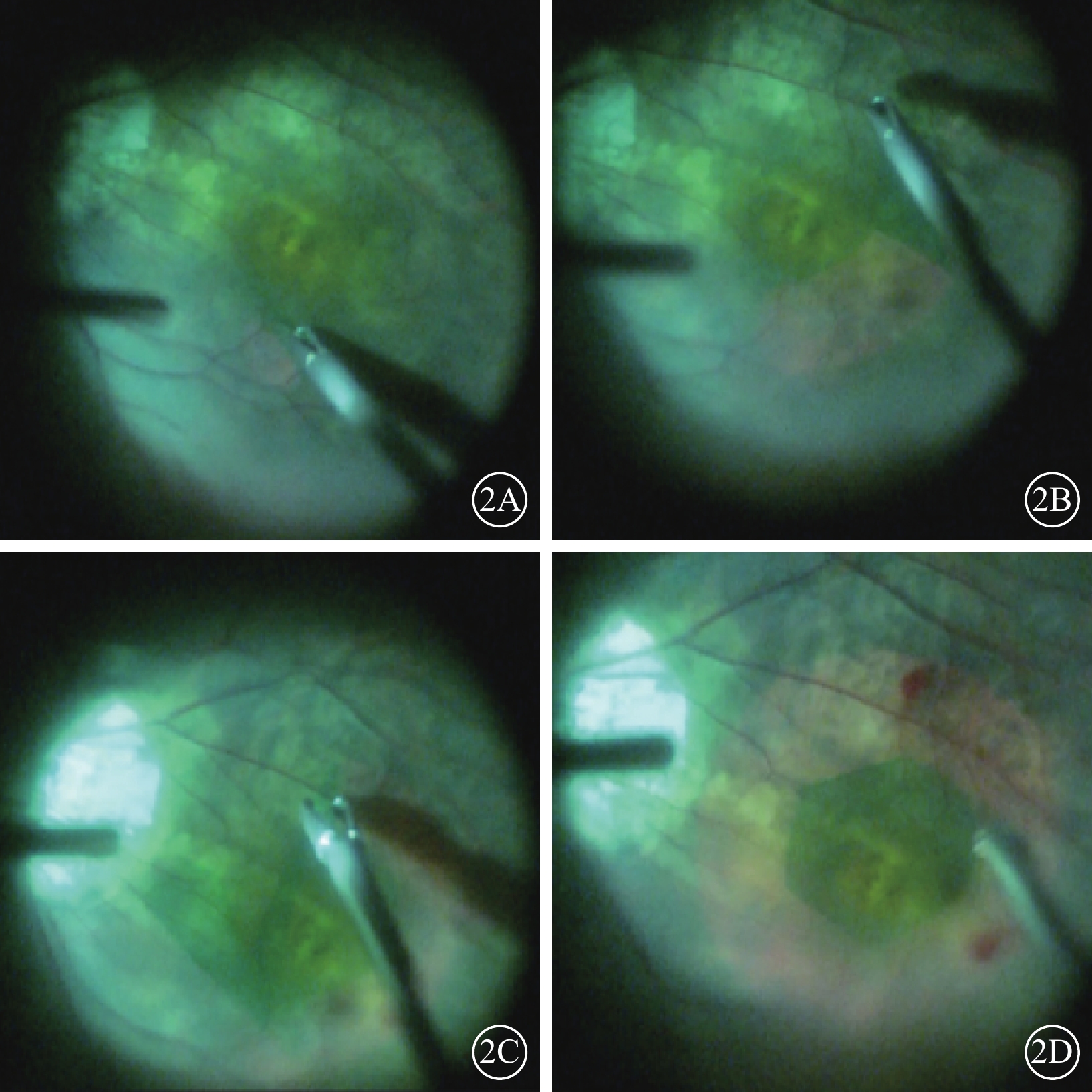 圖2
手術中視頻截圖。2A示遠離中心凹方向起瓣;2B示面包圈樣撕除ILM,類似于撕囊方法切線力撕除;2C示剝除不同象限時轉換剝膜鑷角度;2D示玻切頭修剪,保留約1 DD大小ILM
圖2
手術中視頻截圖。2A示遠離中心凹方向起瓣;2B示面包圈樣撕除ILM,類似于撕囊方法切線力撕除;2C示剝除不同象限時轉換剝膜鑷角度;2D示玻切頭修剪,保留約1 DD大小ILM
手術后隨訪12~24個月,平均隨訪時間(17.5±4.5)個月。手術后1、3、6、12個月及末次隨訪(>12個月)時,采用與手術前相同的設備和方法進行相關檢查。觀察并分析BCVA、黃斑區OCT改變。以BCVA提高≥0.2個logMAR單位為視力提高;下降≥0.2個logMAR單位為視力下降。MF愈合:黃斑中心凹劈裂消失;好轉:黃斑中心凹劈裂高度降低但沒有完全消失;未好轉:黃斑中心凹劈裂高度未降低中心凹脫離未好轉或進展成FTMH。
使用SPSS19.0軟件行統計學分析。對計量數據進行正態性檢驗,符合正態分布者采用單因素方差分析或連續測量資料的協方差分析;不符合正態分布者則使用非參數檢驗。患者年齡、手術前屈光狀態、AL、隨訪時間等數據以均數±標準差( ±s)表示。手術前后BCVA及CFT比較采用配對 t 檢驗和重復測量方差分析。P≤0.05為差異有統計學意義。
±s)表示。手術前后BCVA及CFT比較采用配對 t 檢驗和重復測量方差分析。P≤0.05為差異有統計學意義。
2 結果
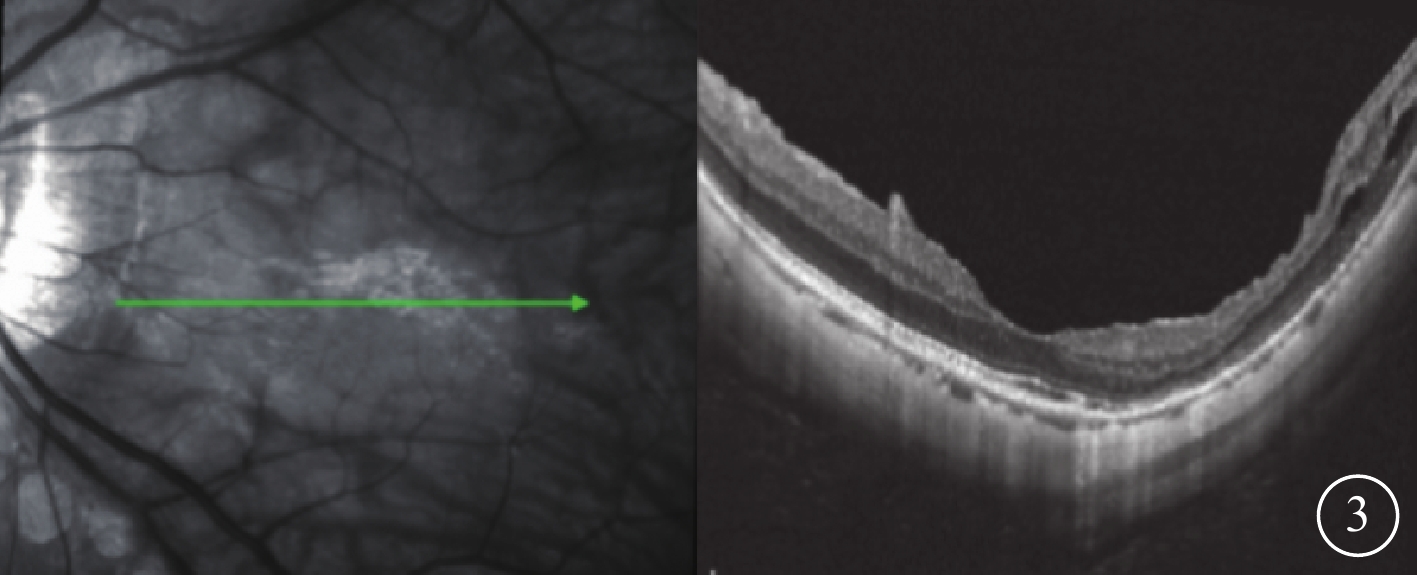
所有患眼手術中均成功保留中心凹處ILM。末次隨訪時,15只眼中,MF愈合、好轉、未好轉分別為13、1、1只眼;黃斑區橢圓體帶完整6只眼,缺失9只眼。單純劈裂型4只眼MF均愈合;中心凹脫離型7只眼中,愈合(圖3)6只眼,好轉1只眼;板層裂孔型4只眼中,愈合3只眼,繼發FTMH 1只眼。
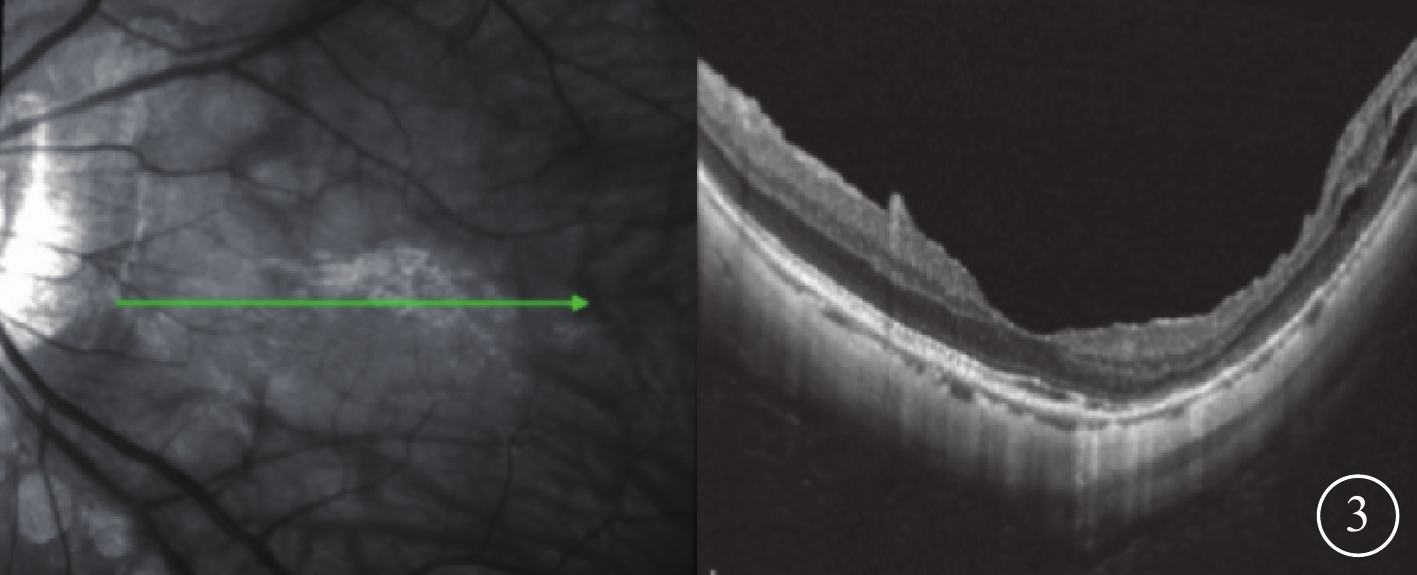 圖3
圖1C同眼手術后12個月SD-OCT像。左圖為掃描方向,右圖為檢查結果。中心凹外層結構完全恢復
圖3
圖1C同眼手術后12個月SD-OCT像。左圖為掃描方向,右圖為檢查結果。中心凹外層結構完全恢復
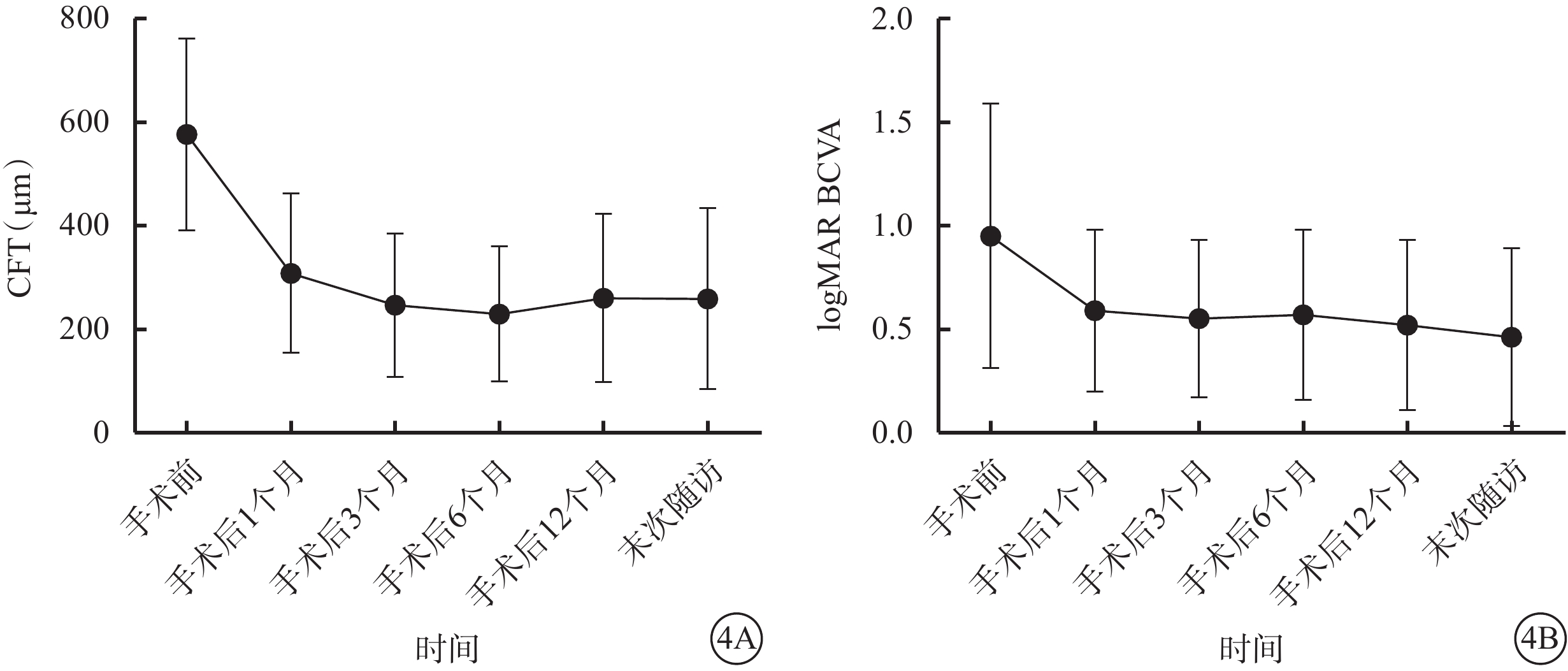
手術后1、3、6、12個月和末次隨訪時,患眼平均CFT分別為(307.87±154.16)、(246.33±138.57)、(229.33±130.31)、(259.47±162.68)、(258.60±175.22)μm。手術后不同時間點CFT與手術前比較,差異均有統計學意義(F=18.81,P= 0.001)(圖4A);末次隨訪時平均CFT與手術前比較,差異有統計學意義(t=4.90,P<0.001)。
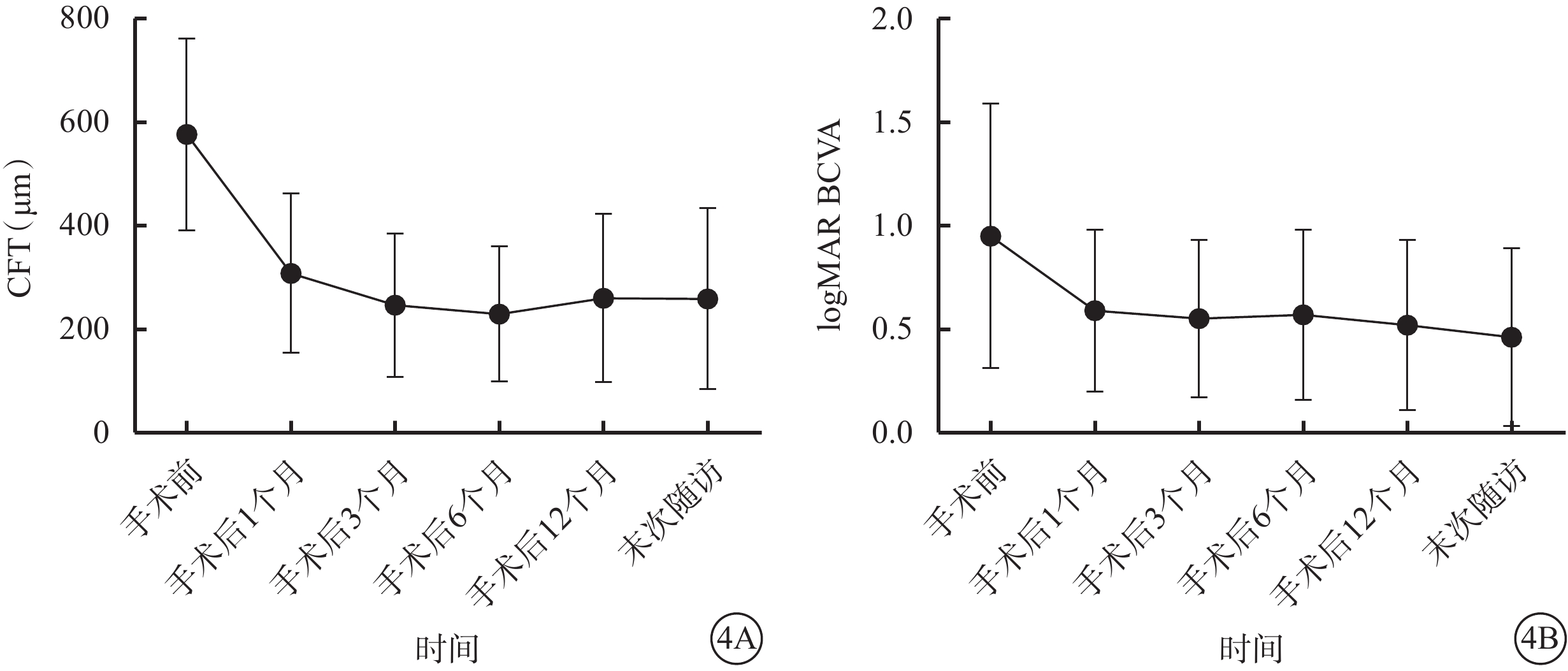 圖4
高度近視MF患眼手術前后CFT、logMAR BCVA變化折線圖。4A、4B分別示CFT、logMAR BCVA
圖4
高度近視MF患眼手術前后CFT、logMAR BCVA變化折線圖。4A、4B分別示CFT、logMAR BCVA
手術后1、3、6、12個月和末次隨訪時,患眼平均logMAR BCVA分別為0.59±0.39、0.55±0.38、0.57±0.41、0.52±0.41、0.46±0.43。手術后不同時間點logMAR BCVA與手術前比較,差異均有統計學意義(F=18.79,P=0.001)(圖4B);末次隨訪時logMAR BCVA與手術前比較,差異有統計學意義(t=5.20,P<0.001)。末次隨訪時,15只眼中,BCVA提高、不變分別為14、1只眼。聯合白內障超聲乳化人工晶狀體植入的1只眼,BCVA由手術前0.3提高至0.8。
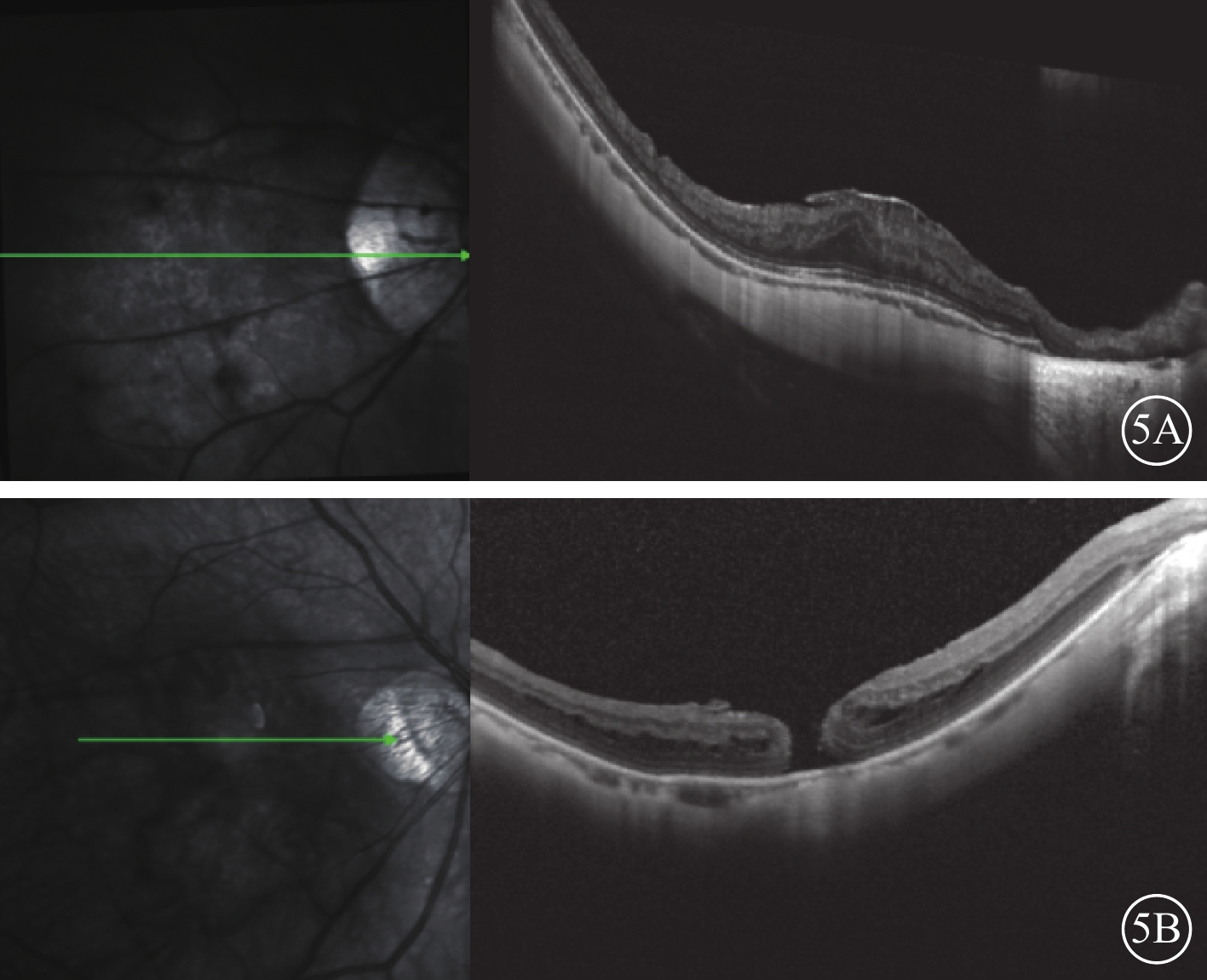
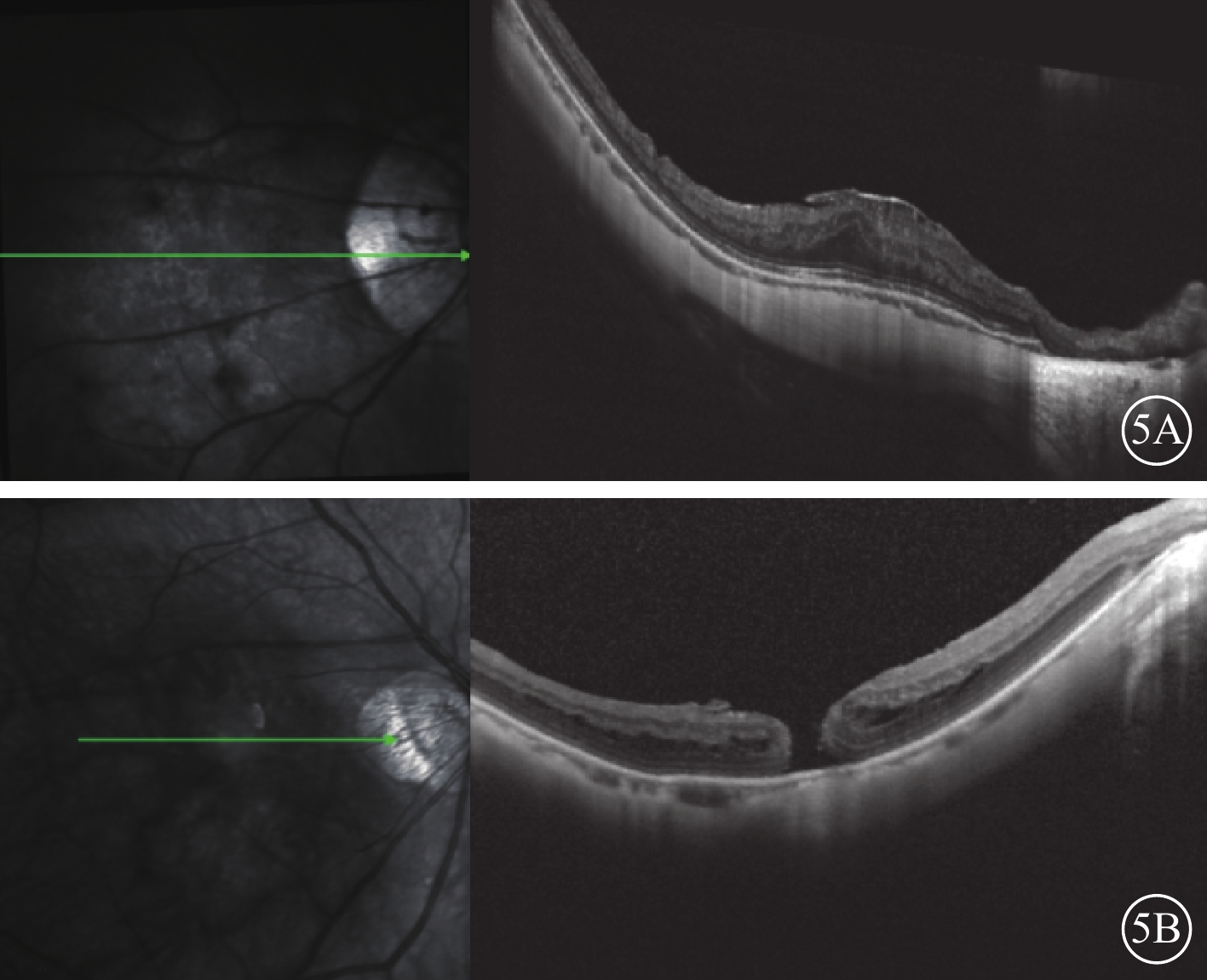
15只眼中,手術后出現ILM增厚皺縮5只眼。其中,1只眼手術前BCVA 0.05,手術后12個月BCVA 0.3,隨訪期間視網膜厚度(圖5A)增加,但BCVA保持穩定。手術后1個月繼發FTMH 1只眼,患者拒絕進一步治療;隨訪期間裂孔穩定,未發生黃斑裂孔性視網膜脫離(圖5B)。
3 討論
PPV是目前治療高度近視MF的主流手術方法,大量臨床研究證明其有效性,可明顯改善劈裂形態,提高BCVA。但手術后繼發FTMH是影響MF手術后視功能恢復的最嚴重并發癥,且ILM剝除對黃斑區結構的損傷如黃斑移位、DONFL也是影響患者手術后視功能恢復的影響因素[7-10]。PPV主要針對玻璃體黃斑界面的切線張力,尋找既可足夠松解切線張力的方向又可保護黃斑區視網膜結構不受損傷的方式是研究熱點,因此保留中心凹ILM剝膜方法應運而生。
目前有少數學者嘗試應用保留ILM的術式治療高度近視MF,不僅改善黃斑中心凹形態,也提高患者手術后視功能,且可明顯降低手術后黃斑裂孔的發生率[11-15]。但目前該術式尚無統一標準,ILM保留的方法和范圍均存在差異,且相關研究也較少。Ho等[11, 13]采用“foveola non peel”的ILM保留方法,取得較好的手術療效,但手術操作較復雜,需要運用剝膜剪、剝膜鑷、玻切頭多次操作對保留ILM進行修整。Shimada等[12]采用名為“fovea spare”的改良術式治療15例近視牽引性黃斑病變患者,手術后療效較好,但其中10例患者出現保留的ILM收縮。Jin等[15]對20例MF患者進行名為“multiple parafoveal curvilinear peel”的術式治療,手術后無繼發FTMH,但未描述保留區ILM的改變。Lee等[14]報道采用名為“maculorrhexis”的改良術式對10例MF患者進行治療,將保留的ILM面積縮小至中心小凹大小,手術后解剖學形態和視力均改善,無繼發FTMH,且未出現ILM增厚皺縮患者。本研究采用的保留中心凹ILM技術與既往研究不同,對旁中心凹區進行連續或間斷的環形撕除解除切線張力的基礎上,為減少ILM剝除對黃斑區結構的損傷,保留ILM大小約1~2 DD,整個手術過程操作方便,只需剝膜鑷和玻切頭完成,手術中均一次性順利保留,未見明顯并發癥。手術后長期隨訪結果顯示BCVA、CFT和劈裂形態均明顯改善。說明該術式治療高度近視MF的有效性。
保留的ILM是否會發生類似前膜的增厚皺縮是手術后重要的關注點。Shimada等[12]在其保留中心凹手術治療的15例患者中,10例出現ILM皺縮,但其隨訪時間較短,長期視功能改變尚不確定。研究者認為來自黃斑牽引的釋放和中心凹手術創傷的減少,共同造成剩余ILM向心性收縮,這也可能是FTMH發生率降低的主要原因。Lee等[14]認為手術后ILM增生皺縮因ILM保留范圍過大引起,因此其將ILM保留范圍縮小至中心小凹范圍,手術后6個月保留區未發生ILM增生皺縮。本研究經過平均超過1年的長期隨訪,其中5只眼表現為ILM增厚皺縮,且引起黃斑中心凹形態改變。對手術錄像回顧分析發現,此5只眼保留區中心凹均顯示染色不均勻,保留的ILM面可能存在玻璃體后皮質殘留,可能與手術后ILM再次增生皺縮相關;殘余少量的玻璃體細胞增生或刺激視網膜前膜增生,類似于視網膜前膜的形成機制。有學者認為只有完整地剝除ILM才能完全清楚玻璃體后皮質,即使應用曲安奈德等染色,仍會有少量玻璃體后皮質殘留。因此,對于保留ILM術式治療MF的適應證仍需要進一步探討。另外對于手術后ILM皺縮是否影響預后視功能尚不明確,本組手術后ILM皺縮患眼長期隨訪BCVA基本保持穩定。ILM增厚皺縮的長期演變如何,是否影響患者視功能仍有待于進一步研究。
黃斑裂孔是MF常規ILM剝除手術后最常見的并發癥,發生率約為12.5%~27.3%[7-9]。有學者認為與ILM剝除、外層結構缺失和氣體填充等相關[7-9]。既往保留ILM術式治療MF的臨床研究均未報道手術后黃斑裂孔的發生。本組手術后1只眼繼發FTMH,說明除ILM剝除,還有其他因素與手術后黃斑裂孔的形成相關。本組手術后繼發FTMH患眼見于劈裂伴板層黃斑裂孔,類似報道較少。其原因可能與內層視網膜缺失、外層結構菲薄、氣體填充表面張力相關。因此對于伴有板層黃斑裂孔MF尤其是外層菲薄的患眼,是否保留ILM可能均存在手術后繼發FTMH的風險,如何減少其手術后FTMH的發生是今后臨床研究的方向。
本研究結果表明,PPV聯合保留中心凹ILM剝除手術治療高度近視MF具有較好的長期療效,手術后BCVA和CFT均得到改善。保留的ILM長期演變情況及該手術方式的適應證仍需進一步探討。
黃斑劈裂(MF)是高度近視患者視功能異常的主要原因之一,尤其多見于伴有后鞏膜葡萄腫的患者[1]。MF的發生與玻璃體后皮質和視網膜內界膜(ILM)的牽拉、后鞏膜葡萄腫等因素相關[2-3]。玻璃體切割手術(PPV)聯合ILM剝除以及氣體填充是治療MF的最主流手術方式,已有大量臨床研究證明其有效性[4-6]。但是手術后繼發全層黃斑裂孔(FTMH)是影響療效的主要因素[7-9]。同時ILM剝除對于視網膜結構的損傷也逐漸得到重視,如手術后黃斑移位、神經纖維層凹陷(DONFL)等[10]。為減少手術后黃斑裂孔的發生及減少ILM剝除對于黃斑區結構的損傷,部分學者嘗試保留中心凹處ILM剝除手術方式[11-15],相比完整ILM剝除,可減少手術后黃斑裂孔的發生。但目前尚缺乏保留ILM手術方法的統一標準,手術技術、保留ILM范圍均不一致,且關于該手術方式手術后長期療效觀察較少。我們對一組高度近視MF患者行PPV并保留ILM剝除手術,手術后平均隨訪近1年,觀察黃斑區視網膜結構和視功能變化。現將結果報道如下。
1 對象和方法
前瞻性病例系列研究。本研究經醫院倫理委員會審核通過。所有患者均獲知情并簽署書面同意書。
2015年12月至2016年12月在溫州醫科大學附屬眼視光學院杭州院區檢查確診的高度近視MF患者15例15只眼納入研究。納入標準:眼軸長度(AL)≥26.5 mm;屈光度≤-6.00 D;頻域OCT檢查證實為MF;手術后隨訪時間>1年。排除標準:全層黃斑裂孔、近視性脈絡膜新生血管、影響中心視力的彌漫性黃斑區脈絡膜視網膜萎縮或大Fuchs斑;既往有眼部手術及外傷史;患有青光眼、葡萄膜炎等眼部疾病和全身疾病者。
所有患者均行BCVA、屈光度、裂隙燈顯微鏡、眼底彩色照相、頻域OCT(SD-OCT)檢查以及AL測量。采用Snellen視力表進行BCVA檢查,記錄時換算為logMAR視力。采用德國Heidelberg公司的SD-OCT儀測量黃斑中心凹視網膜厚度(CFT),選擇黃斑部線性水平掃描,掃描深度2.0 mm,掃描面積5.8 mm×5.8 mm,軸向分辨率3.87 μm,橫向分辨率11.40 μm,掃描模式512×496。CFT定義為中心凹視網膜神經上皮層ILM面至RPE層界面的距離。采用IOL Master測量AL。根據劈裂形態,將MF分為單純型(圖1A)、板層裂孔型(圖1B)、中心凹脫離型(圖1C),分別為4、7、4只眼。
 圖1
高度近視MF患眼手術前SD-OCT像。左圖為掃描方向,右圖為檢查結果。1A、1B、1C分別示單純型、板層裂孔型、中心凹脫離型
圖1
高度近視MF患眼手術前SD-OCT像。左圖為掃描方向,右圖為檢查結果。1A、1B、1C分別示單純型、板層裂孔型、中心凹脫離型
15例15只眼中,男性4例4只眼,女性11例11只眼。年齡43~65歲,平均年齡(55.33±8.34)歲;等效球鏡度數-3.25~-30.00 D,平均等效球鏡度數(-12.86±8.51)D;AL 27.19~32.47 mm,平均AL(29.29±1.85)mm;平均logMAR BCVA 0.95±0.64;平均CFT(576.00±185.32)μm。
所有患眼均行標準經睫狀體平坦部三通道23G微創PPV聯合保留中心凹ILM剝除手術。手術由同一位具有豐富臨床經驗的眼底外科醫生完成。聯合白內障超聲乳化人工晶狀體植入手術1只眼。手術中充分切除玻璃體及其后皮質,吲哚青綠(0.25 mg/ml)輔助染色,停留30 s,旁中心凹區連續或間斷的環形撕除ILM,殘留中心凹處1~2 DD大小ILM,使用玻切頭對其進行邊緣修剪,最后保留約1~2 DD大小的圓形ILM(圖2)。氣液交換后,眼內填充12%的C3F8。手術后患者保持俯臥位至少1周。
 圖2
手術中視頻截圖。2A示遠離中心凹方向起瓣;2B示面包圈樣撕除ILM,類似于撕囊方法切線力撕除;2C示剝除不同象限時轉換剝膜鑷角度;2D示玻切頭修剪,保留約1 DD大小ILM
圖2
手術中視頻截圖。2A示遠離中心凹方向起瓣;2B示面包圈樣撕除ILM,類似于撕囊方法切線力撕除;2C示剝除不同象限時轉換剝膜鑷角度;2D示玻切頭修剪,保留約1 DD大小ILM
手術后隨訪12~24個月,平均隨訪時間(17.5±4.5)個月。手術后1、3、6、12個月及末次隨訪(>12個月)時,采用與手術前相同的設備和方法進行相關檢查。觀察并分析BCVA、黃斑區OCT改變。以BCVA提高≥0.2個logMAR單位為視力提高;下降≥0.2個logMAR單位為視力下降。MF愈合:黃斑中心凹劈裂消失;好轉:黃斑中心凹劈裂高度降低但沒有完全消失;未好轉:黃斑中心凹劈裂高度未降低中心凹脫離未好轉或進展成FTMH。
使用SPSS19.0軟件行統計學分析。對計量數據進行正態性檢驗,符合正態分布者采用單因素方差分析或連續測量資料的協方差分析;不符合正態分布者則使用非參數檢驗。患者年齡、手術前屈光狀態、AL、隨訪時間等數據以均數±標準差( ±s)表示。手術前后BCVA及CFT比較采用配對 t 檢驗和重復測量方差分析。P≤0.05為差異有統計學意義。
±s)表示。手術前后BCVA及CFT比較采用配對 t 檢驗和重復測量方差分析。P≤0.05為差異有統計學意義。
2 結果
所有患眼手術中均成功保留中心凹處ILM。末次隨訪時,15只眼中,MF愈合、好轉、未好轉分別為13、1、1只眼;黃斑區橢圓體帶完整6只眼,缺失9只眼。單純劈裂型4只眼MF均愈合;中心凹脫離型7只眼中,愈合(圖3)6只眼,好轉1只眼;板層裂孔型4只眼中,愈合3只眼,繼發FTMH 1只眼。
 圖3
圖1C同眼手術后12個月SD-OCT像。左圖為掃描方向,右圖為檢查結果。中心凹外層結構完全恢復
圖3
圖1C同眼手術后12個月SD-OCT像。左圖為掃描方向,右圖為檢查結果。中心凹外層結構完全恢復
手術后1、3、6、12個月和末次隨訪時,患眼平均CFT分別為(307.87±154.16)、(246.33±138.57)、(229.33±130.31)、(259.47±162.68)、(258.60±175.22)μm。手術后不同時間點CFT與手術前比較,差異均有統計學意義(F=18.81,P= 0.001)(圖4A);末次隨訪時平均CFT與手術前比較,差異有統計學意義(t=4.90,P<0.001)。
 圖4
高度近視MF患眼手術前后CFT、logMAR BCVA變化折線圖。4A、4B分別示CFT、logMAR BCVA
圖4
高度近視MF患眼手術前后CFT、logMAR BCVA變化折線圖。4A、4B分別示CFT、logMAR BCVA
手術后1、3、6、12個月和末次隨訪時,患眼平均logMAR BCVA分別為0.59±0.39、0.55±0.38、0.57±0.41、0.52±0.41、0.46±0.43。手術后不同時間點logMAR BCVA與手術前比較,差異均有統計學意義(F=18.79,P=0.001)(圖4B);末次隨訪時logMAR BCVA與手術前比較,差異有統計學意義(t=5.20,P<0.001)。末次隨訪時,15只眼中,BCVA提高、不變分別為14、1只眼。聯合白內障超聲乳化人工晶狀體植入的1只眼,BCVA由手術前0.3提高至0.8。
15只眼中,手術后出現ILM增厚皺縮5只眼。其中,1只眼手術前BCVA 0.05,手術后12個月BCVA 0.3,隨訪期間視網膜厚度(圖5A)增加,但BCVA保持穩定。手術后1個月繼發FTMH 1只眼,患者拒絕進一步治療;隨訪期間裂孔穩定,未發生黃斑裂孔性視網膜脫離(圖5B)。
3 討論
PPV是目前治療高度近視MF的主流手術方法,大量臨床研究證明其有效性,可明顯改善劈裂形態,提高BCVA。但手術后繼發FTMH是影響MF手術后視功能恢復的最嚴重并發癥,且ILM剝除對黃斑區結構的損傷如黃斑移位、DONFL也是影響患者手術后視功能恢復的影響因素[7-10]。PPV主要針對玻璃體黃斑界面的切線張力,尋找既可足夠松解切線張力的方向又可保護黃斑區視網膜結構不受損傷的方式是研究熱點,因此保留中心凹ILM剝膜方法應運而生。
目前有少數學者嘗試應用保留ILM的術式治療高度近視MF,不僅改善黃斑中心凹形態,也提高患者手術后視功能,且可明顯降低手術后黃斑裂孔的發生率[11-15]。但目前該術式尚無統一標準,ILM保留的方法和范圍均存在差異,且相關研究也較少。Ho等[11, 13]采用“foveola non peel”的ILM保留方法,取得較好的手術療效,但手術操作較復雜,需要運用剝膜剪、剝膜鑷、玻切頭多次操作對保留ILM進行修整。Shimada等[12]采用名為“fovea spare”的改良術式治療15例近視牽引性黃斑病變患者,手術后療效較好,但其中10例患者出現保留的ILM收縮。Jin等[15]對20例MF患者進行名為“multiple parafoveal curvilinear peel”的術式治療,手術后無繼發FTMH,但未描述保留區ILM的改變。Lee等[14]報道采用名為“maculorrhexis”的改良術式對10例MF患者進行治療,將保留的ILM面積縮小至中心小凹大小,手術后解剖學形態和視力均改善,無繼發FTMH,且未出現ILM增厚皺縮患者。本研究采用的保留中心凹ILM技術與既往研究不同,對旁中心凹區進行連續或間斷的環形撕除解除切線張力的基礎上,為減少ILM剝除對黃斑區結構的損傷,保留ILM大小約1~2 DD,整個手術過程操作方便,只需剝膜鑷和玻切頭完成,手術中均一次性順利保留,未見明顯并發癥。手術后長期隨訪結果顯示BCVA、CFT和劈裂形態均明顯改善。說明該術式治療高度近視MF的有效性。
保留的ILM是否會發生類似前膜的增厚皺縮是手術后重要的關注點。Shimada等[12]在其保留中心凹手術治療的15例患者中,10例出現ILM皺縮,但其隨訪時間較短,長期視功能改變尚不確定。研究者認為來自黃斑牽引的釋放和中心凹手術創傷的減少,共同造成剩余ILM向心性收縮,這也可能是FTMH發生率降低的主要原因。Lee等[14]認為手術后ILM增生皺縮因ILM保留范圍過大引起,因此其將ILM保留范圍縮小至中心小凹范圍,手術后6個月保留區未發生ILM增生皺縮。本研究經過平均超過1年的長期隨訪,其中5只眼表現為ILM增厚皺縮,且引起黃斑中心凹形態改變。對手術錄像回顧分析發現,此5只眼保留區中心凹均顯示染色不均勻,保留的ILM面可能存在玻璃體后皮質殘留,可能與手術后ILM再次增生皺縮相關;殘余少量的玻璃體細胞增生或刺激視網膜前膜增生,類似于視網膜前膜的形成機制。有學者認為只有完整地剝除ILM才能完全清楚玻璃體后皮質,即使應用曲安奈德等染色,仍會有少量玻璃體后皮質殘留。因此,對于保留ILM術式治療MF的適應證仍需要進一步探討。另外對于手術后ILM皺縮是否影響預后視功能尚不明確,本組手術后ILM皺縮患眼長期隨訪BCVA基本保持穩定。ILM增厚皺縮的長期演變如何,是否影響患者視功能仍有待于進一步研究。
黃斑裂孔是MF常規ILM剝除手術后最常見的并發癥,發生率約為12.5%~27.3%[7-9]。有學者認為與ILM剝除、外層結構缺失和氣體填充等相關[7-9]。既往保留ILM術式治療MF的臨床研究均未報道手術后黃斑裂孔的發生。本組手術后1只眼繼發FTMH,說明除ILM剝除,還有其他因素與手術后黃斑裂孔的形成相關。本組手術后繼發FTMH患眼見于劈裂伴板層黃斑裂孔,類似報道較少。其原因可能與內層視網膜缺失、外層結構菲薄、氣體填充表面張力相關。因此對于伴有板層黃斑裂孔MF尤其是外層菲薄的患眼,是否保留ILM可能均存在手術后繼發FTMH的風險,如何減少其手術后FTMH的發生是今后臨床研究的方向。
本研究結果表明,PPV聯合保留中心凹ILM剝除手術治療高度近視MF具有較好的長期療效,手術后BCVA和CFT均得到改善。保留的ILM長期演變情況及該手術方式的適應證仍需進一步探討。