引用本文: 張娟, 張利偉, 黎鏵, 李娟娟. 脈絡膜轉移癌患者眼底多模式影像特征觀察. 中華眼底病雜志, 2019, 35(4): 327-332. doi: 10.3760/cma.j.issn.1005-1015.2019.04.003 復制
脈絡膜轉移癌診斷主要依靠患者全身病史以及眼底影像學特征[1]。因此影像學特征的認識對于脈絡膜轉移癌的診斷及鑒別診斷十分重要,尤其對于首診于眼科的腫瘤患者更具有特殊意義。脈絡膜轉移癌影像特征已有較多報道,但近年隨著眼底超廣角激光掃描檢眼鏡、FAF、頻域OCT等新型檢查手段的運用,對脈絡膜轉移癌提供了多角度的影像觀察[2];同時由于抗腫瘤治療的進展,脈絡膜轉移癌的影像特征也有了新認識。我們對一組脈絡膜轉移癌患者進行了多模式影像檢查,現將結果報道如下。
1 對象和方法
回顧性臨床觀察性研究。本研究經云南省第二人民醫院醫學倫理委員會審核批準(批準號:20180106)。2016年1月至2018年11月在云南省第二人民醫院眼科經多模式影像檢查并結合全身病史確診的脈絡膜轉移癌患者28例38只眼納入本研究。其中,男性12例,女性16例;單眼18例,雙眼10例。年齡31~68歲,平均年齡(50.8±6.9)歲。均以不同程度視力下降就診,其中因單眼視力下降就診后發現對側眼轉移性病灶6例。28例中,原發腫瘤為乳腺癌、肺癌、胃癌者分別為15、11、2例,其中合并顱腦、骨、淋巴結等多器官轉移8例,首診眼科13例。經全身抗腫瘤治療后,脈絡膜轉移病灶消退3例4只眼。
所有患者均行BCVA、裂隙燈顯微鏡、間接檢眼鏡及超廣角眼底照相、FAF、紅外眼底照相(IR)、FFA、頻域OCT、B型超聲檢查。排除脈絡膜血管瘤、脈絡膜黑色瘤等脈絡膜占位性病變,同時排除屈光間質混濁或合并其他眼底疾病者。
采用英國歐堡公司免散瞳超廣角激光掃描檢眼鏡(Daytona)P200T行超廣角眼底彩色照相。以532 nm綠激光和633 nm紅激光同時掃描,采集病灶處高分辨率(3900像素×3072像素)彩色數字圖像。采用德國Herdelberg公司共焦激光掃描眼底血管造影儀行IR、FAF、FFA檢查。以787 nm波長快速掃描眼底采集后極部IR;FAF激發光波長488 nm,調節敏感度旋鈕,連續采集3~5張圖像,使用Herdelberg Eye Explore 軟件處理得到FAF影像;FFA按常規操作完成。早期:熒光素鈉注射后10~15 s;中期:動脈充盈2 s后;晚期:熒光素鈉注射5 min以后。采用德國Herdelberg公司Spectralis HRA OCT行頻域OCT檢查。以病變部位為中心進行水平掃描,掃描深度5~8 mm;選擇圖像質量與位置較佳的圖像進行標記保存。采用天津邁達醫學科技股份有限公司ODM2000 B型超聲儀行B型超聲檢查。探頭頻率10 MHz,常規探測6方位,探查玻璃體內的異常回聲情況。
以超廣角彩色眼底像所見:瘤體呈黃白色伴不同程度視網膜水腫,其上較少色素改變的瘤體定義為較新鮮瘤體;瘤體顏色稍白并伴有不同程度色素沉著、伴有脈絡膜萎縮的瘤體定義為陳舊瘤體;抗腫瘤治療前后對比,瘤體明顯縮小甚至消失,定義為瘤體消退。對比觀察患眼眼底彩色照相、FFA及FAF影像特征。
2 結果
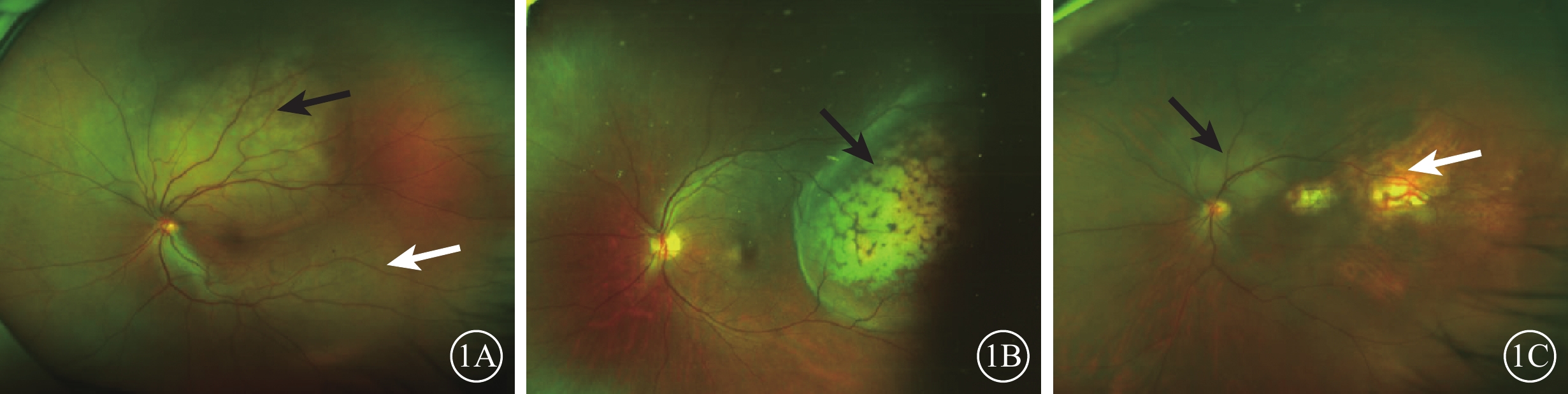
超廣角眼底彩色照相發現,所有患眼瘤體均位于視網膜后極部或中周部。其中,孤立性病灶26只眼,多灶性病灶12只眼。瘤體大小1~35 DD,與周圍視網膜組織邊界相對清晰。所有瘤體均呈黃白色隆起,其中瘤體及瘤體表面均無色素沉著(圖1A)27只眼,瘤體表面可見明顯色素沉著(圖1B)11只眼。較新鮮瘤體26只眼,陳舊瘤體10只眼;新舊瘤體共存2只眼。陳舊瘤體可見RPE及脈絡膜毛細血管層萎縮而透見脈絡膜大血管及鞏膜,其中少許色素沉著(圖1C);較新鮮瘤體可見瘤體區視網膜下黃白色隆起。合并滲出性視網膜脫離28只眼,可見瘤體附近視網膜神經上皮隆起。經抗腫瘤治療后轉移病灶消退的4只眼,可見瘤體明顯縮小,變平,其表面色素沉著。
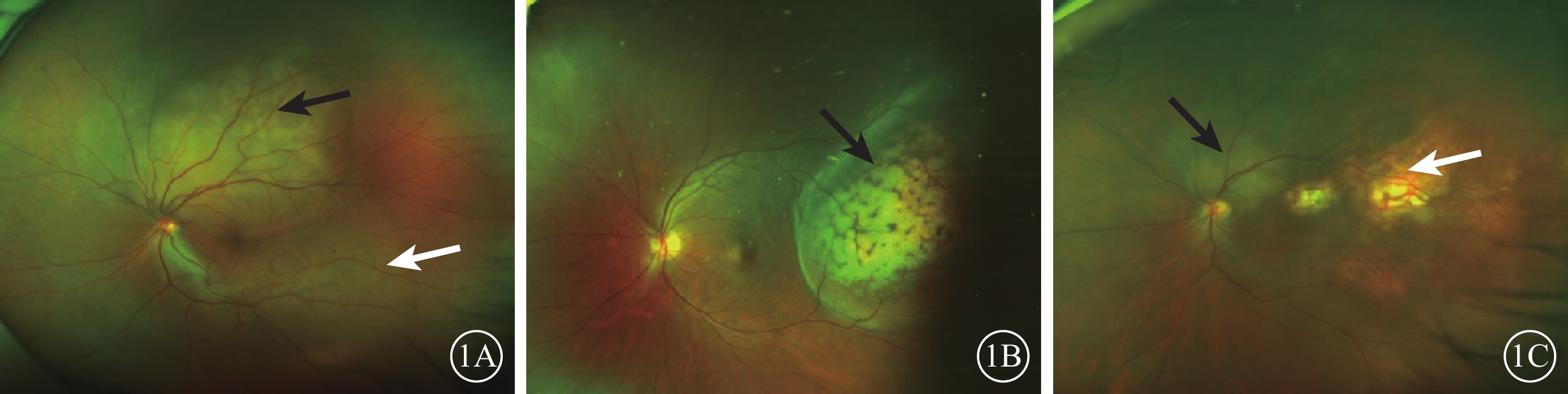 圖1
脈絡膜轉移癌患眼超廣角彩色眼底像。1A示視盤顳上方一圓形隆起病灶并累及黃斑;瘤體邊界較清晰呈黃白色,其下可見擴張的脈絡膜血管(黑箭);瘤體表面及瘤體內未見色素沉著,其下方見一邊界清晰的視網膜脫離區域(白箭)。1B示瘤體表面可見明顯色素沉著(黑箭)。1C示視盤上方黃白色隆起病灶(黑箭),其顳側旁見多灶性RPE及脈絡膜萎縮區(白箭)
圖1
脈絡膜轉移癌患眼超廣角彩色眼底像。1A示視盤顳上方一圓形隆起病灶并累及黃斑;瘤體邊界較清晰呈黃白色,其下可見擴張的脈絡膜血管(黑箭);瘤體表面及瘤體內未見色素沉著,其下方見一邊界清晰的視網膜脫離區域(白箭)。1B示瘤體表面可見明顯色素沉著(黑箭)。1C示視盤上方黃白色隆起病灶(黑箭),其顳側旁見多灶性RPE及脈絡膜萎縮區(白箭)
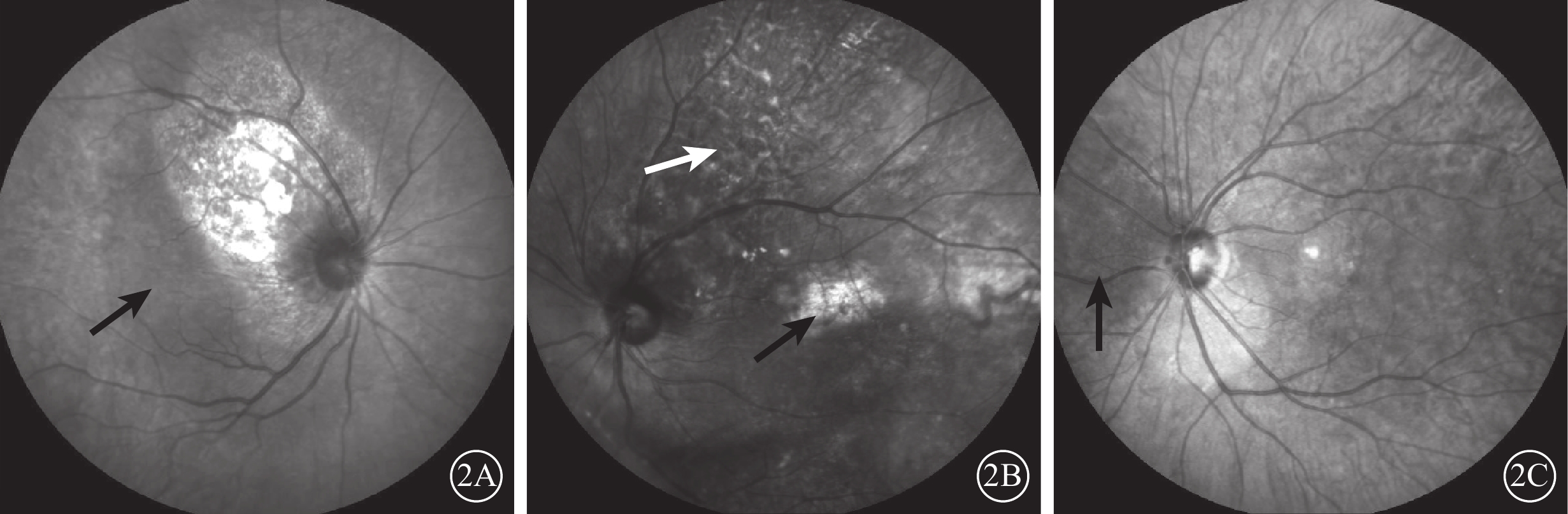
IR檢查發現,所有患眼瘤體均呈不同程度斑駁狀反射(圖2A~2C)。其中,瘤體滲出區域呈相對弱反射(圖2A)28只眼;伴后極部脈絡膜萎縮區域呈強反射(圖2B)3只眼。較小瘤體(約3 DD)呈弱反射(圖2C)3只眼。抗腫瘤治療后瘤體消退的4只眼,治療后IR仍呈現不均勻反射。
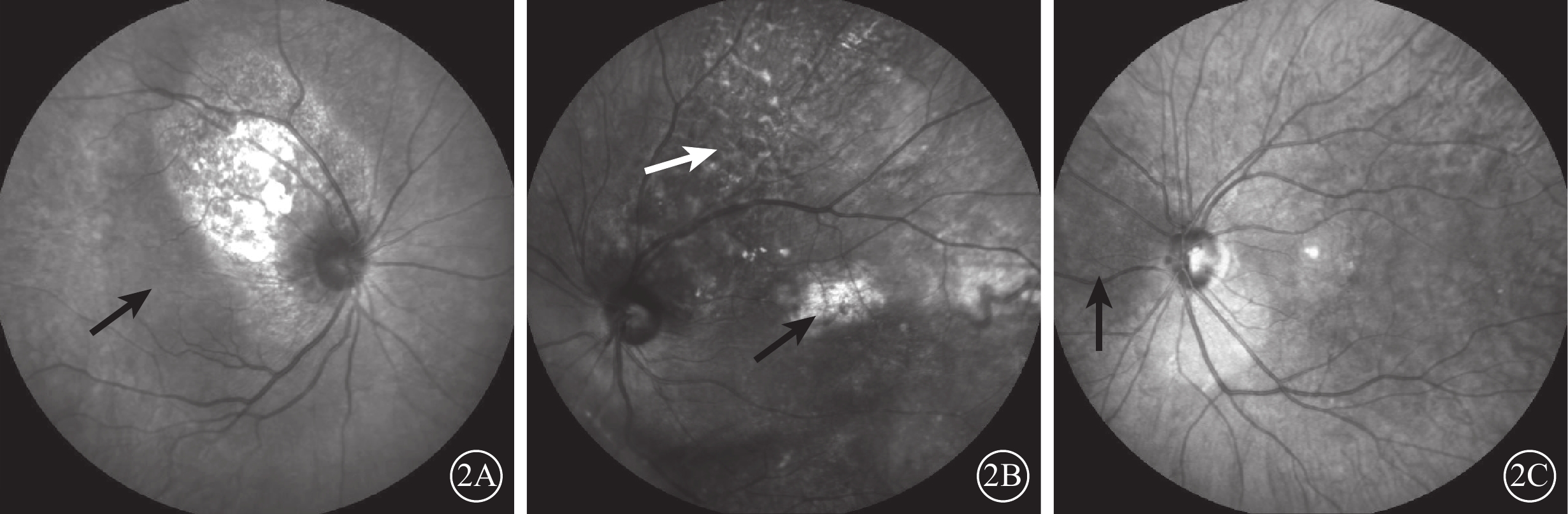 圖2
脈絡膜轉移癌患眼IR像。2A~2C示瘤體呈不同程度斑駁狀反射。2A示視盤顳上方瘤體呈斑駁狀強反射,其顳側及下方滲出性視網膜脫離區呈相對弱反射(黑箭);2B示陳舊瘤體萎縮后萎縮區呈強反射(黑箭),瘤體可見“豹斑樣”改變(白箭);2C示視盤鼻側較小瘤體呈弱反射(黑箭)
圖2
脈絡膜轉移癌患眼IR像。2A~2C示瘤體呈不同程度斑駁狀反射。2A示視盤顳上方瘤體呈斑駁狀強反射,其顳側及下方滲出性視網膜脫離區呈相對弱反射(黑箭);2B示陳舊瘤體萎縮后萎縮區呈強反射(黑箭),瘤體可見“豹斑樣”改變(白箭);2C示視盤鼻側較小瘤體呈弱反射(黑箭)
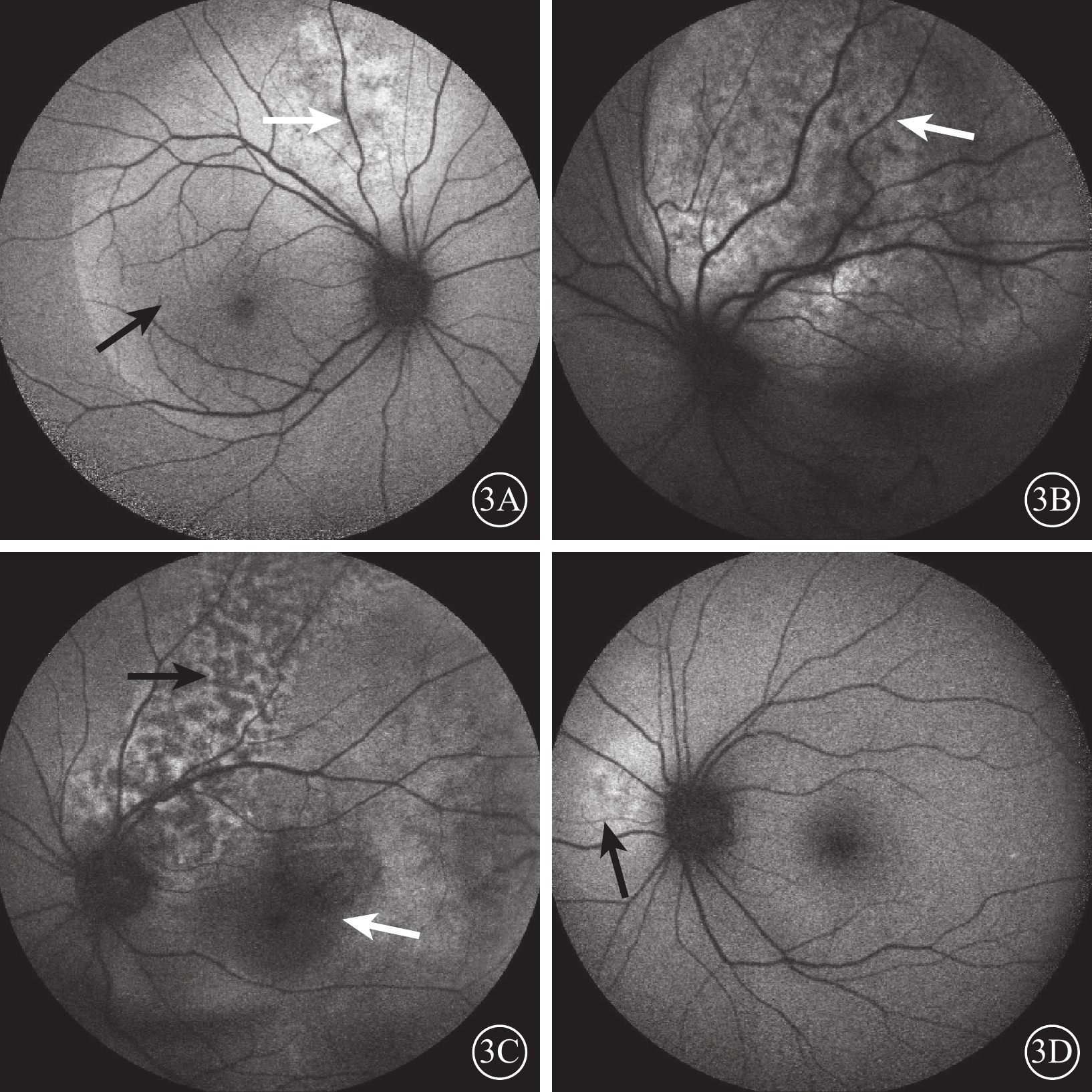
FAF檢查發現,38只眼中,瘤體內呈斑塊狀較強自身熒光(AF),神經上皮層脫離區可見稍強AF暈(圖3A)14只眼;瘤體內呈強弱熒光混合形成的斑駁狀AF(圖3B)13只眼。陳舊瘤體可見“豹斑樣”AF,RPE及脈絡膜毛細血管萎縮處呈弱AF并透見脈絡膜大血管輪廓(圖3C)3只眼。瘤體內強AF斑融合呈大塊狀強AF(圖3D)7只眼。抗腫瘤治療后瘤體消退4只眼,治療后呈相對弱AF,其間可見點狀強AF。
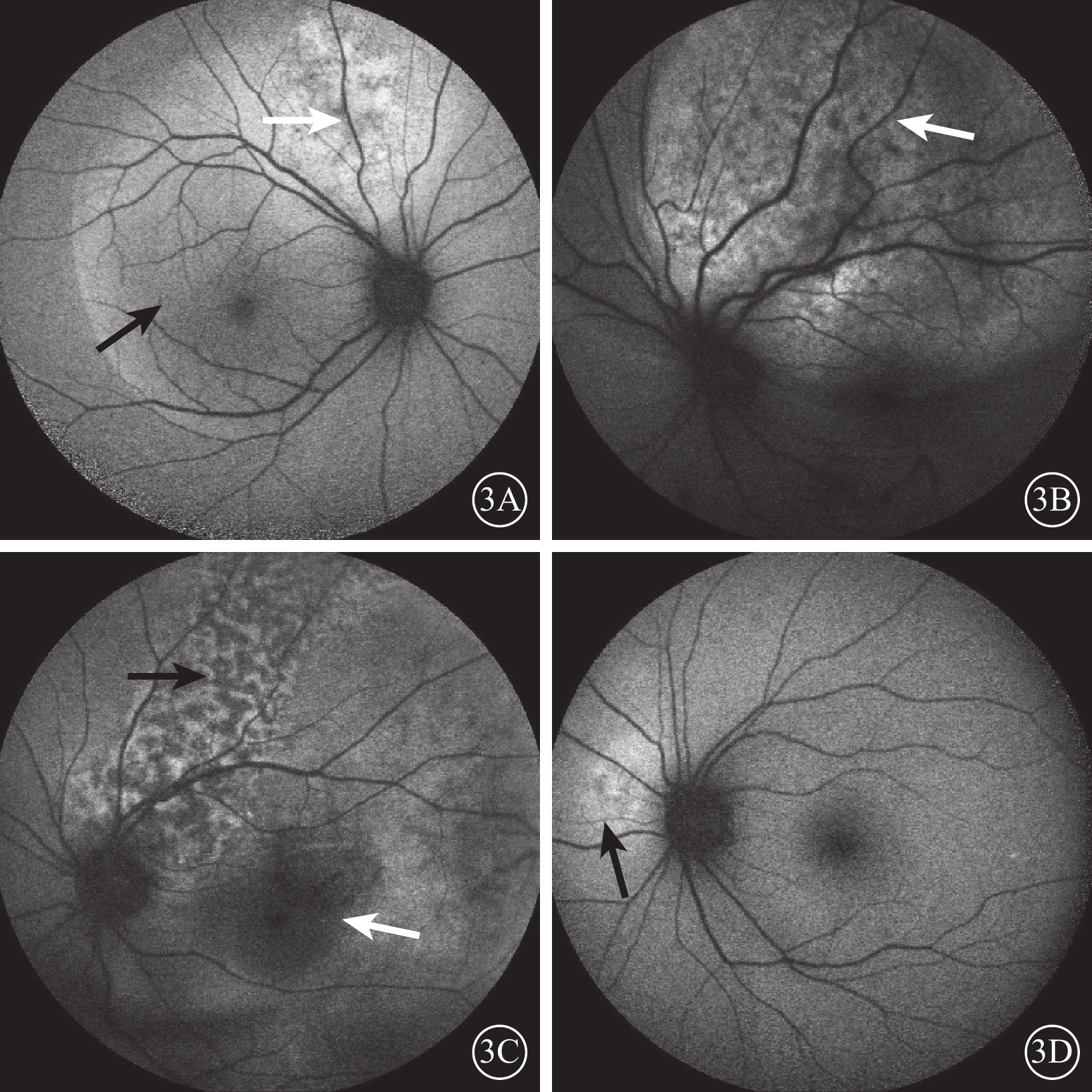 圖3
脈絡膜轉移癌患眼FAF像。3A示視盤上方瘤體呈斑塊狀較強AF(白箭),神經上皮層脫離區可見稍強AF暈(黑箭);3B示顳上方瘤體呈斑駁狀AF(白箭);3C示陳舊瘤體呈“豹斑樣”AF(黑箭),RPE及脈絡膜毛細血管萎縮處呈弱AF并透見脈絡膜大血管輪廓(白箭);3D示瘤體內呈大塊狀強AF(黑箭)
圖3
脈絡膜轉移癌患眼FAF像。3A示視盤上方瘤體呈斑塊狀較強AF(白箭),神經上皮層脫離區可見稍強AF暈(黑箭);3B示顳上方瘤體呈斑駁狀AF(白箭);3C示陳舊瘤體呈“豹斑樣”AF(黑箭),RPE及脈絡膜毛細血管萎縮處呈弱AF并透見脈絡膜大血管輪廓(白箭);3D示瘤體內呈大塊狀強AF(黑箭)
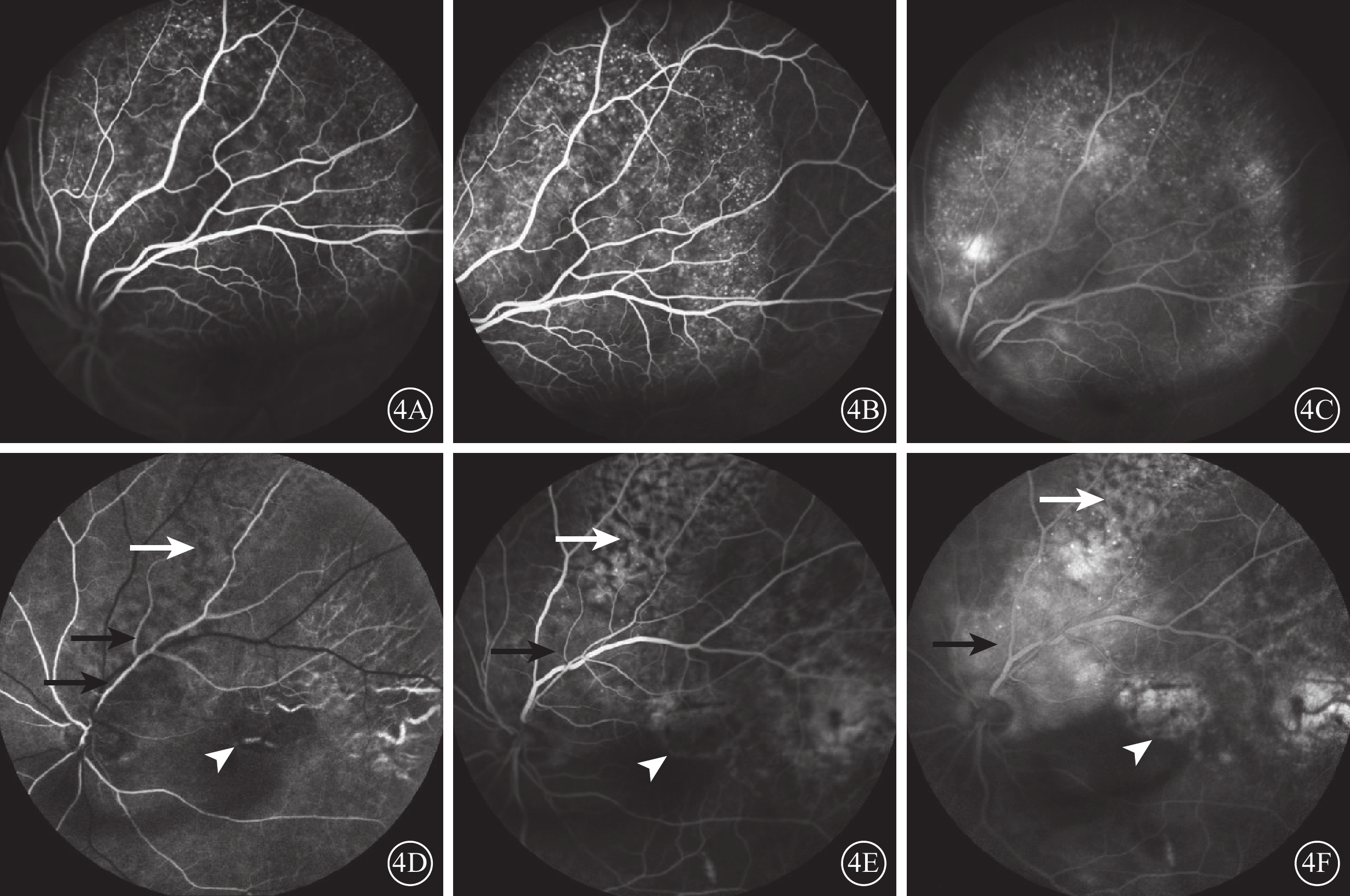
FFA檢查發現,38只眼中,瘤體早期呈弱熒光,中期其周圍出現針尖樣強熒光點(圖4A),隨造影時間延長,強熒光點增多且逐漸增強,勾勒出瘤體形態及邊界(圖4B);晚期瘤體熒光素持續滲漏融合成彌漫狀強熒光(圖4C)32只眼。新舊瘤體共存的2只眼,早期較新鮮瘤體呈弱熒光,陳舊瘤體呈“豹斑樣”熒光并可見RPE及脈絡膜毛細血管層萎縮而透見的脈絡膜大血管(圖4D);中期較新鮮瘤體出現點狀熒光,陳舊瘤體“豹斑樣”熒光改變更為顯著(圖4E);晚期較新鮮瘤體呈強熒光,陳舊瘤體“豹斑樣”熒光無變化(圖4F)。抗腫瘤治療后瘤體消退的4只眼,治療后原瘤體區可見“豹斑樣”熒光,無明顯熒光素滲漏。
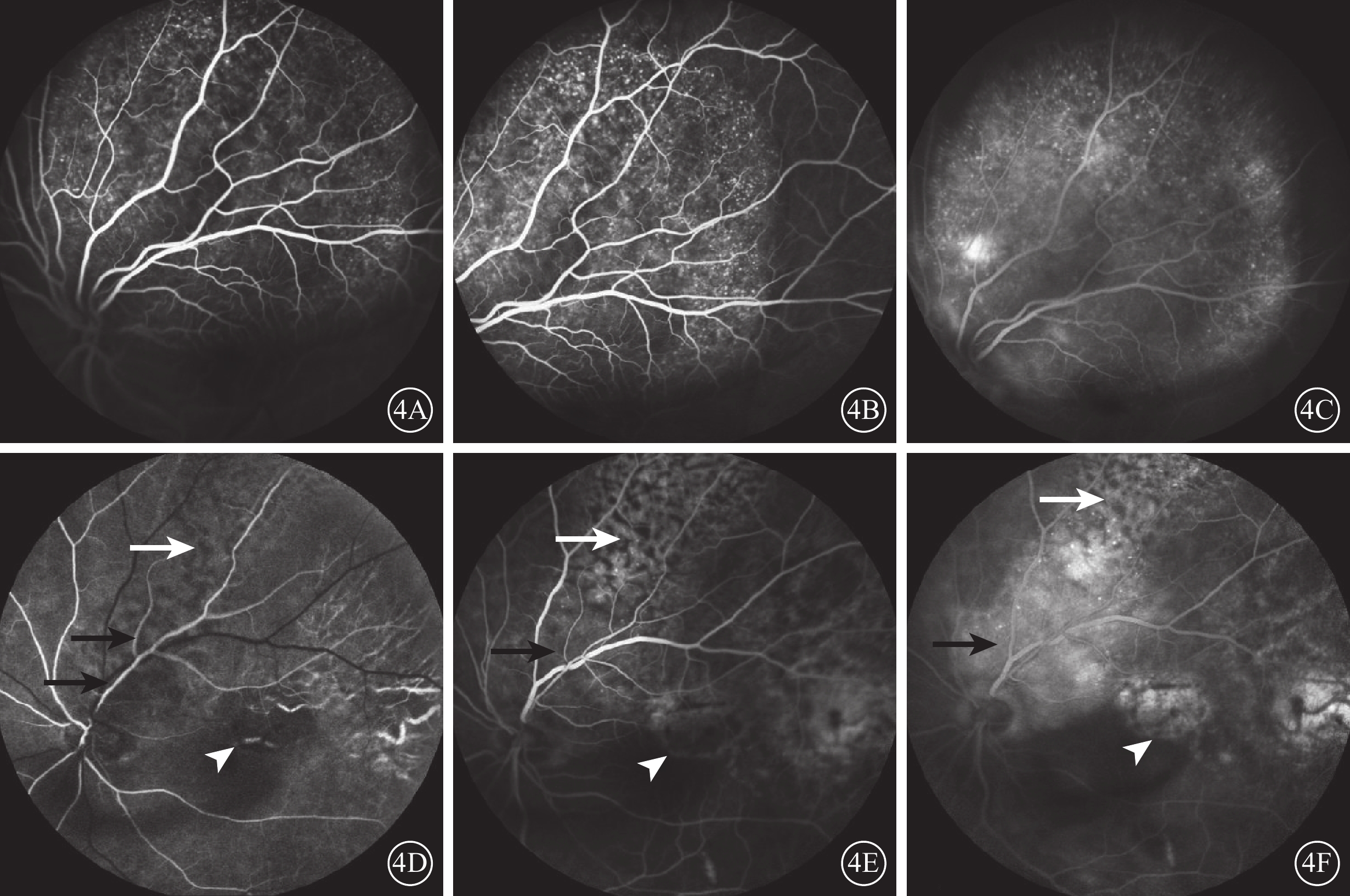 圖4
脈絡膜轉移癌患眼FFA像。4A~4C、4D~4F分別示圖1A、1C同眼FFA像。4A示1 min 18 s,瘤體周邊出現針尖樣點狀強熒光;4B示2 min 22 s,瘤體內針尖樣強熒光增多并進一步滲漏,勾勒出瘤體形態及邊界;4C示16 min 4 s,瘤體熒光素滲漏呈彌漫狀強熒光;4D示17 s,視盤上方較新鮮瘤體呈弱熒光(黑箭),顳上陳舊瘤體呈“豹斑樣”熒光(白箭),顳側陳舊瘤體可見RPE及脈絡膜毛細血管層萎縮而透見的脈絡膜大血管(白箭頭);4E示2 min 42 s,視盤上方較新鮮瘤體出現點狀熒光(黑箭),其旁邊陳舊瘤體“豹斑樣”熒光改變更為顯著(白箭),萎縮區出現熒光輕度染色(白箭頭);4F示15 min 56 s,較新鮮瘤體呈強熒光(黑箭),陳舊瘤體“豹斑樣”熒光未見改變(白箭),萎縮區熒光染色(白箭頭)
圖4
脈絡膜轉移癌患眼FFA像。4A~4C、4D~4F分別示圖1A、1C同眼FFA像。4A示1 min 18 s,瘤體周邊出現針尖樣點狀強熒光;4B示2 min 22 s,瘤體內針尖樣強熒光增多并進一步滲漏,勾勒出瘤體形態及邊界;4C示16 min 4 s,瘤體熒光素滲漏呈彌漫狀強熒光;4D示17 s,視盤上方較新鮮瘤體呈弱熒光(黑箭),顳上陳舊瘤體呈“豹斑樣”熒光(白箭),顳側陳舊瘤體可見RPE及脈絡膜毛細血管層萎縮而透見的脈絡膜大血管(白箭頭);4E示2 min 42 s,視盤上方較新鮮瘤體出現點狀熒光(黑箭),其旁邊陳舊瘤體“豹斑樣”熒光改變更為顯著(白箭),萎縮區出現熒光輕度染色(白箭頭);4F示15 min 56 s,較新鮮瘤體呈強熒光(黑箭),陳舊瘤體“豹斑樣”熒光未見改變(白箭),萎縮區熒光染色(白箭頭)
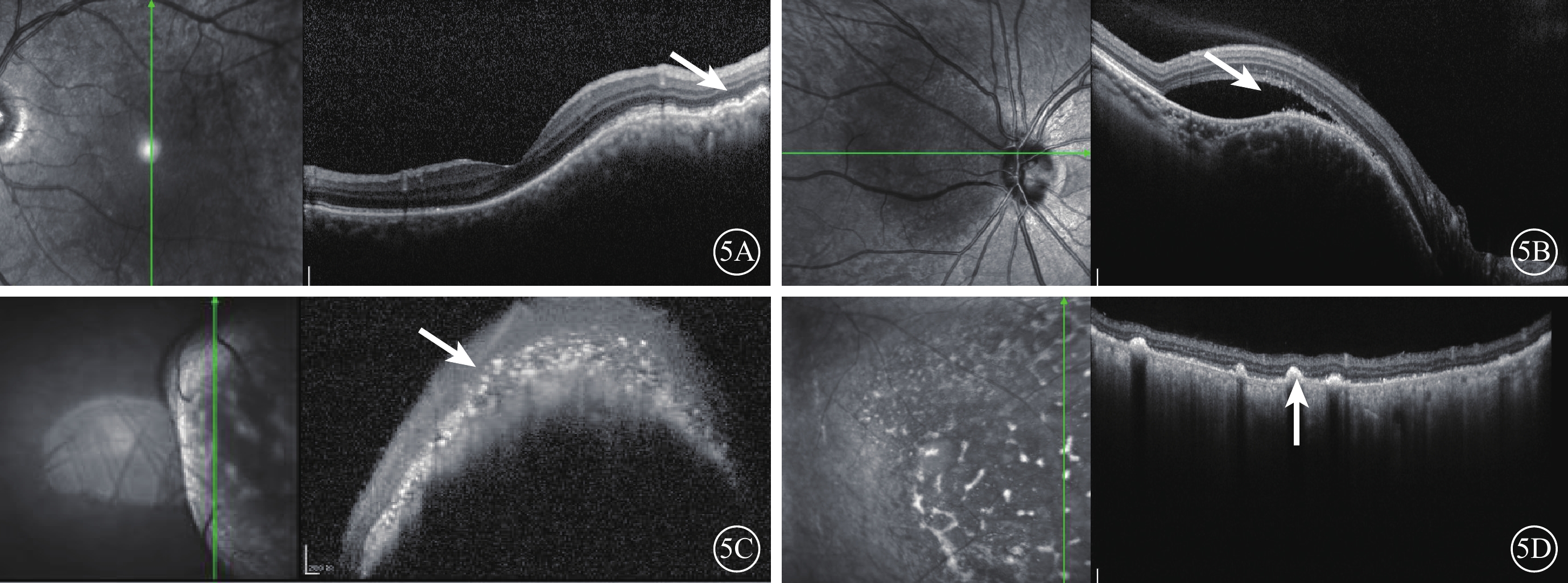
頻域OCT檢查發現,所有患眼脈絡膜及RPE層不同程度波浪狀隆起,其下隱約可見脈絡膜小血管形態,視網膜神經上皮層與RPE層間可見大量細顆粒狀或團狀強反射物質堆積(圖5A,5B)。合并滲出性視網膜脫離者可見神經上皮層下積液(圖5B)。抗腫瘤治療后瘤體消退的4只眼,治療前瘤體高度隆起,神經上皮層下大量點狀、團狀強反射物質(圖5C);治療后瘤體變平消失,RPE點狀突起(圖5D)。
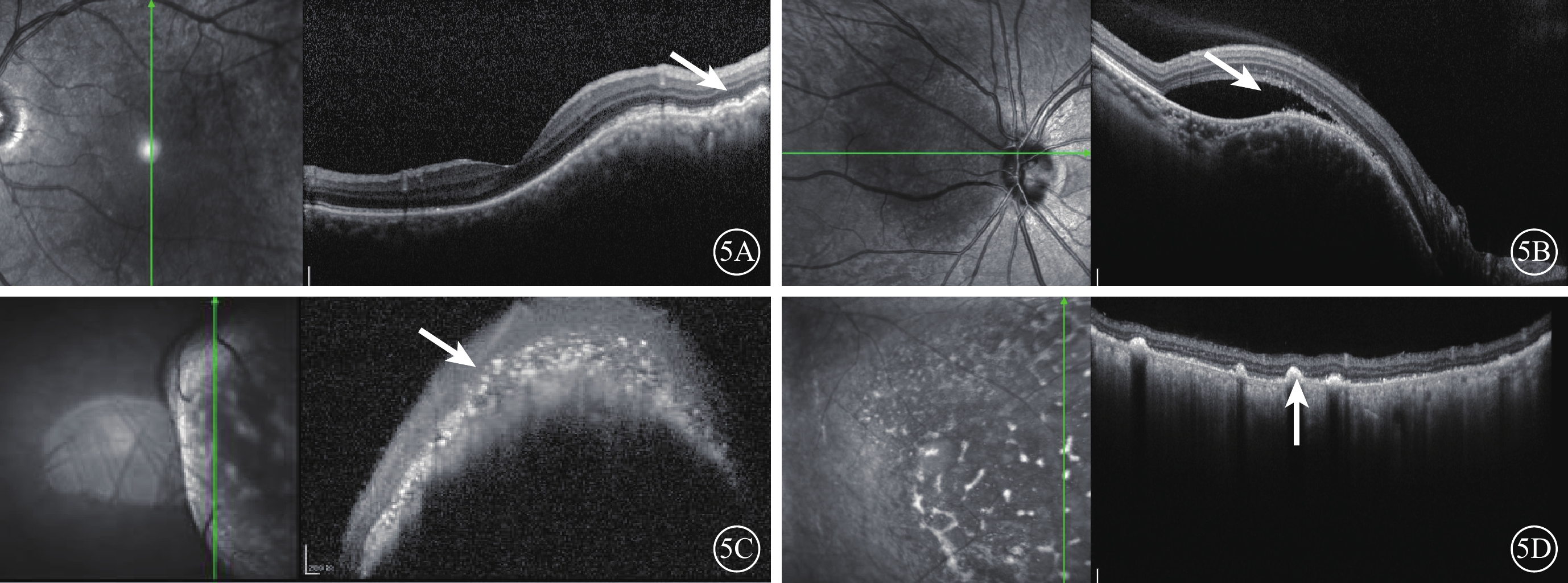 圖5
脈絡膜轉移癌患眼頻域OCT像。左圖為掃描位置,右圖為檢查結果。5A示瘤體區脈絡膜及RPE層波浪狀隆起,神經上皮層與RPE層間大量細顆粒狀或團狀強反射物質堆積(白箭),RPE下隱約可見脈絡膜小血管形態;5B示神經上皮層下積液(白箭);5C示治療前瘤體高度起,神經上皮層下大量點狀、團狀強反射物質(白箭);5D示5C同眼治療后,瘤體變平消失,RPE點狀突起(白箭)
圖5
脈絡膜轉移癌患眼頻域OCT像。左圖為掃描位置,右圖為檢查結果。5A示瘤體區脈絡膜及RPE層波浪狀隆起,神經上皮層與RPE層間大量細顆粒狀或團狀強反射物質堆積(白箭),RPE下隱約可見脈絡膜小血管形態;5B示神經上皮層下積液(白箭);5C示治療前瘤體高度起,神經上皮層下大量點狀、團狀強反射物質(白箭);5D示5C同眼治療后,瘤體變平消失,RPE點狀突起(白箭)
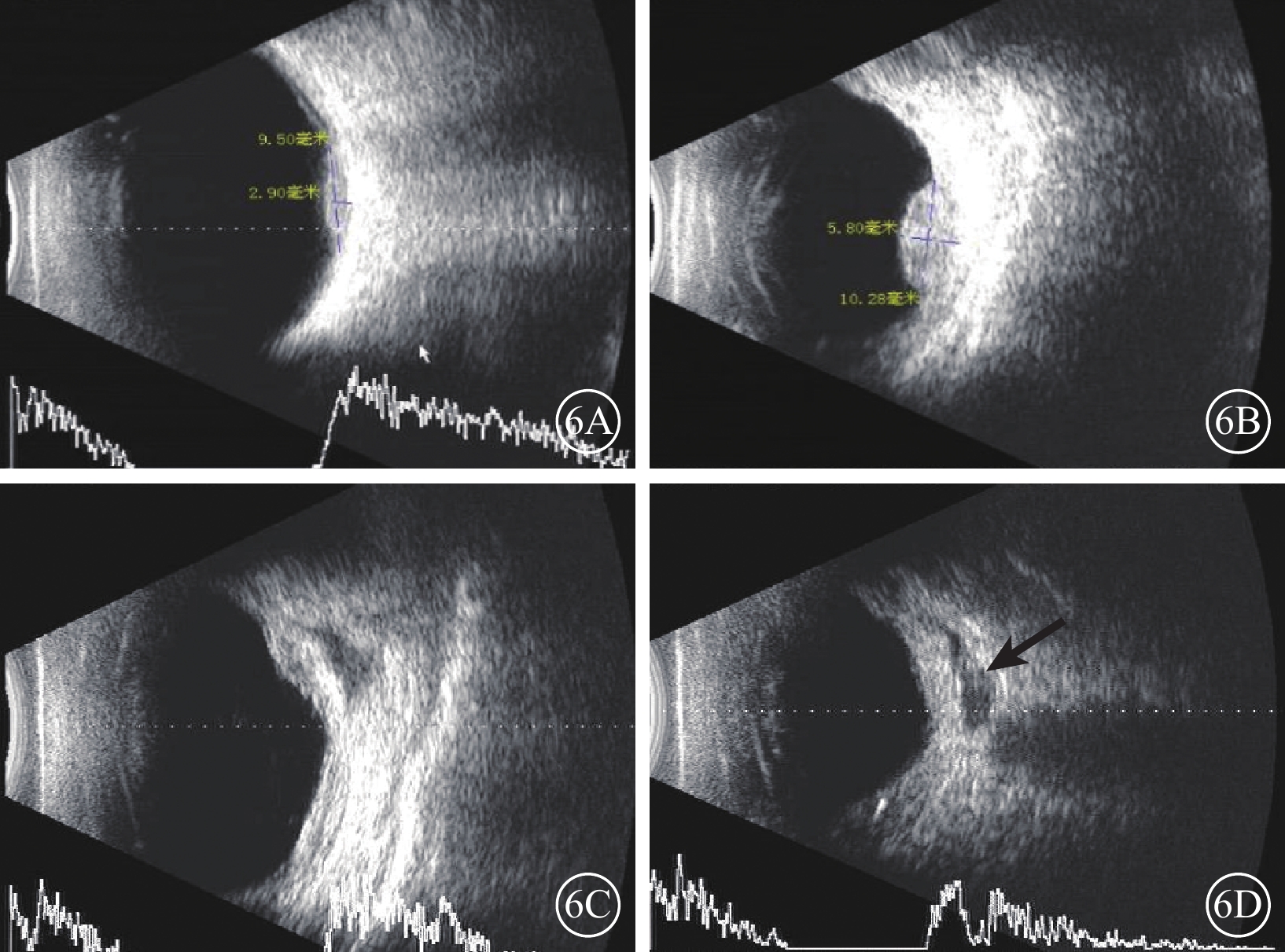
B型超聲檢查發現,所有患眼可見后極部實質性占位病變、內部回聲均勻。瘤體呈扁平形(圖6A)23只眼,扁平半球形(圖6B)12只眼,不規則形(圖6C)3只眼。合并滲出性視網膜脫離11只眼,可見與眼球壁相連的光帶,其中可見球后眶內組織弱回聲(圖6D)2只眼。
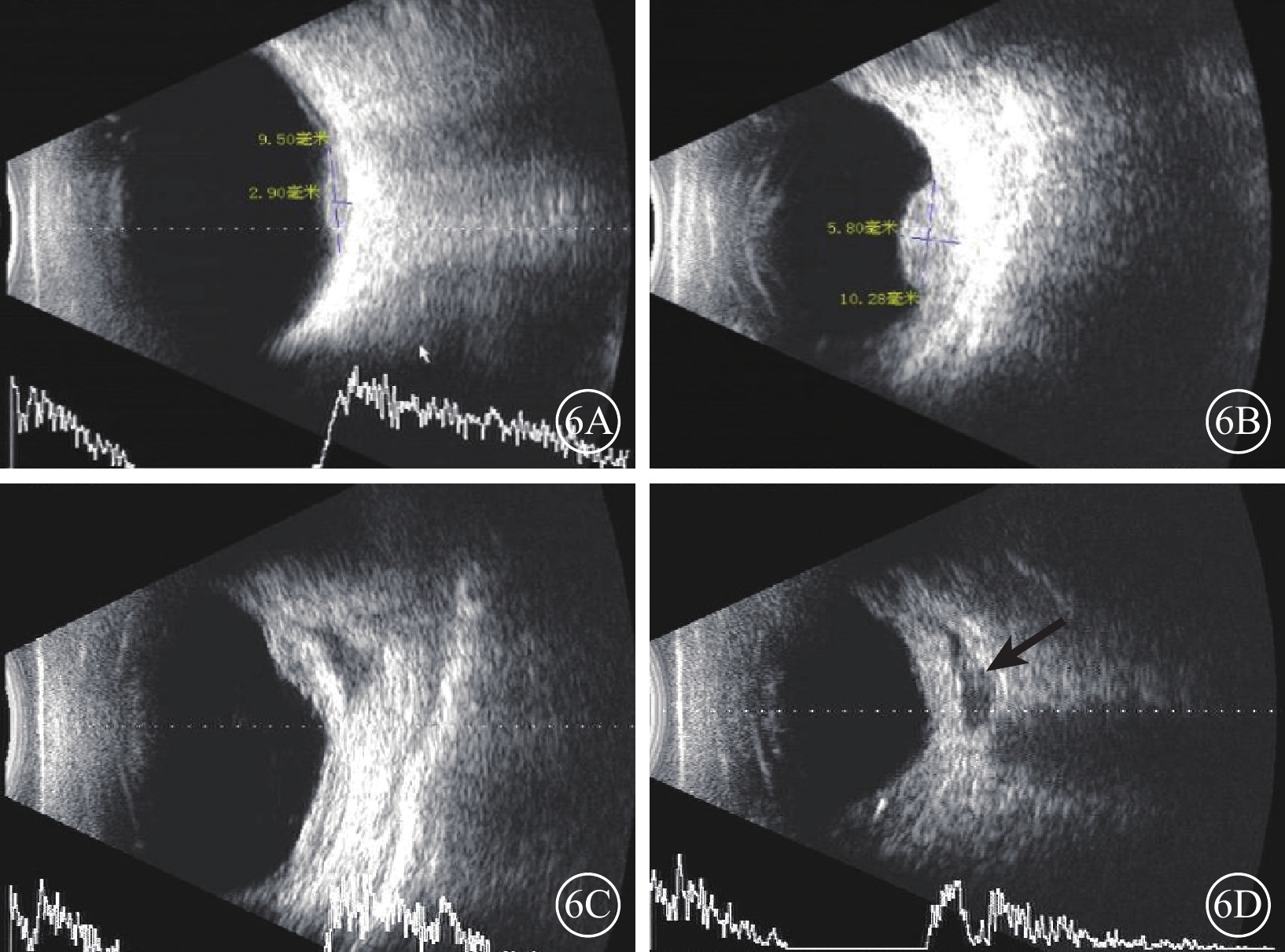 圖6
脈絡膜轉移癌患眼B型超聲像。6A示視盤旁眼球壁扁平隆起,內部回聲均勻,伴膜狀強回聲光帶;6B示眼球壁扁平半球形隆起,其內回聲尚均勻;6C示眼球壁呈不規則形態;6D示眼球后組織不規則狀弱回聲(黑箭)
圖6
脈絡膜轉移癌患眼B型超聲像。6A示視盤旁眼球壁扁平隆起,內部回聲均勻,伴膜狀強回聲光帶;6B示眼球壁扁平半球形隆起,其內回聲尚均勻;6C示眼球壁呈不規則形態;6D示眼球后組織不規則狀弱回聲(黑箭)
3 討論
隨著腫瘤患者生存期的延長及檢查手段的提高,脈絡膜轉移癌檢出率也相應呈現增長趨勢。眼底彩色照相、FFA、B型超聲等傳統影像檢查手段在脈絡膜轉移癌診斷中的價值已被臨床熟知。近年隨著眼部多種影像技術的更新和推廣,眼底超廣角激光掃描成像、IR、FAF、頻域OCT技術等為脈絡膜轉移癌的診斷及鑒別診斷提供了新的影像證據。
傳統眼底彩色照相可顯示瘤體部位、顏色,但對于較大瘤體,則不能完整顯示以及瘤體與視網膜的關系、滲出性視網膜脫離范圍等。相對于傳統眼底彩色照相,歐堡Daytona以免散瞳、超廣角和成像快為特點,成像范圍達到視網膜200°[3],可更為完整地顯示出瘤體范圍、大小以及與周圍視網膜的關系。對于分散地多灶性轉移癌可同時成像;對于合并滲出性視網膜脫離者,則能更全面顯示出視網膜脫離范圍、程度以及與瘤體的關系等[4]。同時,歐堡Daytona提供了紅綠激光結合掃描技術,可清晰顯示出視網膜神經纖維層、RPE層、脈絡膜等各層的結構變化[5]。
FAF通過對RPE細胞中脂褐質的檢測,可以更好地顯示RPE結構及功能變化[6]。本研究結果顯示,較新鮮瘤體RPE結構及功能破壞尚不嚴重,FAF顯示為斑駁樣強弱熒光;而對于陳舊瘤體,因RPE結構及功能破壞較為顯著,FAF呈現出十分典型的“豹斑樣”熒光[7]。因此,相對于其他影像檢查手段,FAF可在一定程度上反映RPE的功能破壞情況,從而推測出瘤體生長時間。此外,瘤體周圍AF亦可在一定程度顯示瘤體進展變化,如瘤體周圍呈完全弱AF,表示無正在破壞的RPE;反之,則瘤體周圍的RPE仍處于被破壞階段[8]。與FAF類似,IR采用787 nm波長進行掃描,可以通過紅外信號捕捉到黑色素分布情況以反映RPE的結構及功能改變[9]。
B型超聲作為經典眼底影像檢查手段,可以了解瘤體隆起高度、瘤體內部回聲、是否伴有視網膜脫離等影像特征。但對于瘤體內部更為細節的影像以及附近視網膜脈絡膜變化,則不能提供更為精細地影像學信號。頻域OCT可在一定程度上更為精細顯示瘤體細節,反映出瘤體內部回聲信號[10];頻域OCT可見瘤體前表面呈現凹凸不平的影像特征,相對于脈絡膜血管瘤、黑色素瘤等其他腫瘤光滑的前表面,這種凹凸不平的改變被認為是轉移癌的一大影像特征。目前這種特征被認為是由于橢圓體帶盤膜的脫落堆積所致[11]。
隨著超廣角眼底照相、FAF、頻域OCT等新型影像技術的推廣運用,對傳統眼底彩色照相、FFA、B型超聲等影像學檢查手段達到補充完善的作用。幫助臨床更為精細地診斷和觀察脈絡膜轉移癌。同時,多種影像技術的綜合運用,為我們提供了更好理解脈絡膜轉移癌發展轉歸的變化特征[12]。但本研究納入患者數量有限,尚需納入更多患者,并結合多種影像檢查手段完善對脈絡膜轉移癌的影像觀察,以提升多模式影像檢查的臨床應用價值,從而指導脈絡膜轉移癌患者的治療策略及預后分析。
脈絡膜轉移癌診斷主要依靠患者全身病史以及眼底影像學特征[1]。因此影像學特征的認識對于脈絡膜轉移癌的診斷及鑒別診斷十分重要,尤其對于首診于眼科的腫瘤患者更具有特殊意義。脈絡膜轉移癌影像特征已有較多報道,但近年隨著眼底超廣角激光掃描檢眼鏡、FAF、頻域OCT等新型檢查手段的運用,對脈絡膜轉移癌提供了多角度的影像觀察[2];同時由于抗腫瘤治療的進展,脈絡膜轉移癌的影像特征也有了新認識。我們對一組脈絡膜轉移癌患者進行了多模式影像檢查,現將結果報道如下。
1 對象和方法
回顧性臨床觀察性研究。本研究經云南省第二人民醫院醫學倫理委員會審核批準(批準號:20180106)。2016年1月至2018年11月在云南省第二人民醫院眼科經多模式影像檢查并結合全身病史確診的脈絡膜轉移癌患者28例38只眼納入本研究。其中,男性12例,女性16例;單眼18例,雙眼10例。年齡31~68歲,平均年齡(50.8±6.9)歲。均以不同程度視力下降就診,其中因單眼視力下降就診后發現對側眼轉移性病灶6例。28例中,原發腫瘤為乳腺癌、肺癌、胃癌者分別為15、11、2例,其中合并顱腦、骨、淋巴結等多器官轉移8例,首診眼科13例。經全身抗腫瘤治療后,脈絡膜轉移病灶消退3例4只眼。
所有患者均行BCVA、裂隙燈顯微鏡、間接檢眼鏡及超廣角眼底照相、FAF、紅外眼底照相(IR)、FFA、頻域OCT、B型超聲檢查。排除脈絡膜血管瘤、脈絡膜黑色瘤等脈絡膜占位性病變,同時排除屈光間質混濁或合并其他眼底疾病者。
采用英國歐堡公司免散瞳超廣角激光掃描檢眼鏡(Daytona)P200T行超廣角眼底彩色照相。以532 nm綠激光和633 nm紅激光同時掃描,采集病灶處高分辨率(3900像素×3072像素)彩色數字圖像。采用德國Herdelberg公司共焦激光掃描眼底血管造影儀行IR、FAF、FFA檢查。以787 nm波長快速掃描眼底采集后極部IR;FAF激發光波長488 nm,調節敏感度旋鈕,連續采集3~5張圖像,使用Herdelberg Eye Explore 軟件處理得到FAF影像;FFA按常規操作完成。早期:熒光素鈉注射后10~15 s;中期:動脈充盈2 s后;晚期:熒光素鈉注射5 min以后。采用德國Herdelberg公司Spectralis HRA OCT行頻域OCT檢查。以病變部位為中心進行水平掃描,掃描深度5~8 mm;選擇圖像質量與位置較佳的圖像進行標記保存。采用天津邁達醫學科技股份有限公司ODM2000 B型超聲儀行B型超聲檢查。探頭頻率10 MHz,常規探測6方位,探查玻璃體內的異常回聲情況。
以超廣角彩色眼底像所見:瘤體呈黃白色伴不同程度視網膜水腫,其上較少色素改變的瘤體定義為較新鮮瘤體;瘤體顏色稍白并伴有不同程度色素沉著、伴有脈絡膜萎縮的瘤體定義為陳舊瘤體;抗腫瘤治療前后對比,瘤體明顯縮小甚至消失,定義為瘤體消退。對比觀察患眼眼底彩色照相、FFA及FAF影像特征。
2 結果
超廣角眼底彩色照相發現,所有患眼瘤體均位于視網膜后極部或中周部。其中,孤立性病灶26只眼,多灶性病灶12只眼。瘤體大小1~35 DD,與周圍視網膜組織邊界相對清晰。所有瘤體均呈黃白色隆起,其中瘤體及瘤體表面均無色素沉著(圖1A)27只眼,瘤體表面可見明顯色素沉著(圖1B)11只眼。較新鮮瘤體26只眼,陳舊瘤體10只眼;新舊瘤體共存2只眼。陳舊瘤體可見RPE及脈絡膜毛細血管層萎縮而透見脈絡膜大血管及鞏膜,其中少許色素沉著(圖1C);較新鮮瘤體可見瘤體區視網膜下黃白色隆起。合并滲出性視網膜脫離28只眼,可見瘤體附近視網膜神經上皮隆起。經抗腫瘤治療后轉移病灶消退的4只眼,可見瘤體明顯縮小,變平,其表面色素沉著。
 圖1
脈絡膜轉移癌患眼超廣角彩色眼底像。1A示視盤顳上方一圓形隆起病灶并累及黃斑;瘤體邊界較清晰呈黃白色,其下可見擴張的脈絡膜血管(黑箭);瘤體表面及瘤體內未見色素沉著,其下方見一邊界清晰的視網膜脫離區域(白箭)。1B示瘤體表面可見明顯色素沉著(黑箭)。1C示視盤上方黃白色隆起病灶(黑箭),其顳側旁見多灶性RPE及脈絡膜萎縮區(白箭)
圖1
脈絡膜轉移癌患眼超廣角彩色眼底像。1A示視盤顳上方一圓形隆起病灶并累及黃斑;瘤體邊界較清晰呈黃白色,其下可見擴張的脈絡膜血管(黑箭);瘤體表面及瘤體內未見色素沉著,其下方見一邊界清晰的視網膜脫離區域(白箭)。1B示瘤體表面可見明顯色素沉著(黑箭)。1C示視盤上方黃白色隆起病灶(黑箭),其顳側旁見多灶性RPE及脈絡膜萎縮區(白箭)
IR檢查發現,所有患眼瘤體均呈不同程度斑駁狀反射(圖2A~2C)。其中,瘤體滲出區域呈相對弱反射(圖2A)28只眼;伴后極部脈絡膜萎縮區域呈強反射(圖2B)3只眼。較小瘤體(約3 DD)呈弱反射(圖2C)3只眼。抗腫瘤治療后瘤體消退的4只眼,治療后IR仍呈現不均勻反射。
 圖2
脈絡膜轉移癌患眼IR像。2A~2C示瘤體呈不同程度斑駁狀反射。2A示視盤顳上方瘤體呈斑駁狀強反射,其顳側及下方滲出性視網膜脫離區呈相對弱反射(黑箭);2B示陳舊瘤體萎縮后萎縮區呈強反射(黑箭),瘤體可見“豹斑樣”改變(白箭);2C示視盤鼻側較小瘤體呈弱反射(黑箭)
圖2
脈絡膜轉移癌患眼IR像。2A~2C示瘤體呈不同程度斑駁狀反射。2A示視盤顳上方瘤體呈斑駁狀強反射,其顳側及下方滲出性視網膜脫離區呈相對弱反射(黑箭);2B示陳舊瘤體萎縮后萎縮區呈強反射(黑箭),瘤體可見“豹斑樣”改變(白箭);2C示視盤鼻側較小瘤體呈弱反射(黑箭)
FAF檢查發現,38只眼中,瘤體內呈斑塊狀較強自身熒光(AF),神經上皮層脫離區可見稍強AF暈(圖3A)14只眼;瘤體內呈強弱熒光混合形成的斑駁狀AF(圖3B)13只眼。陳舊瘤體可見“豹斑樣”AF,RPE及脈絡膜毛細血管萎縮處呈弱AF并透見脈絡膜大血管輪廓(圖3C)3只眼。瘤體內強AF斑融合呈大塊狀強AF(圖3D)7只眼。抗腫瘤治療后瘤體消退4只眼,治療后呈相對弱AF,其間可見點狀強AF。
 圖3
脈絡膜轉移癌患眼FAF像。3A示視盤上方瘤體呈斑塊狀較強AF(白箭),神經上皮層脫離區可見稍強AF暈(黑箭);3B示顳上方瘤體呈斑駁狀AF(白箭);3C示陳舊瘤體呈“豹斑樣”AF(黑箭),RPE及脈絡膜毛細血管萎縮處呈弱AF并透見脈絡膜大血管輪廓(白箭);3D示瘤體內呈大塊狀強AF(黑箭)
圖3
脈絡膜轉移癌患眼FAF像。3A示視盤上方瘤體呈斑塊狀較強AF(白箭),神經上皮層脫離區可見稍強AF暈(黑箭);3B示顳上方瘤體呈斑駁狀AF(白箭);3C示陳舊瘤體呈“豹斑樣”AF(黑箭),RPE及脈絡膜毛細血管萎縮處呈弱AF并透見脈絡膜大血管輪廓(白箭);3D示瘤體內呈大塊狀強AF(黑箭)
FFA檢查發現,38只眼中,瘤體早期呈弱熒光,中期其周圍出現針尖樣強熒光點(圖4A),隨造影時間延長,強熒光點增多且逐漸增強,勾勒出瘤體形態及邊界(圖4B);晚期瘤體熒光素持續滲漏融合成彌漫狀強熒光(圖4C)32只眼。新舊瘤體共存的2只眼,早期較新鮮瘤體呈弱熒光,陳舊瘤體呈“豹斑樣”熒光并可見RPE及脈絡膜毛細血管層萎縮而透見的脈絡膜大血管(圖4D);中期較新鮮瘤體出現點狀熒光,陳舊瘤體“豹斑樣”熒光改變更為顯著(圖4E);晚期較新鮮瘤體呈強熒光,陳舊瘤體“豹斑樣”熒光無變化(圖4F)。抗腫瘤治療后瘤體消退的4只眼,治療后原瘤體區可見“豹斑樣”熒光,無明顯熒光素滲漏。
 圖4
脈絡膜轉移癌患眼FFA像。4A~4C、4D~4F分別示圖1A、1C同眼FFA像。4A示1 min 18 s,瘤體周邊出現針尖樣點狀強熒光;4B示2 min 22 s,瘤體內針尖樣強熒光增多并進一步滲漏,勾勒出瘤體形態及邊界;4C示16 min 4 s,瘤體熒光素滲漏呈彌漫狀強熒光;4D示17 s,視盤上方較新鮮瘤體呈弱熒光(黑箭),顳上陳舊瘤體呈“豹斑樣”熒光(白箭),顳側陳舊瘤體可見RPE及脈絡膜毛細血管層萎縮而透見的脈絡膜大血管(白箭頭);4E示2 min 42 s,視盤上方較新鮮瘤體出現點狀熒光(黑箭),其旁邊陳舊瘤體“豹斑樣”熒光改變更為顯著(白箭),萎縮區出現熒光輕度染色(白箭頭);4F示15 min 56 s,較新鮮瘤體呈強熒光(黑箭),陳舊瘤體“豹斑樣”熒光未見改變(白箭),萎縮區熒光染色(白箭頭)
圖4
脈絡膜轉移癌患眼FFA像。4A~4C、4D~4F分別示圖1A、1C同眼FFA像。4A示1 min 18 s,瘤體周邊出現針尖樣點狀強熒光;4B示2 min 22 s,瘤體內針尖樣強熒光增多并進一步滲漏,勾勒出瘤體形態及邊界;4C示16 min 4 s,瘤體熒光素滲漏呈彌漫狀強熒光;4D示17 s,視盤上方較新鮮瘤體呈弱熒光(黑箭),顳上陳舊瘤體呈“豹斑樣”熒光(白箭),顳側陳舊瘤體可見RPE及脈絡膜毛細血管層萎縮而透見的脈絡膜大血管(白箭頭);4E示2 min 42 s,視盤上方較新鮮瘤體出現點狀熒光(黑箭),其旁邊陳舊瘤體“豹斑樣”熒光改變更為顯著(白箭),萎縮區出現熒光輕度染色(白箭頭);4F示15 min 56 s,較新鮮瘤體呈強熒光(黑箭),陳舊瘤體“豹斑樣”熒光未見改變(白箭),萎縮區熒光染色(白箭頭)
頻域OCT檢查發現,所有患眼脈絡膜及RPE層不同程度波浪狀隆起,其下隱約可見脈絡膜小血管形態,視網膜神經上皮層與RPE層間可見大量細顆粒狀或團狀強反射物質堆積(圖5A,5B)。合并滲出性視網膜脫離者可見神經上皮層下積液(圖5B)。抗腫瘤治療后瘤體消退的4只眼,治療前瘤體高度隆起,神經上皮層下大量點狀、團狀強反射物質(圖5C);治療后瘤體變平消失,RPE點狀突起(圖5D)。
 圖5
脈絡膜轉移癌患眼頻域OCT像。左圖為掃描位置,右圖為檢查結果。5A示瘤體區脈絡膜及RPE層波浪狀隆起,神經上皮層與RPE層間大量細顆粒狀或團狀強反射物質堆積(白箭),RPE下隱約可見脈絡膜小血管形態;5B示神經上皮層下積液(白箭);5C示治療前瘤體高度起,神經上皮層下大量點狀、團狀強反射物質(白箭);5D示5C同眼治療后,瘤體變平消失,RPE點狀突起(白箭)
圖5
脈絡膜轉移癌患眼頻域OCT像。左圖為掃描位置,右圖為檢查結果。5A示瘤體區脈絡膜及RPE層波浪狀隆起,神經上皮層與RPE層間大量細顆粒狀或團狀強反射物質堆積(白箭),RPE下隱約可見脈絡膜小血管形態;5B示神經上皮層下積液(白箭);5C示治療前瘤體高度起,神經上皮層下大量點狀、團狀強反射物質(白箭);5D示5C同眼治療后,瘤體變平消失,RPE點狀突起(白箭)
B型超聲檢查發現,所有患眼可見后極部實質性占位病變、內部回聲均勻。瘤體呈扁平形(圖6A)23只眼,扁平半球形(圖6B)12只眼,不規則形(圖6C)3只眼。合并滲出性視網膜脫離11只眼,可見與眼球壁相連的光帶,其中可見球后眶內組織弱回聲(圖6D)2只眼。
 圖6
脈絡膜轉移癌患眼B型超聲像。6A示視盤旁眼球壁扁平隆起,內部回聲均勻,伴膜狀強回聲光帶;6B示眼球壁扁平半球形隆起,其內回聲尚均勻;6C示眼球壁呈不規則形態;6D示眼球后組織不規則狀弱回聲(黑箭)
圖6
脈絡膜轉移癌患眼B型超聲像。6A示視盤旁眼球壁扁平隆起,內部回聲均勻,伴膜狀強回聲光帶;6B示眼球壁扁平半球形隆起,其內回聲尚均勻;6C示眼球壁呈不規則形態;6D示眼球后組織不規則狀弱回聲(黑箭)
3 討論
隨著腫瘤患者生存期的延長及檢查手段的提高,脈絡膜轉移癌檢出率也相應呈現增長趨勢。眼底彩色照相、FFA、B型超聲等傳統影像檢查手段在脈絡膜轉移癌診斷中的價值已被臨床熟知。近年隨著眼部多種影像技術的更新和推廣,眼底超廣角激光掃描成像、IR、FAF、頻域OCT技術等為脈絡膜轉移癌的診斷及鑒別診斷提供了新的影像證據。
傳統眼底彩色照相可顯示瘤體部位、顏色,但對于較大瘤體,則不能完整顯示以及瘤體與視網膜的關系、滲出性視網膜脫離范圍等。相對于傳統眼底彩色照相,歐堡Daytona以免散瞳、超廣角和成像快為特點,成像范圍達到視網膜200°[3],可更為完整地顯示出瘤體范圍、大小以及與周圍視網膜的關系。對于分散地多灶性轉移癌可同時成像;對于合并滲出性視網膜脫離者,則能更全面顯示出視網膜脫離范圍、程度以及與瘤體的關系等[4]。同時,歐堡Daytona提供了紅綠激光結合掃描技術,可清晰顯示出視網膜神經纖維層、RPE層、脈絡膜等各層的結構變化[5]。
FAF通過對RPE細胞中脂褐質的檢測,可以更好地顯示RPE結構及功能變化[6]。本研究結果顯示,較新鮮瘤體RPE結構及功能破壞尚不嚴重,FAF顯示為斑駁樣強弱熒光;而對于陳舊瘤體,因RPE結構及功能破壞較為顯著,FAF呈現出十分典型的“豹斑樣”熒光[7]。因此,相對于其他影像檢查手段,FAF可在一定程度上反映RPE的功能破壞情況,從而推測出瘤體生長時間。此外,瘤體周圍AF亦可在一定程度顯示瘤體進展變化,如瘤體周圍呈完全弱AF,表示無正在破壞的RPE;反之,則瘤體周圍的RPE仍處于被破壞階段[8]。與FAF類似,IR采用787 nm波長進行掃描,可以通過紅外信號捕捉到黑色素分布情況以反映RPE的結構及功能改變[9]。
B型超聲作為經典眼底影像檢查手段,可以了解瘤體隆起高度、瘤體內部回聲、是否伴有視網膜脫離等影像特征。但對于瘤體內部更為細節的影像以及附近視網膜脈絡膜變化,則不能提供更為精細地影像學信號。頻域OCT可在一定程度上更為精細顯示瘤體細節,反映出瘤體內部回聲信號[10];頻域OCT可見瘤體前表面呈現凹凸不平的影像特征,相對于脈絡膜血管瘤、黑色素瘤等其他腫瘤光滑的前表面,這種凹凸不平的改變被認為是轉移癌的一大影像特征。目前這種特征被認為是由于橢圓體帶盤膜的脫落堆積所致[11]。
隨著超廣角眼底照相、FAF、頻域OCT等新型影像技術的推廣運用,對傳統眼底彩色照相、FFA、B型超聲等影像學檢查手段達到補充完善的作用。幫助臨床更為精細地診斷和觀察脈絡膜轉移癌。同時,多種影像技術的綜合運用,為我們提供了更好理解脈絡膜轉移癌發展轉歸的變化特征[12]。但本研究納入患者數量有限,尚需納入更多患者,并結合多種影像檢查手段完善對脈絡膜轉移癌的影像觀察,以提升多模式影像檢查的臨床應用價值,從而指導脈絡膜轉移癌患者的治療策略及預后分析。