引用本文: 師燕蕓, 鄭太, 段薇, 謝娟, 鄭東萍. 病理性近視脈絡膜新生血管患眼玻璃體腔注射康柏西普治療前后的黃斑視功能評價. 中華眼底病雜志, 2019, 35(2): 166-170. doi: 10.3760/cma.j.issn.1005-1015.2019.02.011 復制
病理性近視(PM)繼發產生的脈絡膜新生血管(MCNV)是導致高度近視患者中心視力下降甚至不可逆中心視力喪失的重要原因[1-3]。玻璃體腔注射抗VEGF藥物治療MCNV的有效性已被多項研究證實,現已被認為是治療MCNV的首選治療方式[4-6]。康柏西普是一種重組可溶性VEGF受體蛋白,能抑制內皮細胞增生和新生血管形成,阻止脈絡膜新生血管(CNV)生成。目前關于康柏西普治療MCNV的有效性觀察主要集中于治療后BCVA和OCT所示的黃斑結構變化,而對于整個黃斑區視功能變化的評估研究尚少。MAIA微視野相比傳統視野檢查可提供黃斑區更詳盡且準確的視覺功能信息。為此,本研究利用MAIA微視野檢查對一組經玻璃體腔注射康柏西普治療的MCNV患眼視功能變化進行了評估,現將結果報道如下。
1 對象和方法
本研究為經醫院倫理委員會批準、遵循赫爾辛基宣言并獲患者知情同意的前瞻性、無對照、非隨機研究(批準號:2016022)。納入標準:(1)屈光度≥?6.00 D,眼軸長度≥26.5 mm,眼底呈現漆裂紋、盤周脈絡膜萎縮灶等PM改變;(2)FFA及OCT檢查明確診斷為PM繼發黃斑中心凹下或中心凹旁活動性新發CNV病灶;(3)視力下降及視物變形1個月內;(4)對數視力表測得其BCVA≥0.1;(5)3個月內未曾接受過玻璃體腔內藥物注射及光動力治療(PDT)。排除標準:(1)眼瞼內翻、外翻及結膜炎等其他眼表疾病;(2)無老年性黃斑變性(AMD)、血管樣條紋、眼外傷、特發性CNV等原因引起的黃斑區CNV;(3)無多灶性脈絡膜炎、點狀內層脈絡膜病變、中心性漿液性脈絡膜視網膜病變、糖尿病視網膜病變、視網膜靜脈阻塞、葡萄膜炎等導致黃斑區出血和(或)水腫而影響結果判斷的視網膜脈絡膜疾病;(4)既往3個月接受過玻璃體腔注射抗VEGF藥物或PDT治療;(5)高眼壓癥及青光眼者。
2017年4月至2018 年4月在我院確診為MCNV并經玻璃體腔注射康柏西普治療且觀察期限超過6個月的21例患者21只眼納入本研究。其中,男性9例9只眼(42.86%),女性12例12只眼(57.14%)。年齡23~62歲,平均年齡(35.1±13.2)歲。屈光度?8.00~?13.00 D,平均屈光度(?11.30±2.35)D。眼軸長度26.0~34.0 mm,平均眼軸長度(28.93±5.68)mm。
采用1+PRN的治療方案給予所有患眼玻璃體腔注射康柏西普0.05 ml(含康柏西普0.5 mg)治療。治療前及治療后每月常規復查隨訪,每次隨訪均行BCVA、眼壓、裂隙燈顯微鏡、OCT及MAIA微視野檢查。BCVA檢查采用國際標準視力表進行,統計分析時轉換為logMAR視力。利用OCT及BCVA的改變決定是否需再次行玻璃體腔注射康柏西普治療。MAIA微視野檢查采用MAIA黃斑功能評估儀(意大利CentreVue公司)進行,選擇自動、4-2模式,37個刺激點,中心10°范圍,白色背景;視標Goldmann Ⅲ,白色,最大刺激光亮度318.30 cd/m2,最小刺激光亮度0.08 cd/m2,即分別對應視網膜光敏感度0 dB和36 dB;光標持續時間為200 ms,白色背景,光亮度為1.27 cd/m2,注視視標為紅色“○”,1°范圍。計算機自動對患者的固視進行跟蹤并最后計算各點和平均光敏感度(MS)以及黃斑整體指數(MI)。觀察分析患者黃斑完整性及固視情況。參照文獻[7]的分類評估標準,將固視狀態分為穩定固視(75%以上固視點落在P1區域內)、相對不穩定固視(少于75%固視點落在P1區域內,但75%以上固視點落在P2區域內)及不穩定固視(少于75%固視點落在P2區域內)3種。
采用SPSS17.0軟件進行統計學分析。計量資料進行正態性檢驗后以均數±標準差( )表示。治療前后BCVA、MI及MS比較采用配對樣本 t 檢驗;治療前后固視狀態比較采用 x2 檢驗。P<0.05為差異有統計學意義。
)表示。治療前后BCVA、MI及MS比較采用配對樣本 t 檢驗;治療前后固視狀態比較采用 x2 檢驗。P<0.05為差異有統計學意義。
2 結果
觀察期內患眼平均注射治療次數3.5次。
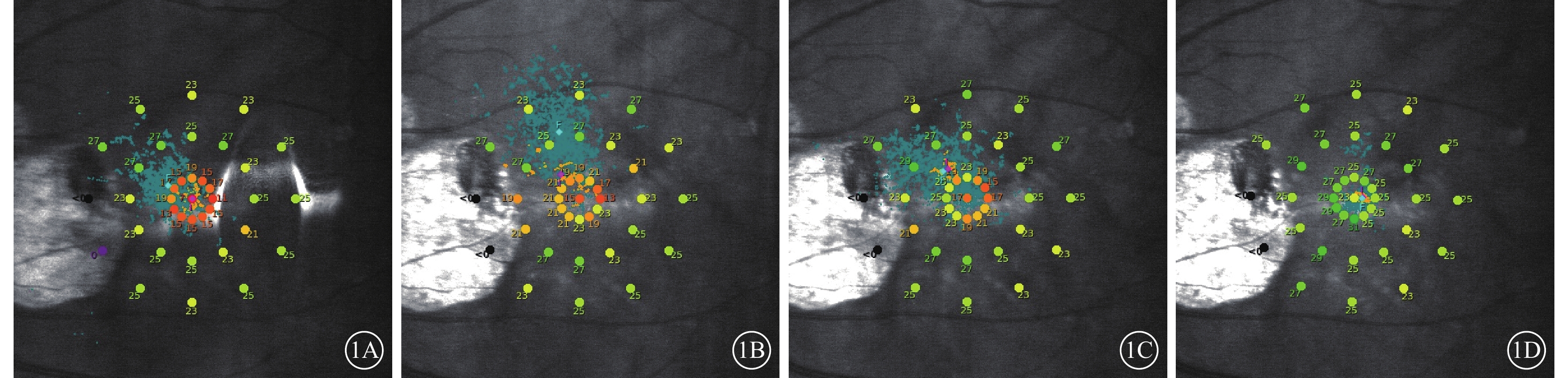
與治療前比較,治療后1、3、6個月患眼BCVA(t=15.32、18.65、17.38,P<0.01)、MS(t=4.08、3.50、4.26,P<0.01)明顯提高(圖1),差異有統計學意義。治療前及治療后1、3、6個月患眼MI比較,差異無統計學意義(t=0.60、2.42、2.58,P>0.05)(表1)。
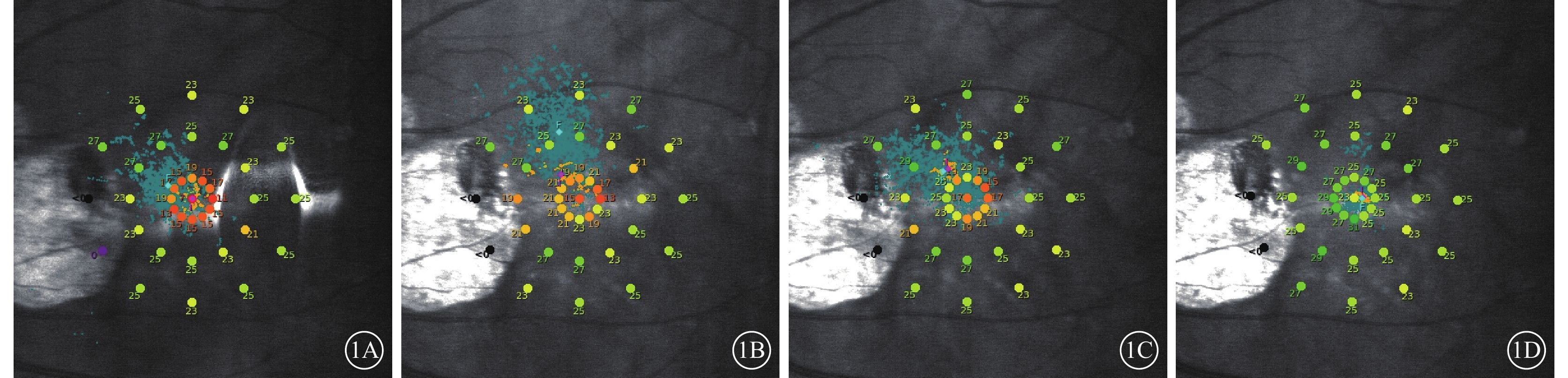 圖1
患眼治療前后MAIA微視野檢查像。1A示治療前固視及10°MS;1B示治療后1個月固視及10°MS;1C示治療后3個月固視及10°MS;1D示治療后6個月固視及10°MS
圖1
患眼治療前后MAIA微視野檢查像。1A示治療前固視及10°MS;1B示治療后1個月固視及10°MS;1C示治療后3個月固視及10°MS;1D示治療后6個月固視及10°MS
 )
)
與治療前比較,治療后1、3、6個月穩定固視及相對不穩定固視患眼所占比例較治療前提高,但差異無統計學意義(x2=1.82、1.24、1.69,P>0.05)(表2)。
治療期間所有患眼均未發生白內障、感染性眼內炎、視網膜脫離、RPE撕裂、脈絡膜脫離等與玻璃體腔注藥相關的眼部并發癥以及心、腦血管方面的不良事件。
3 討論
BCVA檢查是最常用的視功能檢查手段。而PM患者長期視網膜、RPE及脈絡膜萎縮,且由于CNV導致相對和絕對性中心暗點產生,中心視力受損,注視性質發生改變,不能穩定固視[8-9]。我們在臨床工作中發現,黃斑區疾病治療后視力提高及OCT結果的改善并不完全與患者對治療的滿意度相一致。究其原因是黃斑暗點的產生以及由此引起固視功能的異常改變而影響了患者對于治療結果的判斷[10]。所以,基于中心視力的檢查方法常不能準確反映黃斑區的真實視功能。微視野檢查是客觀評估黃斑功能和黃斑疾病視功能變化的有效工具,可以對中心視網膜功能進行定量評估,目前已應用于AMD以及黃斑裂孔、近視引起的黃斑區病變等多種黃斑疾病的觀察和隨訪[11-13]。MAIA黃斑功能評估儀是近年發展起來的一種新型視功能檢查設備,其除了可以在直視眼底的條件下定位、定量檢測特定區域內視網膜光敏感度,將檢查結果疊加在眼底圖上而實現解剖與功能的結合,同時全程記錄受檢眼固視軌跡外,MAIA較傳統的MP-1微視野計分辨率更高,刺激光斑在眼底投射點空間距離小,可更為精確和細致地發現細微暗點;尤其是對于視網膜功能發生微小改變時或黃斑功能嚴重受損時,其監測比MP-1更為敏感[14-16]。對于MCNV,MAIA通過提供更詳盡、準確的視覺功能信息從而達到治療前后黃斑功能盡可能全面評估的目的[17-19]。因此,本研究中除采用常規的BCVA及OCT檢查對患眼治療前后視功能及視網膜結構進行觀察外,同時采用了MAIA微視野檢查,以期更詳盡、準確地評估黃斑區功能。
MS是評價視網膜功能的重要客觀指標。已有研究證實,PM患者即使BCVA正常,其黃斑部MS也有所下降,且MS的變化早于視力的變化,故推測高度近視眼在視力發生改變之前已存在眼底結構功能的受損[20]。當MCNV及黃斑區出血、水腫發生時,MS會顯著下降;因此對于PM患者,MS的檢查較視力檢查更為敏感,能更早期發現視野暗點,得到更準確、客觀和定量的黃斑部視網膜功能變化結果,從而能更好地對MCNV治療效果進行預測和評估。本研究中,患者治療后1、3、6個月BCVA較治療前顯著提高,證實了玻璃體腔注射康柏西普對MCNV的有效性。本研究結果顯示,治療后1個月患者觀察區域MS較治療前明顯提高,且在整個觀察期內均保持穩定。這證實了玻璃體腔注射康柏西普治療MCNV可以有效提高患者MS,而MAIA可以定量評估黃斑區視網膜功能改善的程度。由于本研究所使用的是中心10°范圍內MS,在后續研究中我們希望能進行分區評估,以便進一步分析黃斑不同區域MS的改變,從而達到更精細、準確的功能評估。
MI是MAIA中對黃斑區視網膜功能分析的指標之一,MI高提示黃斑區結構和功能的異常。在臨床研究中,單獨MI指標不能完全代表疾病進展的嚴重程度,而且MI與MS之間并不存在直接的相關關系[21]。在本研究中,雖然患者經過治療后MI較治療前有所降低,但差異無統計學意義。我們分析認為,MCNV患者即使經過治療,視功能有所改善,但黃斑功能較正常仍有差異。這一結果同時也解釋了本研究中MS變化顯示差異有統計學意義,而MI改變無統計學意義的原因。但是現有關于MAIA檢查的研究及臨床報道較少,同時本研究納入樣本量小,有關MI與視網膜結構及視功能變化的相關關系尚需進一步研究分析。
固視的穩定性是視功能的可靠預測因子。對于視功能尚未受到影響的中低度近視來說,視網膜功能尚能保持,固視穩定性暫不會發生改變;而當發生PM,尤其是黃斑區出現出血、滲出、漆裂紋甚至是CNV時,視網膜結構會受到嚴重影響,視功能下降,中心暗點形成,固視穩定性就會發生改變[22]。本研究中僅有28.57%的患眼能保持穩定固視,即使經過治療其視力有所提高,絕對暗點變小或是轉變為相對暗點,但穩定固視的比例也僅為33.33%。這一結果表明,PM一旦繼發產生CNV,患者的視功能會受到嚴重影響。但相對不穩定固視患者的比例由47.62%提高到57.14%。有研究認為,固視穩定性是黃斑疾病治療有效性的重要監測指標,也是低視力患者治療的目標;尤其是在中心視力受損時,固視穩定性的變化決定著治療后視功能的重建[23]。雖然本組患者治療前后的固視狀態變化差異無統計學意義,但其觀察結果仍為我們后期利用MAIA注視性質結果對患者進行固視重建提供了基礎,通過訓練可以將不穩定的固視轉變為穩定的旁中心固視。這同我們曾經采用MP-1對MCNV治療效果進行觀察的結果相類似[24],但MAIA提供了更詳盡的有關固視的信息。
本研究結果表明,應用MAIA黃斑功能評估儀可為MCNV抗VEGF藥物治療前后視功能的變化及恢復評估提供更準確、客觀的參考信息,更有利于治療效果的觀察。但由于本研究納入樣本量較小且為短期效果評估,其結果仍需長期、大量的臨床試驗進一步驗證。
病理性近視(PM)繼發產生的脈絡膜新生血管(MCNV)是導致高度近視患者中心視力下降甚至不可逆中心視力喪失的重要原因[1-3]。玻璃體腔注射抗VEGF藥物治療MCNV的有效性已被多項研究證實,現已被認為是治療MCNV的首選治療方式[4-6]。康柏西普是一種重組可溶性VEGF受體蛋白,能抑制內皮細胞增生和新生血管形成,阻止脈絡膜新生血管(CNV)生成。目前關于康柏西普治療MCNV的有效性觀察主要集中于治療后BCVA和OCT所示的黃斑結構變化,而對于整個黃斑區視功能變化的評估研究尚少。MAIA微視野相比傳統視野檢查可提供黃斑區更詳盡且準確的視覺功能信息。為此,本研究利用MAIA微視野檢查對一組經玻璃體腔注射康柏西普治療的MCNV患眼視功能變化進行了評估,現將結果報道如下。
1 對象和方法
本研究為經醫院倫理委員會批準、遵循赫爾辛基宣言并獲患者知情同意的前瞻性、無對照、非隨機研究(批準號:2016022)。納入標準:(1)屈光度≥?6.00 D,眼軸長度≥26.5 mm,眼底呈現漆裂紋、盤周脈絡膜萎縮灶等PM改變;(2)FFA及OCT檢查明確診斷為PM繼發黃斑中心凹下或中心凹旁活動性新發CNV病灶;(3)視力下降及視物變形1個月內;(4)對數視力表測得其BCVA≥0.1;(5)3個月內未曾接受過玻璃體腔內藥物注射及光動力治療(PDT)。排除標準:(1)眼瞼內翻、外翻及結膜炎等其他眼表疾病;(2)無老年性黃斑變性(AMD)、血管樣條紋、眼外傷、特發性CNV等原因引起的黃斑區CNV;(3)無多灶性脈絡膜炎、點狀內層脈絡膜病變、中心性漿液性脈絡膜視網膜病變、糖尿病視網膜病變、視網膜靜脈阻塞、葡萄膜炎等導致黃斑區出血和(或)水腫而影響結果判斷的視網膜脈絡膜疾病;(4)既往3個月接受過玻璃體腔注射抗VEGF藥物或PDT治療;(5)高眼壓癥及青光眼者。
2017年4月至2018 年4月在我院確診為MCNV并經玻璃體腔注射康柏西普治療且觀察期限超過6個月的21例患者21只眼納入本研究。其中,男性9例9只眼(42.86%),女性12例12只眼(57.14%)。年齡23~62歲,平均年齡(35.1±13.2)歲。屈光度?8.00~?13.00 D,平均屈光度(?11.30±2.35)D。眼軸長度26.0~34.0 mm,平均眼軸長度(28.93±5.68)mm。
采用1+PRN的治療方案給予所有患眼玻璃體腔注射康柏西普0.05 ml(含康柏西普0.5 mg)治療。治療前及治療后每月常規復查隨訪,每次隨訪均行BCVA、眼壓、裂隙燈顯微鏡、OCT及MAIA微視野檢查。BCVA檢查采用國際標準視力表進行,統計分析時轉換為logMAR視力。利用OCT及BCVA的改變決定是否需再次行玻璃體腔注射康柏西普治療。MAIA微視野檢查采用MAIA黃斑功能評估儀(意大利CentreVue公司)進行,選擇自動、4-2模式,37個刺激點,中心10°范圍,白色背景;視標Goldmann Ⅲ,白色,最大刺激光亮度318.30 cd/m2,最小刺激光亮度0.08 cd/m2,即分別對應視網膜光敏感度0 dB和36 dB;光標持續時間為200 ms,白色背景,光亮度為1.27 cd/m2,注視視標為紅色“○”,1°范圍。計算機自動對患者的固視進行跟蹤并最后計算各點和平均光敏感度(MS)以及黃斑整體指數(MI)。觀察分析患者黃斑完整性及固視情況。參照文獻[7]的分類評估標準,將固視狀態分為穩定固視(75%以上固視點落在P1區域內)、相對不穩定固視(少于75%固視點落在P1區域內,但75%以上固視點落在P2區域內)及不穩定固視(少于75%固視點落在P2區域內)3種。
采用SPSS17.0軟件進行統計學分析。計量資料進行正態性檢驗后以均數±標準差( )表示。治療前后BCVA、MI及MS比較采用配對樣本 t 檢驗;治療前后固視狀態比較采用 x2 檢驗。P<0.05為差異有統計學意義。
)表示。治療前后BCVA、MI及MS比較采用配對樣本 t 檢驗;治療前后固視狀態比較采用 x2 檢驗。P<0.05為差異有統計學意義。
2 結果
觀察期內患眼平均注射治療次數3.5次。
與治療前比較,治療后1、3、6個月患眼BCVA(t=15.32、18.65、17.38,P<0.01)、MS(t=4.08、3.50、4.26,P<0.01)明顯提高(圖1),差異有統計學意義。治療前及治療后1、3、6個月患眼MI比較,差異無統計學意義(t=0.60、2.42、2.58,P>0.05)(表1)。
 圖1
患眼治療前后MAIA微視野檢查像。1A示治療前固視及10°MS;1B示治療后1個月固視及10°MS;1C示治療后3個月固視及10°MS;1D示治療后6個月固視及10°MS
圖1
患眼治療前后MAIA微視野檢查像。1A示治療前固視及10°MS;1B示治療后1個月固視及10°MS;1C示治療后3個月固視及10°MS;1D示治療后6個月固視及10°MS
 )
)
與治療前比較,治療后1、3、6個月穩定固視及相對不穩定固視患眼所占比例較治療前提高,但差異無統計學意義(x2=1.82、1.24、1.69,P>0.05)(表2)。
治療期間所有患眼均未發生白內障、感染性眼內炎、視網膜脫離、RPE撕裂、脈絡膜脫離等與玻璃體腔注藥相關的眼部并發癥以及心、腦血管方面的不良事件。
3 討論
BCVA檢查是最常用的視功能檢查手段。而PM患者長期視網膜、RPE及脈絡膜萎縮,且由于CNV導致相對和絕對性中心暗點產生,中心視力受損,注視性質發生改變,不能穩定固視[8-9]。我們在臨床工作中發現,黃斑區疾病治療后視力提高及OCT結果的改善并不完全與患者對治療的滿意度相一致。究其原因是黃斑暗點的產生以及由此引起固視功能的異常改變而影響了患者對于治療結果的判斷[10]。所以,基于中心視力的檢查方法常不能準確反映黃斑區的真實視功能。微視野檢查是客觀評估黃斑功能和黃斑疾病視功能變化的有效工具,可以對中心視網膜功能進行定量評估,目前已應用于AMD以及黃斑裂孔、近視引起的黃斑區病變等多種黃斑疾病的觀察和隨訪[11-13]。MAIA黃斑功能評估儀是近年發展起來的一種新型視功能檢查設備,其除了可以在直視眼底的條件下定位、定量檢測特定區域內視網膜光敏感度,將檢查結果疊加在眼底圖上而實現解剖與功能的結合,同時全程記錄受檢眼固視軌跡外,MAIA較傳統的MP-1微視野計分辨率更高,刺激光斑在眼底投射點空間距離小,可更為精確和細致地發現細微暗點;尤其是對于視網膜功能發生微小改變時或黃斑功能嚴重受損時,其監測比MP-1更為敏感[14-16]。對于MCNV,MAIA通過提供更詳盡、準確的視覺功能信息從而達到治療前后黃斑功能盡可能全面評估的目的[17-19]。因此,本研究中除采用常規的BCVA及OCT檢查對患眼治療前后視功能及視網膜結構進行觀察外,同時采用了MAIA微視野檢查,以期更詳盡、準確地評估黃斑區功能。
MS是評價視網膜功能的重要客觀指標。已有研究證實,PM患者即使BCVA正常,其黃斑部MS也有所下降,且MS的變化早于視力的變化,故推測高度近視眼在視力發生改變之前已存在眼底結構功能的受損[20]。當MCNV及黃斑區出血、水腫發生時,MS會顯著下降;因此對于PM患者,MS的檢查較視力檢查更為敏感,能更早期發現視野暗點,得到更準確、客觀和定量的黃斑部視網膜功能變化結果,從而能更好地對MCNV治療效果進行預測和評估。本研究中,患者治療后1、3、6個月BCVA較治療前顯著提高,證實了玻璃體腔注射康柏西普對MCNV的有效性。本研究結果顯示,治療后1個月患者觀察區域MS較治療前明顯提高,且在整個觀察期內均保持穩定。這證實了玻璃體腔注射康柏西普治療MCNV可以有效提高患者MS,而MAIA可以定量評估黃斑區視網膜功能改善的程度。由于本研究所使用的是中心10°范圍內MS,在后續研究中我們希望能進行分區評估,以便進一步分析黃斑不同區域MS的改變,從而達到更精細、準確的功能評估。
MI是MAIA中對黃斑區視網膜功能分析的指標之一,MI高提示黃斑區結構和功能的異常。在臨床研究中,單獨MI指標不能完全代表疾病進展的嚴重程度,而且MI與MS之間并不存在直接的相關關系[21]。在本研究中,雖然患者經過治療后MI較治療前有所降低,但差異無統計學意義。我們分析認為,MCNV患者即使經過治療,視功能有所改善,但黃斑功能較正常仍有差異。這一結果同時也解釋了本研究中MS變化顯示差異有統計學意義,而MI改變無統計學意義的原因。但是現有關于MAIA檢查的研究及臨床報道較少,同時本研究納入樣本量小,有關MI與視網膜結構及視功能變化的相關關系尚需進一步研究分析。
固視的穩定性是視功能的可靠預測因子。對于視功能尚未受到影響的中低度近視來說,視網膜功能尚能保持,固視穩定性暫不會發生改變;而當發生PM,尤其是黃斑區出現出血、滲出、漆裂紋甚至是CNV時,視網膜結構會受到嚴重影響,視功能下降,中心暗點形成,固視穩定性就會發生改變[22]。本研究中僅有28.57%的患眼能保持穩定固視,即使經過治療其視力有所提高,絕對暗點變小或是轉變為相對暗點,但穩定固視的比例也僅為33.33%。這一結果表明,PM一旦繼發產生CNV,患者的視功能會受到嚴重影響。但相對不穩定固視患者的比例由47.62%提高到57.14%。有研究認為,固視穩定性是黃斑疾病治療有效性的重要監測指標,也是低視力患者治療的目標;尤其是在中心視力受損時,固視穩定性的變化決定著治療后視功能的重建[23]。雖然本組患者治療前后的固視狀態變化差異無統計學意義,但其觀察結果仍為我們后期利用MAIA注視性質結果對患者進行固視重建提供了基礎,通過訓練可以將不穩定的固視轉變為穩定的旁中心固視。這同我們曾經采用MP-1對MCNV治療效果進行觀察的結果相類似[24],但MAIA提供了更詳盡的有關固視的信息。
本研究結果表明,應用MAIA黃斑功能評估儀可為MCNV抗VEGF藥物治療前后視功能的變化及恢復評估提供更準確、客觀的參考信息,更有利于治療效果的觀察。但由于本研究納入樣本量較小且為短期效果評估,其結果仍需長期、大量的臨床試驗進一步驗證。