引用本文: 楊柳, 李甦雁, 管莉娜, 李婕. 慶大霉素誤入玻璃體腔內一例. 中華眼底病雜志, 2018, 34(5): 495-497. doi: 10.3760/cma.j.issn.1005-1015.2018.05.020 復制
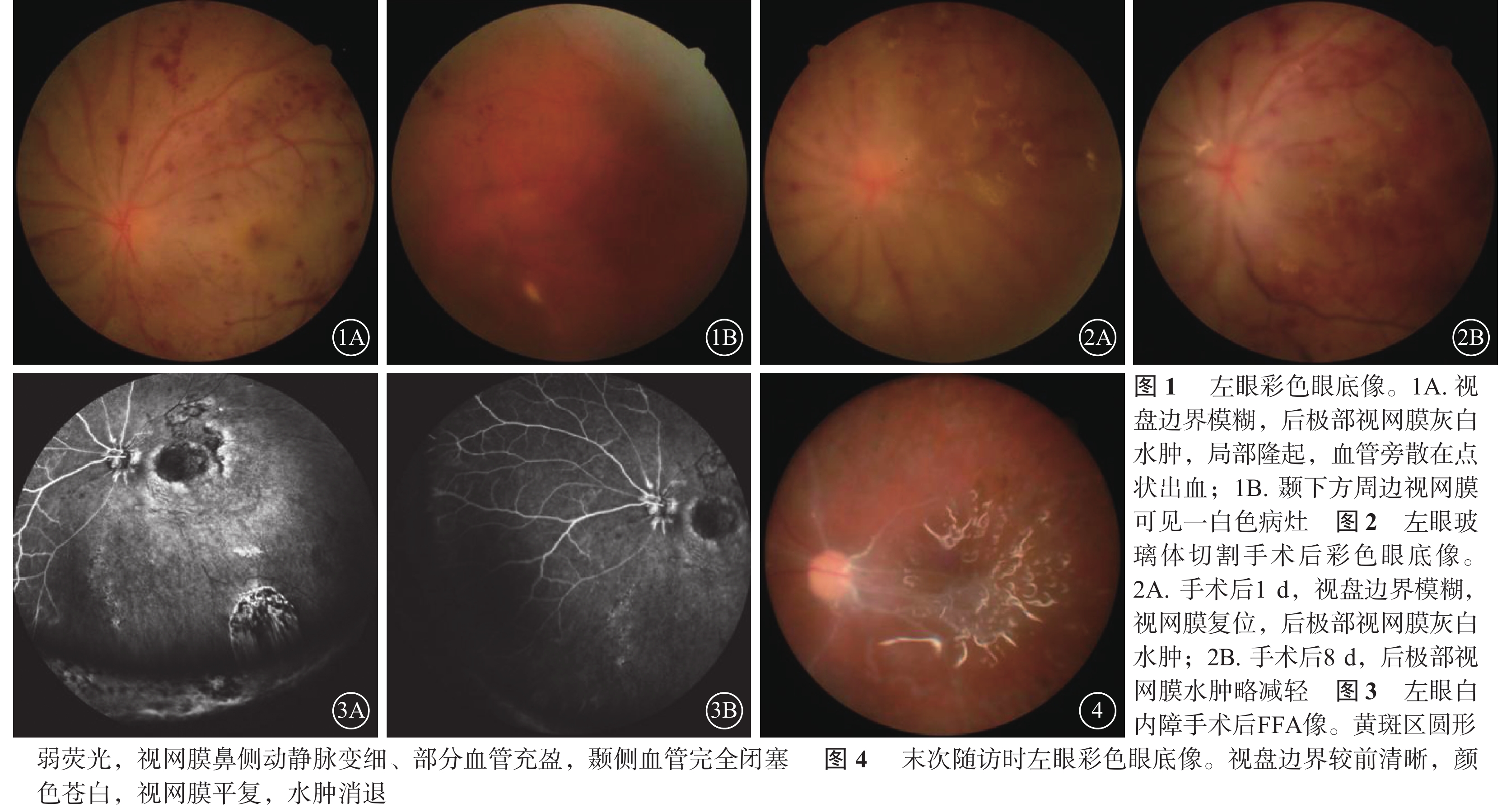
患者女,44歲。因2 d前出現左眼視物模糊于當地醫院診斷為“左眼虹膜睫狀體炎”,予球旁注射慶大霉素及地塞米松(劑量不詳)后感疼痛伴視力立即喪失,于2017年2月2日到我院就診。患者右眼因“虹膜睫狀體炎”視力喪失20年。眼部檢查:右眼視力光感,左眼光感可疑。眼壓正常。右眼球萎縮。左眼結膜輕度充血,角膜透明,KP(++),前房深度正常,Tyn(+);瞳孔藥物性散大,圓形,直徑6.0 mm;晶狀體輕度混濁,前囊可見環形色素沉著;玻璃體下方少量積血;視盤邊界模糊,后極部視網膜灰白水腫,局部隆起,血管旁散在點狀出血(圖1A),顳下方周邊視網膜可見一白色病灶(疑似穿道)(圖1B)。初步診斷:左眼慶大霉素中毒性視網膜病變、左眼視網膜脫離、左眼球穿通傷、左眼玻璃體積血、左眼虹膜睫狀體炎;右眼球癆。
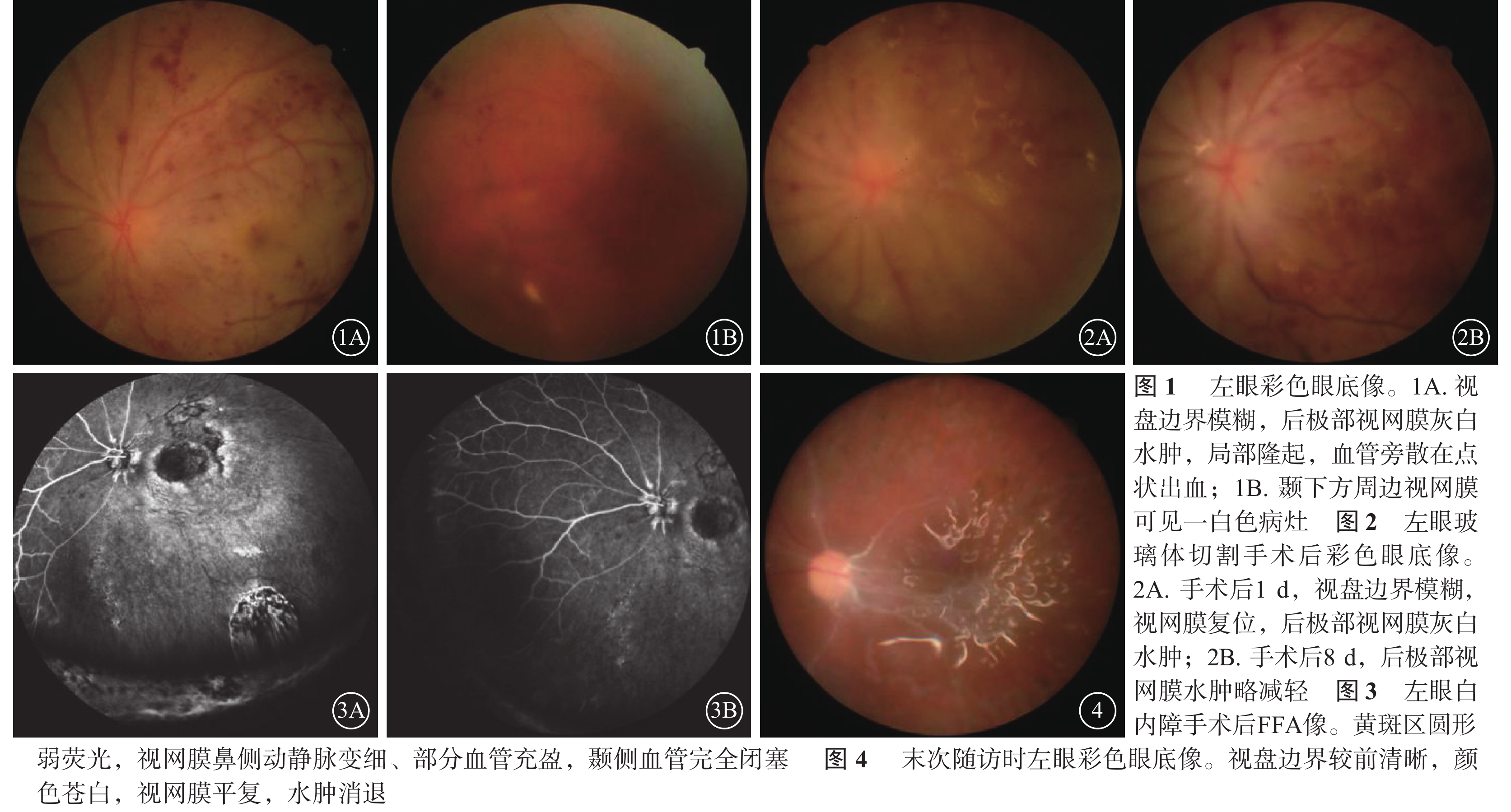
立即急診行左眼玻璃體切割、視網膜復位、激光光凝及硅油填充手術。手術中證實下方白色病灶為穿道。手術后1 d,左眼視力手動;結膜充血,角膜上皮輕度水腫,KP(+),前房正常深度,Tyn(+),晶狀體輕度混濁,玻璃體腔內硅油填充;視盤邊界模糊,視網膜復位,后極部視網膜灰白水腫(圖2A)。手術后8 d,視網膜水腫略減輕(圖2B)。手術后2個月余,左眼晶狀體混濁,眼底窺不入。診斷:左眼并發性白內障。于2017年4月11日行左眼白內障超聲乳化手術,手術中見后囊膜完整。手術后視力恢復至眼前數指。白內障手術后9 d,熒光素眼底血管造影(FFA)檢查,左眼黃斑區圓形弱熒光,視網膜鼻側動靜脈變細、部分血管充盈,顳側血管完全閉塞(圖3)。行左眼全視網膜激光光凝治療,并給予營養神經藥物治療。2017年7月3日隨訪,患者視力恢復至眼前數指/10 cm,可以固視,+12 D矯正至0.02;角膜透明,KP(–),Tyn(–),無晶狀體,晶狀體囊膜完整透明,玻璃體腔內硅油填充;視盤邊界較前清晰,顏色蒼白,視網膜平復,水腫消退(圖4)。
討論 慶大霉素毒性反應臨床表現為視網膜缺血、水腫、出血,黃斑中心凹櫻桃紅斑等類似視網膜中央動脈阻塞樣改變。主要以視網膜色素上皮細胞和內層視網膜損傷為主,血管改變可能為繼發性。其發生機制為藥物積聚導致的神經磷脂酶和磷酸酯酶的活性減低,磷脂分解代謝紊亂,溶酶體溶解,造成細胞的分解和死亡[1, 2]。衛生部在2004年發布的《抗菌藥物臨床應用指導原則》中規定,氨基糖苷類抗生素如慶大霉素等不可用于眼內或結膜下給藥,因可能引起黃斑壞死[3]。美國眼科協會已經停止使用結膜下注射氨基糖苷類抗生素來預防白內障手術后感染[4]。對于虹膜睫狀體炎,局部點眼足以達到前房藥物有效濃度,而結膜下或球旁注射慶大霉素誤入眼內后果不堪設想。因此建議臨床醫生放棄結膜下和球旁注射慶大霉素這種給藥途徑,以避免發生視網膜毒性反應。
慶大霉素一旦誤入眼內,應立即救治。多篇文獻報道慶大霉素誤入眼內并未進行玻璃體手術處理,最終導致視功能喪失[5-9]。Burgansky等[10]報道1例大劑量慶大霉素誤入眼內,立即進行玻璃體腔盥洗,最終未造成視力損害。本例患者來我院就診時藥物注入眼內已有2 d,由于慶大霉素的半衰期約為20 h[11],此時玻璃體腔內仍然有一定濃度的慶大霉素,因此予以急診手術。玻璃體切割手術不僅可以去除玻璃體腔內殘余的毒性物質,而且還可以去除玻璃體后皮質,改善視網膜微循環。由于視網膜嚴重缺血、缺氧,出現了廣泛的無血管區,后期為防止繼發新生血管性青光眼,給予視網膜激光光凝治療。經過積極救治,該患者恢復了有用視力。
患者女,44歲。因2 d前出現左眼視物模糊于當地醫院診斷為“左眼虹膜睫狀體炎”,予球旁注射慶大霉素及地塞米松(劑量不詳)后感疼痛伴視力立即喪失,于2017年2月2日到我院就診。患者右眼因“虹膜睫狀體炎”視力喪失20年。眼部檢查:右眼視力光感,左眼光感可疑。眼壓正常。右眼球萎縮。左眼結膜輕度充血,角膜透明,KP(++),前房深度正常,Tyn(+);瞳孔藥物性散大,圓形,直徑6.0 mm;晶狀體輕度混濁,前囊可見環形色素沉著;玻璃體下方少量積血;視盤邊界模糊,后極部視網膜灰白水腫,局部隆起,血管旁散在點狀出血(圖1A),顳下方周邊視網膜可見一白色病灶(疑似穿道)(圖1B)。初步診斷:左眼慶大霉素中毒性視網膜病變、左眼視網膜脫離、左眼球穿通傷、左眼玻璃體積血、左眼虹膜睫狀體炎;右眼球癆。

立即急診行左眼玻璃體切割、視網膜復位、激光光凝及硅油填充手術。手術中證實下方白色病灶為穿道。手術后1 d,左眼視力手動;結膜充血,角膜上皮輕度水腫,KP(+),前房正常深度,Tyn(+),晶狀體輕度混濁,玻璃體腔內硅油填充;視盤邊界模糊,視網膜復位,后極部視網膜灰白水腫(圖2A)。手術后8 d,視網膜水腫略減輕(圖2B)。手術后2個月余,左眼晶狀體混濁,眼底窺不入。診斷:左眼并發性白內障。于2017年4月11日行左眼白內障超聲乳化手術,手術中見后囊膜完整。手術后視力恢復至眼前數指。白內障手術后9 d,熒光素眼底血管造影(FFA)檢查,左眼黃斑區圓形弱熒光,視網膜鼻側動靜脈變細、部分血管充盈,顳側血管完全閉塞(圖3)。行左眼全視網膜激光光凝治療,并給予營養神經藥物治療。2017年7月3日隨訪,患者視力恢復至眼前數指/10 cm,可以固視,+12 D矯正至0.02;角膜透明,KP(–),Tyn(–),無晶狀體,晶狀體囊膜完整透明,玻璃體腔內硅油填充;視盤邊界較前清晰,顏色蒼白,視網膜平復,水腫消退(圖4)。
討論 慶大霉素毒性反應臨床表現為視網膜缺血、水腫、出血,黃斑中心凹櫻桃紅斑等類似視網膜中央動脈阻塞樣改變。主要以視網膜色素上皮細胞和內層視網膜損傷為主,血管改變可能為繼發性。其發生機制為藥物積聚導致的神經磷脂酶和磷酸酯酶的活性減低,磷脂分解代謝紊亂,溶酶體溶解,造成細胞的分解和死亡[1, 2]。衛生部在2004年發布的《抗菌藥物臨床應用指導原則》中規定,氨基糖苷類抗生素如慶大霉素等不可用于眼內或結膜下給藥,因可能引起黃斑壞死[3]。美國眼科協會已經停止使用結膜下注射氨基糖苷類抗生素來預防白內障手術后感染[4]。對于虹膜睫狀體炎,局部點眼足以達到前房藥物有效濃度,而結膜下或球旁注射慶大霉素誤入眼內后果不堪設想。因此建議臨床醫生放棄結膜下和球旁注射慶大霉素這種給藥途徑,以避免發生視網膜毒性反應。
慶大霉素一旦誤入眼內,應立即救治。多篇文獻報道慶大霉素誤入眼內并未進行玻璃體手術處理,最終導致視功能喪失[5-9]。Burgansky等[10]報道1例大劑量慶大霉素誤入眼內,立即進行玻璃體腔盥洗,最終未造成視力損害。本例患者來我院就診時藥物注入眼內已有2 d,由于慶大霉素的半衰期約為20 h[11],此時玻璃體腔內仍然有一定濃度的慶大霉素,因此予以急診手術。玻璃體切割手術不僅可以去除玻璃體腔內殘余的毒性物質,而且還可以去除玻璃體后皮質,改善視網膜微循環。由于視網膜嚴重缺血、缺氧,出現了廣泛的無血管區,后期為防止繼發新生血管性青光眼,給予視網膜激光光凝治療。經過積極救治,該患者恢復了有用視力。