引用本文: 張霜, 張杰, 徐鑫彥, 高榮玉, 吳鵬, 韓海濤, 孫先勇, 黃旭東. 組織型纖溶酶原激活劑、雷珠單抗聯合C3F8治療息肉樣脈絡膜血管病變并發早期黃斑下出血的療效觀察 . 中華眼底病雜志, 2018, 34(5): 448-452. doi: 10.3760/cma.j.issn.1005-1015.2018.05.007 復制
黃斑下出血(SMH)是息肉樣脈絡膜血管病變(PCV)的常見并發癥,可導致視力突然下降并可致視網膜色素上皮(RPE)和外層視網膜退行性變,進而導致視力預后差[1]。其出血主要來于異常的脈絡膜血管,常積聚在視網膜神經上皮層和RPE層之間,也可以發生在RPE層下[2]。當PCV并發SMH時,單純玻璃體腔注射抗血管內皮生長因子(VEGF)藥物、光動力療法或是兩者聯合應用均對積血清除較慢,療效甚微[3]。玻璃體切割手術及視網膜切開機械地去除血凝塊又易損傷視網膜神經上皮層和RPE層,同時易引起視網膜脫離、增生性玻璃體視網膜病變、黃斑裂孔、視網膜前膜等嚴重并發癥[4]。有研究發現,玻璃體腔注射組織型纖溶酶原激活劑(t-PA)和惰性氣體治療SMH可有效清除黃斑積血,促進視覺改善[5, 6]。為了驗證這一結論,我們采用玻璃體腔注射t-PA、雷珠單抗及C3F8對一組PCV并發早期SMH的患者進行了治療,現總結其療效觀察結果報道如下。
1 對象和方法
2016年6月至2017年6月在我院確診為PCV并發早期SMH的20例患者20只眼納入本研究。其中,男性14例14只眼,女性6例6只眼。年齡50~80歲,平均年齡(66±9)歲。出血持續時間7~28 d,平均出血持續時間(14.8±5.6)d。合并白內障12只眼,人工晶狀體眼8只眼。
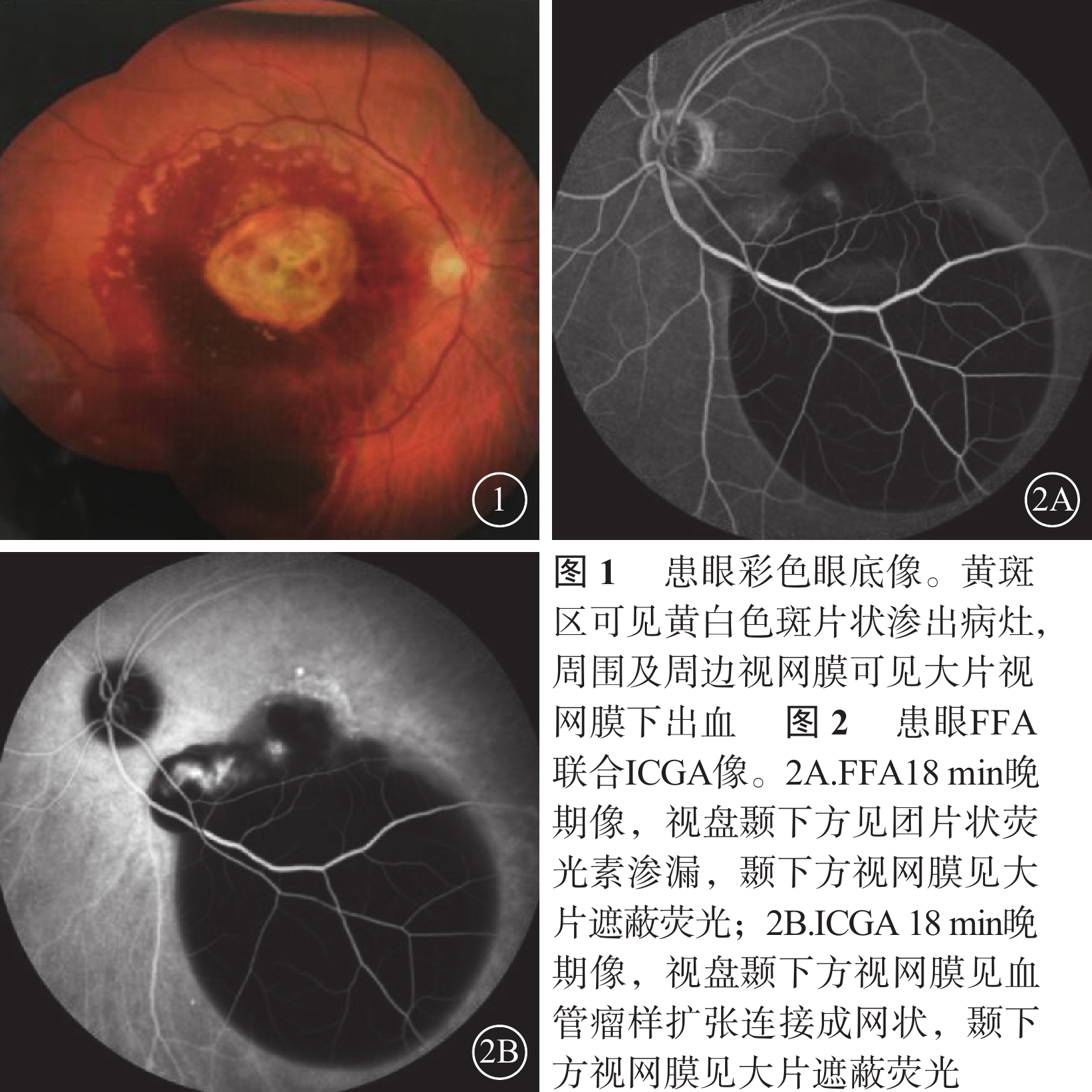
所有患眼均行最佳矯正視力(BCVA)、裂隙燈顯微鏡、間接檢眼鏡、眼底彩色照相、熒光素眼底血管造影(FFA)聯合吲哚青綠血管造影(ICGA)及頻域光相干斷層掃描(SD-OCT)檢查。BCVA采用Snellen視力表測定,并將其轉換為最小分辨角對數(logMAR)視力記錄;數指轉換為logMAR 2,手動轉換為logMAR 3[7]。采用SD-OCT測量患眼中央視網膜厚度(CRT)及中央RPE脫離(PED)厚度。CRT為黃斑中心凹1 mm區域內的視網膜平均厚度;中央PED厚度為黃斑中心凹處RPE基底膜與Bruch膜之間的距離[7]。患眼眼底表現為特征性橘紅色結節樣隆起病灶,傘樣、樹枝樣異常擴張的脈絡膜血管網及其末梢多個息肉樣膨大;其檢查表現均符合PCV并發SMH的診斷標準[8-13](圖1~3)。患眼平均logMAR BCVA為1.73±0.91;CRT為(620.5±275.7)μm;中央PED厚度為(720.3±261.9)μm。
將SMH持續時間<4周定義為早期。將SMH直徑在1個視盤直徑(DD)~4 DD之間定義為小SMH;>4 DD但不超過顳側上下血管弓定義為中SMH;超過顳側上下血管弓定義為大SMH[2, 14]。20只眼均為早期SMH。根據SMH直徑大小分類,小SMH 6只眼,中SMH 7只眼,大SMH 7只眼。
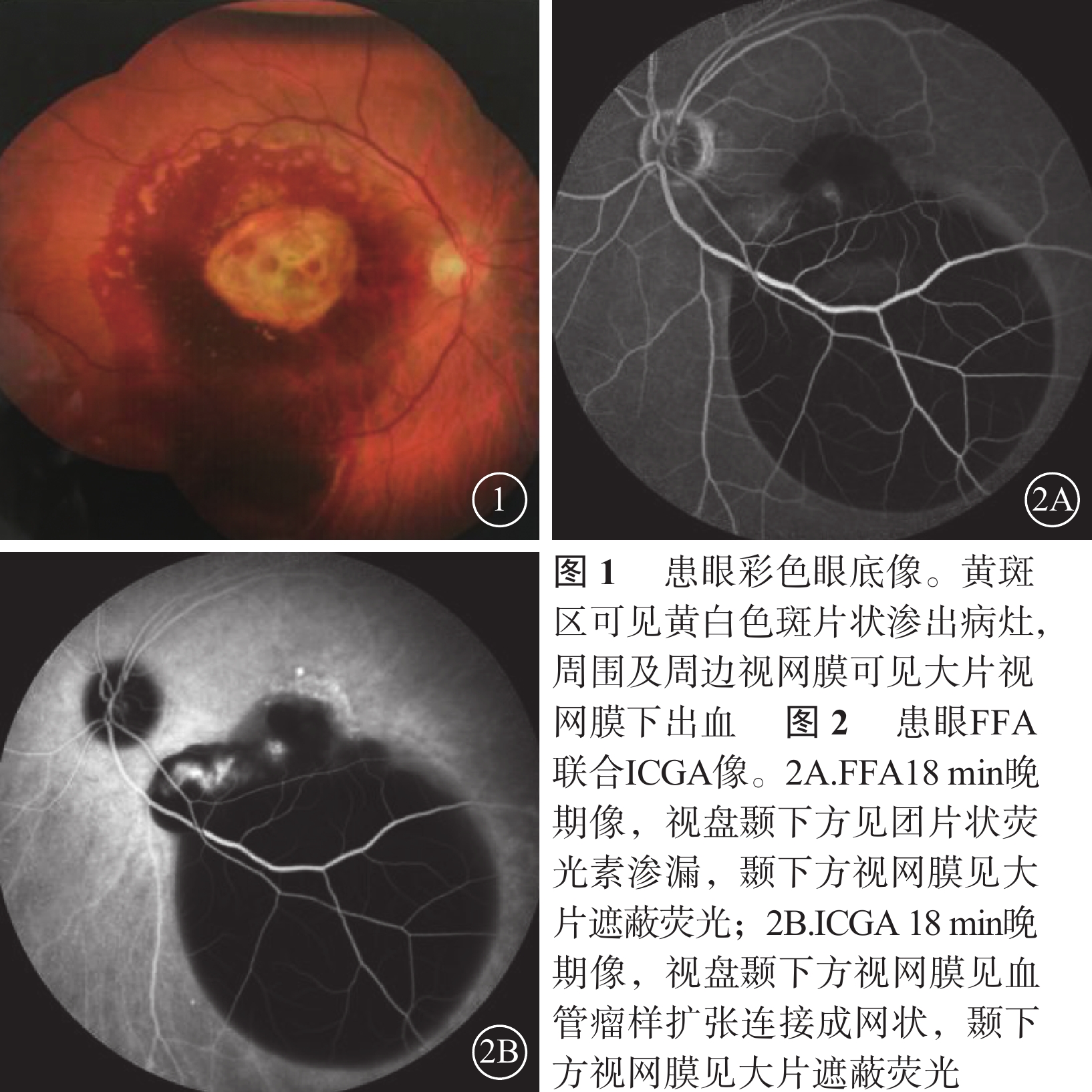
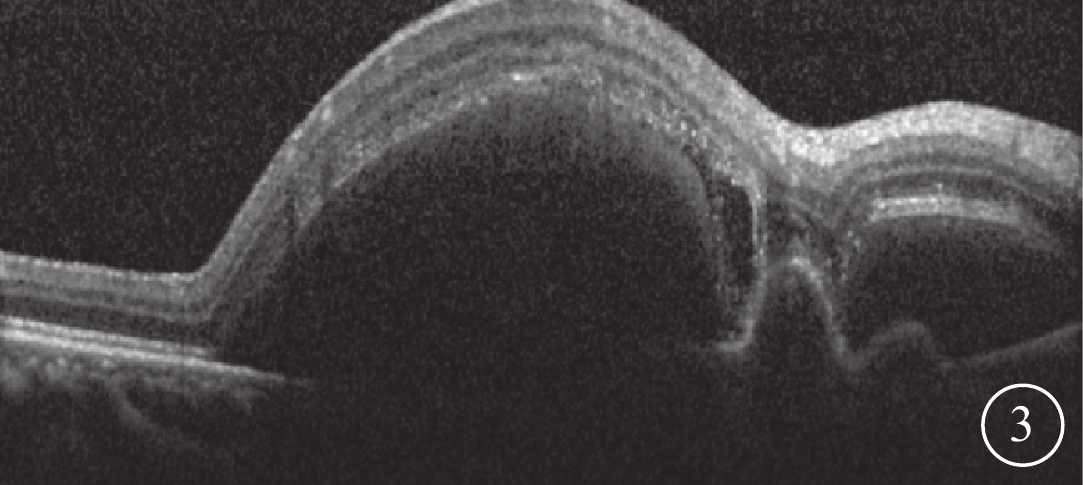 圖3
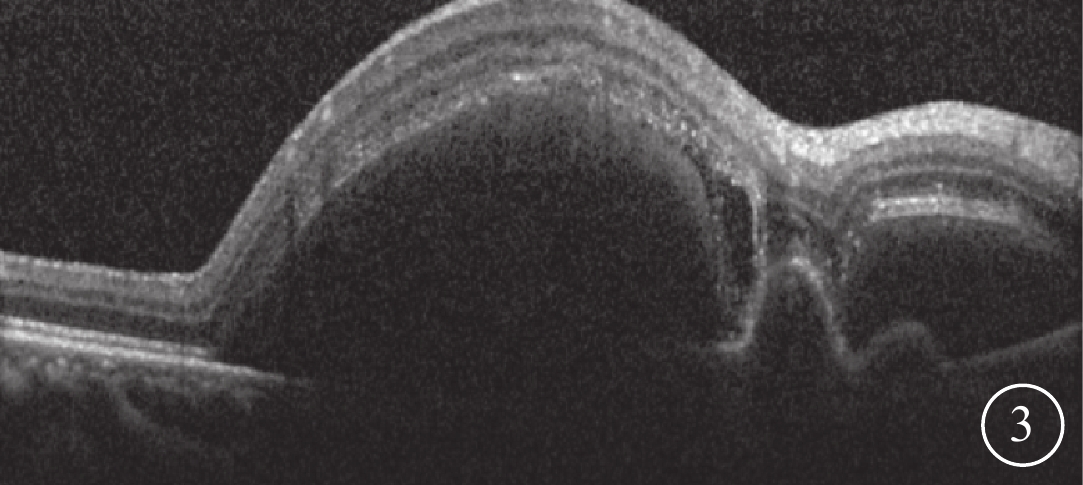
患眼OCT像。可見視網膜下出血和PED
圖3
患眼OCT像。可見視網膜下出血和PED
納入標準:(1)未經治療的PCV并發SMH者。(2)由于出血導致視力急劇下降;SMH直徑>1 DD,出血持續時間<4周。(3)根據眼底彩色照相、FFA聯合ICGA檢查確定PCV診斷;若濃厚的SMH干擾潛在的病理鑒別特點,則根據患者后期隨訪的FFA聯合ICGA確定診斷。(4)接受治療并隨訪超過6個月者。排除標準:(1)存在已知的凝血功能障礙。(2)其他原因引起的SMH。(3)既往有玻璃體視網膜手術或黃斑瘢痕者。(4)不能遵從手術者要求手術后嚴格俯臥者。
經本院醫學倫理委員會批準并取得所有患者的知情同意后,給予患眼玻璃體腔注射t-PA、雷珠單抗、C3F8治療。玻璃體腔注射雷珠單抗采用連續3個月每個月注射一次,后續按需注射(3+PRN)的治療方案。常規消毒鋪巾,妥布霉素稀釋液沖洗結膜囊。顯微鏡下經顳下方角膜緣后4 mm 30G針頭穿刺入玻璃體腔,將雷珠單抗(0.5 mg/0.05 ml)、t-PA(25 μg/0.05 ml)和100%的C3F8(0.3 ml)先后經同一穿刺點注射入玻璃體腔內。15°穿刺刀于10: 00穿刺入前房,放出房水約0.2 ml,指測眼壓Tn,氧氟沙星眼膏包眼。所有治療均由同一名經驗豐富的手術者在手術室進行。治療完畢后患者先仰臥,2 h后改為俯臥3 d,左氧氟沙星滴眼液預防感染。
治療后最短隨訪時間6個月,平均隨訪時間(9.9±3.6)個月。治療后1周及1、2、3、4、5、6個月行BCVA、眼壓、間接檢眼鏡、眼底彩色照相和SD-OCT檢查;治療后1、3、6個月行FFA聯合ICGA檢查。以治療后6個月為療效判定時間點,對比分析治療前后患眼BCVA、CRT、中央PED厚度的變化。治療后6個月拍攝彩色眼底像評估出血清除情況。參照文獻[15]將SMH清除情況分為完全清除、部分清除、無位移三種。完全清除:黃斑區積血清除≥90%;部分清除:黃斑區積血清除20%~90%;無位移:黃斑區積血清除≤20%。參照文獻[16]的標準,當視力下降或SD-OCT上CRT增加>100 μm或FFA聯合ICGA上顯示新生出血和活動性病變時重復行玻璃體腔注射雷珠單抗治療。發生并發癥時,患者則需要根據臨床情況進行隨訪,當發生玻璃體積血時及時行玻璃體切割手術。20只眼中,共5只眼進行了重復玻璃體腔注射雷珠單抗治療;注射次數3~5次,平均注射次數(3.3±0.56)次。
采用SPSS 21.0軟件行統計分析,數據以均數±標準差(
 )表示。對可能影響治療后BCVA的因素進行Pearson相關性分析。治療前后的BCVA、CRT、中央PED厚度比較采用單因素重復測量資料的方差分析,兩組間比較采用 t 檢驗。P<0.05為差異有統計學意義。
)表示。對可能影響治療后BCVA的因素進行Pearson相關性分析。治療前后的BCVA、CRT、中央PED厚度比較采用單因素重復測量資料的方差分析,兩組間比較采用 t 檢驗。P<0.05為差異有統計學意義。
2 結果
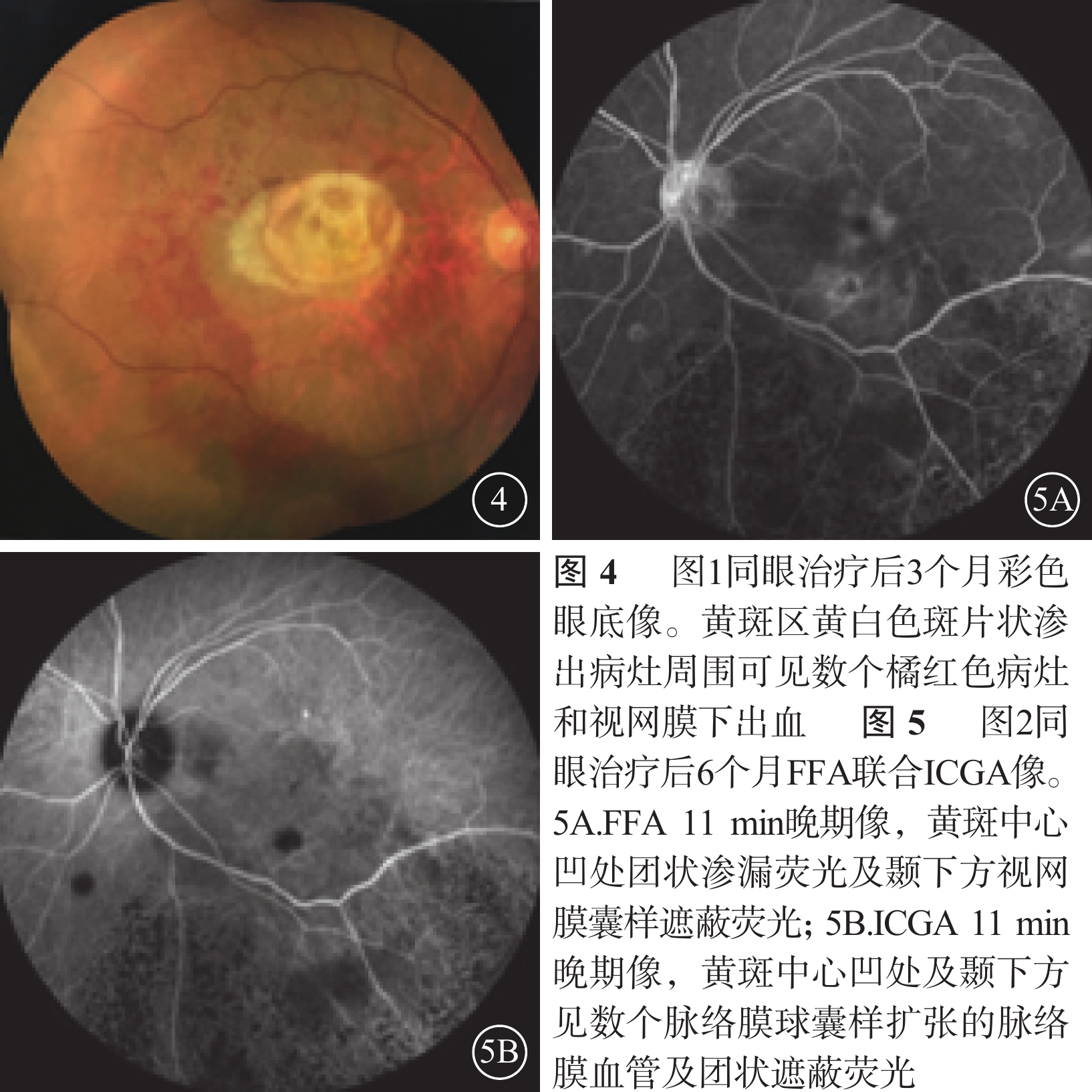
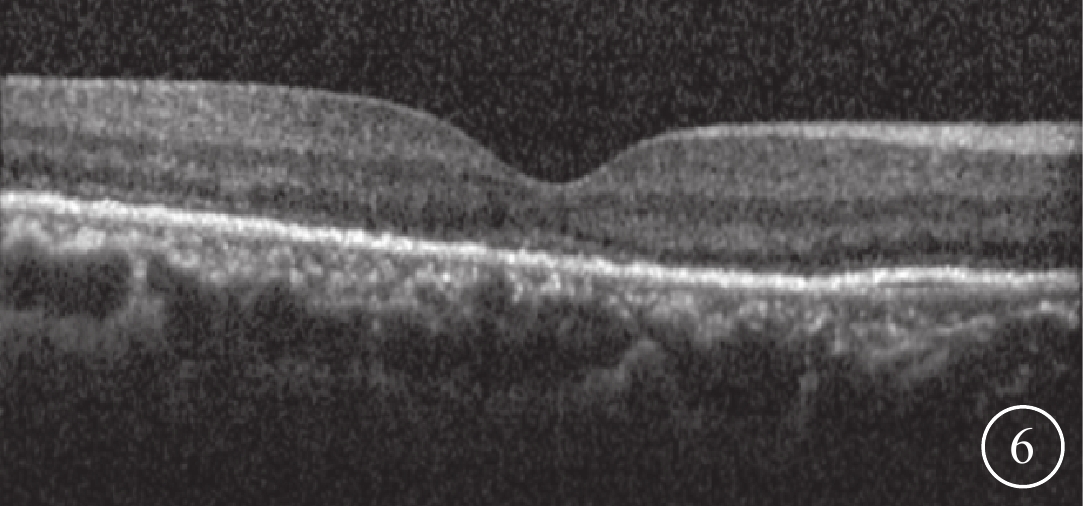
治療后6個月,20只眼中SMH完全清除(圖4)16只眼,占80%;部分清除4只眼,占20%。FFA聯合ICGA可見大片脈絡膜遮蔽熒光消失或減小,脈絡膜新生血管及分支狀血管網消退或減少(圖5)。SD-OCT可見CRT降低、PED消失或厚度降低(圖6)。
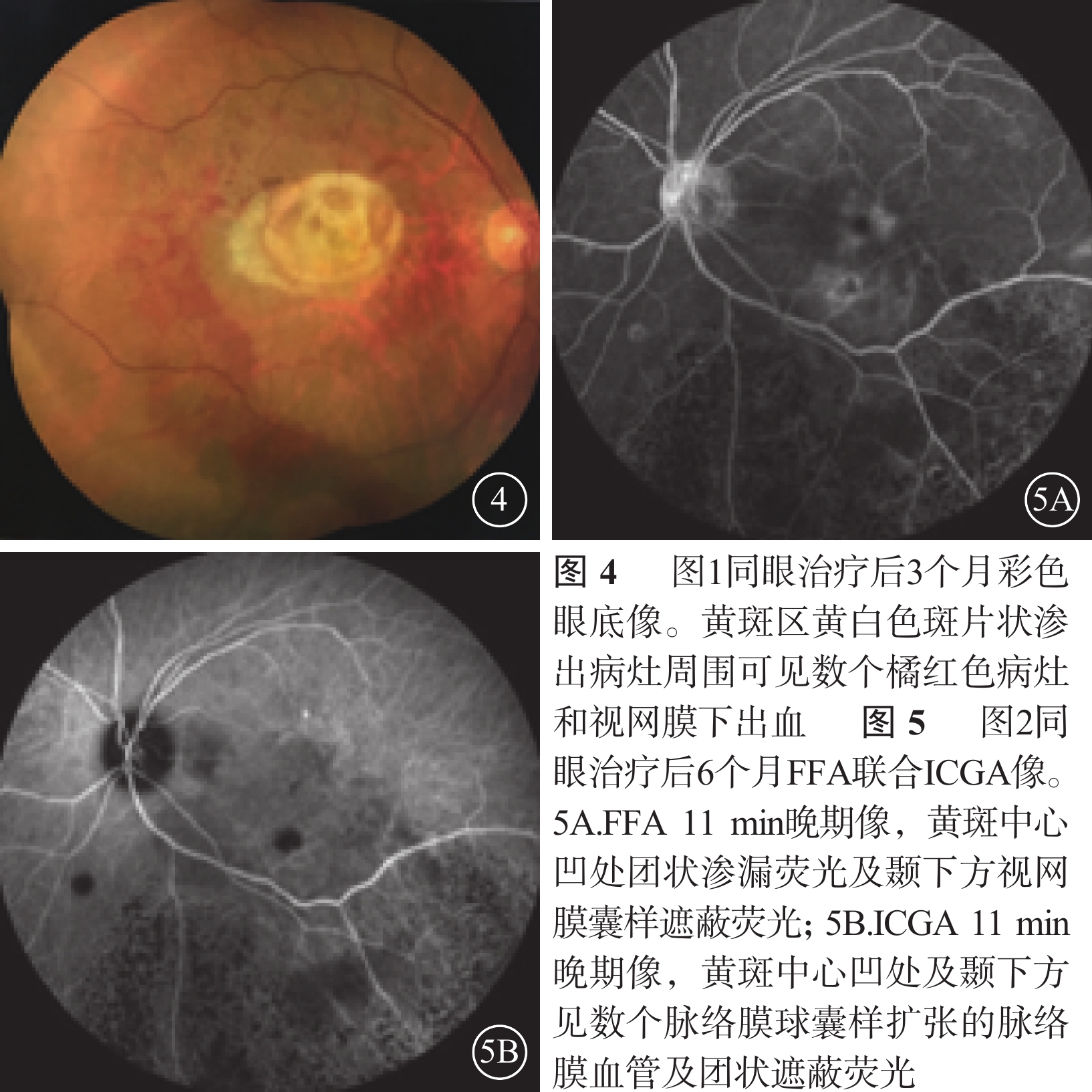
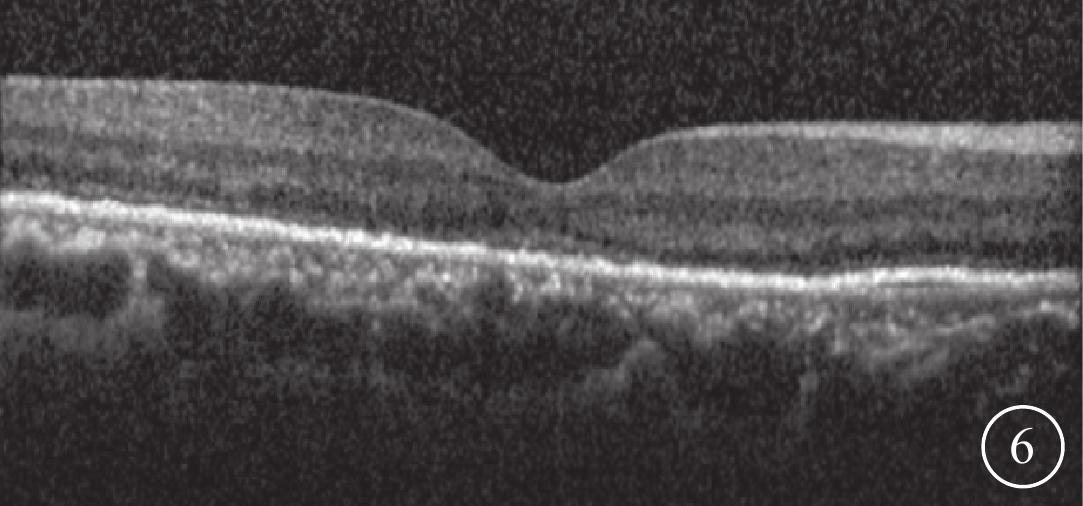 圖6
圖3同眼治療后1個月SD-OCT像。視網膜下出血和PED消失
圖6
圖3同眼治療后1個月SD-OCT像。視網膜下出血和PED消失
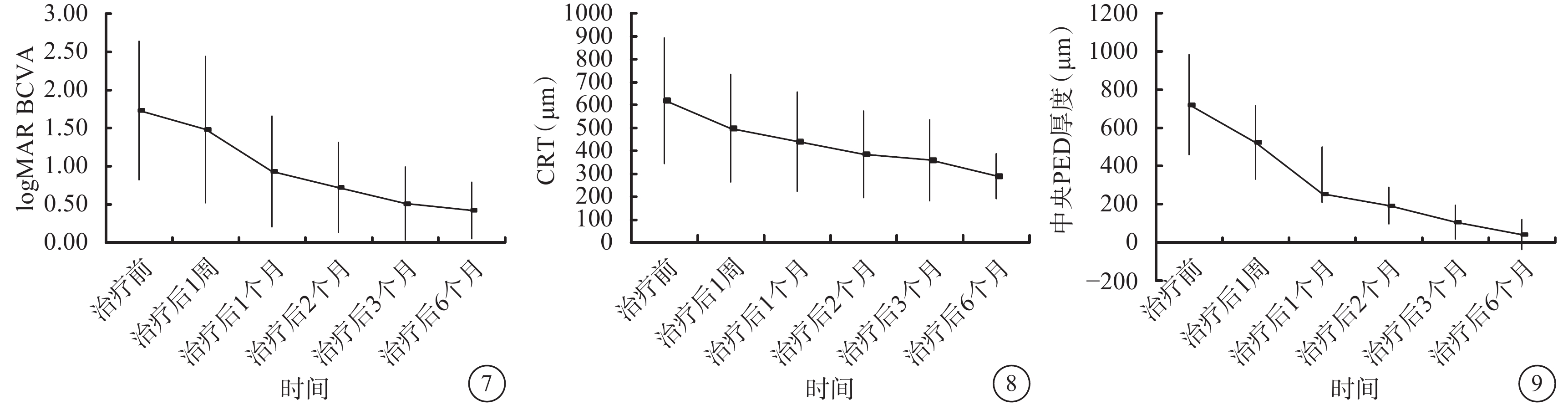
治療后1周及1、2、3、6個月,患眼logMAR BCVA分別為1.48±0.96、0.93±0.71、0.72±0.59、0.51±0.48、0.42±0.37(圖7)。治療后3、6個月患眼視力明顯提高,差異有統計學意義(t=5.303、5.964,P=0.000、0.000);治療后3、6個月患眼視力比較,差異無統計學意義(t=?0.664,P=0.230)。
治療后1周及1、2、3、6個月,患眼CRT分別為(497.7±234.5)、(440.0±217.1)、(384.9±188.9)、(359.5±176.7)、(290.2±97.4)μm(圖8)。與治療前比較,治療后6個月患眼CRT明顯降低,差異有統計學意義(F=7.483,P=0.000)。
治療后1周及1、2、3、6個月,患眼中央PED厚度分別為(522.5±191.6)、(353.7±144.4)、(192.7±96.5)、(106.2±88.0)、(41.6±78.1)μm(圖9)。與治療前比較,治療后6個月患眼中央PED厚度明顯降低,差異有統計學意義(F=75.940,P=0.000)。
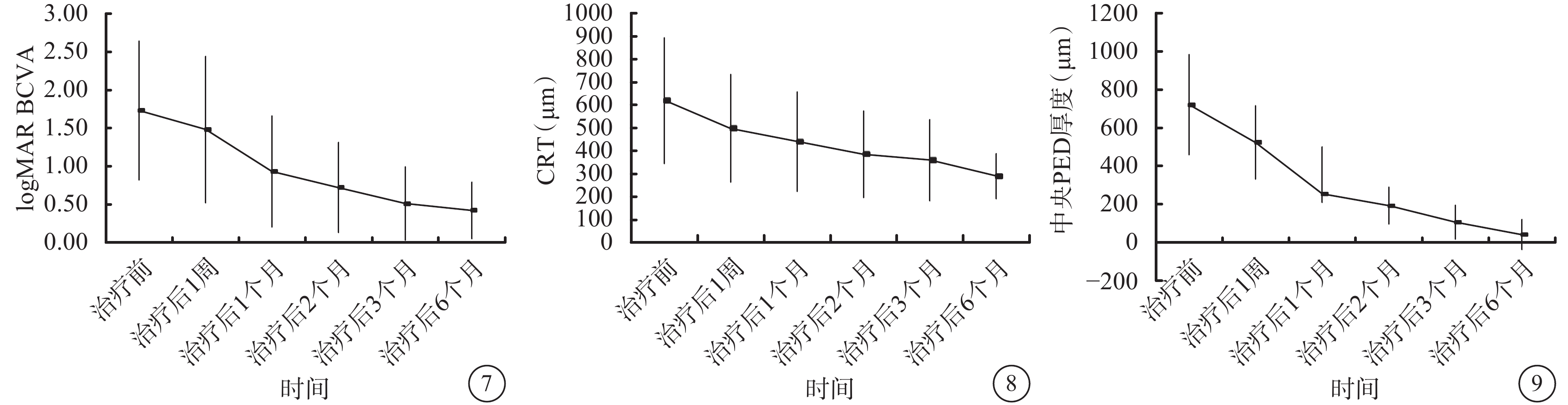 圖7
患眼治療后BCVA變化 圖 8 患眼治療后CRT變化 圖 9 患眼治療后中央PED厚度變化
圖7
患眼治療后BCVA變化 圖 8 患眼治療后CRT變化 圖 9 患眼治療后中央PED厚度變化
相關性分析結果顯示,治療后6個月BCVA與患者年齡、性別、出血大小無相關性(r=?0.102、0.143、0.352,P=0.669、0.547、0.127);出血持續時間與治療后6個月BCVA有相關性(r=0.495,P=0.026)。
所有患者隨訪期間均未見SMH復發及全身、局部并發癥發生。
3 討論
雷珠單抗是人源化的重組單克隆抗體片段,可阻斷VEGF-A與VEGF受體(VEGFR)-1和VEGFR-2的結合,抑制血管內皮細胞增生和新生血管形成,達到治療原發疾病和預防復發的目的。t-PA是通過克隆和表達人t-PA基因得到的一種絲氨酸類蛋白酶,可以高效特異的與血凝塊中的纖維蛋白結合。纖溶酶原也通過其賴氨酸殘基與纖維蛋白結合并發生構象改變再與t-PA結合,形成纖維蛋白、t-PA及纖溶酶原三元復合物,有利于t-PA選擇性地高效激活血栓中的纖溶酶原生成纖溶酶,后者水解纖維蛋白從而溶解血凝塊[15]。C3F8為惰性氣體,注入眼內后可膨脹和保留較長時間,起到機械頂壓作用,將積血從黃斑區移開。三者聯合可從原發疾病和清除積血方面治療PCV并發早期SMH。Mayer等[16]發現,玻璃體腔注射t-PA和氣體比玻璃體腔注射雷珠單抗和氣體有更好的預后視力;Guthoff等[17]發現,玻璃體腔注射t-PA、雷珠單抗和氣體比玻璃體腔注射t-PA和氣體有更好的的預后視力。這說明聯合運用雷珠單抗、t-PA及氣體對基礎病的治療和黃斑下積血的及時清除是一種有效的方案。本研究運用該方法對一組PCV并發早期SMH的患者進行了治療,取得較好療效,且隨訪期間未見明顯的并發癥。與既往報道結果一致[18]。說明該治療方案操作安全、可靠,且并發癥少。
本研究結果顯示,治療后6個月80%的患眼積血完全清除,BCVA較治療前提高,且隨訪期間未發現黃斑區萎縮性瘢痕、RPE撕裂及其他眼部并發癥。而Scuopla等[19]在>1 DD SMH的60只患眼中發現,80%的患眼在24個月后視力由20/100變為光感;最終38%的患眼出現視網膜纖維膜增生,25%的患眼有萎縮性瘢痕,22%的患眼有RPE撕裂。這說明早期清除積血,減少視網膜損傷,對視力預后有重要作用。我們發現,本組患眼治療后不同時間的BCVA均較治療前有所提高;盡管治療后6個月的視力較治療后3個月略有改善,但差異無統計學意義。表明患眼治療后3個月視力達到峰值,之后逐漸穩定。這可能與治療后3個月每一個月玻璃體腔注射抗VEGF藥物穩定基礎疾病有關。Treumer等[20]發現,41%的經初步治療后積血清除、視力得到改善的患眼,最終SMH復發。而本組患眼均未見SMH復發。這可能與本研究嚴格掌握了復發后重復玻璃體腔注射抗VEGF藥物治療的適應證有關。
本研究相關性分析結果顯示,治療后6個月BCVA與患眼出血大小無相關性。這與Hattenbach等[21]的研究結果一致。而Schulze等[22]認為出血大小與視功能的恢復有關。該結果有待進一步的大樣本前瞻性隨機研究加以驗證。本研究僅納入出血持續時間<4周的患者進行相關性分析,結果表明治療后6個月的BCVA提高與出血持續時間具有相關性。這可能與積血存在對視網膜持續損傷有關。動物實驗研究發現,兔眼視網膜嚴重變性發生在3~7 d內[23],在貓眼中則發生在7~14 d[23-25]。這些發現表明,在血凝塊形成不久清除和位移,有助于改善視網膜活性和提高視力。但是SMH時間3 d以內不考慮注射t-PA,這可能會增加再出血的風險[26]。
既往研究發現,t-PA劑量在50 μg以下對視網膜是安全的[20, 21, 27]。本組患者治療后6個月大部分患者視力恢復良好。這表明在本研究使用的t-PA劑量未對視網膜產生明顯的毒性作用。
本研究結果表明,玻璃體腔注射t-PA、雷珠單抗、C3F8治療PCV并發早期SMH可有效提高患眼BCVA,降低CRT及中央PED厚度,促進出血的吸收;治療后視力與出血面積相關。采用3+PRN的治療方案行玻璃體腔注射抗VEGF藥物治療有助于減少SMH復發和維持視力。但本研究為小樣本量的非對照回顧性分析,且同一次注射三種藥物并進行了前房穿刺這種方式對患者的治療創傷較大,其結果有待多中心、大樣本、長期隨訪的隨機對照試驗進一步驗證。
黃斑下出血(SMH)是息肉樣脈絡膜血管病變(PCV)的常見并發癥,可導致視力突然下降并可致視網膜色素上皮(RPE)和外層視網膜退行性變,進而導致視力預后差[1]。其出血主要來于異常的脈絡膜血管,常積聚在視網膜神經上皮層和RPE層之間,也可以發生在RPE層下[2]。當PCV并發SMH時,單純玻璃體腔注射抗血管內皮生長因子(VEGF)藥物、光動力療法或是兩者聯合應用均對積血清除較慢,療效甚微[3]。玻璃體切割手術及視網膜切開機械地去除血凝塊又易損傷視網膜神經上皮層和RPE層,同時易引起視網膜脫離、增生性玻璃體視網膜病變、黃斑裂孔、視網膜前膜等嚴重并發癥[4]。有研究發現,玻璃體腔注射組織型纖溶酶原激活劑(t-PA)和惰性氣體治療SMH可有效清除黃斑積血,促進視覺改善[5, 6]。為了驗證這一結論,我們采用玻璃體腔注射t-PA、雷珠單抗及C3F8對一組PCV并發早期SMH的患者進行了治療,現總結其療效觀察結果報道如下。
1 對象和方法
2016年6月至2017年6月在我院確診為PCV并發早期SMH的20例患者20只眼納入本研究。其中,男性14例14只眼,女性6例6只眼。年齡50~80歲,平均年齡(66±9)歲。出血持續時間7~28 d,平均出血持續時間(14.8±5.6)d。合并白內障12只眼,人工晶狀體眼8只眼。
所有患眼均行最佳矯正視力(BCVA)、裂隙燈顯微鏡、間接檢眼鏡、眼底彩色照相、熒光素眼底血管造影(FFA)聯合吲哚青綠血管造影(ICGA)及頻域光相干斷層掃描(SD-OCT)檢查。BCVA采用Snellen視力表測定,并將其轉換為最小分辨角對數(logMAR)視力記錄;數指轉換為logMAR 2,手動轉換為logMAR 3[7]。采用SD-OCT測量患眼中央視網膜厚度(CRT)及中央RPE脫離(PED)厚度。CRT為黃斑中心凹1 mm區域內的視網膜平均厚度;中央PED厚度為黃斑中心凹處RPE基底膜與Bruch膜之間的距離[7]。患眼眼底表現為特征性橘紅色結節樣隆起病灶,傘樣、樹枝樣異常擴張的脈絡膜血管網及其末梢多個息肉樣膨大;其檢查表現均符合PCV并發SMH的診斷標準[8-13](圖1~3)。患眼平均logMAR BCVA為1.73±0.91;CRT為(620.5±275.7)μm;中央PED厚度為(720.3±261.9)μm。
將SMH持續時間<4周定義為早期。將SMH直徑在1個視盤直徑(DD)~4 DD之間定義為小SMH;>4 DD但不超過顳側上下血管弓定義為中SMH;超過顳側上下血管弓定義為大SMH[2, 14]。20只眼均為早期SMH。根據SMH直徑大小分類,小SMH 6只眼,中SMH 7只眼,大SMH 7只眼。

 圖3
患眼OCT像。可見視網膜下出血和PED
圖3
患眼OCT像。可見視網膜下出血和PED
納入標準:(1)未經治療的PCV并發SMH者。(2)由于出血導致視力急劇下降;SMH直徑>1 DD,出血持續時間<4周。(3)根據眼底彩色照相、FFA聯合ICGA檢查確定PCV診斷;若濃厚的SMH干擾潛在的病理鑒別特點,則根據患者后期隨訪的FFA聯合ICGA確定診斷。(4)接受治療并隨訪超過6個月者。排除標準:(1)存在已知的凝血功能障礙。(2)其他原因引起的SMH。(3)既往有玻璃體視網膜手術或黃斑瘢痕者。(4)不能遵從手術者要求手術后嚴格俯臥者。
經本院醫學倫理委員會批準并取得所有患者的知情同意后,給予患眼玻璃體腔注射t-PA、雷珠單抗、C3F8治療。玻璃體腔注射雷珠單抗采用連續3個月每個月注射一次,后續按需注射(3+PRN)的治療方案。常規消毒鋪巾,妥布霉素稀釋液沖洗結膜囊。顯微鏡下經顳下方角膜緣后4 mm 30G針頭穿刺入玻璃體腔,將雷珠單抗(0.5 mg/0.05 ml)、t-PA(25 μg/0.05 ml)和100%的C3F8(0.3 ml)先后經同一穿刺點注射入玻璃體腔內。15°穿刺刀于10: 00穿刺入前房,放出房水約0.2 ml,指測眼壓Tn,氧氟沙星眼膏包眼。所有治療均由同一名經驗豐富的手術者在手術室進行。治療完畢后患者先仰臥,2 h后改為俯臥3 d,左氧氟沙星滴眼液預防感染。
治療后最短隨訪時間6個月,平均隨訪時間(9.9±3.6)個月。治療后1周及1、2、3、4、5、6個月行BCVA、眼壓、間接檢眼鏡、眼底彩色照相和SD-OCT檢查;治療后1、3、6個月行FFA聯合ICGA檢查。以治療后6個月為療效判定時間點,對比分析治療前后患眼BCVA、CRT、中央PED厚度的變化。治療后6個月拍攝彩色眼底像評估出血清除情況。參照文獻[15]將SMH清除情況分為完全清除、部分清除、無位移三種。完全清除:黃斑區積血清除≥90%;部分清除:黃斑區積血清除20%~90%;無位移:黃斑區積血清除≤20%。參照文獻[16]的標準,當視力下降或SD-OCT上CRT增加>100 μm或FFA聯合ICGA上顯示新生出血和活動性病變時重復行玻璃體腔注射雷珠單抗治療。發生并發癥時,患者則需要根據臨床情況進行隨訪,當發生玻璃體積血時及時行玻璃體切割手術。20只眼中,共5只眼進行了重復玻璃體腔注射雷珠單抗治療;注射次數3~5次,平均注射次數(3.3±0.56)次。
采用SPSS 21.0軟件行統計分析,數據以均數±標準差(
 )表示。對可能影響治療后BCVA的因素進行Pearson相關性分析。治療前后的BCVA、CRT、中央PED厚度比較采用單因素重復測量資料的方差分析,兩組間比較采用 t 檢驗。P<0.05為差異有統計學意義。
)表示。對可能影響治療后BCVA的因素進行Pearson相關性分析。治療前后的BCVA、CRT、中央PED厚度比較采用單因素重復測量資料的方差分析,兩組間比較采用 t 檢驗。P<0.05為差異有統計學意義。
2 結果
治療后6個月,20只眼中SMH完全清除(圖4)16只眼,占80%;部分清除4只眼,占20%。FFA聯合ICGA可見大片脈絡膜遮蔽熒光消失或減小,脈絡膜新生血管及分支狀血管網消退或減少(圖5)。SD-OCT可見CRT降低、PED消失或厚度降低(圖6)。

 圖6
圖3同眼治療后1個月SD-OCT像。視網膜下出血和PED消失
圖6
圖3同眼治療后1個月SD-OCT像。視網膜下出血和PED消失
治療后1周及1、2、3、6個月,患眼logMAR BCVA分別為1.48±0.96、0.93±0.71、0.72±0.59、0.51±0.48、0.42±0.37(圖7)。治療后3、6個月患眼視力明顯提高,差異有統計學意義(t=5.303、5.964,P=0.000、0.000);治療后3、6個月患眼視力比較,差異無統計學意義(t=?0.664,P=0.230)。
治療后1周及1、2、3、6個月,患眼CRT分別為(497.7±234.5)、(440.0±217.1)、(384.9±188.9)、(359.5±176.7)、(290.2±97.4)μm(圖8)。與治療前比較,治療后6個月患眼CRT明顯降低,差異有統計學意義(F=7.483,P=0.000)。
治療后1周及1、2、3、6個月,患眼中央PED厚度分別為(522.5±191.6)、(353.7±144.4)、(192.7±96.5)、(106.2±88.0)、(41.6±78.1)μm(圖9)。與治療前比較,治療后6個月患眼中央PED厚度明顯降低,差異有統計學意義(F=75.940,P=0.000)。
 圖7
患眼治療后BCVA變化 圖 8 患眼治療后CRT變化 圖 9 患眼治療后中央PED厚度變化
圖7
患眼治療后BCVA變化 圖 8 患眼治療后CRT變化 圖 9 患眼治療后中央PED厚度變化
相關性分析結果顯示,治療后6個月BCVA與患者年齡、性別、出血大小無相關性(r=?0.102、0.143、0.352,P=0.669、0.547、0.127);出血持續時間與治療后6個月BCVA有相關性(r=0.495,P=0.026)。
所有患者隨訪期間均未見SMH復發及全身、局部并發癥發生。
3 討論
雷珠單抗是人源化的重組單克隆抗體片段,可阻斷VEGF-A與VEGF受體(VEGFR)-1和VEGFR-2的結合,抑制血管內皮細胞增生和新生血管形成,達到治療原發疾病和預防復發的目的。t-PA是通過克隆和表達人t-PA基因得到的一種絲氨酸類蛋白酶,可以高效特異的與血凝塊中的纖維蛋白結合。纖溶酶原也通過其賴氨酸殘基與纖維蛋白結合并發生構象改變再與t-PA結合,形成纖維蛋白、t-PA及纖溶酶原三元復合物,有利于t-PA選擇性地高效激活血栓中的纖溶酶原生成纖溶酶,后者水解纖維蛋白從而溶解血凝塊[15]。C3F8為惰性氣體,注入眼內后可膨脹和保留較長時間,起到機械頂壓作用,將積血從黃斑區移開。三者聯合可從原發疾病和清除積血方面治療PCV并發早期SMH。Mayer等[16]發現,玻璃體腔注射t-PA和氣體比玻璃體腔注射雷珠單抗和氣體有更好的預后視力;Guthoff等[17]發現,玻璃體腔注射t-PA、雷珠單抗和氣體比玻璃體腔注射t-PA和氣體有更好的的預后視力。這說明聯合運用雷珠單抗、t-PA及氣體對基礎病的治療和黃斑下積血的及時清除是一種有效的方案。本研究運用該方法對一組PCV并發早期SMH的患者進行了治療,取得較好療效,且隨訪期間未見明顯的并發癥。與既往報道結果一致[18]。說明該治療方案操作安全、可靠,且并發癥少。
本研究結果顯示,治療后6個月80%的患眼積血完全清除,BCVA較治療前提高,且隨訪期間未發現黃斑區萎縮性瘢痕、RPE撕裂及其他眼部并發癥。而Scuopla等[19]在>1 DD SMH的60只患眼中發現,80%的患眼在24個月后視力由20/100變為光感;最終38%的患眼出現視網膜纖維膜增生,25%的患眼有萎縮性瘢痕,22%的患眼有RPE撕裂。這說明早期清除積血,減少視網膜損傷,對視力預后有重要作用。我們發現,本組患眼治療后不同時間的BCVA均較治療前有所提高;盡管治療后6個月的視力較治療后3個月略有改善,但差異無統計學意義。表明患眼治療后3個月視力達到峰值,之后逐漸穩定。這可能與治療后3個月每一個月玻璃體腔注射抗VEGF藥物穩定基礎疾病有關。Treumer等[20]發現,41%的經初步治療后積血清除、視力得到改善的患眼,最終SMH復發。而本組患眼均未見SMH復發。這可能與本研究嚴格掌握了復發后重復玻璃體腔注射抗VEGF藥物治療的適應證有關。
本研究相關性分析結果顯示,治療后6個月BCVA與患眼出血大小無相關性。這與Hattenbach等[21]的研究結果一致。而Schulze等[22]認為出血大小與視功能的恢復有關。該結果有待進一步的大樣本前瞻性隨機研究加以驗證。本研究僅納入出血持續時間<4周的患者進行相關性分析,結果表明治療后6個月的BCVA提高與出血持續時間具有相關性。這可能與積血存在對視網膜持續損傷有關。動物實驗研究發現,兔眼視網膜嚴重變性發生在3~7 d內[23],在貓眼中則發生在7~14 d[23-25]。這些發現表明,在血凝塊形成不久清除和位移,有助于改善視網膜活性和提高視力。但是SMH時間3 d以內不考慮注射t-PA,這可能會增加再出血的風險[26]。
既往研究發現,t-PA劑量在50 μg以下對視網膜是安全的[20, 21, 27]。本組患者治療后6個月大部分患者視力恢復良好。這表明在本研究使用的t-PA劑量未對視網膜產生明顯的毒性作用。
本研究結果表明,玻璃體腔注射t-PA、雷珠單抗、C3F8治療PCV并發早期SMH可有效提高患眼BCVA,降低CRT及中央PED厚度,促進出血的吸收;治療后視力與出血面積相關。采用3+PRN的治療方案行玻璃體腔注射抗VEGF藥物治療有助于減少SMH復發和維持視力。但本研究為小樣本量的非對照回顧性分析,且同一次注射三種藥物并進行了前房穿刺這種方式對患者的治療創傷較大,其結果有待多中心、大樣本、長期隨訪的隨機對照試驗進一步驗證。