引用本文: 肖紅蘋, 劉麗敏, 張曉明, 孟晶. 多次玻璃體腔C3F8填充治療先天性視盤小凹合并視網膜劈裂癥一例 . 中華眼底病雜志, 2018, 34(2): 178-180. doi: 10.3760/cma.j.issn.1005-1015.2018.02.018 復制
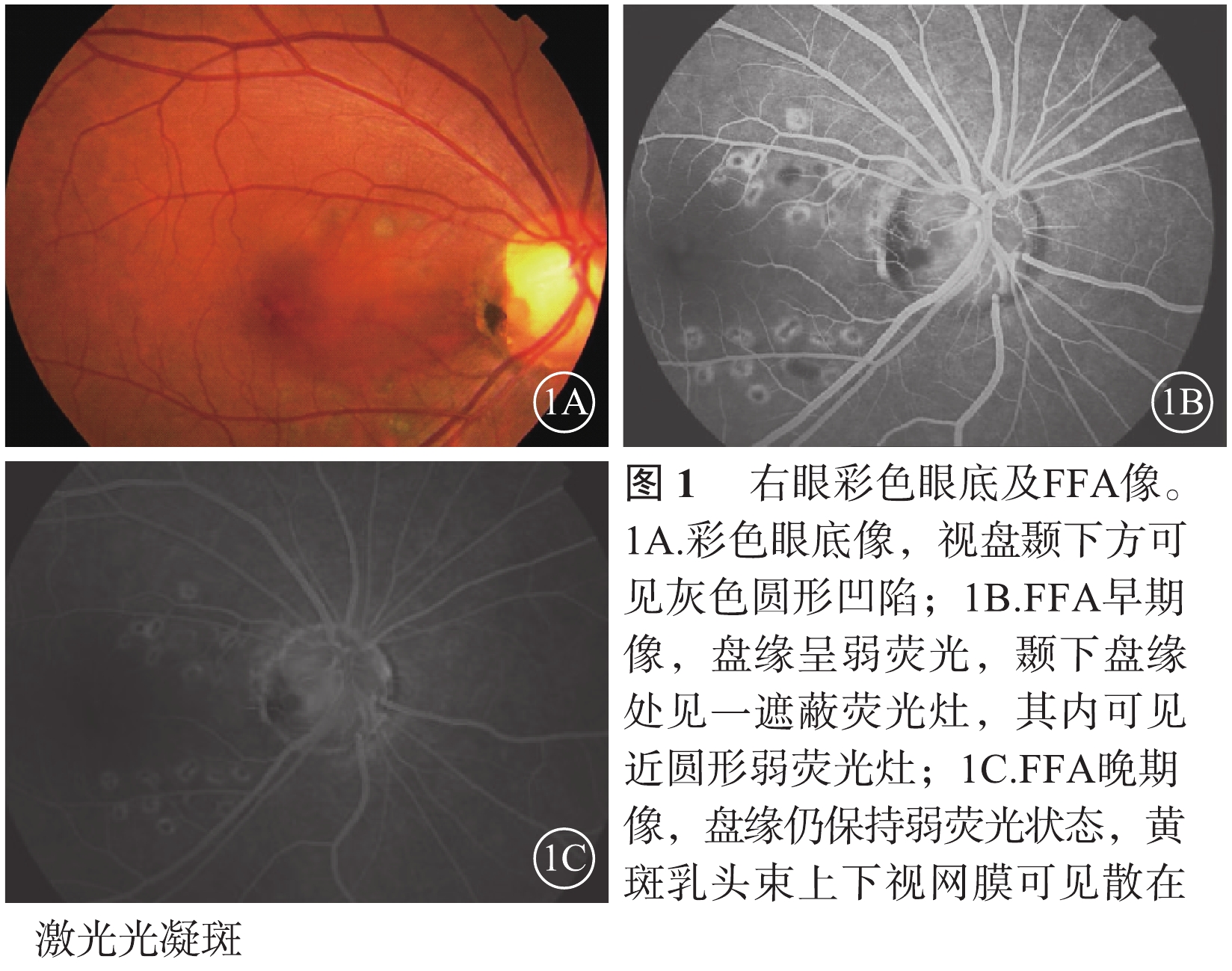
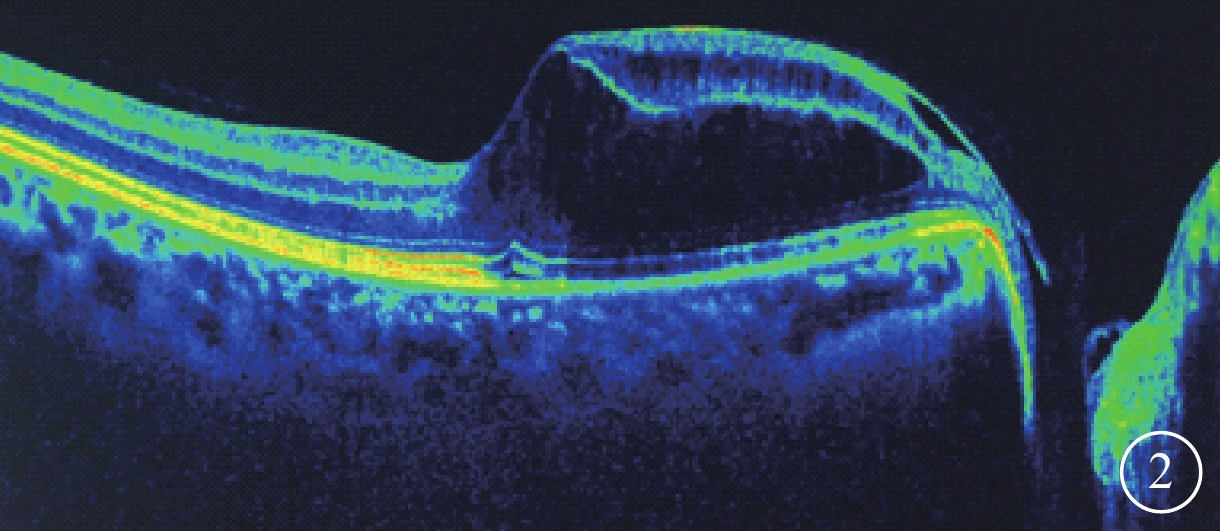
患者女,41歲。因右眼視力下降伴視物變形1周于2016年3月16日來我院就診。既往于2009年2月6日因右眼視力下降1個月在外院首次確診為先天性不典型性視盤小凹繼發視網膜劈裂癥;并分別于2009年2月10日、3月25日表面麻醉下行右眼眼內C3F8(66%)0.8 ml填充治療,手術中放前房液0.1 ml,手術后1周視盤小凹及后極部血管弓內側行右眼視網膜激光光凝治療。手術后2周復查,右眼視力1.2,眼壓11 mmHg(1 mmHg=0.133 kPa)。2012年7月29日,患者右眼首次復發,于7月30日再次行玻璃體腔C3F8填充聯合視網膜激光光凝治療。否認高血壓、糖尿病、冠心病等系統性疾病史,否認雙眼屈光不正及家族類似疾病史,無眼部外傷及頭顱外傷等病史。入院檢查:全身一般情況良好。血壓106/63 mmHg。血尿常規、生物化學全套及凝血全套等檢驗結果無異常。眼科檢查:右眼視力0.5,矯正不能提高;左眼視力1.5。右眼眼壓11 mmHg,左眼眼壓13 mmHg。雙眼眼前節無異常,玻璃體輕度混濁。右眼視盤邊界清楚,杯盤比為0.3,視盤顳下方灰色圓形凹陷,約1/8視盤直徑(DD)大小,黃斑中心凹反光消失,黃斑區視網膜水腫(圖1A)。熒光素眼底血管造影(FFA)檢查,右眼視盤邊緣(盤緣)早期呈弱熒光,隨造影時間延長熒光逐漸著染;顳下盤緣處見一遮蔽熒光,其內可見近圓形弱熒光病灶,至晚期仍保持弱熒光狀態;黃斑乳頭束上下相應視網膜可見散在激光光凝斑(圖1B,1C)。光相干斷層掃描(OCT)檢查,右眼視盤小凹篩板缺損暗區與乳斑束視網膜神經上皮層劈裂區之間有連通的光學空腔(圖2)。左眼眼底、FFA及OCT檢查均無異常。雙眼視野檢查結果無異常。診斷:右眼先天性視盤小凹合并視網膜劈裂癥(復發)。
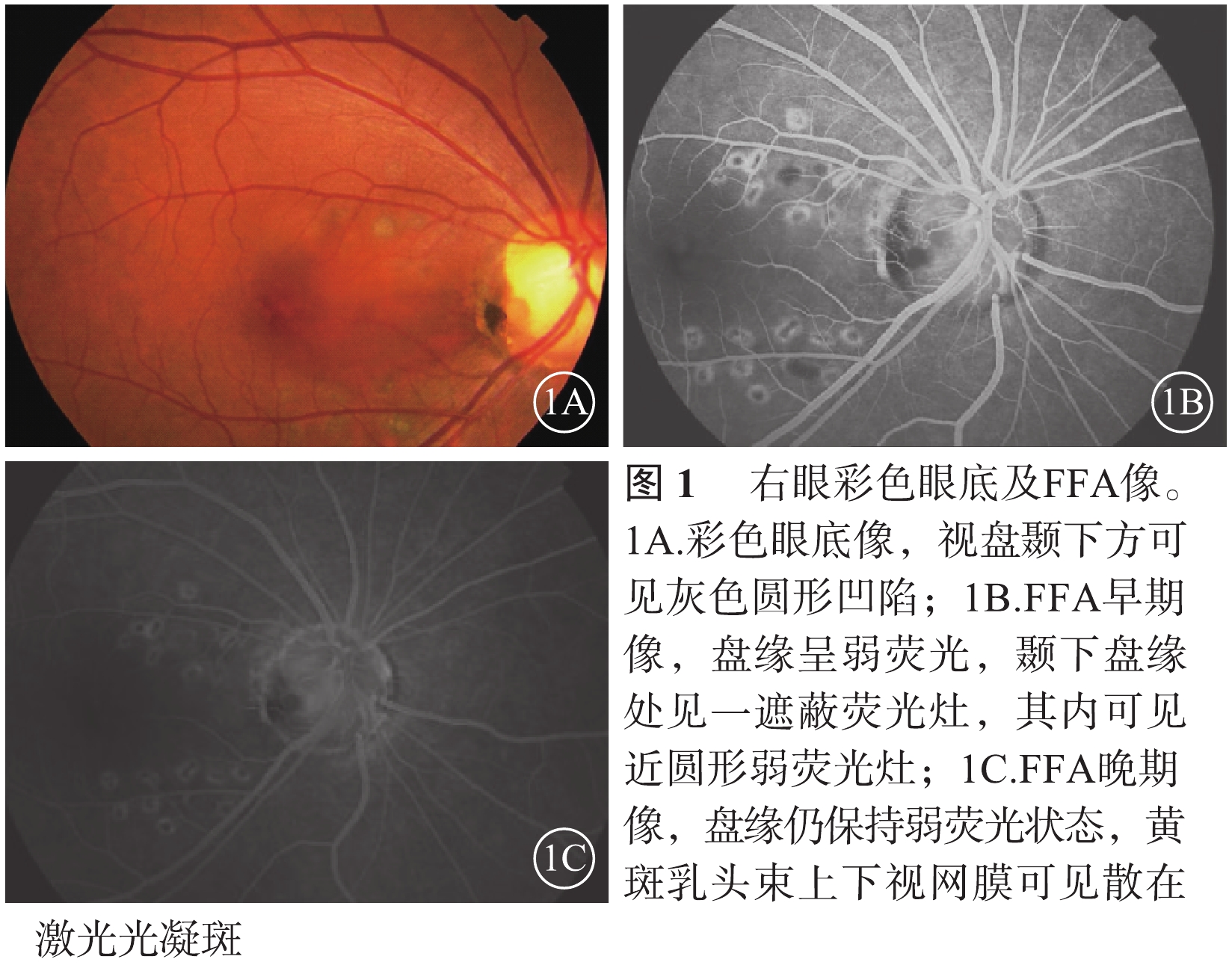
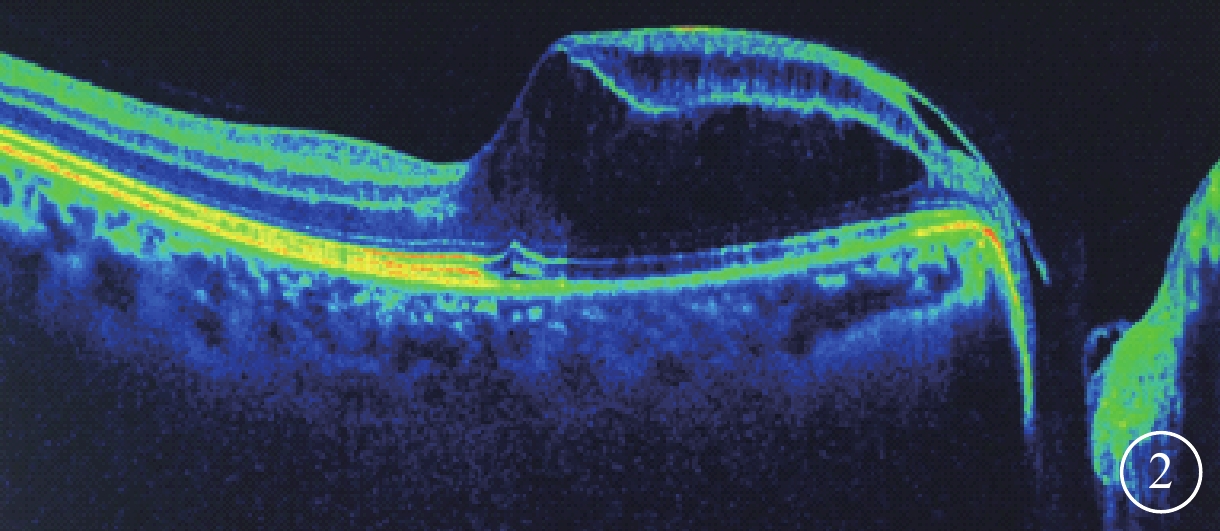 圖2
右眼OCT像。視盤小凹篩板缺損暗區與乳斑束視網膜神經上皮層劈裂區之間有連通的光學空腔
圖2
右眼OCT像。視盤小凹篩板缺損暗區與乳斑束視網膜神經上皮層劈裂區之間有連通的光學空腔
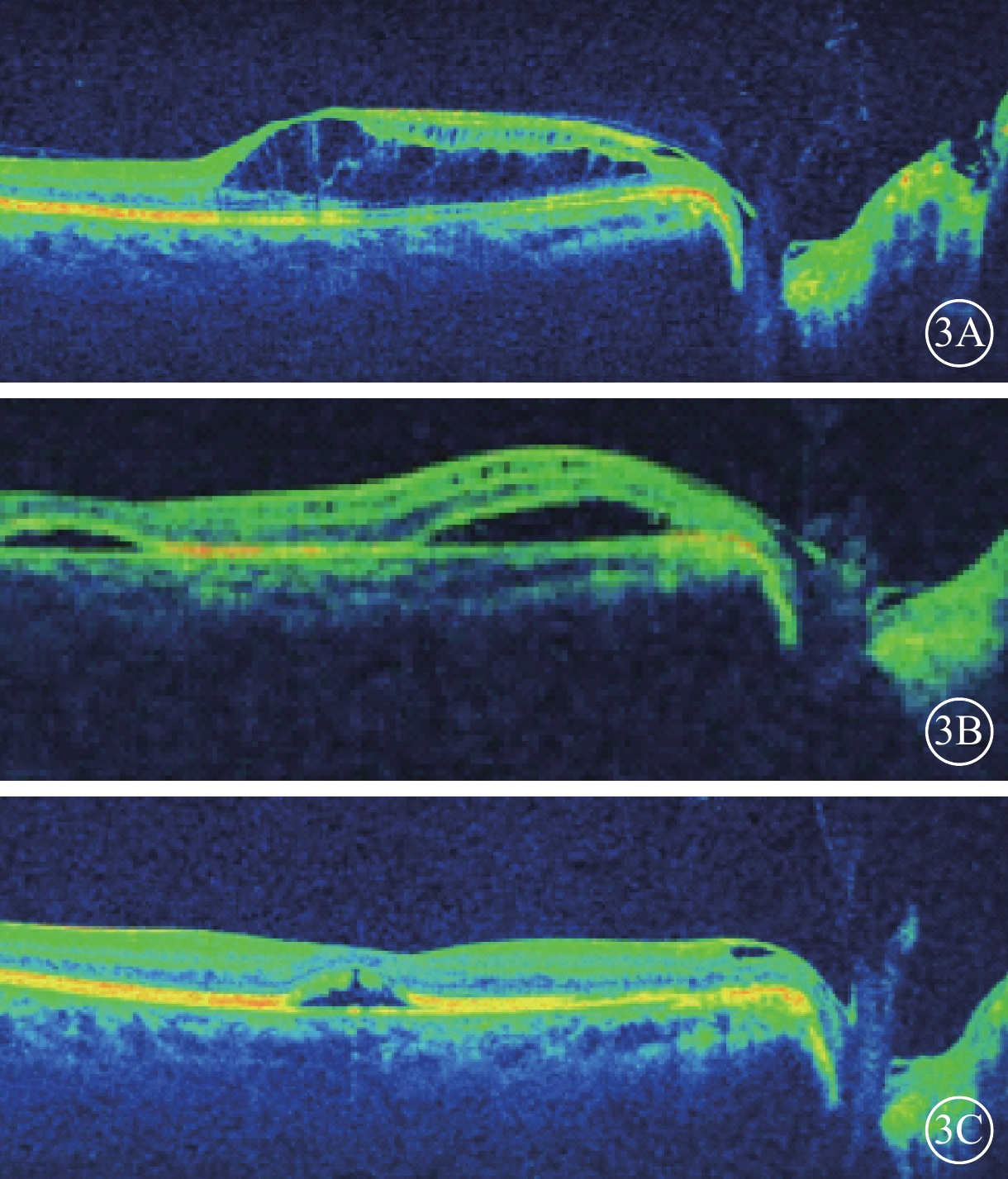
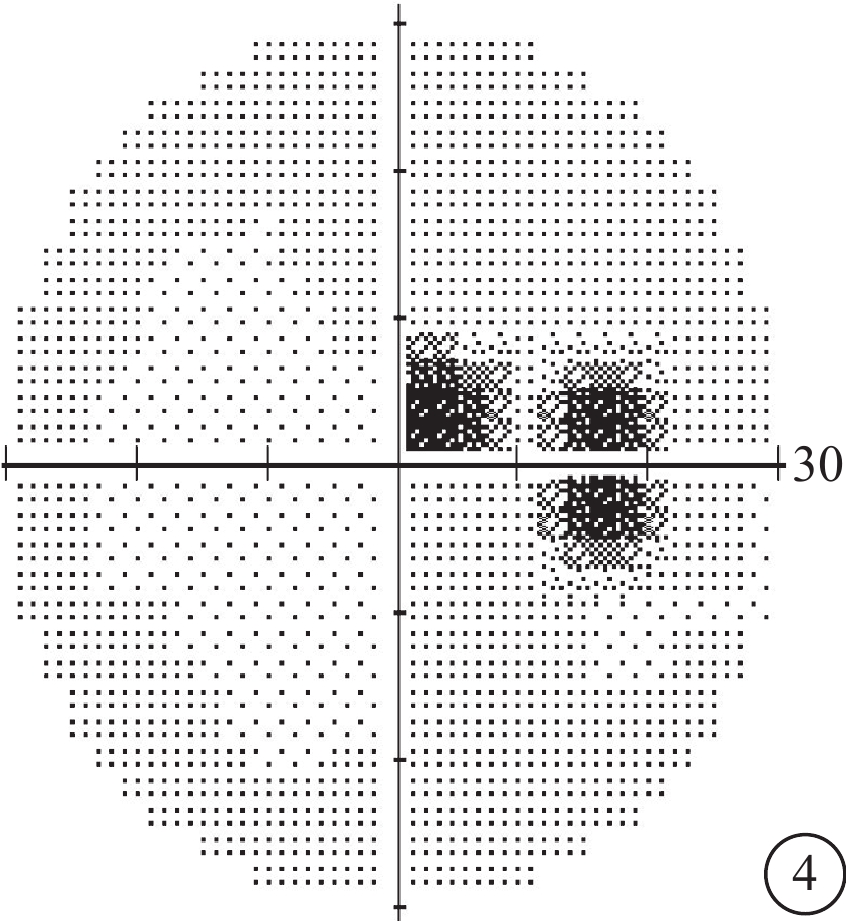
2016年3月24日行右眼玻璃體腔C3F8(66%)0.8 ml填充治療,手術中放前房液0.1 ml,手術后1周沿視盤小凹及后極部血管弓內側行視網膜激光光凝治療。2016年4月22日復查,右眼視力1.0;OCT檢查,視盤小凹篩板缺損暗區與乳斑束視網膜神經上皮層劈裂區之間連通的光學空腔封閉,乳斑束及黃斑區仍可見輕度神經上皮層間劈裂。2016年6月14日復查,右眼視力0.4;OCT檢查,乳斑束及黃斑區神經上皮層間劈裂明顯加重(圖3A)。2016年6月25日右眼再次行C3F8填充治療,手術后1周沿視盤顳側行視網膜激光光凝治療。手術后1個月,OCT檢查可見右眼黃斑中心凹下方及視盤顳側視網膜神經上皮層漿液性脫離(圖3B)。2016年9月22日復查,右眼視力0.8;OCT檢查,黃斑中心凹下方視網膜神經上皮層漿液性脫離較前減輕,視盤顳側視網膜結構恢復正常(圖3C)。2017年3月7日復查,右眼視力1.0;視野檢查可見生理盲點擴大及旁中心暗點(圖4)。2017年6月30日復查,右眼視力1.2;右眼視野及OCT檢查結果基本正常;雙眼眼壓波動在12~14 mmHg之間。
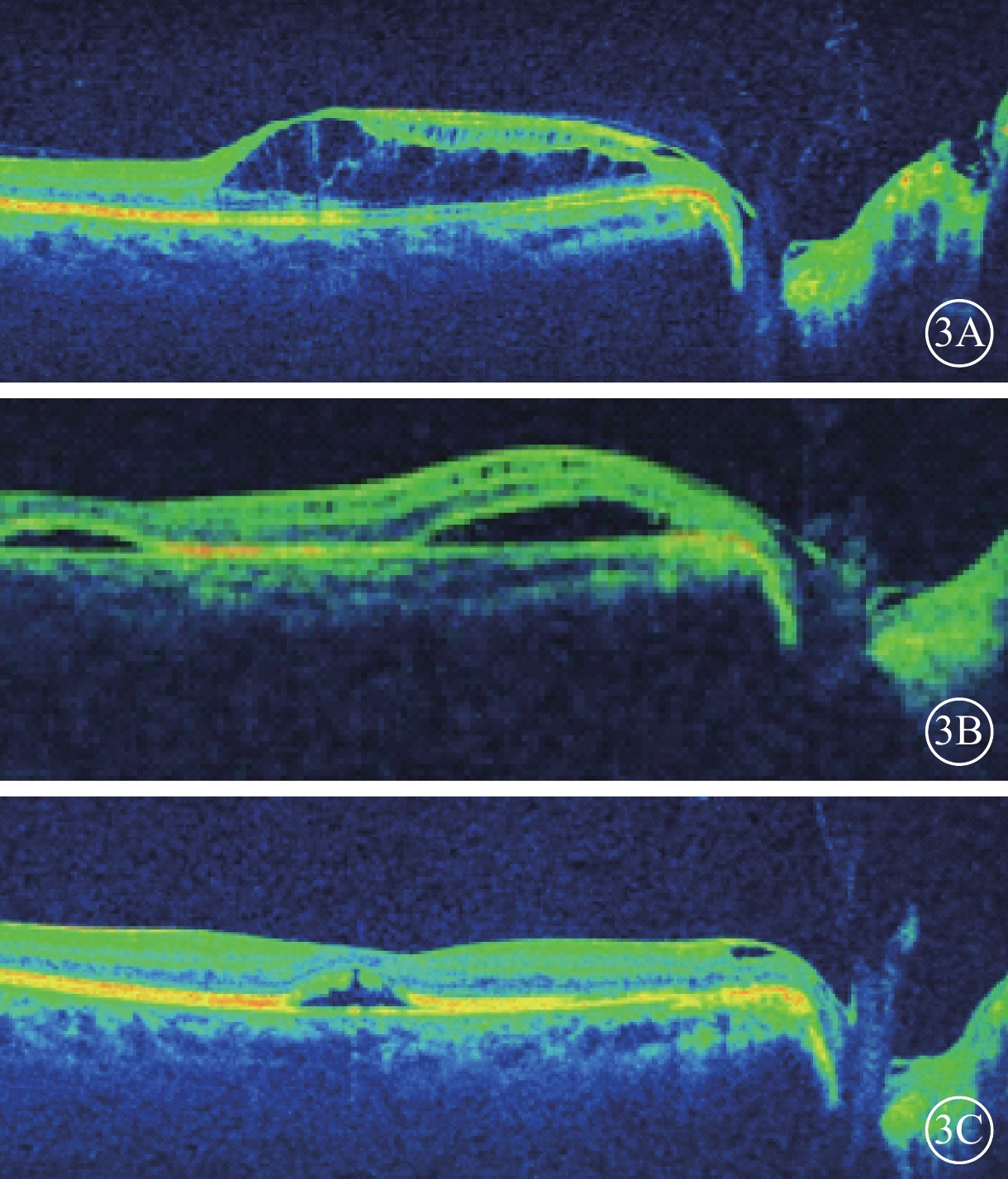 圖3
右眼復查OCT像。3A. 2016年6月14日,視盤小凹篩板缺損暗區與乳斑束視網膜神經上皮層劈裂區之間連通的光學空腔已封閉,神經上皮層間劈裂較前加重;3B. 2016年7月25日,中心凹下方及視盤顳側視網膜神經上皮層漿液性脫離;3C. 2016年9月12日,中心凹下方視網膜神經上皮層漿液性脫離明顯減輕,視盤顳側網膜結構恢復正常
圖3
右眼復查OCT像。3A. 2016年6月14日,視盤小凹篩板缺損暗區與乳斑束視網膜神經上皮層劈裂區之間連通的光學空腔已封閉,神經上皮層間劈裂較前加重;3B. 2016年7月25日,中心凹下方及視盤顳側視網膜神經上皮層漿液性脫離;3C. 2016年9月12日,中心凹下方視網膜神經上皮層漿液性脫離明顯減輕,視盤顳側網膜結構恢復正常
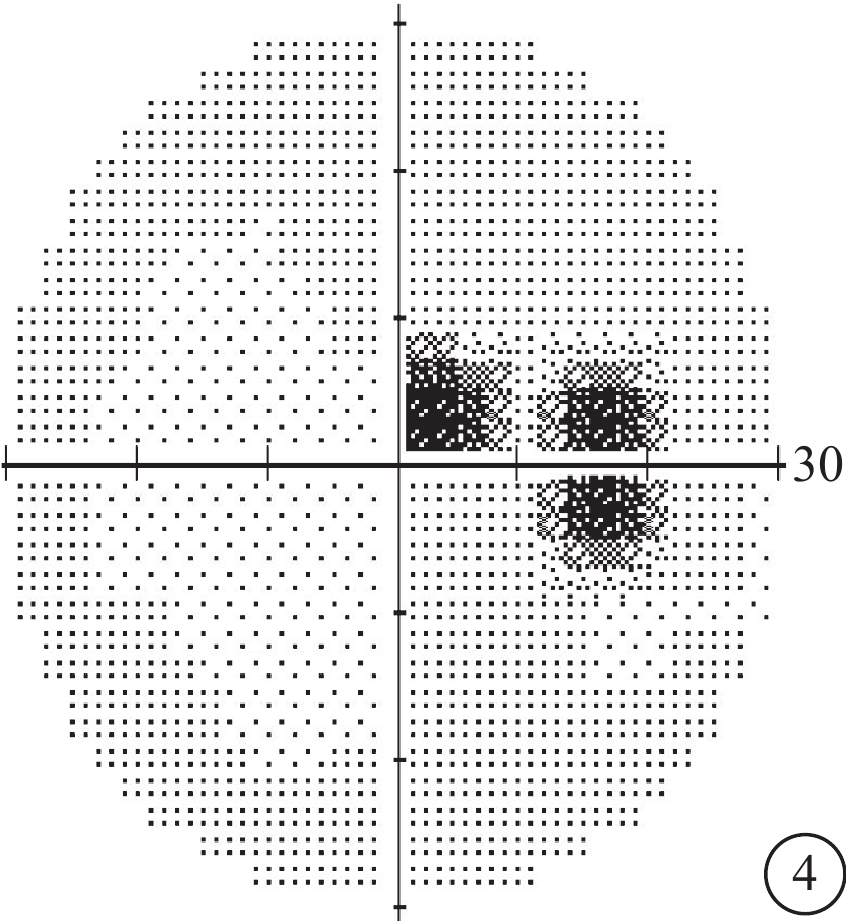 圖4
2017年3月7日視野復查像。可見生理盲點擴大及旁中心暗點
圖4
2017年3月7日視野復查像。可見生理盲點擴大及旁中心暗點
討論 先天性視盤小凹是一種少見的視盤發育異常,小凹處的神經組織有局部先天性缺損[1]。屬常染色體顯性遺傳,多為單側發病[2]。視盤小凹雖自幼存在,但黃斑病變多在成人以后出現[3]。視網膜劈裂癥黃斑囊樣改變的OCT表現為囊腔內被多條斜形或垂直的橋狀組織分隔,無滲出改變,因而其FFA可表現為正常熒光,無熒光素滲漏[4]。本例患者FFA及OCT檢查表現與文獻報道相符,符合先天性視盤小凹合并視網膜劈裂癥的診斷。
先天性視盤小凹尚無理想的治療方法。約25%的視盤小凹合并黃斑病變患者可自行緩解[5]。本例患者采用多次玻璃體腔66% C3F8填充聯合視盤小凹區域視盤顳側邊緣視網膜激光光凝治療,初次發病及第一次復發就診及時,手術后視力恢復好。證明視盤小凹導致的視網膜劈裂早期干預非常重要。2016年3月16日患者再次復發,采用相同方法行右眼注氣聯合視網膜激光光凝治療后,乳斑束及黃斑區神經上皮層間劈裂恢復不理想。我們分析患眼前幾次視盤小凹反復發作的原因可能是,視盤小凹導致視網膜劈裂和脫離的根本原因是眼內液通過小凹壁不健全區進入視網膜層間和視網膜下,激光治療應以徹底封閉小凹邊緣為原則。總結教訓,為防止對不健全區域封閉不良,應擴大封閉范圍,不宜僅靠近小凹顳側盤緣封閉。如果患者首次發病即予以玻璃體腔注氣聯合視盤緣近360°光凝3排,徹底封閉視盤邊緣,可避免復發。Lincoff等[6, 7]認為,視盤小凹與黃斑部視網膜劈裂區相通,液體可以從視盤小凹直接流入視網膜層間。本例患者右眼視盤小凹篩板缺損暗區與乳斑束視網膜神經上皮層劈裂區之間有連通的光學空腔,驗證了該觀點。
Munteanu等[8]報道,先天性視盤小凹首先發生視網膜劈裂,液體經過小凹水平,然后發生外層視網膜脫離的并發癥。漿液性視網膜脫離呈現兩種不同表征。內層視網膜脫離或稱為視網膜劈裂,位于視盤和黃斑之間,波及視盤。外層視網膜脫離位于黃斑部,不波及視盤。Lincoff等[9]研究證實,視盤小凹性黃斑部漿液性脫離在視網膜中存在兩層結構,漿液性脫離的發生是由長期存在的劈裂樣損害所致。本例患者2016年7月4日再次玻璃體腔注氣后行擴大的視盤顳側視網膜激光光凝,其視盤小凹篩板缺損暗區與乳斑束視網膜神經上皮層劈裂區間連通的光學空腔已封閉,隨訪1年未復發。說明激光已成功封閉液體滲入視網膜下的通道。2017年3月7日復診右眼視力1.0,OCT檢查可見黃斑區中心凹結構基本恢復,但視野檢查可見右眼生理盲點擴大及旁中心暗點。2017年7月14日右眼視野恢復正常。由此推測視野改變可能與后期發生黃斑部漿液性脫離相關,隨著黃斑部視網膜恢復正常結構,視野損害也逐漸消失。
先天性視盤小凹合并視網膜劈裂癥易反復發作,視網膜劈裂消退時間隨著發作次數增加而逐漸延長,甚至并發黃斑區視網膜漿液性脫離,視力下降后恢復速度減慢。本例患者最終黃斑水腫完全吸收,視力恢復正常。證明玻璃體腔C3F8填充聯合適當范圍的視盤小凹區域及視盤顳側視網膜激光光凝治療該病有效。患者應定期隨診,一旦復發,應早診斷、早治療,及時保護患者視力。
患者女,41歲。因右眼視力下降伴視物變形1周于2016年3月16日來我院就診。既往于2009年2月6日因右眼視力下降1個月在外院首次確診為先天性不典型性視盤小凹繼發視網膜劈裂癥;并分別于2009年2月10日、3月25日表面麻醉下行右眼眼內C3F8(66%)0.8 ml填充治療,手術中放前房液0.1 ml,手術后1周視盤小凹及后極部血管弓內側行右眼視網膜激光光凝治療。手術后2周復查,右眼視力1.2,眼壓11 mmHg(1 mmHg=0.133 kPa)。2012年7月29日,患者右眼首次復發,于7月30日再次行玻璃體腔C3F8填充聯合視網膜激光光凝治療。否認高血壓、糖尿病、冠心病等系統性疾病史,否認雙眼屈光不正及家族類似疾病史,無眼部外傷及頭顱外傷等病史。入院檢查:全身一般情況良好。血壓106/63 mmHg。血尿常規、生物化學全套及凝血全套等檢驗結果無異常。眼科檢查:右眼視力0.5,矯正不能提高;左眼視力1.5。右眼眼壓11 mmHg,左眼眼壓13 mmHg。雙眼眼前節無異常,玻璃體輕度混濁。右眼視盤邊界清楚,杯盤比為0.3,視盤顳下方灰色圓形凹陷,約1/8視盤直徑(DD)大小,黃斑中心凹反光消失,黃斑區視網膜水腫(圖1A)。熒光素眼底血管造影(FFA)檢查,右眼視盤邊緣(盤緣)早期呈弱熒光,隨造影時間延長熒光逐漸著染;顳下盤緣處見一遮蔽熒光,其內可見近圓形弱熒光病灶,至晚期仍保持弱熒光狀態;黃斑乳頭束上下相應視網膜可見散在激光光凝斑(圖1B,1C)。光相干斷層掃描(OCT)檢查,右眼視盤小凹篩板缺損暗區與乳斑束視網膜神經上皮層劈裂區之間有連通的光學空腔(圖2)。左眼眼底、FFA及OCT檢查均無異常。雙眼視野檢查結果無異常。診斷:右眼先天性視盤小凹合并視網膜劈裂癥(復發)。

 圖2
右眼OCT像。視盤小凹篩板缺損暗區與乳斑束視網膜神經上皮層劈裂區之間有連通的光學空腔
圖2
右眼OCT像。視盤小凹篩板缺損暗區與乳斑束視網膜神經上皮層劈裂區之間有連通的光學空腔
2016年3月24日行右眼玻璃體腔C3F8(66%)0.8 ml填充治療,手術中放前房液0.1 ml,手術后1周沿視盤小凹及后極部血管弓內側行視網膜激光光凝治療。2016年4月22日復查,右眼視力1.0;OCT檢查,視盤小凹篩板缺損暗區與乳斑束視網膜神經上皮層劈裂區之間連通的光學空腔封閉,乳斑束及黃斑區仍可見輕度神經上皮層間劈裂。2016年6月14日復查,右眼視力0.4;OCT檢查,乳斑束及黃斑區神經上皮層間劈裂明顯加重(圖3A)。2016年6月25日右眼再次行C3F8填充治療,手術后1周沿視盤顳側行視網膜激光光凝治療。手術后1個月,OCT檢查可見右眼黃斑中心凹下方及視盤顳側視網膜神經上皮層漿液性脫離(圖3B)。2016年9月22日復查,右眼視力0.8;OCT檢查,黃斑中心凹下方視網膜神經上皮層漿液性脫離較前減輕,視盤顳側視網膜結構恢復正常(圖3C)。2017年3月7日復查,右眼視力1.0;視野檢查可見生理盲點擴大及旁中心暗點(圖4)。2017年6月30日復查,右眼視力1.2;右眼視野及OCT檢查結果基本正常;雙眼眼壓波動在12~14 mmHg之間。
 圖3
右眼復查OCT像。3A. 2016年6月14日,視盤小凹篩板缺損暗區與乳斑束視網膜神經上皮層劈裂區之間連通的光學空腔已封閉,神經上皮層間劈裂較前加重;3B. 2016年7月25日,中心凹下方及視盤顳側視網膜神經上皮層漿液性脫離;3C. 2016年9月12日,中心凹下方視網膜神經上皮層漿液性脫離明顯減輕,視盤顳側網膜結構恢復正常
圖3
右眼復查OCT像。3A. 2016年6月14日,視盤小凹篩板缺損暗區與乳斑束視網膜神經上皮層劈裂區之間連通的光學空腔已封閉,神經上皮層間劈裂較前加重;3B. 2016年7月25日,中心凹下方及視盤顳側視網膜神經上皮層漿液性脫離;3C. 2016年9月12日,中心凹下方視網膜神經上皮層漿液性脫離明顯減輕,視盤顳側網膜結構恢復正常
 圖4
2017年3月7日視野復查像。可見生理盲點擴大及旁中心暗點
圖4
2017年3月7日視野復查像。可見生理盲點擴大及旁中心暗點
討論 先天性視盤小凹是一種少見的視盤發育異常,小凹處的神經組織有局部先天性缺損[1]。屬常染色體顯性遺傳,多為單側發病[2]。視盤小凹雖自幼存在,但黃斑病變多在成人以后出現[3]。視網膜劈裂癥黃斑囊樣改變的OCT表現為囊腔內被多條斜形或垂直的橋狀組織分隔,無滲出改變,因而其FFA可表現為正常熒光,無熒光素滲漏[4]。本例患者FFA及OCT檢查表現與文獻報道相符,符合先天性視盤小凹合并視網膜劈裂癥的診斷。
先天性視盤小凹尚無理想的治療方法。約25%的視盤小凹合并黃斑病變患者可自行緩解[5]。本例患者采用多次玻璃體腔66% C3F8填充聯合視盤小凹區域視盤顳側邊緣視網膜激光光凝治療,初次發病及第一次復發就診及時,手術后視力恢復好。證明視盤小凹導致的視網膜劈裂早期干預非常重要。2016年3月16日患者再次復發,采用相同方法行右眼注氣聯合視網膜激光光凝治療后,乳斑束及黃斑區神經上皮層間劈裂恢復不理想。我們分析患眼前幾次視盤小凹反復發作的原因可能是,視盤小凹導致視網膜劈裂和脫離的根本原因是眼內液通過小凹壁不健全區進入視網膜層間和視網膜下,激光治療應以徹底封閉小凹邊緣為原則。總結教訓,為防止對不健全區域封閉不良,應擴大封閉范圍,不宜僅靠近小凹顳側盤緣封閉。如果患者首次發病即予以玻璃體腔注氣聯合視盤緣近360°光凝3排,徹底封閉視盤邊緣,可避免復發。Lincoff等[6, 7]認為,視盤小凹與黃斑部視網膜劈裂區相通,液體可以從視盤小凹直接流入視網膜層間。本例患者右眼視盤小凹篩板缺損暗區與乳斑束視網膜神經上皮層劈裂區之間有連通的光學空腔,驗證了該觀點。
Munteanu等[8]報道,先天性視盤小凹首先發生視網膜劈裂,液體經過小凹水平,然后發生外層視網膜脫離的并發癥。漿液性視網膜脫離呈現兩種不同表征。內層視網膜脫離或稱為視網膜劈裂,位于視盤和黃斑之間,波及視盤。外層視網膜脫離位于黃斑部,不波及視盤。Lincoff等[9]研究證實,視盤小凹性黃斑部漿液性脫離在視網膜中存在兩層結構,漿液性脫離的發生是由長期存在的劈裂樣損害所致。本例患者2016年7月4日再次玻璃體腔注氣后行擴大的視盤顳側視網膜激光光凝,其視盤小凹篩板缺損暗區與乳斑束視網膜神經上皮層劈裂區間連通的光學空腔已封閉,隨訪1年未復發。說明激光已成功封閉液體滲入視網膜下的通道。2017年3月7日復診右眼視力1.0,OCT檢查可見黃斑區中心凹結構基本恢復,但視野檢查可見右眼生理盲點擴大及旁中心暗點。2017年7月14日右眼視野恢復正常。由此推測視野改變可能與后期發生黃斑部漿液性脫離相關,隨著黃斑部視網膜恢復正常結構,視野損害也逐漸消失。
先天性視盤小凹合并視網膜劈裂癥易反復發作,視網膜劈裂消退時間隨著發作次數增加而逐漸延長,甚至并發黃斑區視網膜漿液性脫離,視力下降后恢復速度減慢。本例患者最終黃斑水腫完全吸收,視力恢復正常。證明玻璃體腔C3F8填充聯合適當范圍的視盤小凹區域及視盤顳側視網膜激光光凝治療該病有效。患者應定期隨診,一旦復發,應早診斷、早治療,及時保護患者視力。