引用本文: 戚沆, 陳長征, 許阿敏, 易佐慧子, 何璐. 光相干斷層掃描血管成像聯合眼底自身熒光觀察妊娠期中心性漿液性脈絡膜視網膜病變一例. 中華眼底病雜志, 2018, 34(1): 71-72. doi: 10.3760/cma.j.issn.1005-1015.2018.01.019 復制
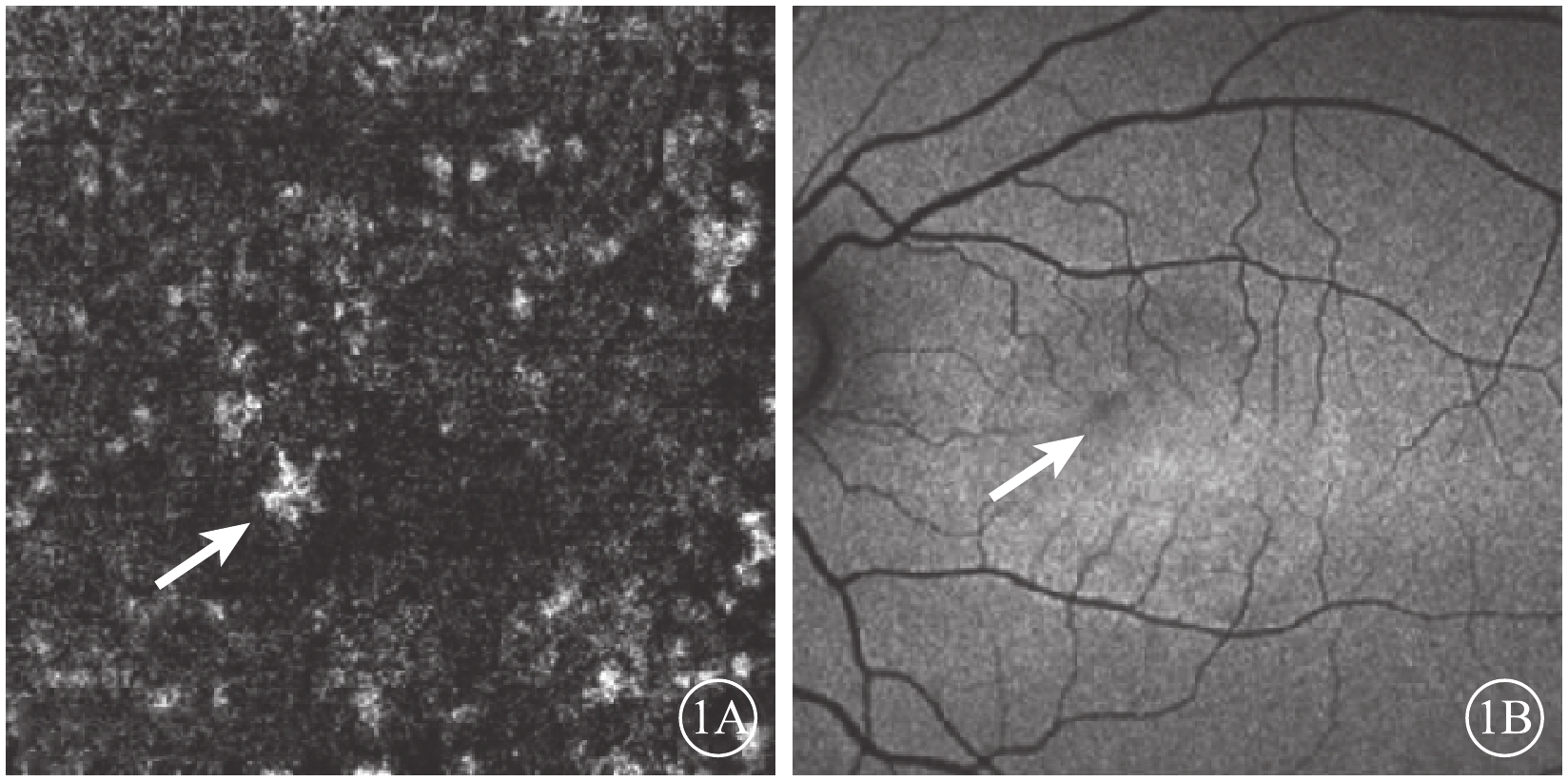
患者女,32歲,孕6月。因左眼視物變形3 d于2016年7月來我院眼科中心就診。既往無眼病史及家族病史,無糖皮質激素用藥史。全身檢查無異常。眼部檢查:右眼視力0.5,?1.25 DS矯正1.0;左眼視力0.3,?1.25 DS/?0.75 DC×95°矯正1.0-。右眼眼壓18.1 mmHg(1 mmHg=0.133 kPa),左眼眼壓15.4 mmHg。雙眼外眼及眼前節檢查無異常。眼底檢查,左眼視盤顏色紅,邊界清晰,杯盤比約為0.3;黃斑區可見約3.0個視盤直徑(DD)×3.0 DD大小的視網膜神經上皮層脫離。光相干斷層掃描(OCT)檢查,黃斑區可見漿液性神經上皮下積液。OCT血管成像(OCTA)檢查,黃斑區脈絡膜毛細血管層可見不規則血管擴張和局灶性強血流信號影(圖1A)。眼底自身熒光(FAF)檢查,視網膜神經上皮脫離區呈中強熒光,病灶內黃斑鼻上方可見一點狀弱熒光(圖1B)。右眼眼底檢查無異常。診斷:左眼中心性漿液性脈絡膜視網膜病變(CSC)。囑患者每月隨訪觀察,未行特殊治療。
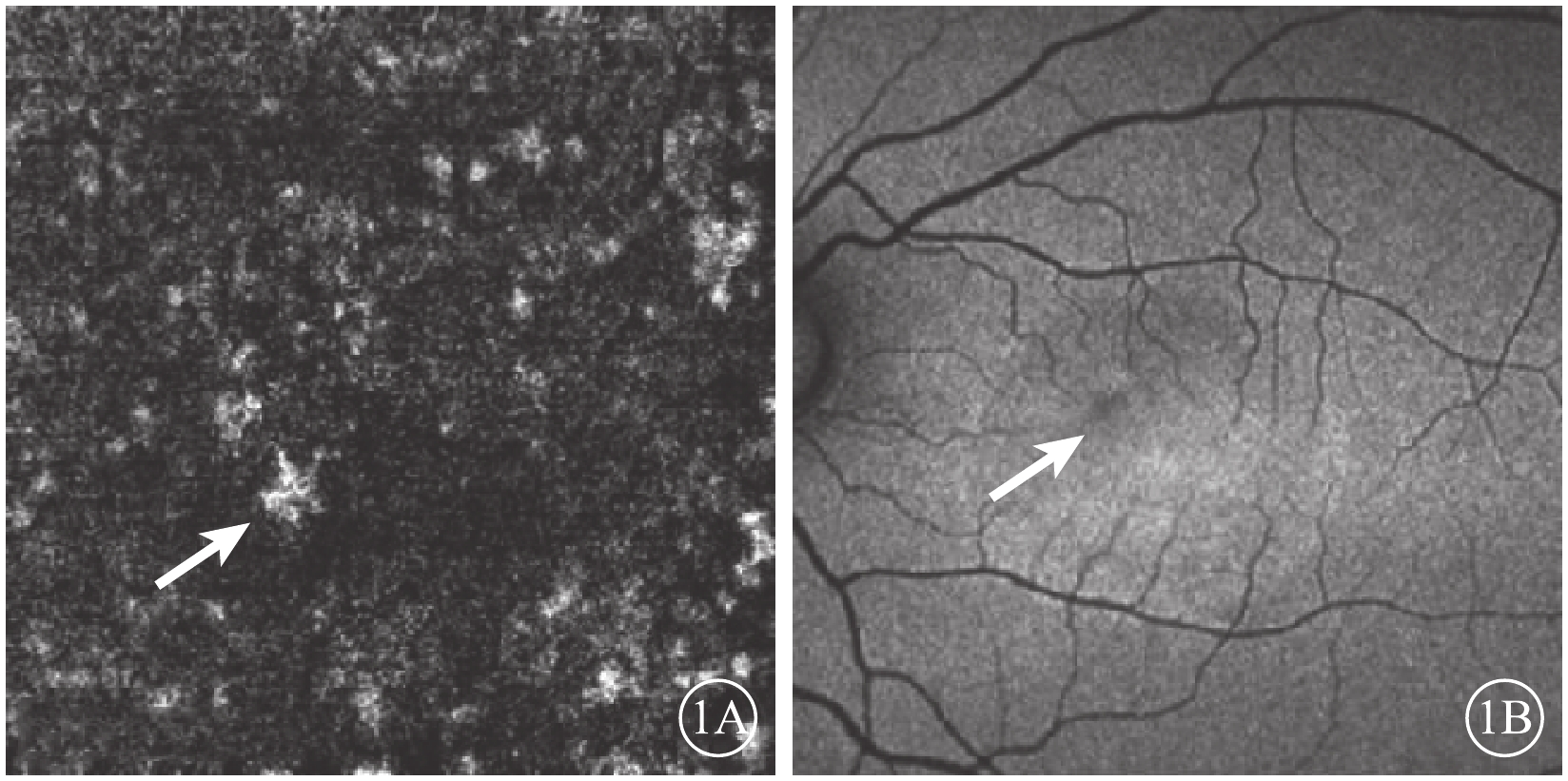 圖1
左眼OCTA及FAF像。1A. OCTA像,黃斑區脈絡膜毛細血管層可見不規則血管擴張和局灶性強血流信號影(白箭);1B. FAF像,視網膜神經上皮脫離區呈中強熒光,病灶內黃斑鼻上方可見一點狀弱熒光(白箭)
圖1
左眼OCTA及FAF像。1A. OCTA像,黃斑區脈絡膜毛細血管層可見不規則血管擴張和局灶性強血流信號影(白箭);1B. FAF像,視網膜神經上皮脫離區呈中強熒光,病灶內黃斑鼻上方可見一點狀弱熒光(白箭)
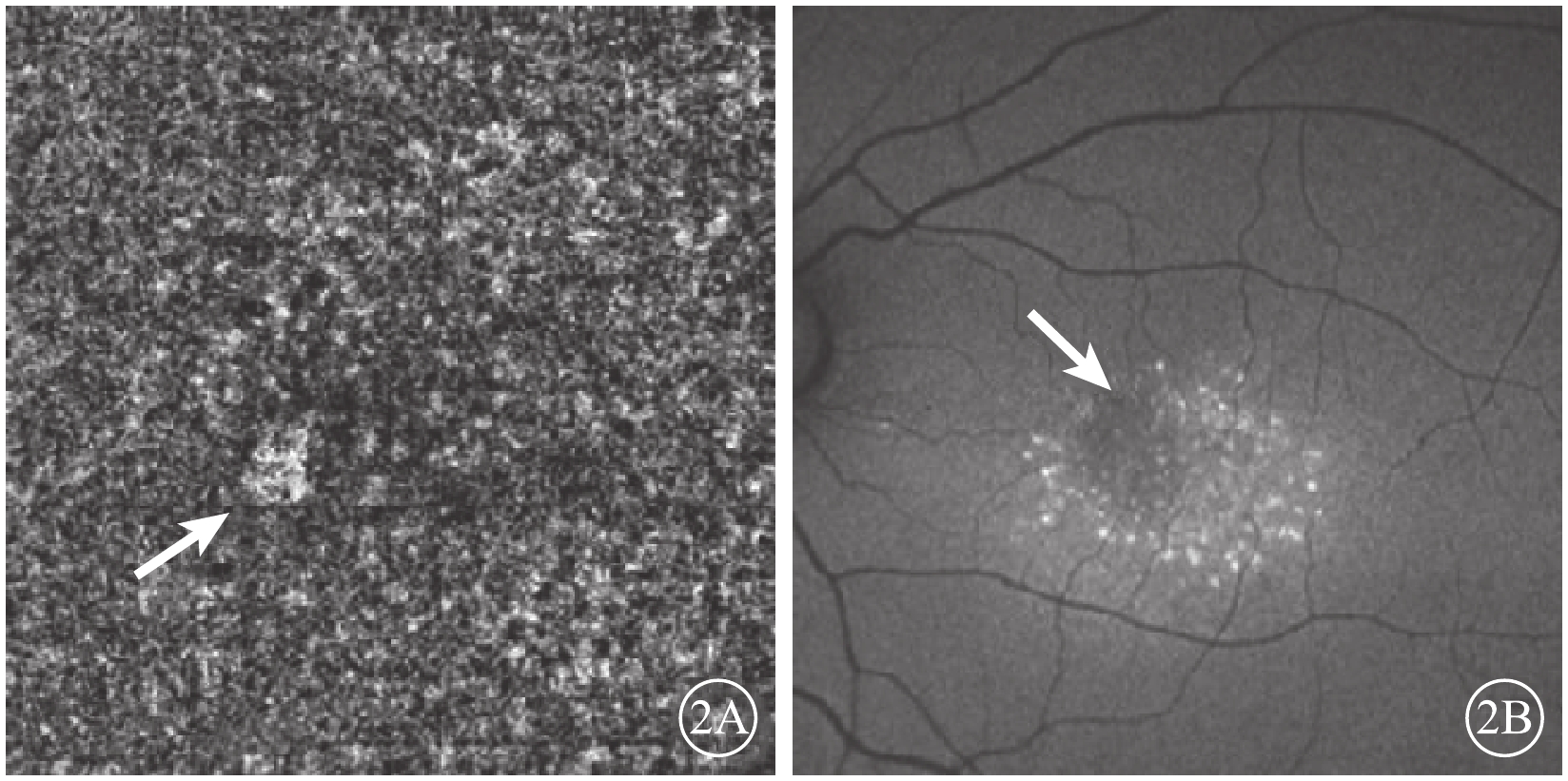
隨訪觀察3個月后,患者自訴左眼視物變形癥狀較前緩解。OCTA檢查,黃斑區脈絡膜毛細血管擴張減輕,局灶性強血流信號影變小(圖2A)。OCT檢查,黃斑區神經上皮下積液明顯減少。FAF檢查,神經上皮脫離區呈現密集的點狀強熒光,黃斑鼻上方弱熒光點仍存在(圖2B)。
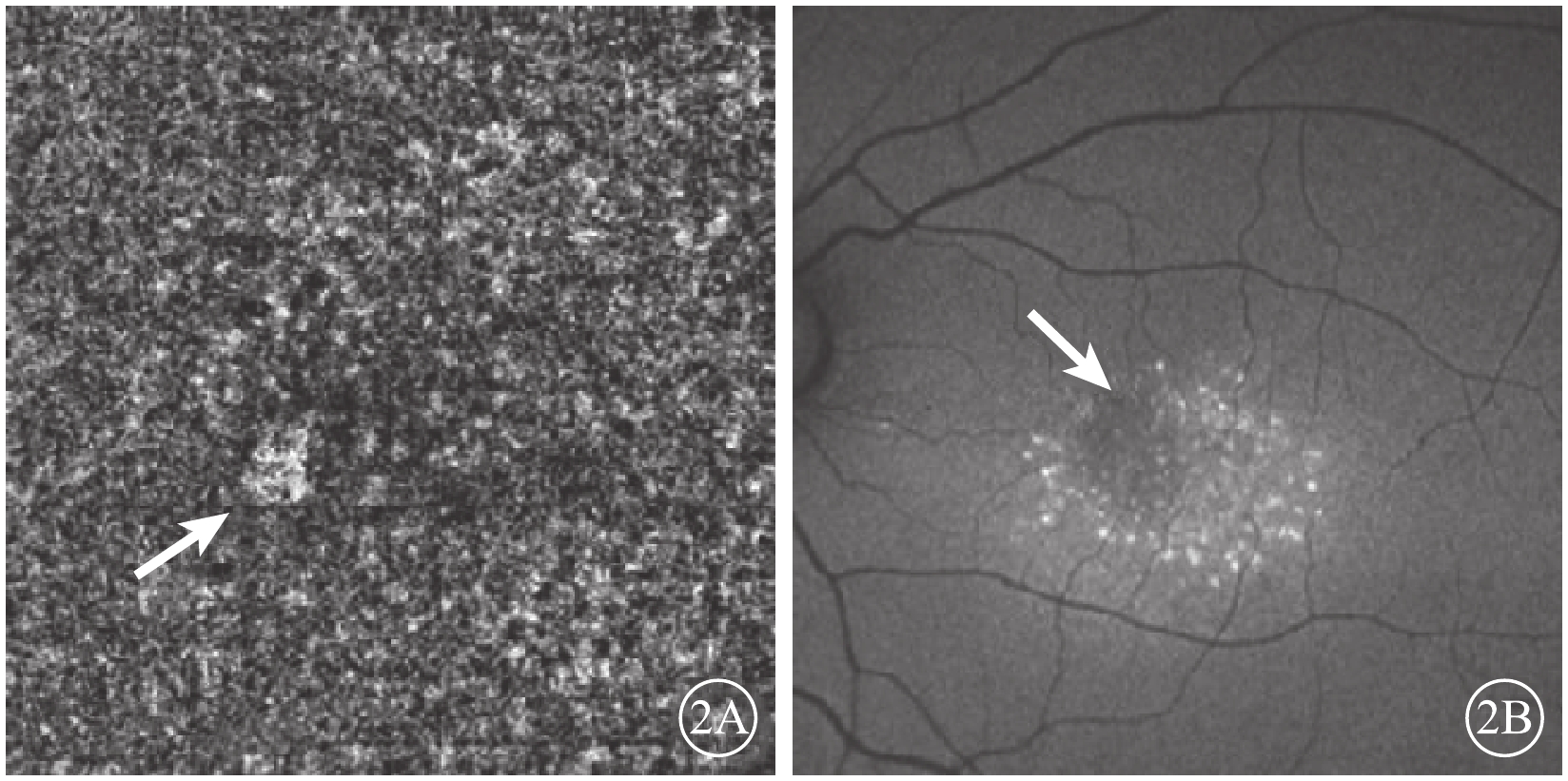 圖2
隨訪觀察3個月后左眼OCTA及FAF像。2A. OCTA像,黃斑區脈絡膜毛細血管強血流信號影較前減小;2B. FAF像,黃斑區呈密集點狀強熒光,黃斑鼻上方可見弱熒光點(白箭)
圖2
隨訪觀察3個月后左眼OCTA及FAF像。2A. OCTA像,黃斑區脈絡膜毛細血管強血流信號影較前減小;2B. FAF像,黃斑區呈密集點狀強熒光,黃斑鼻上方可見弱熒光點(白箭)
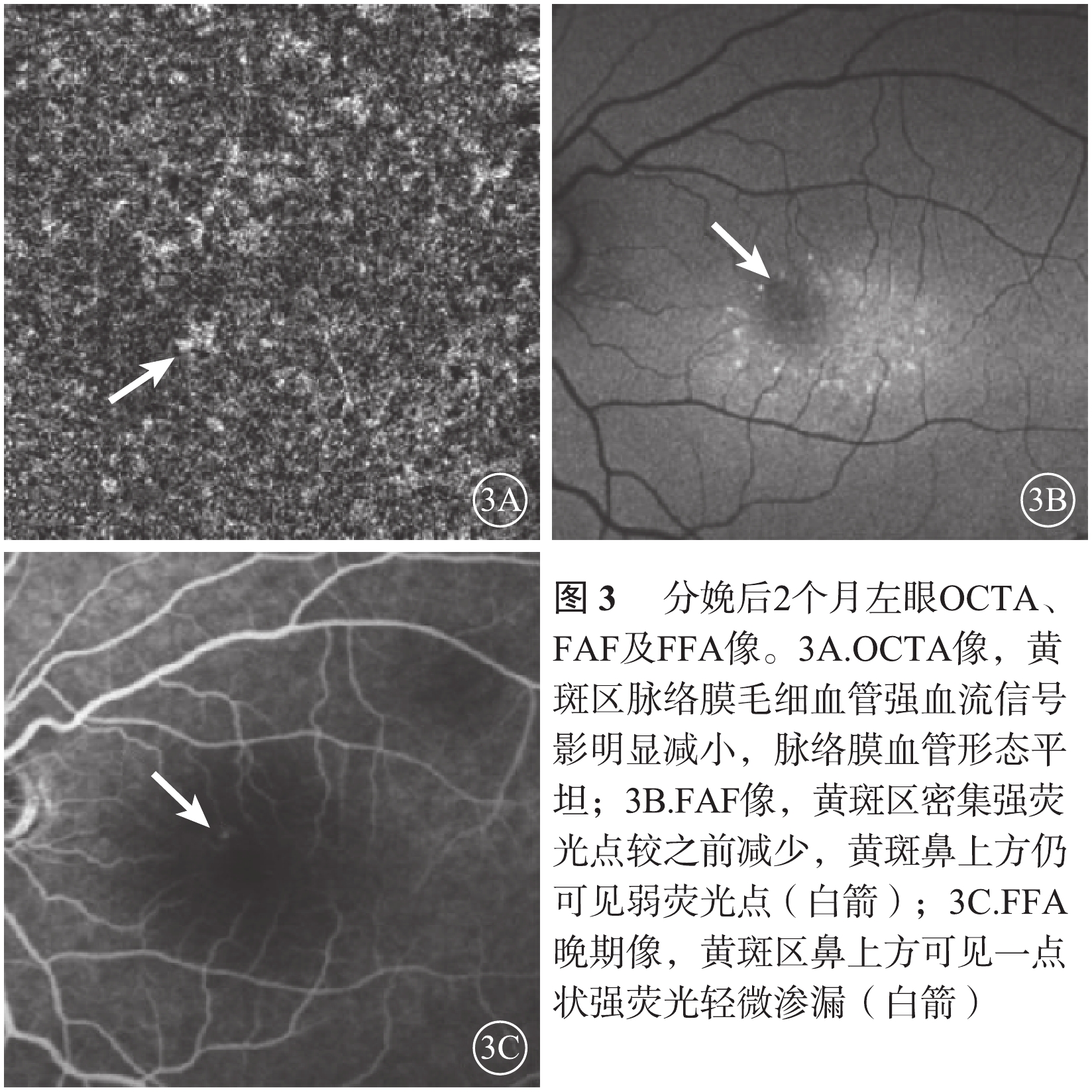
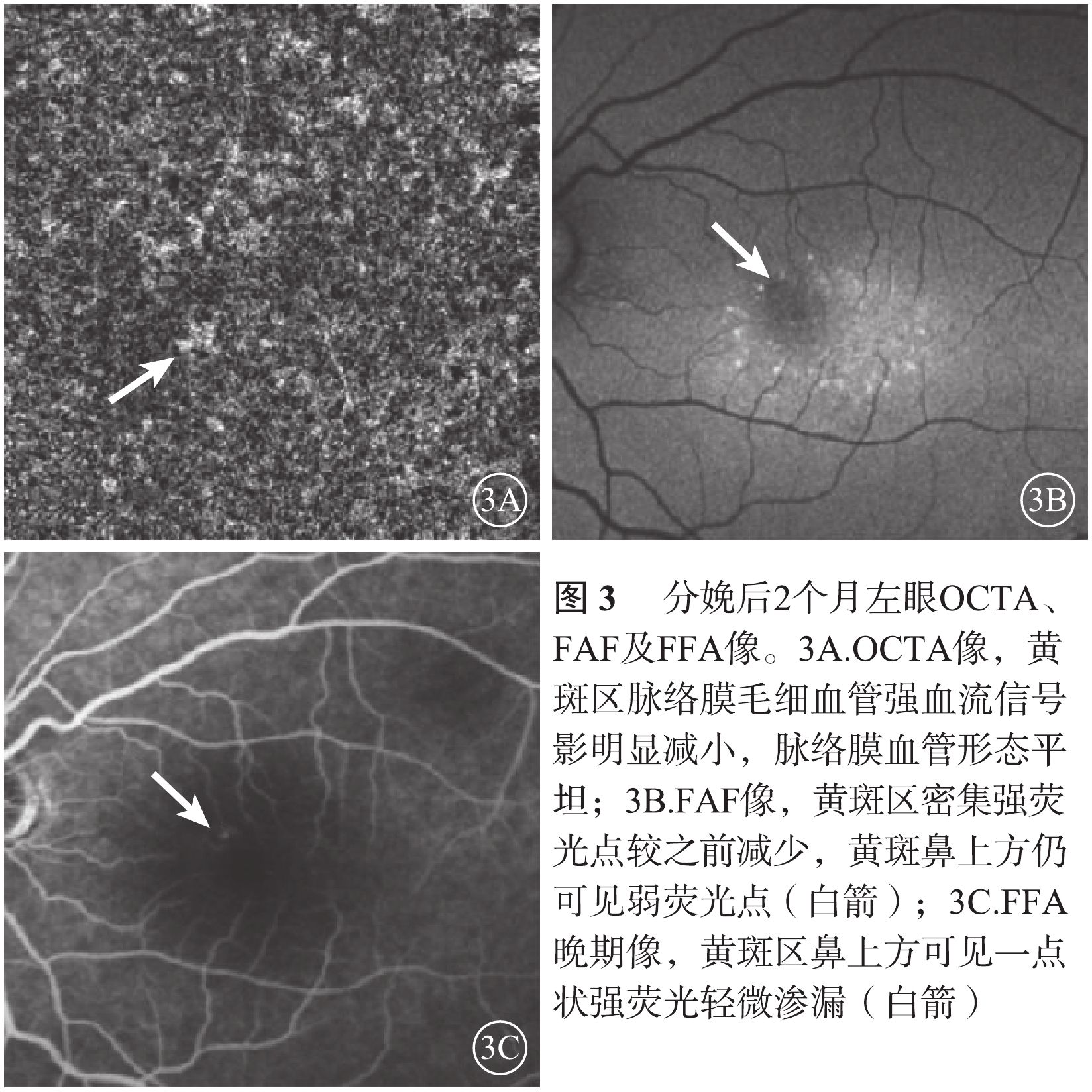
分娩后2個月,患者自訴左眼視物變形癥狀消失,最佳矯正視力1.0。OCTA檢查,黃斑區不規則擴張的脈絡膜毛細血管較之前明顯平坦,局灶性強血流信號影明顯變小(圖3A)。OCT檢查,黃斑區神經上皮下積液消失。FAF檢查,神經上皮脫離區仍呈現密集的點狀強熒光,黃斑鼻上方弱熒光點在整個隨訪過程中持續存在,形態大小未見明顯變化(圖3B)。熒光素眼底血管造影(FFA)檢查,早期黃斑區鼻上方可見一點狀中強熒光;晚期輕微熒光素滲漏,熒光增強(圖3C)。FAF檢查中的弱熒光點和FFA檢查中的熒光素滲漏點位置相同。
討論 CSC是妊娠中晚期的一種少見并發癥,其發生可能與妊娠期內源性類固醇激素水平升高,繼而引起眼部血視網膜屏障及脈絡膜毛細血管層的通透性增加有關,多在分娩后自愈[1, 2]。本例患者臨床表現及眼底檢查結果均支持妊娠期CSC的診斷。
OCTA可分層呈現視網膜各層及脈絡膜毛細血管層的血流變化信息,其無創、快捷的特點使其在妊娠期CSC的診斷和隨訪中發揮了重要優勢[3]。本例患者急性期OCTA檢查可見左眼脈絡膜毛細血管異常擴張的強血流信號影,與郭敬麗等[4]研究結果一致。隨著孕期進展,視網膜下積液逐漸消退,OCTA見脈絡膜毛細血管強血流信號影逐漸恢復正常。我們還發現,本例患者急性期FAF檢查可見與神經上皮脫離區對應的中強熒光,隨著視網膜下液吸收,該區域呈現密集的點狀強熒光。分析其原因一方面是因為光感受器細胞功能異常導致外節堆積;另一方面還可能與視網膜色素上皮(RPE)的病理改變有關,外節積存大量脂褐質,RPE細胞吞噬部分脂褐質,但不能完全清除而存留在細胞內[5]。病灶內黃斑鼻上方的點狀弱熒光在孕期進展過程中始終存在,可能與該處RPE缺失有關[5]。該弱熒光點被證實與FFA檢查中的熒光素滲漏部位為同一位置。說明FAF在CSC不同時期可呈現不同的形態,反映RPE代謝功能和脂褐質堆積情況,且可用于明確滲漏點的位置。結合OCTA、FAF等檢查,可從多角度為妊娠期CSC的臨床診斷和隨訪提供參考依據。
患者女,32歲,孕6月。因左眼視物變形3 d于2016年7月來我院眼科中心就診。既往無眼病史及家族病史,無糖皮質激素用藥史。全身檢查無異常。眼部檢查:右眼視力0.5,?1.25 DS矯正1.0;左眼視力0.3,?1.25 DS/?0.75 DC×95°矯正1.0-。右眼眼壓18.1 mmHg(1 mmHg=0.133 kPa),左眼眼壓15.4 mmHg。雙眼外眼及眼前節檢查無異常。眼底檢查,左眼視盤顏色紅,邊界清晰,杯盤比約為0.3;黃斑區可見約3.0個視盤直徑(DD)×3.0 DD大小的視網膜神經上皮層脫離。光相干斷層掃描(OCT)檢查,黃斑區可見漿液性神經上皮下積液。OCT血管成像(OCTA)檢查,黃斑區脈絡膜毛細血管層可見不規則血管擴張和局灶性強血流信號影(圖1A)。眼底自身熒光(FAF)檢查,視網膜神經上皮脫離區呈中強熒光,病灶內黃斑鼻上方可見一點狀弱熒光(圖1B)。右眼眼底檢查無異常。診斷:左眼中心性漿液性脈絡膜視網膜病變(CSC)。囑患者每月隨訪觀察,未行特殊治療。
 圖1
左眼OCTA及FAF像。1A. OCTA像,黃斑區脈絡膜毛細血管層可見不規則血管擴張和局灶性強血流信號影(白箭);1B. FAF像,視網膜神經上皮脫離區呈中強熒光,病灶內黃斑鼻上方可見一點狀弱熒光(白箭)
圖1
左眼OCTA及FAF像。1A. OCTA像,黃斑區脈絡膜毛細血管層可見不規則血管擴張和局灶性強血流信號影(白箭);1B. FAF像,視網膜神經上皮脫離區呈中強熒光,病灶內黃斑鼻上方可見一點狀弱熒光(白箭)
隨訪觀察3個月后,患者自訴左眼視物變形癥狀較前緩解。OCTA檢查,黃斑區脈絡膜毛細血管擴張減輕,局灶性強血流信號影變小(圖2A)。OCT檢查,黃斑區神經上皮下積液明顯減少。FAF檢查,神經上皮脫離區呈現密集的點狀強熒光,黃斑鼻上方弱熒光點仍存在(圖2B)。
 圖2
隨訪觀察3個月后左眼OCTA及FAF像。2A. OCTA像,黃斑區脈絡膜毛細血管強血流信號影較前減小;2B. FAF像,黃斑區呈密集點狀強熒光,黃斑鼻上方可見弱熒光點(白箭)
圖2
隨訪觀察3個月后左眼OCTA及FAF像。2A. OCTA像,黃斑區脈絡膜毛細血管強血流信號影較前減小;2B. FAF像,黃斑區呈密集點狀強熒光,黃斑鼻上方可見弱熒光點(白箭)
分娩后2個月,患者自訴左眼視物變形癥狀消失,最佳矯正視力1.0。OCTA檢查,黃斑區不規則擴張的脈絡膜毛細血管較之前明顯平坦,局灶性強血流信號影明顯變小(圖3A)。OCT檢查,黃斑區神經上皮下積液消失。FAF檢查,神經上皮脫離區仍呈現密集的點狀強熒光,黃斑鼻上方弱熒光點在整個隨訪過程中持續存在,形態大小未見明顯變化(圖3B)。熒光素眼底血管造影(FFA)檢查,早期黃斑區鼻上方可見一點狀中強熒光;晚期輕微熒光素滲漏,熒光增強(圖3C)。FAF檢查中的弱熒光點和FFA檢查中的熒光素滲漏點位置相同。

討論 CSC是妊娠中晚期的一種少見并發癥,其發生可能與妊娠期內源性類固醇激素水平升高,繼而引起眼部血視網膜屏障及脈絡膜毛細血管層的通透性增加有關,多在分娩后自愈[1, 2]。本例患者臨床表現及眼底檢查結果均支持妊娠期CSC的診斷。
OCTA可分層呈現視網膜各層及脈絡膜毛細血管層的血流變化信息,其無創、快捷的特點使其在妊娠期CSC的診斷和隨訪中發揮了重要優勢[3]。本例患者急性期OCTA檢查可見左眼脈絡膜毛細血管異常擴張的強血流信號影,與郭敬麗等[4]研究結果一致。隨著孕期進展,視網膜下積液逐漸消退,OCTA見脈絡膜毛細血管強血流信號影逐漸恢復正常。我們還發現,本例患者急性期FAF檢查可見與神經上皮脫離區對應的中強熒光,隨著視網膜下液吸收,該區域呈現密集的點狀強熒光。分析其原因一方面是因為光感受器細胞功能異常導致外節堆積;另一方面還可能與視網膜色素上皮(RPE)的病理改變有關,外節積存大量脂褐質,RPE細胞吞噬部分脂褐質,但不能完全清除而存留在細胞內[5]。病灶內黃斑鼻上方的點狀弱熒光在孕期進展過程中始終存在,可能與該處RPE缺失有關[5]。該弱熒光點被證實與FFA檢查中的熒光素滲漏部位為同一位置。說明FAF在CSC不同時期可呈現不同的形態,反映RPE代謝功能和脂褐質堆積情況,且可用于明確滲漏點的位置。結合OCTA、FAF等檢查,可從多角度為妊娠期CSC的臨床診斷和隨訪提供參考依據。