引用本文: 王曉玲, 易佐慧子, 梁超群, 徐奕爽, 許阿敏, 何璐, 陳長征. 結節性硬化病并發視網膜星形細胞錯構瘤多模式影像檢查一例. 中華眼底病雜志, 2018, 34(1): 69-71. doi: 10.3760/cma.j.issn.1005-1015.2018.01.018 復制
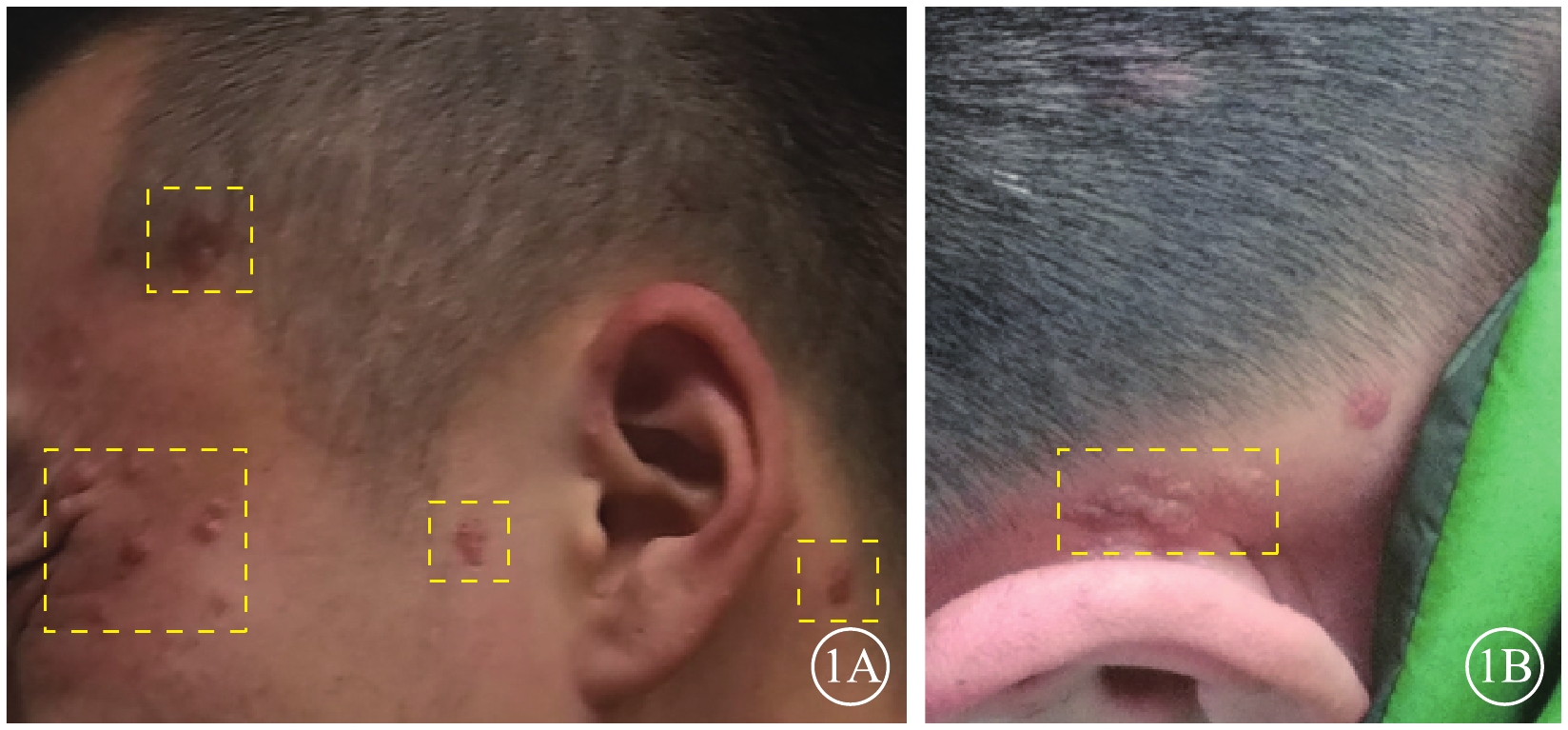
患者男,27歲。因視力下降1周來我院就診。既往有癲癇病史,目前藥物控制。右腎腫瘤切除手術后1年余,病理檢查結果提示錯構瘤。顱腦CT檢查,雙側側腦室旁、右側小腦半球多發鈣化,左側側腦室前角占位性病變。顏面部多個血管纖維瘤及耳后纖維斑塊(圖1)。雙側多根指甲根部纖維瘤。
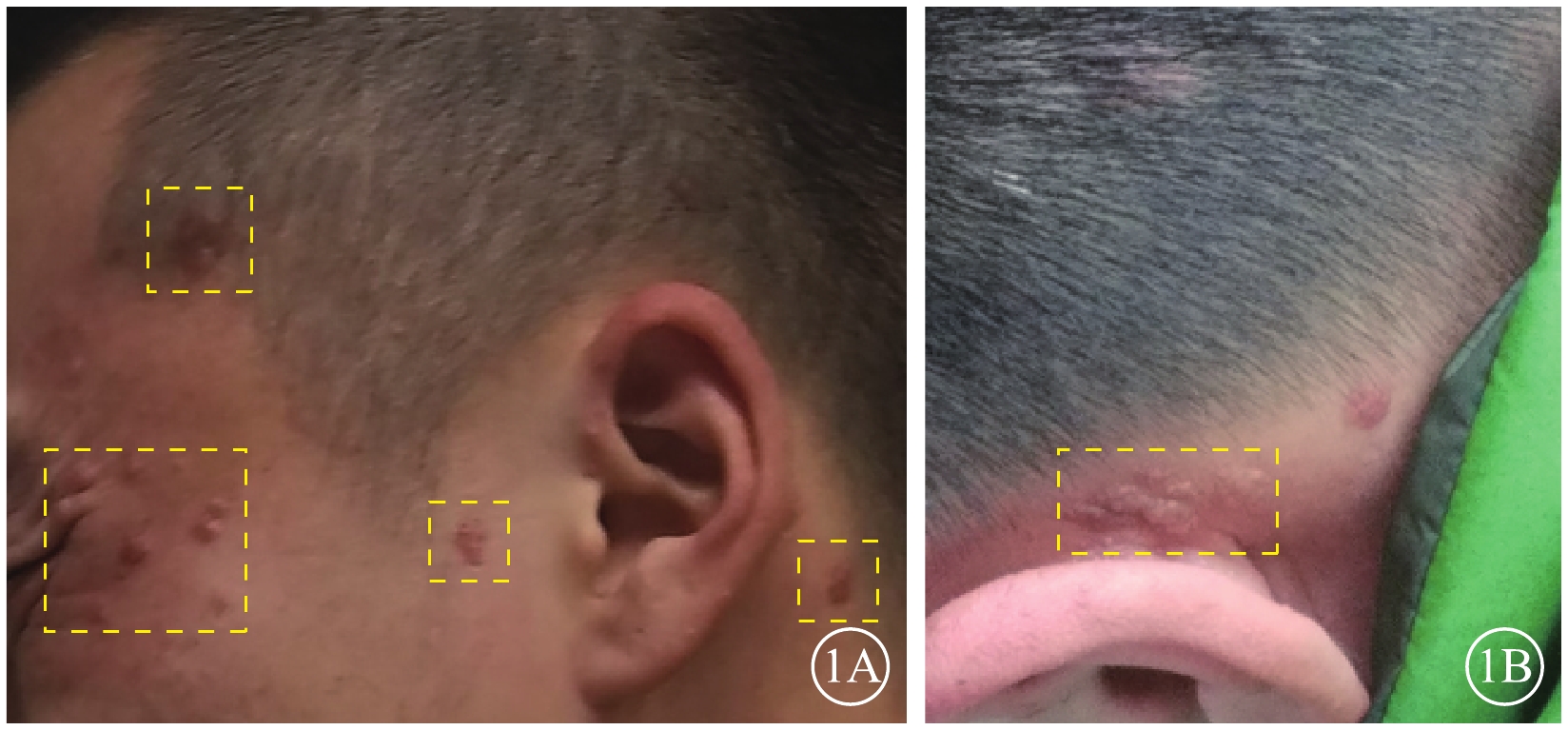 圖1
患者皮膚病損圖。1A. 面部纖維血管瘤(黃框);1B.耳后纖維斑塊(黃框)
圖1
患者皮膚病損圖。1A. 面部纖維血管瘤(黃框);1B.耳后纖維斑塊(黃框)
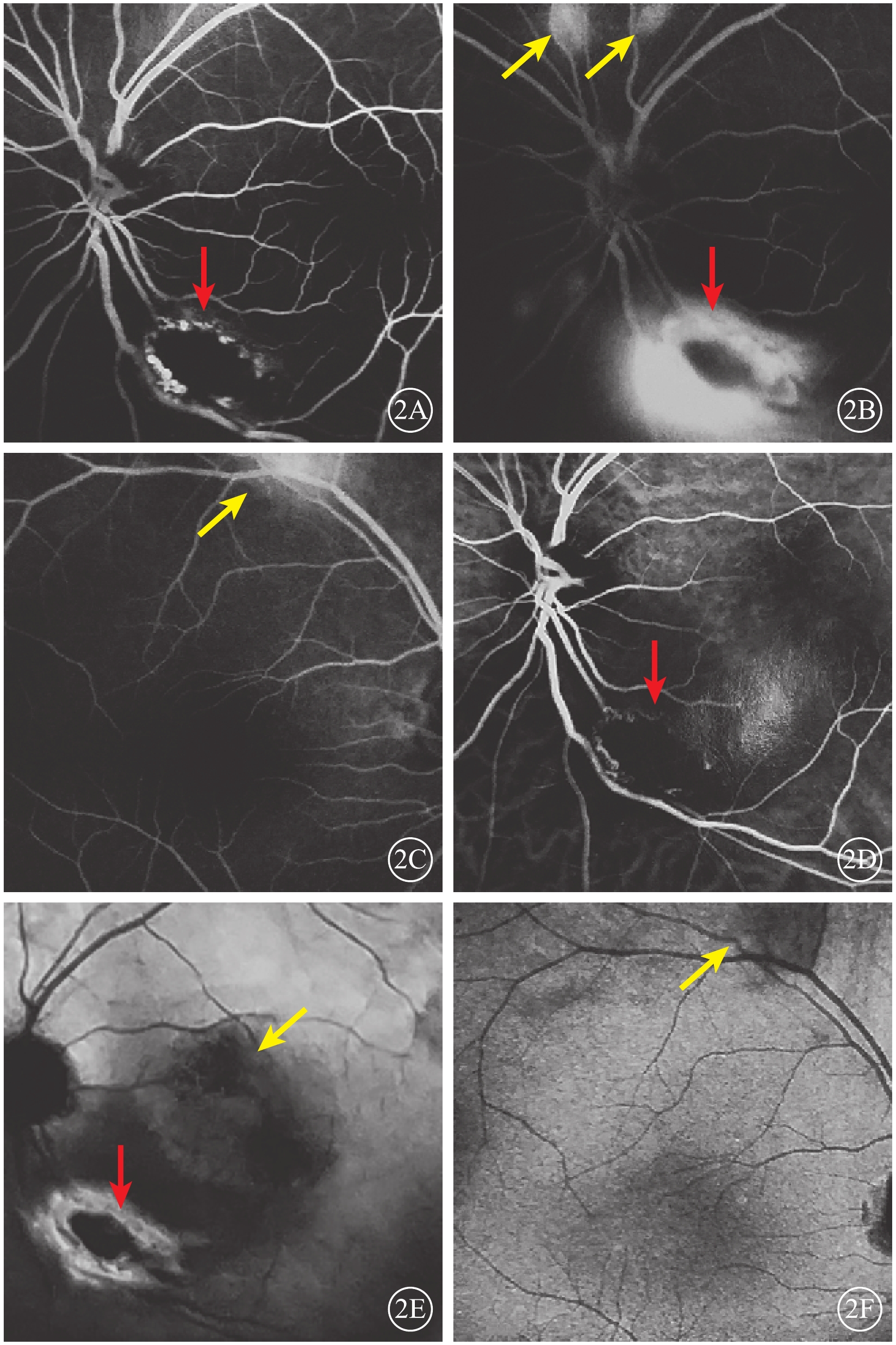
眼部檢查:右眼裸眼視力0.8,矯正視力1.0;左眼裸眼視力0.15,矯正不能提高。雙眼眼壓及眼前節檢查正常。眼底檢查,左眼視盤下方可見大小約1/2個視盤直徑(DD)的局限性黃白色隆起病灶,其周圍滲出性視網膜脫離。右眼眼底無異常。外院熒光素眼底血管造影(FFA)檢查,左眼早期視盤顳下方約1 DD大小的橢圓形弱熒光,周圍環繞不均勻強熒光,黃斑區廣泛彌漫弱熒光,視盤上方兩處1/4 DD大小、顳上血管弓處兩處1/2 DD大小橢圓形稍強熒光(圖2A);晚期各病灶熒光素滲漏明顯,邊界不清(圖2B)。右眼上方血管弓處1/2 DD大小病灶早期稍強熒光,晚期熒光素滲漏(圖2C)。吲哚青綠血管造影(ICGA)檢查,左眼早期視盤顳下弱熒光,周邊環繞強熒光環(圖2D);晚期病灶周圍熒光素滲漏,邊界不清(圖2E),其余FFA檢查可見的病灶在ICGA上未見明顯異常熒光。右眼早晚期均可見上方血管弓處片狀弱熒光(圖2F)。
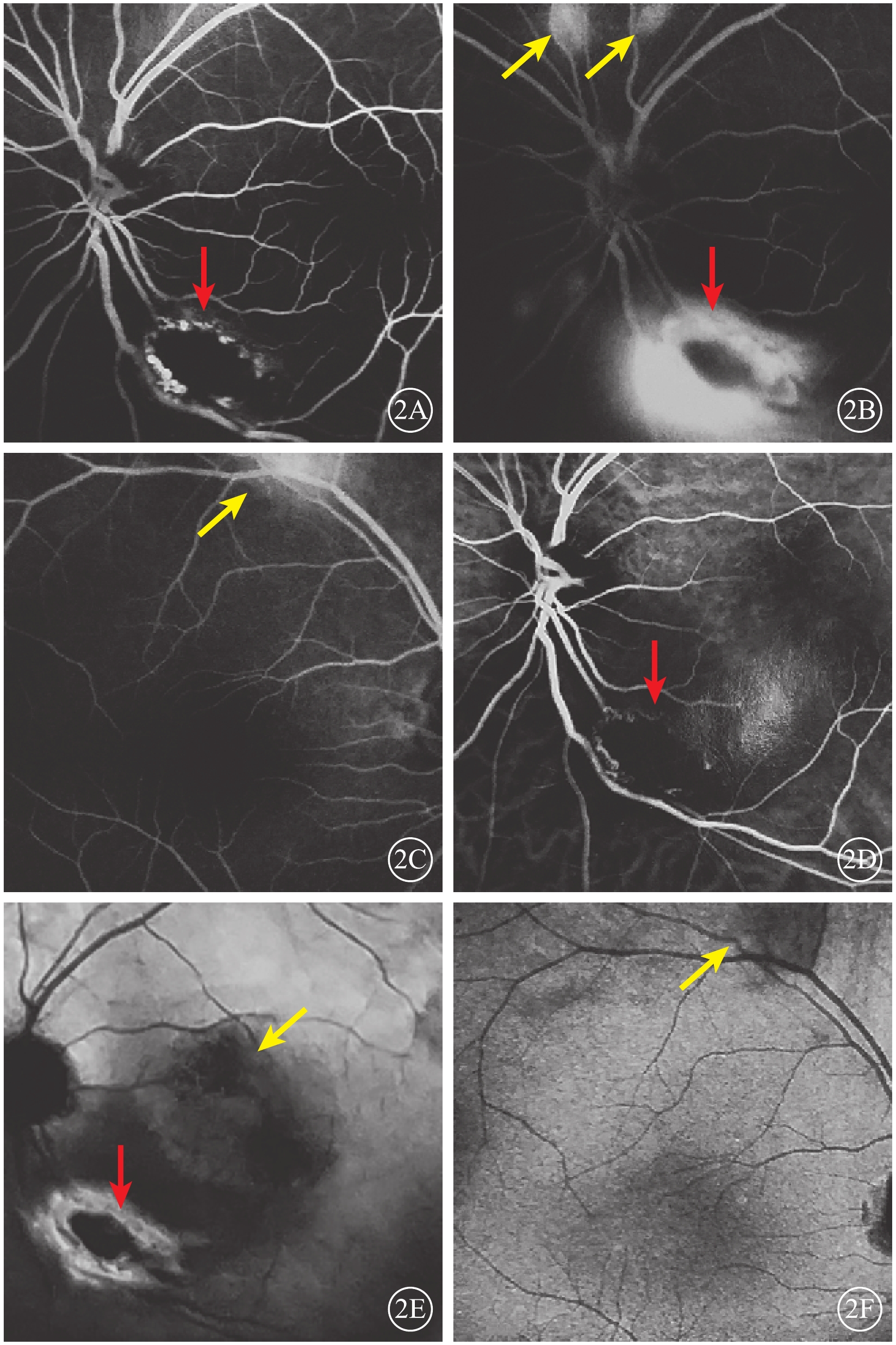 圖2
患者雙眼眼底血管造影像。2A. 左眼FFA早期,視盤顳下方約1 DD大小橢圓形弱熒光,周圍環繞不均勻強熒光(紅箭);2B. 左眼FFA晚期,視盤上方兩處1/4 DD大小病灶熒光素滲漏明顯(黃箭),視盤下方病灶熒光素滲漏邊界不清(紅箭);2C. 右眼FFA晚期,上方血管弓處可見熒光素滲漏(黃箭);2D. 左眼ICGA早期,視盤顳下早期弱熒光病灶,周邊繞以強熒光環(紅箭);2E. 左眼ICGA晚期,視盤下方病灶周圍熒光素滲漏,邊界不清(紅箭),黃斑區強弱熒光混雜(綠箭);2F. 右眼ICGA晚期,上方血管弓處片狀弱熒光(黃箭)
圖2
患者雙眼眼底血管造影像。2A. 左眼FFA早期,視盤顳下方約1 DD大小橢圓形弱熒光,周圍環繞不均勻強熒光(紅箭);2B. 左眼FFA晚期,視盤上方兩處1/4 DD大小病灶熒光素滲漏明顯(黃箭),視盤下方病灶熒光素滲漏邊界不清(紅箭);2C. 右眼FFA晚期,上方血管弓處可見熒光素滲漏(黃箭);2D. 左眼ICGA早期,視盤顳下早期弱熒光病灶,周邊繞以強熒光環(紅箭);2E. 左眼ICGA晚期,視盤下方病灶周圍熒光素滲漏,邊界不清(紅箭),黃斑區強弱熒光混雜(綠箭);2F. 右眼ICGA晚期,上方血管弓處片狀弱熒光(黃箭)
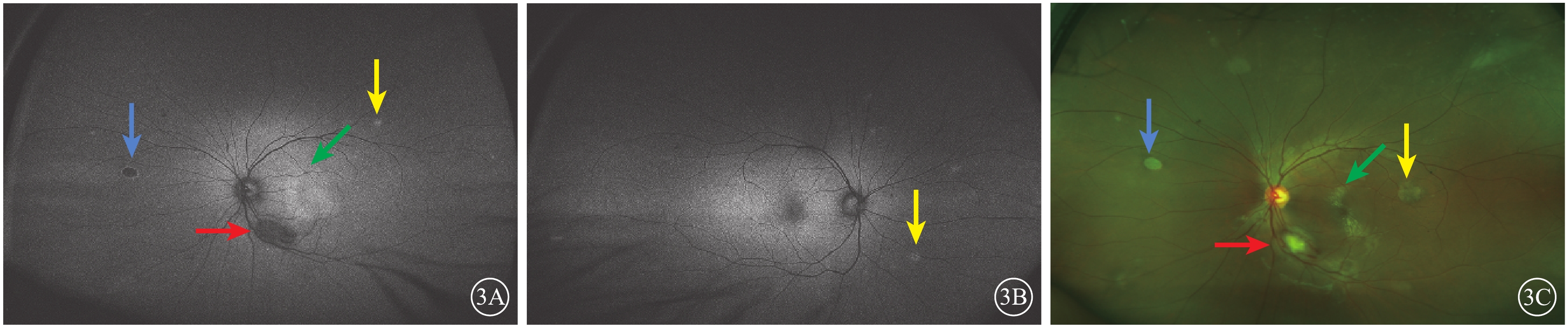
眼底自身熒光(FAF)檢查,左眼視盤顳下約1 DD大小的弱自身熒光(AF),黃斑區呈強AF,范圍約3 DD,鼻側萎縮灶弱AF伴強AF環繞,隱約可見幾處片狀稍強AF(圖3A)。右眼中周部視網膜數處強AF團塊(圖3B)。超廣角眼底彩色照相檢查,左眼視盤顳下1 DD大小團塊狀黃白色病灶,病灶周邊可見血管紆曲;與FFA上病灶對應區域可見數處散在小片狀淡黃色半透明病灶,病灶遮蓋部位視網膜血管稍模糊,黃斑區可見圓形滲出性視網膜脫離區域(圖3C)。右眼上方血管弓處及鼻側周邊及上方周邊可見與左眼相同表現的病灶。
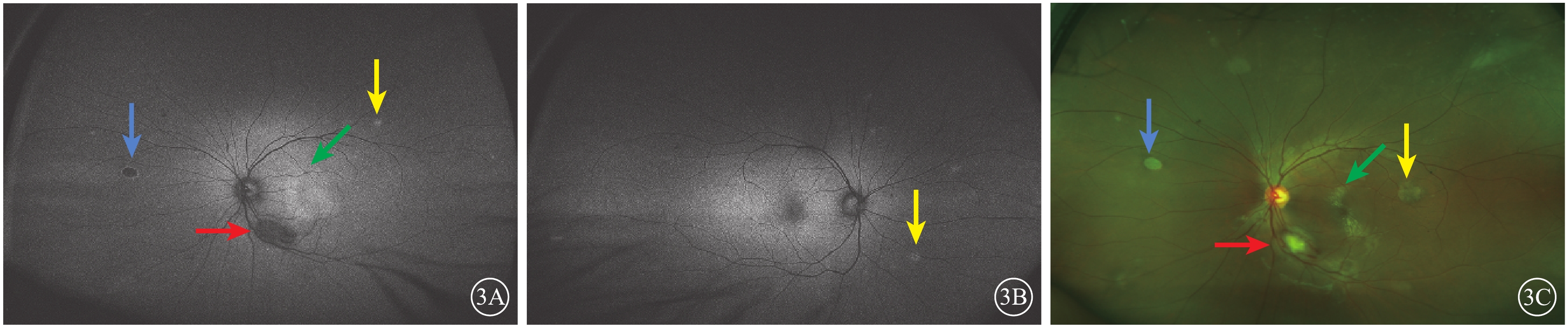 圖3
患者雙眼FAF像及左眼超廣角彩色眼底像。3A.左眼FAF像,黃斑區強熒光(綠箭),顳下病灶弱熒光(紅箭),鼻側萎縮病灶弱熒光伴強熒光環繞(藍箭),隱約可見幾處片狀稍強AF(黃箭);3B.右眼FAF像,中周部視網膜數處強AF團塊(黃箭);3C.左眼超廣角彩色眼底像,視盤顳下可見1 DD大小團塊狀黃白色病灶,病灶周邊部分可見紆曲血管爬行(紅箭),與FFA上病灶對應區域可見數處散在小片狀淡黃色半透明病灶(黃箭),病灶遮蓋部位視網膜血管稍模糊,黃斑區可見圓形滲出性視網膜脫離區域(綠箭),鼻上方可見脫色素斑塊(藍箭)
圖3
患者雙眼FAF像及左眼超廣角彩色眼底像。3A.左眼FAF像,黃斑區強熒光(綠箭),顳下病灶弱熒光(紅箭),鼻側萎縮病灶弱熒光伴強熒光環繞(藍箭),隱約可見幾處片狀稍強AF(黃箭);3B.右眼FAF像,中周部視網膜數處強AF團塊(黃箭);3C.左眼超廣角彩色眼底像,視盤顳下可見1 DD大小團塊狀黃白色病灶,病灶周邊部分可見紆曲血管爬行(紅箭),與FFA上病灶對應區域可見數處散在小片狀淡黃色半透明病灶(黃箭),病灶遮蓋部位視網膜血管稍模糊,黃斑區可見圓形滲出性視網膜脫離區域(綠箭),鼻上方可見脫色素斑塊(藍箭)
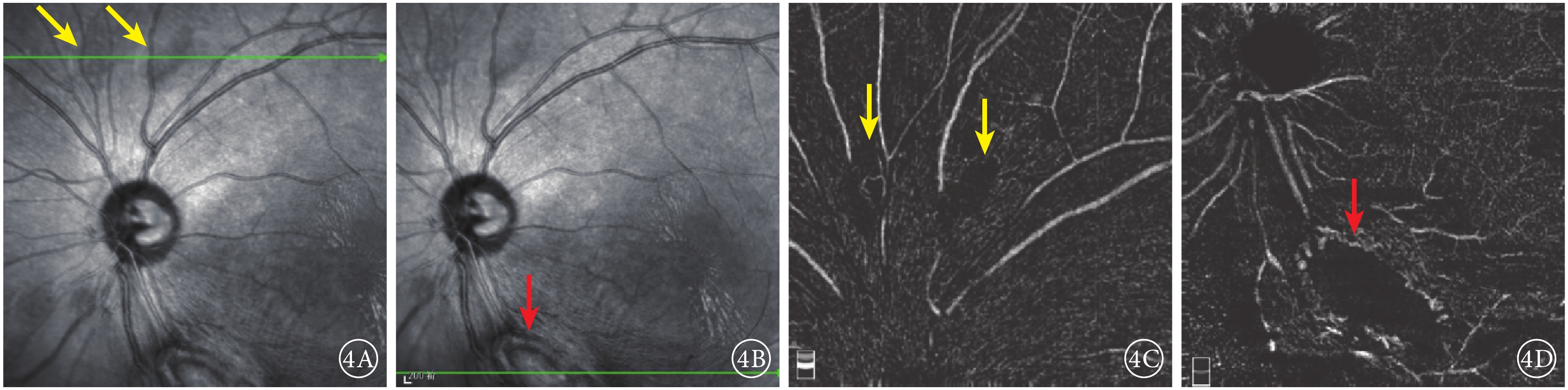 圖4
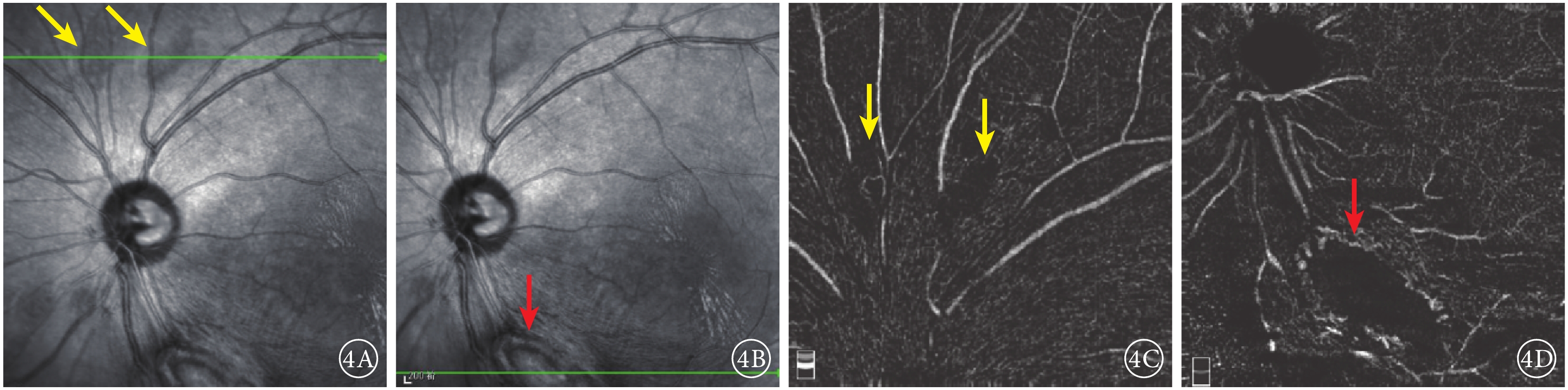
患者左眼IR及OCTA像。 4A.IR像,視盤上方可見兩處類橢圓形病灶(黃箭);4B.IR像,視盤下方大病灶隆起,結構紊亂(紅箭);4C.OCTA像,與圖4A對應病灶處未見明顯異常;4D.OCTA像,與圖4B對應病灶處周邊部分可見血流信號(紅箭)
圖4
患者左眼IR及OCTA像。 4A.IR像,視盤上方可見兩處類橢圓形病灶(黃箭);4B.IR像,視盤下方大病灶隆起,結構紊亂(紅箭);4C.OCTA像,與圖4A對應病灶處未見明顯異常;4D.OCTA像,與圖4B對應病灶處周邊部分可見血流信號(紅箭)
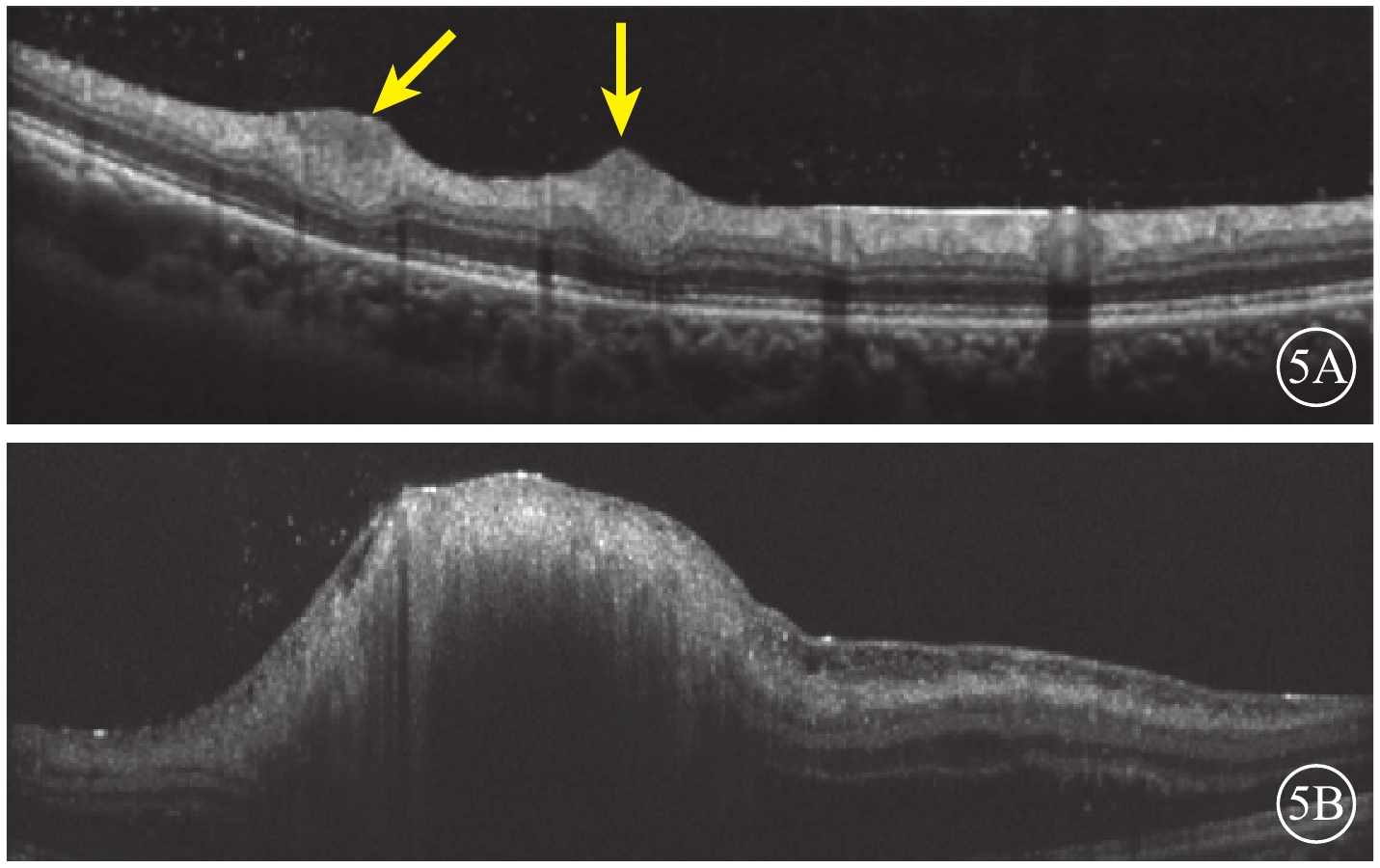
紅外眼底成像(IR)檢查,左眼視盤下方隆起病灶,結構紊亂,視盤上方可見兩處類橢圓形病灶(圖4A,4B)。光相干斷層掃描(OCT)血管成像(OCTA)檢查,左眼視盤下方病灶周邊部分可見血流,其余小病灶未見明顯異常(圖4,4D)。結合病史及輔助檢查,診斷為結節性硬化并發視網膜星形細胞錯構瘤。OCT檢查,左眼視盤下方視網膜光帶呈圓頂狀隆起,光帶增寬且反射增強,病灶內呈蟲蝕狀,各層結構不清,周圍視網膜層間水腫伴神經上皮脫離,其余各病灶對應區域OCT斷面上視網膜內層光帶增厚隆起,反射增強(圖5)。
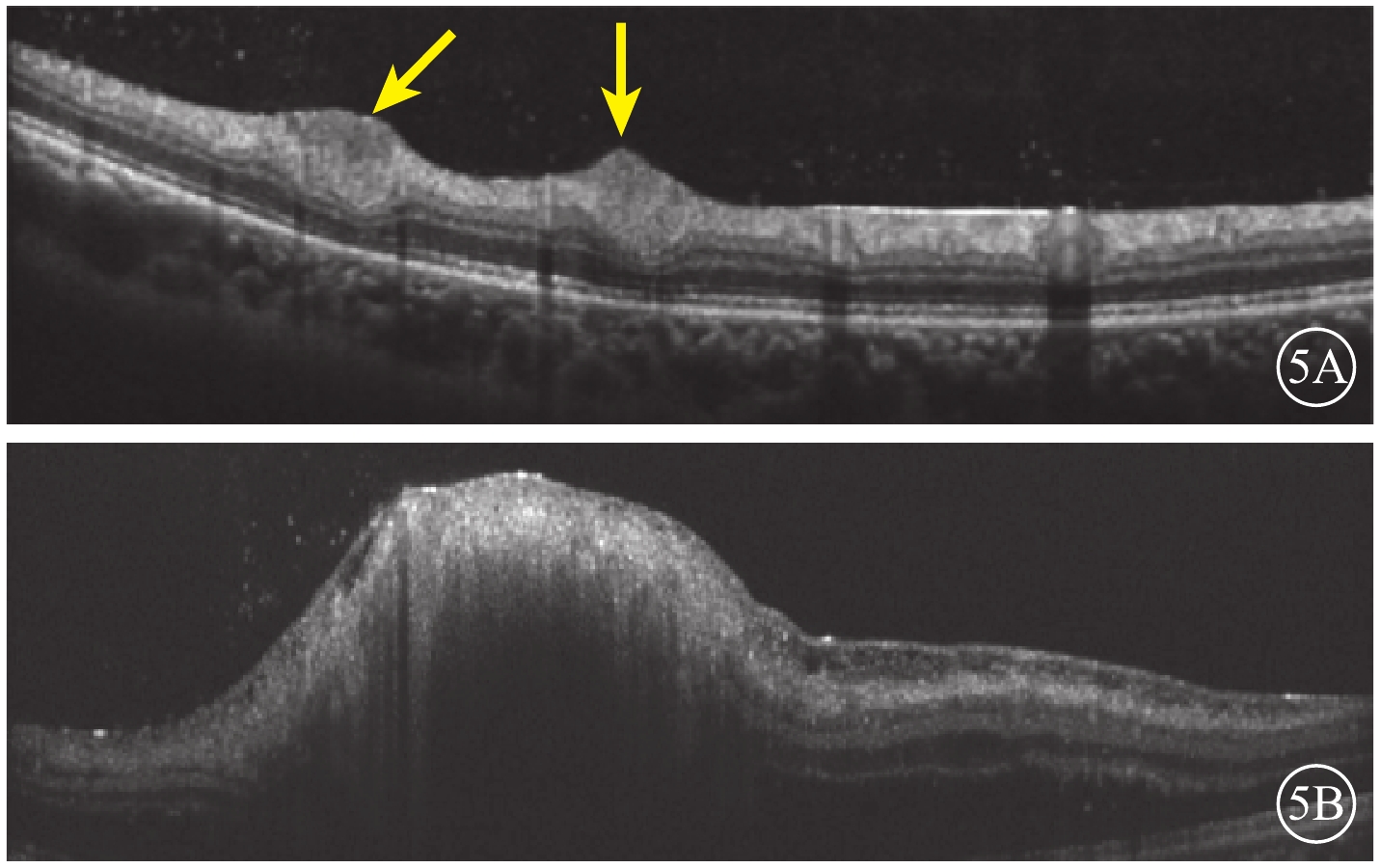 圖5
患者左眼OCT像。5A.與圖4A對應病灶處視網膜內層光帶增厚隆起,反射增強(黃箭);5B.與圖4B對應病灶處可見隆起,結構紊亂
圖5
患者左眼OCT像。5A.與圖4A對應病灶處視網膜內層光帶增厚隆起,反射增強(黃箭);5B.與圖4B對應病灶處可見隆起,結構紊亂
討論 結節性硬化病是一種少見的以皮膚、腦、腎、眼等多系統錯構瘤為特征的綜合征[1]。本例患者存在皮膚纖維斑塊,面部纖維血管瘤、指甲纖維瘤、腎臟錯構瘤、視網膜錯構瘤等多項主要特征。說明其結節性硬化病診斷成立[1]。視網膜星狀細胞錯構瘤是結節性硬化病的常見眼部病變,多表現為多灶性和雙側性[2]。根據形態學分型,視網膜星狀細胞錯構瘤可分為小的半透明平滑病灶(Ⅰ型)、大的鈣化結節病灶(Ⅱ型)和兩種病灶混合存在(Ⅲ型)3種類型[3]。本例患者Ⅰ型、Ⅲ型病灶并存。左眼視盤下方的大病灶為Ⅲ型病灶,病灶周圍并發滲出性視網膜脫離及視網膜層間水腫,這可能與病灶處存在牽拉、血視網膜屏障遭到破壞有關;其余各病灶均為Ⅰ型病灶。
我們對本例患者行多模式影像檢查。OCT可清晰顯示病灶細節及所在的視網膜層次。OCTA檢查提示瘤體內含血管成分,故FFA顯示病灶晚期熒光素滲漏;由于各病灶血管含量及通透性不一致,故熒光素滲漏情況存在差異。左眼視盤下方病灶較厚,對視網膜色素上皮形成遮擋,因此在FAF上呈現弱AF,其余各病灶均未見明顯異常AF改變。超廣角眼底彩色照相成像范圍廣,眼底各個病灶均可觀察到。IR可較清晰觀察到病灶,并與OCT實時對應,輔助OCT定位掃描。我們分析超廣角眼底彩色照相、IR及OCT之所以能夠較明顯地觀察到病灶的原因是,均為單一波長激光,反射后聚焦在同一點上,組織對其吸收較少,故可得到更清晰的圖像[3]。三者結合可以更全面細致地觀察視網膜星狀細胞錯構瘤各病灶,既利于臨床高效診斷及鑒別診斷,又便于對病灶進行長期觀察。
患者男,27歲。因視力下降1周來我院就診。既往有癲癇病史,目前藥物控制。右腎腫瘤切除手術后1年余,病理檢查結果提示錯構瘤。顱腦CT檢查,雙側側腦室旁、右側小腦半球多發鈣化,左側側腦室前角占位性病變。顏面部多個血管纖維瘤及耳后纖維斑塊(圖1)。雙側多根指甲根部纖維瘤。
 圖1
患者皮膚病損圖。1A. 面部纖維血管瘤(黃框);1B.耳后纖維斑塊(黃框)
圖1
患者皮膚病損圖。1A. 面部纖維血管瘤(黃框);1B.耳后纖維斑塊(黃框)
眼部檢查:右眼裸眼視力0.8,矯正視力1.0;左眼裸眼視力0.15,矯正不能提高。雙眼眼壓及眼前節檢查正常。眼底檢查,左眼視盤下方可見大小約1/2個視盤直徑(DD)的局限性黃白色隆起病灶,其周圍滲出性視網膜脫離。右眼眼底無異常。外院熒光素眼底血管造影(FFA)檢查,左眼早期視盤顳下方約1 DD大小的橢圓形弱熒光,周圍環繞不均勻強熒光,黃斑區廣泛彌漫弱熒光,視盤上方兩處1/4 DD大小、顳上血管弓處兩處1/2 DD大小橢圓形稍強熒光(圖2A);晚期各病灶熒光素滲漏明顯,邊界不清(圖2B)。右眼上方血管弓處1/2 DD大小病灶早期稍強熒光,晚期熒光素滲漏(圖2C)。吲哚青綠血管造影(ICGA)檢查,左眼早期視盤顳下弱熒光,周邊環繞強熒光環(圖2D);晚期病灶周圍熒光素滲漏,邊界不清(圖2E),其余FFA檢查可見的病灶在ICGA上未見明顯異常熒光。右眼早晚期均可見上方血管弓處片狀弱熒光(圖2F)。
 圖2
患者雙眼眼底血管造影像。2A. 左眼FFA早期,視盤顳下方約1 DD大小橢圓形弱熒光,周圍環繞不均勻強熒光(紅箭);2B. 左眼FFA晚期,視盤上方兩處1/4 DD大小病灶熒光素滲漏明顯(黃箭),視盤下方病灶熒光素滲漏邊界不清(紅箭);2C. 右眼FFA晚期,上方血管弓處可見熒光素滲漏(黃箭);2D. 左眼ICGA早期,視盤顳下早期弱熒光病灶,周邊繞以強熒光環(紅箭);2E. 左眼ICGA晚期,視盤下方病灶周圍熒光素滲漏,邊界不清(紅箭),黃斑區強弱熒光混雜(綠箭);2F. 右眼ICGA晚期,上方血管弓處片狀弱熒光(黃箭)
圖2
患者雙眼眼底血管造影像。2A. 左眼FFA早期,視盤顳下方約1 DD大小橢圓形弱熒光,周圍環繞不均勻強熒光(紅箭);2B. 左眼FFA晚期,視盤上方兩處1/4 DD大小病灶熒光素滲漏明顯(黃箭),視盤下方病灶熒光素滲漏邊界不清(紅箭);2C. 右眼FFA晚期,上方血管弓處可見熒光素滲漏(黃箭);2D. 左眼ICGA早期,視盤顳下早期弱熒光病灶,周邊繞以強熒光環(紅箭);2E. 左眼ICGA晚期,視盤下方病灶周圍熒光素滲漏,邊界不清(紅箭),黃斑區強弱熒光混雜(綠箭);2F. 右眼ICGA晚期,上方血管弓處片狀弱熒光(黃箭)
眼底自身熒光(FAF)檢查,左眼視盤顳下約1 DD大小的弱自身熒光(AF),黃斑區呈強AF,范圍約3 DD,鼻側萎縮灶弱AF伴強AF環繞,隱約可見幾處片狀稍強AF(圖3A)。右眼中周部視網膜數處強AF團塊(圖3B)。超廣角眼底彩色照相檢查,左眼視盤顳下1 DD大小團塊狀黃白色病灶,病灶周邊可見血管紆曲;與FFA上病灶對應區域可見數處散在小片狀淡黃色半透明病灶,病灶遮蓋部位視網膜血管稍模糊,黃斑區可見圓形滲出性視網膜脫離區域(圖3C)。右眼上方血管弓處及鼻側周邊及上方周邊可見與左眼相同表現的病灶。
 圖3
患者雙眼FAF像及左眼超廣角彩色眼底像。3A.左眼FAF像,黃斑區強熒光(綠箭),顳下病灶弱熒光(紅箭),鼻側萎縮病灶弱熒光伴強熒光環繞(藍箭),隱約可見幾處片狀稍強AF(黃箭);3B.右眼FAF像,中周部視網膜數處強AF團塊(黃箭);3C.左眼超廣角彩色眼底像,視盤顳下可見1 DD大小團塊狀黃白色病灶,病灶周邊部分可見紆曲血管爬行(紅箭),與FFA上病灶對應區域可見數處散在小片狀淡黃色半透明病灶(黃箭),病灶遮蓋部位視網膜血管稍模糊,黃斑區可見圓形滲出性視網膜脫離區域(綠箭),鼻上方可見脫色素斑塊(藍箭)
圖3
患者雙眼FAF像及左眼超廣角彩色眼底像。3A.左眼FAF像,黃斑區強熒光(綠箭),顳下病灶弱熒光(紅箭),鼻側萎縮病灶弱熒光伴強熒光環繞(藍箭),隱約可見幾處片狀稍強AF(黃箭);3B.右眼FAF像,中周部視網膜數處強AF團塊(黃箭);3C.左眼超廣角彩色眼底像,視盤顳下可見1 DD大小團塊狀黃白色病灶,病灶周邊部分可見紆曲血管爬行(紅箭),與FFA上病灶對應區域可見數處散在小片狀淡黃色半透明病灶(黃箭),病灶遮蓋部位視網膜血管稍模糊,黃斑區可見圓形滲出性視網膜脫離區域(綠箭),鼻上方可見脫色素斑塊(藍箭)
 圖4
患者左眼IR及OCTA像。 4A.IR像,視盤上方可見兩處類橢圓形病灶(黃箭);4B.IR像,視盤下方大病灶隆起,結構紊亂(紅箭);4C.OCTA像,與圖4A對應病灶處未見明顯異常;4D.OCTA像,與圖4B對應病灶處周邊部分可見血流信號(紅箭)
圖4
患者左眼IR及OCTA像。 4A.IR像,視盤上方可見兩處類橢圓形病灶(黃箭);4B.IR像,視盤下方大病灶隆起,結構紊亂(紅箭);4C.OCTA像,與圖4A對應病灶處未見明顯異常;4D.OCTA像,與圖4B對應病灶處周邊部分可見血流信號(紅箭)
紅外眼底成像(IR)檢查,左眼視盤下方隆起病灶,結構紊亂,視盤上方可見兩處類橢圓形病灶(圖4A,4B)。光相干斷層掃描(OCT)血管成像(OCTA)檢查,左眼視盤下方病灶周邊部分可見血流,其余小病灶未見明顯異常(圖4,4D)。結合病史及輔助檢查,診斷為結節性硬化并發視網膜星形細胞錯構瘤。OCT檢查,左眼視盤下方視網膜光帶呈圓頂狀隆起,光帶增寬且反射增強,病灶內呈蟲蝕狀,各層結構不清,周圍視網膜層間水腫伴神經上皮脫離,其余各病灶對應區域OCT斷面上視網膜內層光帶增厚隆起,反射增強(圖5)。
 圖5
患者左眼OCT像。5A.與圖4A對應病灶處視網膜內層光帶增厚隆起,反射增強(黃箭);5B.與圖4B對應病灶處可見隆起,結構紊亂
圖5
患者左眼OCT像。5A.與圖4A對應病灶處視網膜內層光帶增厚隆起,反射增強(黃箭);5B.與圖4B對應病灶處可見隆起,結構紊亂
討論 結節性硬化病是一種少見的以皮膚、腦、腎、眼等多系統錯構瘤為特征的綜合征[1]。本例患者存在皮膚纖維斑塊,面部纖維血管瘤、指甲纖維瘤、腎臟錯構瘤、視網膜錯構瘤等多項主要特征。說明其結節性硬化病診斷成立[1]。視網膜星狀細胞錯構瘤是結節性硬化病的常見眼部病變,多表現為多灶性和雙側性[2]。根據形態學分型,視網膜星狀細胞錯構瘤可分為小的半透明平滑病灶(Ⅰ型)、大的鈣化結節病灶(Ⅱ型)和兩種病灶混合存在(Ⅲ型)3種類型[3]。本例患者Ⅰ型、Ⅲ型病灶并存。左眼視盤下方的大病灶為Ⅲ型病灶,病灶周圍并發滲出性視網膜脫離及視網膜層間水腫,這可能與病灶處存在牽拉、血視網膜屏障遭到破壞有關;其余各病灶均為Ⅰ型病灶。
我們對本例患者行多模式影像檢查。OCT可清晰顯示病灶細節及所在的視網膜層次。OCTA檢查提示瘤體內含血管成分,故FFA顯示病灶晚期熒光素滲漏;由于各病灶血管含量及通透性不一致,故熒光素滲漏情況存在差異。左眼視盤下方病灶較厚,對視網膜色素上皮形成遮擋,因此在FAF上呈現弱AF,其余各病灶均未見明顯異常AF改變。超廣角眼底彩色照相成像范圍廣,眼底各個病灶均可觀察到。IR可較清晰觀察到病灶,并與OCT實時對應,輔助OCT定位掃描。我們分析超廣角眼底彩色照相、IR及OCT之所以能夠較明顯地觀察到病灶的原因是,均為單一波長激光,反射后聚焦在同一點上,組織對其吸收較少,故可得到更清晰的圖像[3]。三者結合可以更全面細致地觀察視網膜星狀細胞錯構瘤各病灶,既利于臨床高效診斷及鑒別診斷,又便于對病灶進行長期觀察。