引用本文: 毛劍波, 勞吉夢, 沈麗君, 褚夢琪, 方冬. 嬰兒先天性視神經缺損合并脈絡膜缺損光相干斷層掃描檢查一例. 中華眼底病雜志, 2017, 33(5): 546-547. doi: 10.3760/cma.j.issn.1005-1015.2017.05.030 復制
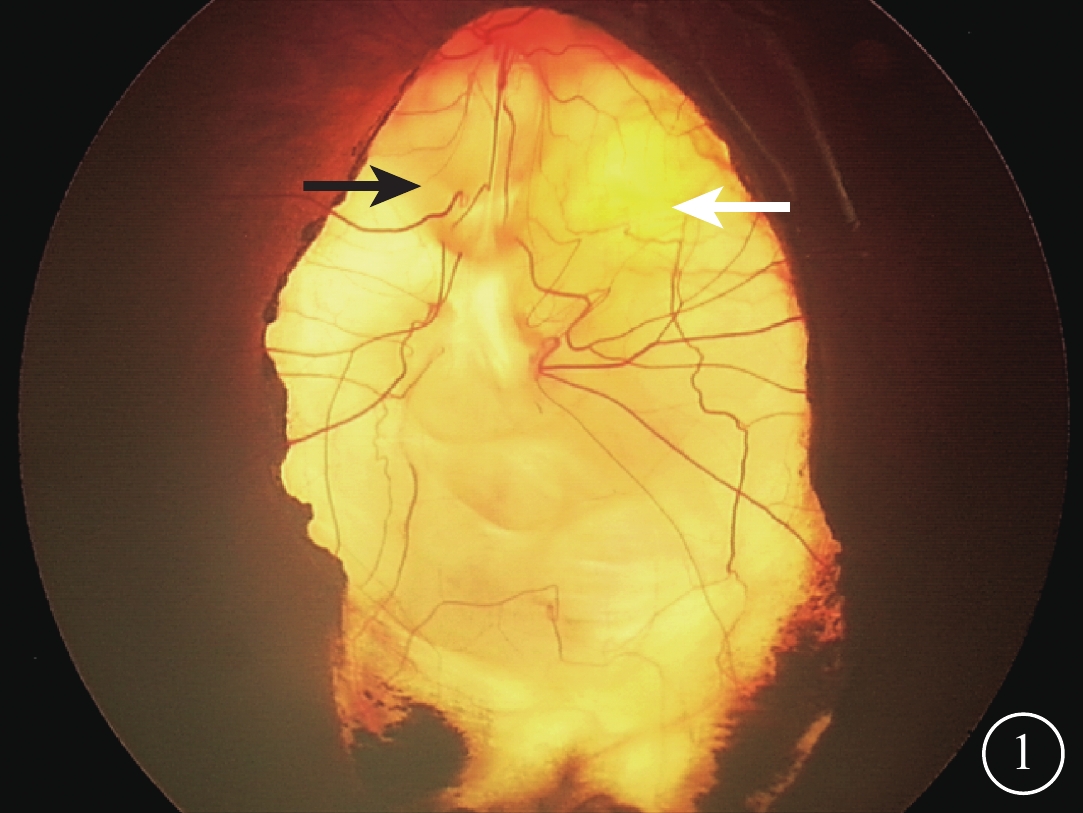
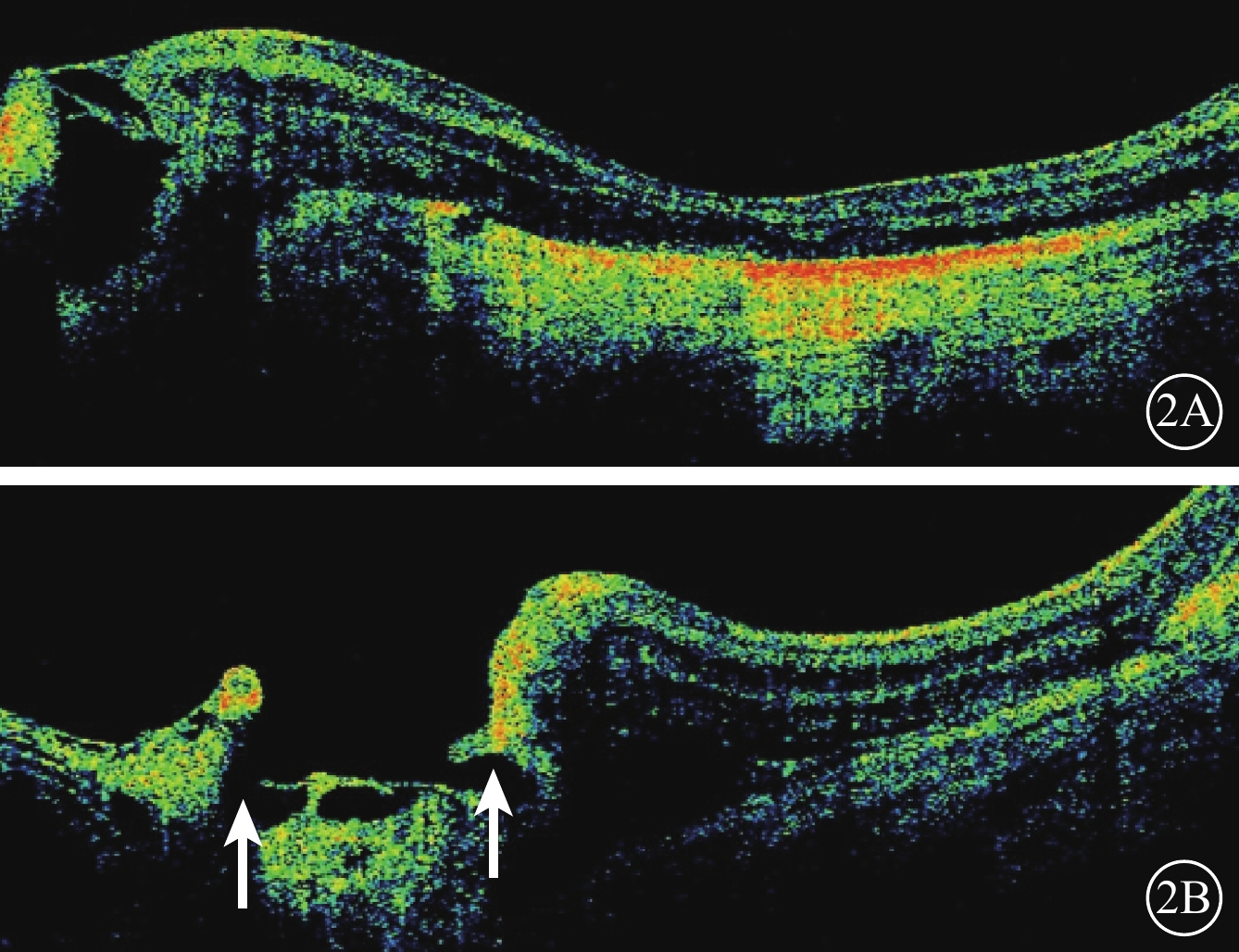
患兒女,6個月。因家長發現左眼斜視2周到我院就診。患兒為第二胎,足月順產,出生體重3600 g。其姐姐身體健康。患兒母親否認孕期疾病及服藥史,否認接觸放射線史。父母非近親結婚,家族中無類似發病者。全身檢查未見異常。眼部檢查:睫狀肌麻痹下檢影驗光,右眼+1.50 DS/+2.00 DC×90,左眼+4.00 DS。右眼眼壓10.0 mmHg(1 mmHg=0.133 kPa),左眼眼壓12.0 mmHg。右眼眼位正,左眼內斜10°。雙眼眼球運動無受限,眼球無震顫。雙眼結膜無充血,角膜透明。右眼瞳孔圓,直接、間接對光反射存在;左眼瞳孔呈豎橢圓狀,直接、間接對光反射遲鈍。左眼瞳孔5~8點時鐘位范圍內虹膜缺損,散瞳后可見晶狀體邊緣。雙眼晶狀體透明,玻璃體透明。第三代廣角數碼視網膜成像系統(RetCam)檢查,右眼視盤顏色淡紅,杯盤比約為0.3,視網膜平復,黃斑中心凹反光不明顯;左眼視盤發育不全,形態不規則,黃斑區形態消失,視盤顳側視網膜見黃色改變,視盤5~8點時鐘位范圍內豎橢圓狀脈絡膜缺損,缺損區與正常視網膜邊界清楚,呈黃白色改變,血管走行不規則,累及大部分黃斑以及視盤(圖1)。采用美國Optovue公司的iVue光相干斷層掃描(OCT)儀進行OCT檢查,右眼黃斑區及中心凹結構基本正常,橢圓體帶及外界膜結構完整。左眼視網膜厚薄不均,視網膜層間結構紊亂,近視盤區神經纖維層明顯變薄;黃斑中心凹見部分多層次劈裂,橢圓體帶及外界膜結構消失,視網膜下中強反射物質,視網膜色素上皮(RPE)層及脈絡膜層基本消失,透見后部鞏膜層(圖2A);視盤底部形態不規則,結構不完整,呈囊腔樣改變(圖2B)。診斷:左眼先天性視神經缺損合并脈絡膜缺損。
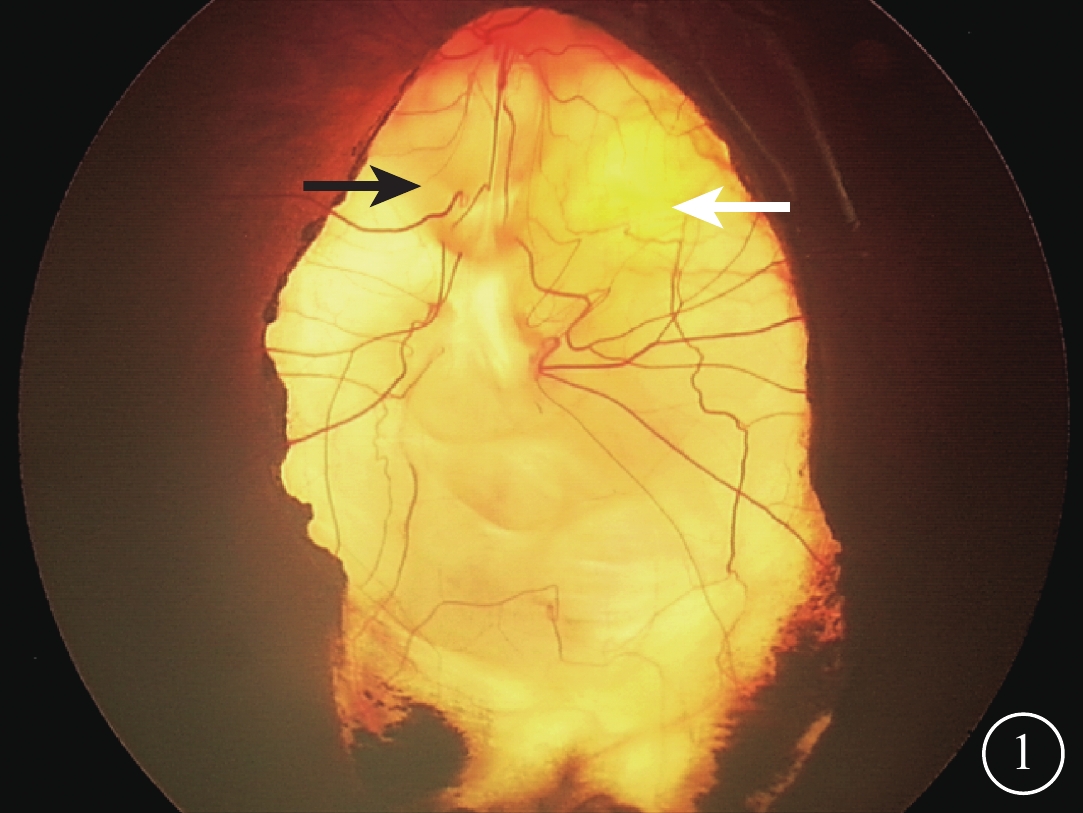 圖1
左眼彩色眼底像。視盤形態不規則(黑箭);黃斑區形態消失,視盤顳側視網膜見黃色改變(白箭)
圖1
左眼彩色眼底像。視盤形態不規則(黑箭);黃斑區形態消失,視盤顳側視網膜見黃色改變(白箭)
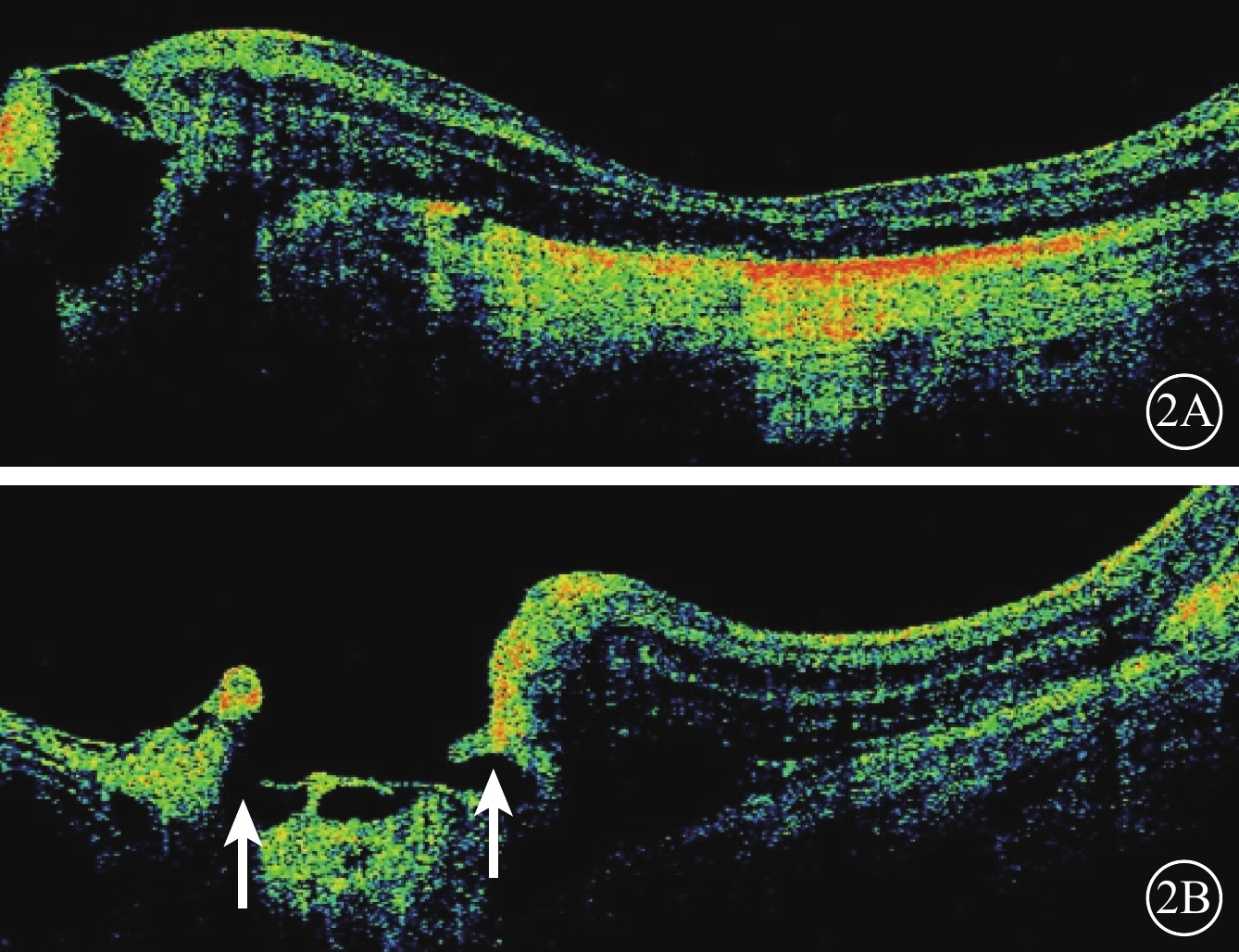 圖2
左眼OCT像。2A. 視網膜層間結構紊亂,黃斑中心凹見部分劈裂,RPE層及脈絡膜層基本消失,透見后部鞏膜層;2B. 視盤底部形態不規則,結構不完整,呈囊腔樣改變(白箭)
圖2
左眼OCT像。2A. 視網膜層間結構紊亂,黃斑中心凹見部分劈裂,RPE層及脈絡膜層基本消失,透見后部鞏膜層;2B. 視盤底部形態不規則,結構不完整,呈囊腔樣改變(白箭)
討論 隨著RetCam的普及,嬰幼兒發生先天性脈絡膜缺損的病例多有報道[1, 2]。但由于嬰幼兒無法配合常規OCT檢查,故聯合OCT檢查的嬰幼兒病例報道較少。iVue OCT儀能在患者臥位時拍攝,可應用于玻璃體手術中及嬰幼兒的拍攝[3]。研究表明,40%的脈絡膜缺損將發展成視網膜脫離[4]。成人脈絡膜缺損并發視網膜脫離因其視力下降,容易早期確診,早期治療;但嬰幼兒不易被發現。OCT檢查一方面有助于了解患兒先天性脈絡膜缺損的解剖結構,另一方面有助于判斷患兒是否存在視網膜脫離[4]。本例患兒通過RetCam檢查發現左眼先天性視盤缺損、脈絡膜缺損及虹膜缺損。為了進一步了解眼底的解剖結構并評估病情,我們采用iVue OCT儀對其進行了OCT檢查,證實視盤結構不全且存在囊腔樣改變;近視盤區神經纖維層缺失,缺失區存在脈絡膜缺損并能透見鞏膜,進一步證實視神經缺損。此外,本例患兒左眼視網膜存在多層次的劈裂、RPE層缺失等。這些OCT表現可預測患兒視力嚴重受損。而視網膜劈裂可能會增加視網膜脫離的風險。盡管目前OCT檢查未發現視網膜脫離,但仍然建議每半年至1年隨訪進行OCT檢查,如發現視網膜脫離則及時干預。
患兒女,6個月。因家長發現左眼斜視2周到我院就診。患兒為第二胎,足月順產,出生體重3600 g。其姐姐身體健康。患兒母親否認孕期疾病及服藥史,否認接觸放射線史。父母非近親結婚,家族中無類似發病者。全身檢查未見異常。眼部檢查:睫狀肌麻痹下檢影驗光,右眼+1.50 DS/+2.00 DC×90,左眼+4.00 DS。右眼眼壓10.0 mmHg(1 mmHg=0.133 kPa),左眼眼壓12.0 mmHg。右眼眼位正,左眼內斜10°。雙眼眼球運動無受限,眼球無震顫。雙眼結膜無充血,角膜透明。右眼瞳孔圓,直接、間接對光反射存在;左眼瞳孔呈豎橢圓狀,直接、間接對光反射遲鈍。左眼瞳孔5~8點時鐘位范圍內虹膜缺損,散瞳后可見晶狀體邊緣。雙眼晶狀體透明,玻璃體透明。第三代廣角數碼視網膜成像系統(RetCam)檢查,右眼視盤顏色淡紅,杯盤比約為0.3,視網膜平復,黃斑中心凹反光不明顯;左眼視盤發育不全,形態不規則,黃斑區形態消失,視盤顳側視網膜見黃色改變,視盤5~8點時鐘位范圍內豎橢圓狀脈絡膜缺損,缺損區與正常視網膜邊界清楚,呈黃白色改變,血管走行不規則,累及大部分黃斑以及視盤(圖1)。采用美國Optovue公司的iVue光相干斷層掃描(OCT)儀進行OCT檢查,右眼黃斑區及中心凹結構基本正常,橢圓體帶及外界膜結構完整。左眼視網膜厚薄不均,視網膜層間結構紊亂,近視盤區神經纖維層明顯變薄;黃斑中心凹見部分多層次劈裂,橢圓體帶及外界膜結構消失,視網膜下中強反射物質,視網膜色素上皮(RPE)層及脈絡膜層基本消失,透見后部鞏膜層(圖2A);視盤底部形態不規則,結構不完整,呈囊腔樣改變(圖2B)。診斷:左眼先天性視神經缺損合并脈絡膜缺損。
 圖1
左眼彩色眼底像。視盤形態不規則(黑箭);黃斑區形態消失,視盤顳側視網膜見黃色改變(白箭)
圖1
左眼彩色眼底像。視盤形態不規則(黑箭);黃斑區形態消失,視盤顳側視網膜見黃色改變(白箭)
 圖2
左眼OCT像。2A. 視網膜層間結構紊亂,黃斑中心凹見部分劈裂,RPE層及脈絡膜層基本消失,透見后部鞏膜層;2B. 視盤底部形態不規則,結構不完整,呈囊腔樣改變(白箭)
圖2
左眼OCT像。2A. 視網膜層間結構紊亂,黃斑中心凹見部分劈裂,RPE層及脈絡膜層基本消失,透見后部鞏膜層;2B. 視盤底部形態不規則,結構不完整,呈囊腔樣改變(白箭)
討論 隨著RetCam的普及,嬰幼兒發生先天性脈絡膜缺損的病例多有報道[1, 2]。但由于嬰幼兒無法配合常規OCT檢查,故聯合OCT檢查的嬰幼兒病例報道較少。iVue OCT儀能在患者臥位時拍攝,可應用于玻璃體手術中及嬰幼兒的拍攝[3]。研究表明,40%的脈絡膜缺損將發展成視網膜脫離[4]。成人脈絡膜缺損并發視網膜脫離因其視力下降,容易早期確診,早期治療;但嬰幼兒不易被發現。OCT檢查一方面有助于了解患兒先天性脈絡膜缺損的解剖結構,另一方面有助于判斷患兒是否存在視網膜脫離[4]。本例患兒通過RetCam檢查發現左眼先天性視盤缺損、脈絡膜缺損及虹膜缺損。為了進一步了解眼底的解剖結構并評估病情,我們采用iVue OCT儀對其進行了OCT檢查,證實視盤結構不全且存在囊腔樣改變;近視盤區神經纖維層缺失,缺失區存在脈絡膜缺損并能透見鞏膜,進一步證實視神經缺損。此外,本例患兒左眼視網膜存在多層次的劈裂、RPE層缺失等。這些OCT表現可預測患兒視力嚴重受損。而視網膜劈裂可能會增加視網膜脫離的風險。盡管目前OCT檢查未發現視網膜脫離,但仍然建議每半年至1年隨訪進行OCT檢查,如發現視網膜脫離則及時干預。