引用本文: 王旭倩, 鐘勇, 馬瑾, 汪宇涵, 李略, 張夏. 非動脈炎性前部缺血性視神經病變患眼脈絡膜厚度觀察. 中華眼底病雜志, 2017, 33(5): 458-461. doi: 10.3760/cma.j.issn.1005-1015.2017.05.005 復制
非動脈炎性前部缺血性視神經病變(NAION)病因是供應視盤的睫狀后短動脈分支發生急性血供障礙而導致視盤缺血缺氧改變。睫狀后短動脈從富含血管的脈絡膜層中通過,因此脈絡膜結構變化或許與視盤血液供應存在一定關系。近年已有NAION與脈絡膜厚度相關性的研究報道,但所有研究均沒有對同一患眼治療前后脈絡膜厚度變化進行觀察分析,并且所得結果也非一致[1-6]。為了解治療前后NAION患眼脈絡膜厚度的變化及脈絡膜厚度與視力的關系,我們采用頻域光相干斷層掃描(OCT)增強深部成像(EDI)技術測量了一組病程<30 d的NAION患者的視盤旁脈絡膜厚度(pCT)和黃斑中心凹下脈絡膜厚度(SFCT);同時對脈絡膜厚度與視力的相關性進行了分析。旨在初步揭示脈絡膜厚度與NAION可能的潛在聯系。現將結果報道如下。
1 對象和方法
回顧性病例研究。2015年6月至2017年6月在北京協和醫院檢查確診的NAION患者19例(病例組)20只眼納入研究。其中,男性12例,女性7例。平均年齡53歲。病程<30 d,平均病程(19.4±10.0)d。未口服糖皮質激素、靜脈擴張血管藥物治療。患者均符合NAION診斷標準[7]:突發單眼無痛性視力下降,伴或不伴出血的視盤水腫,視野缺損,視盤水腫6~8周內消退;紅細胞沉降率、C反應蛋白正常。排除引起視盤水腫的其他病因;眼軸長度(AL)>25 mm且<22 mm;等效球鏡>+2.0 D或<?3.0 D,等效柱鏡>+2.0 D或<?2.0 D;既往患有青光眼、糖尿病視網膜病變、老年性黃斑變性等其他眼部疾病者;患有腦梗死、垂體腫瘤等可影響視功能的全身系統性疾病者。
所有受檢眼均行最佳矯正視力(BCVA)、醫學驗光、裂隙燈顯微鏡、間接檢眼鏡、眼壓、視野、頻域OCT檢查以及AL測量。BCVA記錄時轉換為最小分辨角對數(logMAR)視力。將病例組患者的患眼和對側眼分別設為A、B組,分別為19例20只眼和18例18只眼。選取同期年齡、性別、眼壓、AL匹配且無眼部及全身系統性疾病的正常人20名20只眼作為對照組(C組)。A組19例20只眼中,男性12例13只眼,占患眼的65.0%;女性7例7只眼,占患眼的35.0%。平均年齡(52.70±8.70)歲。B組18例18只眼中,男性11例11只眼,占受檢眼的61.1%;女性7例7只眼,占受檢眼的38.9%。平均年齡(53.57±7.60)歲。C組20名20只眼中,男性12名12只眼,占受檢眼的60.0%;女性8名8只眼,占受檢眼的40.0%。平均年齡(56.90±6.20)歲。A、B組與C組受檢者平均年齡(t=1.58)、性別構成比比較(χ2=0.107),差異均無統計學意義(P=0.124、0.744);受檢眼平均AL(t=0.902、0.971)、眼壓(t=0.148、0.283)比較,差異無統計學意義(AL:P=0.373、0.338;眼壓:P=0.883、0.779)(表1)。
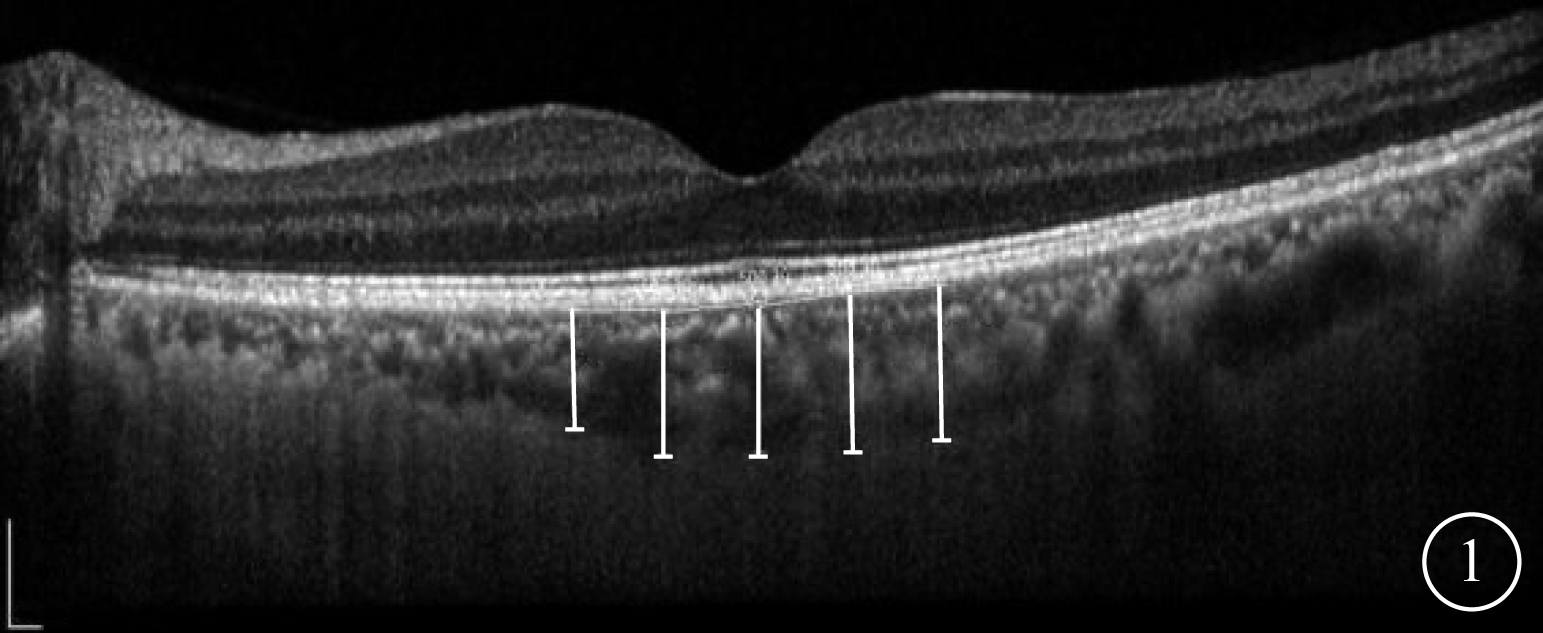
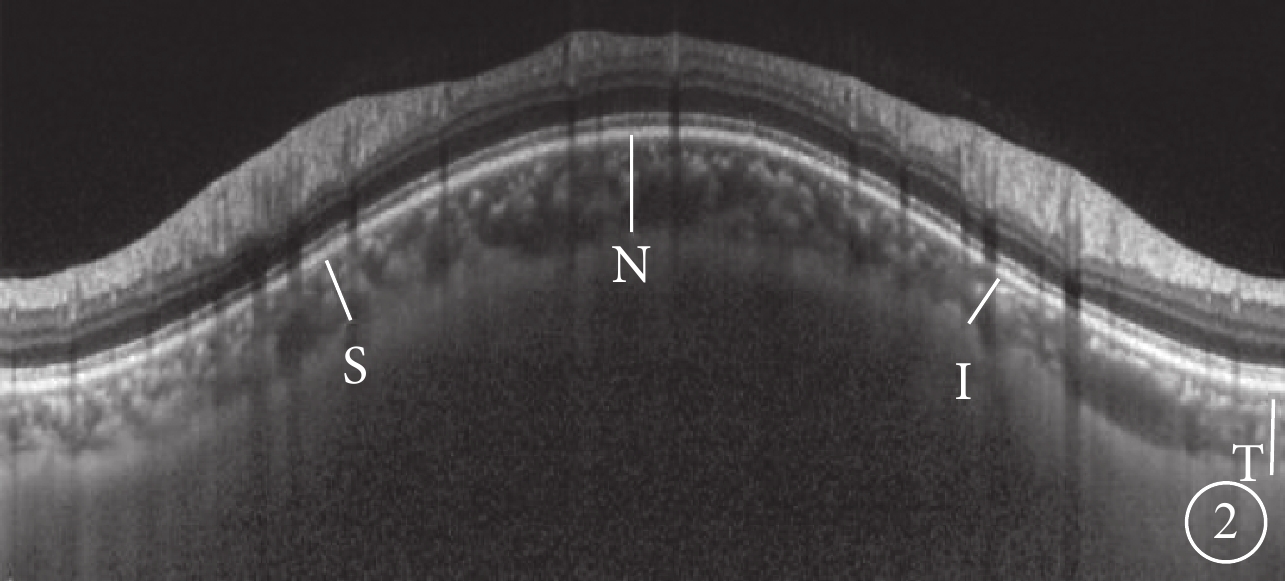
采用德國Heidelberg公司頻域OCT儀的EDI技術對黃斑進行以中心凹為中心,范圍30°,直徑10 mm的6徑線放射狀掃描,測量SFCT;對視盤進行直徑為8 mm的環形掃描,測量pCT。SFCT定義為OCT圖像中Bruch膜強反射帶至鞏膜內表面強反射帶之間的垂直距離。測量選取黃斑中心凹下及中心凹鼻側(N)500、1000 μm和顳側(T)500、1000 μm 5個點(圖1),手動測量3次取平均值。pCT測量方法為選取視盤上方(S)、下方(I)、T、N 4個點(圖2),測量3次取平均值。每次操作及測量均由同一經驗豐富的臨床醫師完成。檢查及測量的可靠性既往研究已進行驗證[8]。病例組患者初次就診行OCT檢查后給予靜脈擴張血管藥物及營養神經治療;4例嚴重視盤水腫的患者給予口服糖皮質激素治療。治療后1、3個月后再次行頻域OCT檢查,測量SFCT、pCT,方法同初診。分析初診時logMAR BCVA與脈絡膜厚度的相關性;觀察初診與治療后1、3個月SFCT、pCT變化情況。
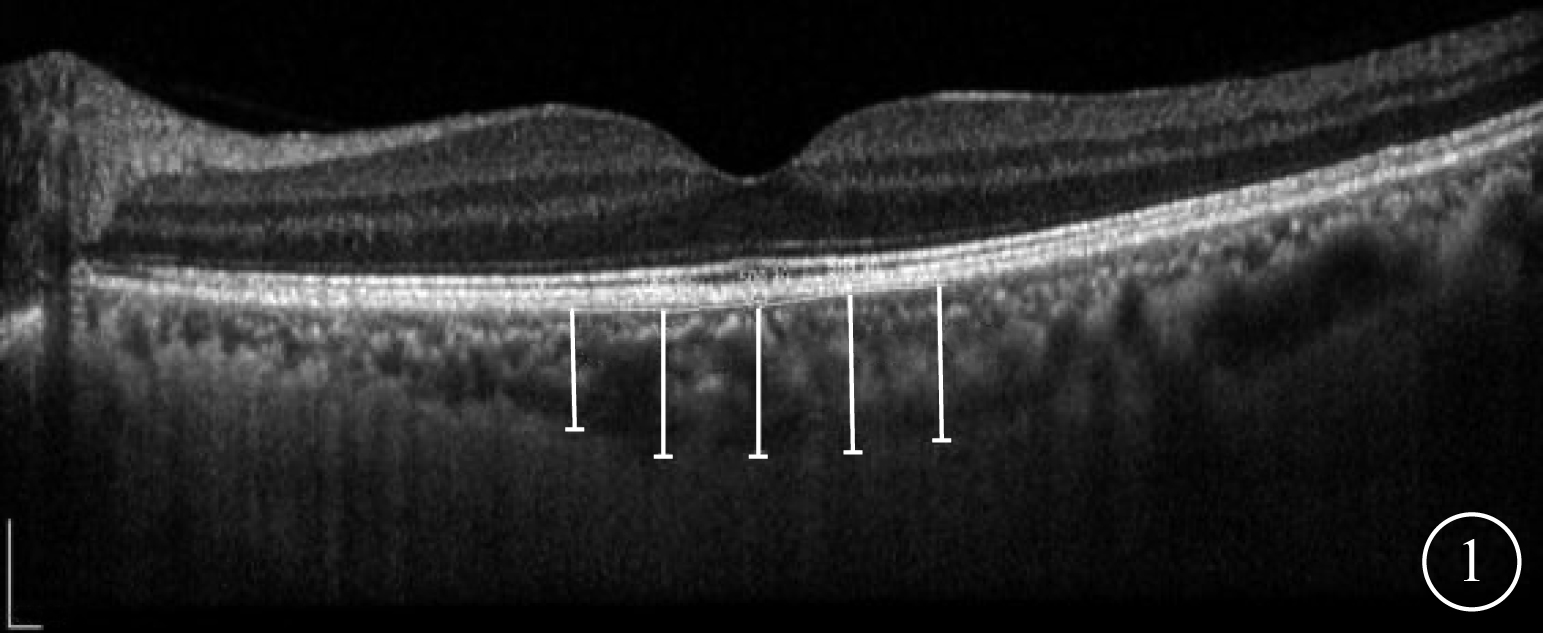 圖1
SFCT測量示意圖。黃斑中心凹下及中心凹N 500、1000 μm和T 500、1000 μm 5個點Bruch膜至鞏膜內表面強反射信號垂直距離(白線)
圖1
SFCT測量示意圖。黃斑中心凹下及中心凹N 500、1000 μm和T 500、1000 μm 5個點Bruch膜至鞏膜內表面強反射信號垂直距離(白線)
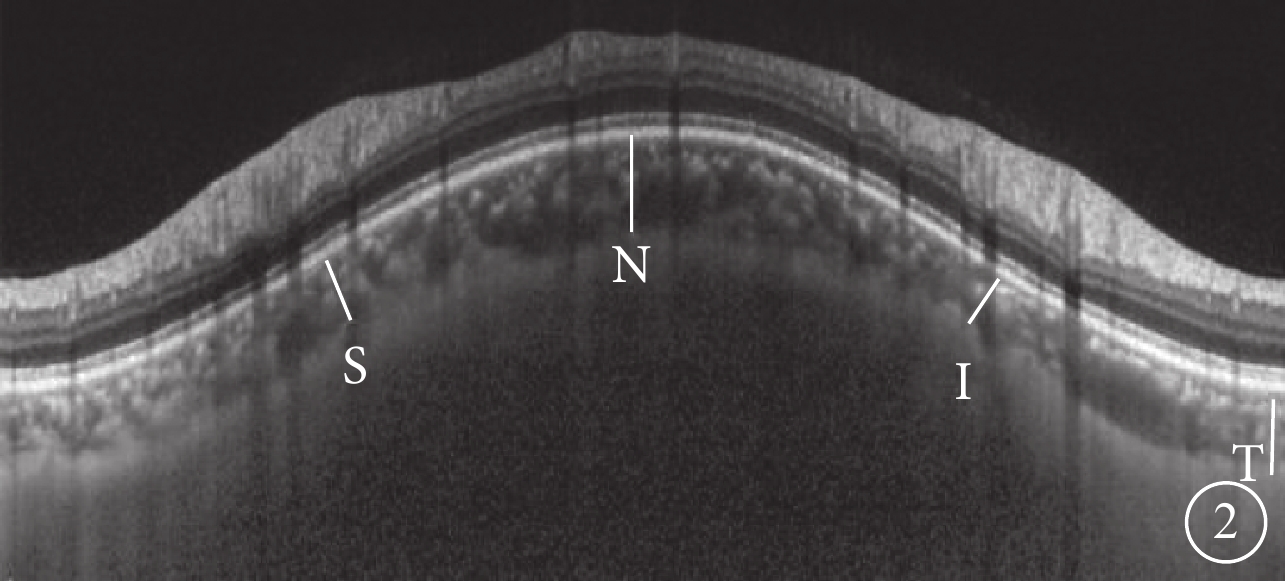 圖2
pCT測量示意圖。視盤S、I、T、N 4個點Bruch膜至鞏膜內表面強反射信號垂直距離(白線)
圖2
pCT測量示意圖。視盤S、I、T、N 4個點Bruch膜至鞏膜內表面強反射信號垂直距離(白線)
采用SSPS17.0統計軟件行統計學分析處理。計量資料以均數±標準差(
 )表示。3組受檢者之間平均年齡、AL比較采用獨立樣本t檢驗,性別構成比比較采用χ2檢驗。組間脈絡膜厚度比較采用獨立樣本t檢驗;患眼治療前后脈絡膜厚度比較采用配對t檢驗。A組患眼logMAR BCVA與SFCT、pCT相關性行一元線性回歸分析。以α=0.05為校驗水準。P<0.05為差異有統計學意義。
)表示。3組受檢者之間平均年齡、AL比較采用獨立樣本t檢驗,性別構成比比較采用χ2檢驗。組間脈絡膜厚度比較采用獨立樣本t檢驗;患眼治療前后脈絡膜厚度比較采用配對t檢驗。A組患眼logMAR BCVA與SFCT、pCT相關性行一元線性回歸分析。以α=0.05為校驗水準。P<0.05為差異有統計學意義。
2 結果
初診時,A組患眼平均SFCT、pCT較C組受檢眼均顯著增厚,差異有統計學意義(t=2.957、2.844,P= 0.006、0.009)。B、C組受檢眼平均SFCT、pCT比較,差異無統計學意義(t=2.019、2.024,P=0.053、0.057)(表2)。A組患眼平均logMAR BCVA 為0.36±0.40。一元線性回歸分析結果顯示,logMAR BCVA與SFCT、pCT擬合程度極低(R2=0.064、0.074)且無相關性(F=0.161、0.033,P=0.695、0.859)。
治療后1個月,A組患眼平均SFCT、pCT分別為(320.0±78.0)、(179.0±79.0)μm。與初診時平均SFCT(t=2.080)、pCT(t=0.184)比較,差異均無統計學意義(P=0.064、0.858)。與C組受檢眼比較,SFCT仍顯著增厚,差異有統計學意義(t=2.803,P=0.009);pCT降低,差異無統計學意義(t=1.871,P=0.084)。
治療后3 個月,A組20只眼中接受隨訪的12只眼平均SFCT、pCT分別為(286.4±71.8)、(151.8±37.5)μm。與初診時平均SFCT(t=0.787)、pCT(t=0.995)比較,差異無統計學意義(P=0.459、0.331)。與C組受檢眼平均SFCT、pCT比較,差異均無統計學意義(t=1.223、1.105,P=0.236、0.282)。
3 討論
NAION病因主要是視盤小血管無灌注或低灌注所致[7]。視盤血液供應來源于走行在脈絡膜中的睫狀后短動脈分支,因此脈絡膜結構變化或許與視盤血液供應存在一定關系。既往研究發現,SFCT增厚與多種視網膜疾病的發生、發展有著密切關系[9-13];但目前對于NAION患眼脈絡膜厚度研究相對較少且所得結論并非一致。部分學者研究結果顯示,NAION患眼脈絡膜厚度較正常眼降低[2, 3, 6],而Gonul等[4]的研究結果則發現SFCT與NAION無相關性。Fard等[1]、Nagia等[5]研究結果顯示NAION患眼pCT較對照組明顯增厚。本研究對病程<30 d的NAION患眼SFCT及pCT特點進行了分析,并比較了治療后1、3個月脈絡膜厚度的變化。結果顯示,治療1個月后A組患眼pCT與C組受檢眼比較,差異雖無統計學意義但其P值接近0.05,提示該結果可能是由于樣本量小所致。治療1個月后,A組患眼SFCT、pCT仍較C組受檢眼增厚,但3個月時下降到接近正常水平。這一結果與Fard等[1]、Nagia等[5]研究結果一致。分析其原因可能與以下三方面有關:(1)入選患者的發病時間可能與脈絡膜厚度相關。Nagia等[5]納入觀察患者的病程為6周以上,而García-Basterra等[2, 3]納入觀察的患者為病程3個月及視盤水腫完全消退的慢性期,入選患者病程可能是脈絡膜厚度的影響因素之一。(2)相關文獻中NAION患眼樣本量均較少,為20~30例,也影響了結果的可靠性,本研究也存在相同問題,需要進一步擴大樣本量進行驗證。(3)各研究中心的治療方法不同,NAION缺乏統一有效的治療方法[14],文獻均未闡明其治療方案,也可能影響患者脈絡膜厚度的改變。
NAION急性期患眼脈絡膜厚度增厚考慮可能與急性缺血至炎性介質釋放、血管擴張有關。治療后患眼血液供應改善,炎癥逐漸減輕,脈絡膜厚度亦逐漸下降。有文獻報道,NAION患者大劑量靜脈糖皮質激素沖擊治療后視盤水腫、視力、視野均獲得改善[15]。提示NAION發病可能的炎癥因素,為NAION初期抗炎治療提供了依據。本研究中B、C組受檢眼脈絡膜厚度比較差異無統計學意義,但P值接近0.05,說明NAION患者對側眼脈絡膜厚度也可能存在增厚。P值未達顯著水平可能與樣本量過少有關,有待于進一步擴大樣本量結果加以驗證。
本研究存在以下不足。首先,各組樣本量較少。其次,脈絡膜厚度變化受多種因素影響,在A組與C組的匹配中應進一步細化患者吸煙史、飲酒史及血壓、糖化血紅蛋白等指標,并固定檢查時間[16, 17]。第三,觀察時間較短,初診及治療1個月后,患者視盤可能仍處于水腫期,兩組數據比較接近;3個月后視盤水腫消退,但未到疾病的終末階段,需進一步隨診觀察脈絡膜變化情況。
非動脈炎性前部缺血性視神經病變(NAION)病因是供應視盤的睫狀后短動脈分支發生急性血供障礙而導致視盤缺血缺氧改變。睫狀后短動脈從富含血管的脈絡膜層中通過,因此脈絡膜結構變化或許與視盤血液供應存在一定關系。近年已有NAION與脈絡膜厚度相關性的研究報道,但所有研究均沒有對同一患眼治療前后脈絡膜厚度變化進行觀察分析,并且所得結果也非一致[1-6]。為了解治療前后NAION患眼脈絡膜厚度的變化及脈絡膜厚度與視力的關系,我們采用頻域光相干斷層掃描(OCT)增強深部成像(EDI)技術測量了一組病程<30 d的NAION患者的視盤旁脈絡膜厚度(pCT)和黃斑中心凹下脈絡膜厚度(SFCT);同時對脈絡膜厚度與視力的相關性進行了分析。旨在初步揭示脈絡膜厚度與NAION可能的潛在聯系。現將結果報道如下。
1 對象和方法
回顧性病例研究。2015年6月至2017年6月在北京協和醫院檢查確診的NAION患者19例(病例組)20只眼納入研究。其中,男性12例,女性7例。平均年齡53歲。病程<30 d,平均病程(19.4±10.0)d。未口服糖皮質激素、靜脈擴張血管藥物治療。患者均符合NAION診斷標準[7]:突發單眼無痛性視力下降,伴或不伴出血的視盤水腫,視野缺損,視盤水腫6~8周內消退;紅細胞沉降率、C反應蛋白正常。排除引起視盤水腫的其他病因;眼軸長度(AL)>25 mm且<22 mm;等效球鏡>+2.0 D或<?3.0 D,等效柱鏡>+2.0 D或<?2.0 D;既往患有青光眼、糖尿病視網膜病變、老年性黃斑變性等其他眼部疾病者;患有腦梗死、垂體腫瘤等可影響視功能的全身系統性疾病者。
所有受檢眼均行最佳矯正視力(BCVA)、醫學驗光、裂隙燈顯微鏡、間接檢眼鏡、眼壓、視野、頻域OCT檢查以及AL測量。BCVA記錄時轉換為最小分辨角對數(logMAR)視力。將病例組患者的患眼和對側眼分別設為A、B組,分別為19例20只眼和18例18只眼。選取同期年齡、性別、眼壓、AL匹配且無眼部及全身系統性疾病的正常人20名20只眼作為對照組(C組)。A組19例20只眼中,男性12例13只眼,占患眼的65.0%;女性7例7只眼,占患眼的35.0%。平均年齡(52.70±8.70)歲。B組18例18只眼中,男性11例11只眼,占受檢眼的61.1%;女性7例7只眼,占受檢眼的38.9%。平均年齡(53.57±7.60)歲。C組20名20只眼中,男性12名12只眼,占受檢眼的60.0%;女性8名8只眼,占受檢眼的40.0%。平均年齡(56.90±6.20)歲。A、B組與C組受檢者平均年齡(t=1.58)、性別構成比比較(χ2=0.107),差異均無統計學意義(P=0.124、0.744);受檢眼平均AL(t=0.902、0.971)、眼壓(t=0.148、0.283)比較,差異無統計學意義(AL:P=0.373、0.338;眼壓:P=0.883、0.779)(表1)。
采用德國Heidelberg公司頻域OCT儀的EDI技術對黃斑進行以中心凹為中心,范圍30°,直徑10 mm的6徑線放射狀掃描,測量SFCT;對視盤進行直徑為8 mm的環形掃描,測量pCT。SFCT定義為OCT圖像中Bruch膜強反射帶至鞏膜內表面強反射帶之間的垂直距離。測量選取黃斑中心凹下及中心凹鼻側(N)500、1000 μm和顳側(T)500、1000 μm 5個點(圖1),手動測量3次取平均值。pCT測量方法為選取視盤上方(S)、下方(I)、T、N 4個點(圖2),測量3次取平均值。每次操作及測量均由同一經驗豐富的臨床醫師完成。檢查及測量的可靠性既往研究已進行驗證[8]。病例組患者初次就診行OCT檢查后給予靜脈擴張血管藥物及營養神經治療;4例嚴重視盤水腫的患者給予口服糖皮質激素治療。治療后1、3個月后再次行頻域OCT檢查,測量SFCT、pCT,方法同初診。分析初診時logMAR BCVA與脈絡膜厚度的相關性;觀察初診與治療后1、3個月SFCT、pCT變化情況。
 圖1
SFCT測量示意圖。黃斑中心凹下及中心凹N 500、1000 μm和T 500、1000 μm 5個點Bruch膜至鞏膜內表面強反射信號垂直距離(白線)
圖1
SFCT測量示意圖。黃斑中心凹下及中心凹N 500、1000 μm和T 500、1000 μm 5個點Bruch膜至鞏膜內表面強反射信號垂直距離(白線)
 圖2
pCT測量示意圖。視盤S、I、T、N 4個點Bruch膜至鞏膜內表面強反射信號垂直距離(白線)
圖2
pCT測量示意圖。視盤S、I、T、N 4個點Bruch膜至鞏膜內表面強反射信號垂直距離(白線)
采用SSPS17.0統計軟件行統計學分析處理。計量資料以均數±標準差(
 )表示。3組受檢者之間平均年齡、AL比較采用獨立樣本t檢驗,性別構成比比較采用χ2檢驗。組間脈絡膜厚度比較采用獨立樣本t檢驗;患眼治療前后脈絡膜厚度比較采用配對t檢驗。A組患眼logMAR BCVA與SFCT、pCT相關性行一元線性回歸分析。以α=0.05為校驗水準。P<0.05為差異有統計學意義。
)表示。3組受檢者之間平均年齡、AL比較采用獨立樣本t檢驗,性別構成比比較采用χ2檢驗。組間脈絡膜厚度比較采用獨立樣本t檢驗;患眼治療前后脈絡膜厚度比較采用配對t檢驗。A組患眼logMAR BCVA與SFCT、pCT相關性行一元線性回歸分析。以α=0.05為校驗水準。P<0.05為差異有統計學意義。
2 結果
初診時,A組患眼平均SFCT、pCT較C組受檢眼均顯著增厚,差異有統計學意義(t=2.957、2.844,P= 0.006、0.009)。B、C組受檢眼平均SFCT、pCT比較,差異無統計學意義(t=2.019、2.024,P=0.053、0.057)(表2)。A組患眼平均logMAR BCVA 為0.36±0.40。一元線性回歸分析結果顯示,logMAR BCVA與SFCT、pCT擬合程度極低(R2=0.064、0.074)且無相關性(F=0.161、0.033,P=0.695、0.859)。
治療后1個月,A組患眼平均SFCT、pCT分別為(320.0±78.0)、(179.0±79.0)μm。與初診時平均SFCT(t=2.080)、pCT(t=0.184)比較,差異均無統計學意義(P=0.064、0.858)。與C組受檢眼比較,SFCT仍顯著增厚,差異有統計學意義(t=2.803,P=0.009);pCT降低,差異無統計學意義(t=1.871,P=0.084)。
治療后3 個月,A組20只眼中接受隨訪的12只眼平均SFCT、pCT分別為(286.4±71.8)、(151.8±37.5)μm。與初診時平均SFCT(t=0.787)、pCT(t=0.995)比較,差異無統計學意義(P=0.459、0.331)。與C組受檢眼平均SFCT、pCT比較,差異均無統計學意義(t=1.223、1.105,P=0.236、0.282)。
3 討論
NAION病因主要是視盤小血管無灌注或低灌注所致[7]。視盤血液供應來源于走行在脈絡膜中的睫狀后短動脈分支,因此脈絡膜結構變化或許與視盤血液供應存在一定關系。既往研究發現,SFCT增厚與多種視網膜疾病的發生、發展有著密切關系[9-13];但目前對于NAION患眼脈絡膜厚度研究相對較少且所得結論并非一致。部分學者研究結果顯示,NAION患眼脈絡膜厚度較正常眼降低[2, 3, 6],而Gonul等[4]的研究結果則發現SFCT與NAION無相關性。Fard等[1]、Nagia等[5]研究結果顯示NAION患眼pCT較對照組明顯增厚。本研究對病程<30 d的NAION患眼SFCT及pCT特點進行了分析,并比較了治療后1、3個月脈絡膜厚度的變化。結果顯示,治療1個月后A組患眼pCT與C組受檢眼比較,差異雖無統計學意義但其P值接近0.05,提示該結果可能是由于樣本量小所致。治療1個月后,A組患眼SFCT、pCT仍較C組受檢眼增厚,但3個月時下降到接近正常水平。這一結果與Fard等[1]、Nagia等[5]研究結果一致。分析其原因可能與以下三方面有關:(1)入選患者的發病時間可能與脈絡膜厚度相關。Nagia等[5]納入觀察患者的病程為6周以上,而García-Basterra等[2, 3]納入觀察的患者為病程3個月及視盤水腫完全消退的慢性期,入選患者病程可能是脈絡膜厚度的影響因素之一。(2)相關文獻中NAION患眼樣本量均較少,為20~30例,也影響了結果的可靠性,本研究也存在相同問題,需要進一步擴大樣本量進行驗證。(3)各研究中心的治療方法不同,NAION缺乏統一有效的治療方法[14],文獻均未闡明其治療方案,也可能影響患者脈絡膜厚度的改變。
NAION急性期患眼脈絡膜厚度增厚考慮可能與急性缺血至炎性介質釋放、血管擴張有關。治療后患眼血液供應改善,炎癥逐漸減輕,脈絡膜厚度亦逐漸下降。有文獻報道,NAION患者大劑量靜脈糖皮質激素沖擊治療后視盤水腫、視力、視野均獲得改善[15]。提示NAION發病可能的炎癥因素,為NAION初期抗炎治療提供了依據。本研究中B、C組受檢眼脈絡膜厚度比較差異無統計學意義,但P值接近0.05,說明NAION患者對側眼脈絡膜厚度也可能存在增厚。P值未達顯著水平可能與樣本量過少有關,有待于進一步擴大樣本量結果加以驗證。
本研究存在以下不足。首先,各組樣本量較少。其次,脈絡膜厚度變化受多種因素影響,在A組與C組的匹配中應進一步細化患者吸煙史、飲酒史及血壓、糖化血紅蛋白等指標,并固定檢查時間[16, 17]。第三,觀察時間較短,初診及治療1個月后,患者視盤可能仍處于水腫期,兩組數據比較接近;3個月后視盤水腫消退,但未到疾病的終末階段,需進一步隨診觀察脈絡膜變化情況。