引用本文: 王爾茜, 夏松, 楊景元, 杜虹, 李東輝, 陳有信. 內源性庫欣綜合征患者脈絡膜大血管層高速血流密度的掃頻光源光相干斷層掃描血流成像分析. 中華眼底病雜志, 2017, 33(4): 400-403. doi: 10.3760/cma.j.issn.1005-1015.2017.04.017 復制
內源性庫欣綜合征(ECS)以內源性皮質醇分泌增多為主要特點[1];常見病因為分泌促腎上腺皮質激素(ACTH)的垂體腺瘤,其次是分泌皮質醇的腎上腺腺瘤或增生。ECS患者眼部表現主要是脈絡膜增厚和漿液性脈絡膜視網膜病變[2, 3]。既往研究發現,單純中心性漿液性脈絡膜視網膜病變(CSC)以光相干斷層掃描(OCT)可見的脈絡膜顯著增厚和吲哚青綠血管造影(ICGA)檢查可見的脈絡膜血管擴張、晚期局灶性強熒光為特征[4],提示單純CSC患眼的脈絡膜高灌注狀態。ECS患者脈絡膜是否也處于高灌注狀態,目前研究尚少。光相干斷層掃描血管成像(OCTA)具有無創、清晰、可重復特點,并可探測視網膜和脈絡膜血流[5],目前已廣泛應用于眼底疾病的評估。但傳統OCTA受成像深度所限,血流分析主要集中于視網膜和脈絡膜毛細血管層[6-8]。超高速掃頻光源OCTA(SS-OCTA)較傳統OCTA速度更快,具有更長的波長,可以探測到脈絡膜深層。近期Nicolo等[9]利用SS-OCTA分析了一組CSC患眼的脈絡膜毛細血管層及脈絡膜深層血流狀態。但研究所采用的方法是對脈絡膜不同層面進行統一定量劃分,未考慮脈絡膜厚度的個體間差異。本研究使用一種基于脈絡膜厚度的脈絡膜SS-OCTA定位成像、定量分析方法,評估ECS患者脈絡膜血流狀態。現將結果報道如下。
1 對象和方法
橫斷面觀察性研究。2017年11~12月于北京協和醫院內分泌科住院并確診的連續ECS患者7例13只眼(ECS組)納入研究。患者均為女性;平均年齡(41.1±14.9)歲;平均眼軸長度(AL)(23.53±1.07)mm。13只眼中,漿液性脈絡膜視網膜病變1只眼。均患有垂體ACTH腺瘤。ECS臨床表現為血皮質醇水平升高且晝夜節律消失、尿游離皮質醇排泄增加,小劑量地塞米松抑制試驗陽性。符合ECS診斷標準[1]。選取同期與患者性別、年齡、AL匹配的健康志愿者7名13只眼作為對照組。受檢者均為女性;平均年齡(41.3±14.0)歲;平均AL(23.55±0.85)mm。兩組受檢者平均年齡(t=0.014)、平均AL(t=0.039)比較,差異均無統計學意義(P=0.99、0.97)。
排除標準:(1)年齡<18歲;(2)屈光度>?3.00 D或AL>25.00 mm;(3)合并除漿液性脈絡膜視網膜病變之外的青光眼、糖尿病視網膜病變、視網膜靜脈阻塞、老年性黃斑變性等眼部疾病;(4)既往有眼部激光光凝、玻璃體腔藥物注射或手術史;(5)合并全身系統性疾病,但不包括ECS所致的繼發高血壓或糖尿病;(6)攝入外源性糖皮質激素;(7)屈光間質混濁或配合不良無法獲取高質量圖像。
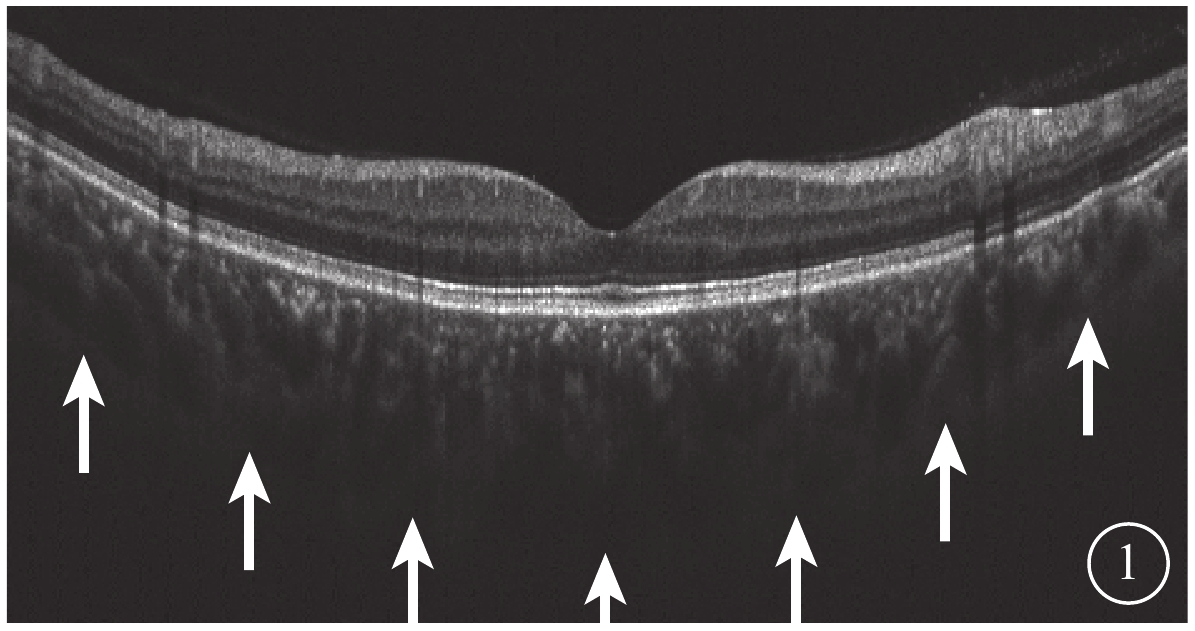
所有受檢者均于下午2:00~6:00行最佳矯正視力、屈光度、眼壓、裂隙燈顯微鏡、間接檢眼鏡、SS-OCT檢查和AL測量。采用德國Zeiss公司IOL-Master測量AL。采用日本Topcon公司Triton OCT儀以波長1050 nm,掃描速度100 000次/s對黃斑區進行掃描。黃斑區12.0 mm直徑行12條放射線SS-OCT掃描;黃斑區3.0 mm×3.0 mm行SS-OCTA掃描。由另一位未知研究對象分組的醫生選取圖像質量最高的一張SS-OCT圖像,測量黃斑中心凹下視網膜色素上皮層外界至鞏膜內界強反光線的垂直長度作為中心凹下脈絡膜厚度(SCT)(圖1)。截取Bruch膜下1/2脈絡膜厚度所在層面SS-OCTA圖像,使用Image J軟件將所得灰度圖按照文獻[10]的計算方法進行二值化處理得到黑白圖后,計算圖中黑色像素數占圖像總像素數的百分比,即為脈絡膜大血管層高速血流密度(FBFD)。
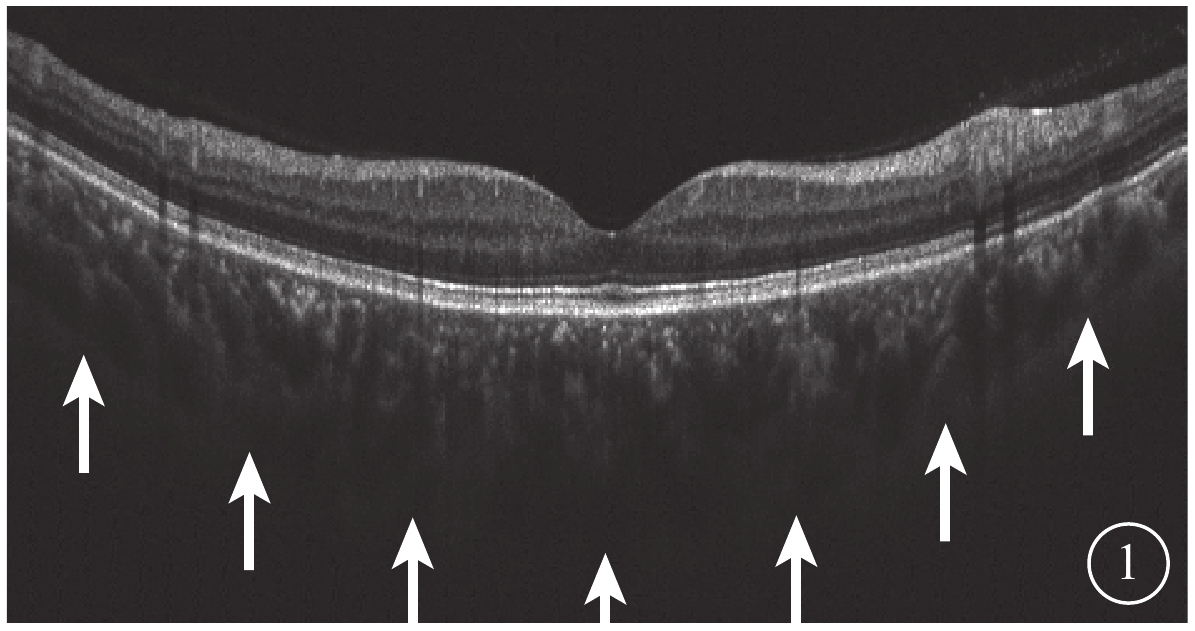 圖1
脈絡膜厚度測量示意圖。脈絡膜鞏膜交界面(白箭)
圖1
脈絡膜厚度測量示意圖。脈絡膜鞏膜交界面(白箭)
采用SPSS 22.0統計軟件行統計學分析處理。ECS組、對照組受檢者SCT比較行協方差分析;脈絡膜大血管層FBFD比較行兩獨立樣本t檢驗。P<0.05為差異有統計學意義。
2 結果
ECS組、對照組受檢者平均SCT分別為(394.7±77.7)、(332.1±68.1)μm。經年齡、AL調整后,ECS組受檢眼SCT顯著厚于對照組受檢眼,差異有統計學意義(t=2.923,P=0.008)。
Bruch膜下1/2脈絡膜厚度層面,SS-OCTA圖像呈現與平面(en-face)OCT所示脈絡膜大血管分布較為一致的黑色血流信號,經二值化處理后所得的黑白圖像能反映脈絡膜大血管層的高速血流分布(圖2)。ECS組受檢眼脈絡膜SS-OCT和脈絡膜大血管層SS-OCTA表現為個別脈絡膜大血管極度擴張、高速血流匯聚和脈絡膜大血管普遍擴張、高速血流彌漫分布兩種類型。13只眼中,個別脈絡膜大血管極度擴張、高速血流匯聚6只眼;脈絡膜大血管普遍擴張、高速血流彌漫分布7只眼(圖3),其中1只眼為漿液性脈絡膜視網膜病變。對照組受檢眼脈絡膜SS-OCT無明顯大血管擴張征象,脈絡膜大血管層SS-OCTA圖像顯示高速血流分散而細小(圖4)。ECS組、對照組受檢眼脈絡膜大血管層FBFD分別為(76.35±14.46)%、(63.57±13.42)%;兩組受檢眼脈絡膜大血管層FBFD比較,差異有統計學意義(t=2.775,P=0.01)。
 圖2
對照組黃斑區脈絡膜大血管層en-face SS-OCTA像及en-face OCT像。2A. SS-OCTA像;2B. 二值化處理后的SS-OCTA像;2C. en-face OCT像;2D. 二值化處理后的en-face OCT像。en-face SS-OCTA獲得的高速血流分布與en-face OCT獲得的血管分布具有較好的一致性
圖2
對照組黃斑區脈絡膜大血管層en-face SS-OCTA像及en-face OCT像。2A. SS-OCTA像;2B. 二值化處理后的SS-OCTA像;2C. en-face OCT像;2D. 二值化處理后的en-face OCT像。en-face SS-OCTA獲得的高速血流分布與en-face OCT獲得的血管分布具有較好的一致性
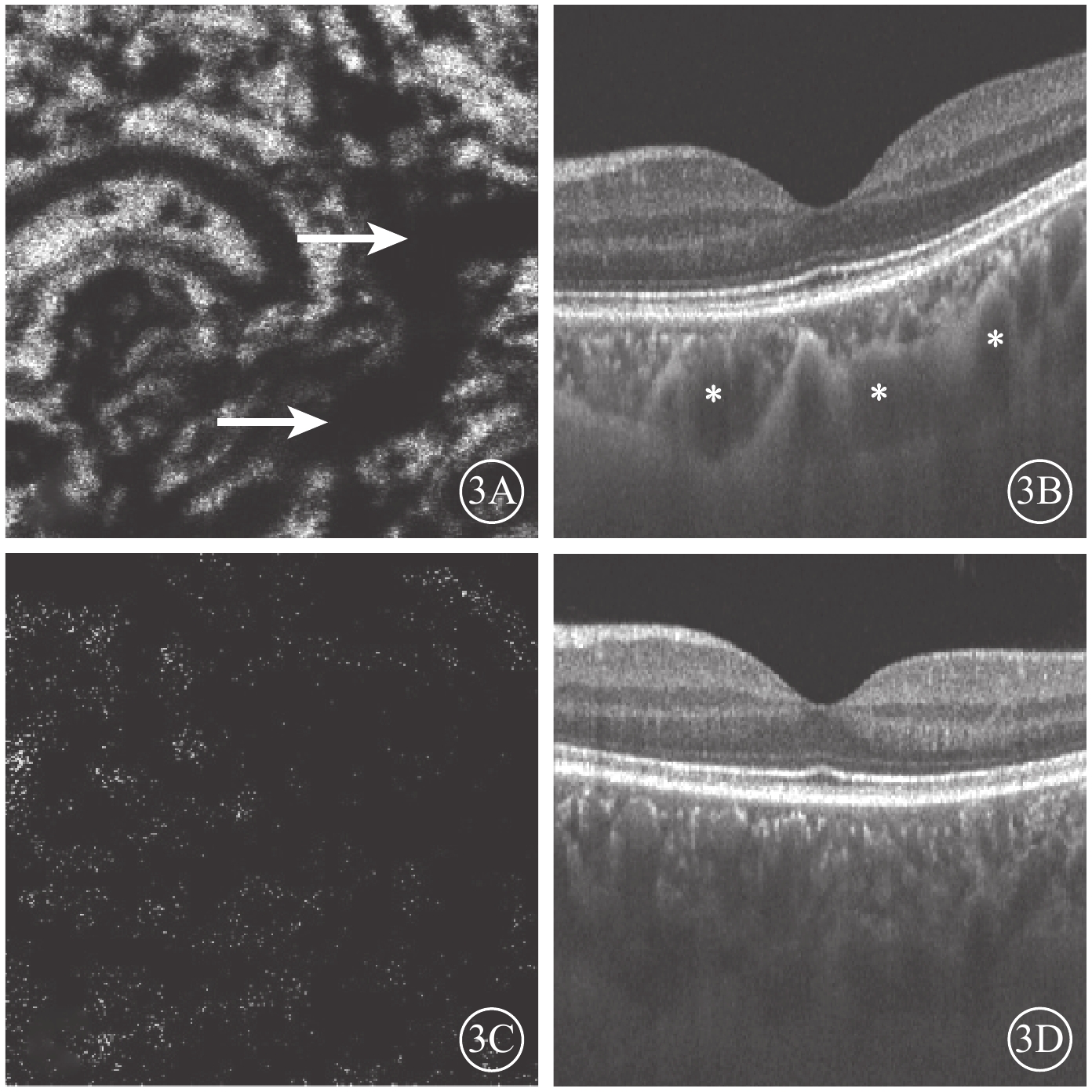 圖3
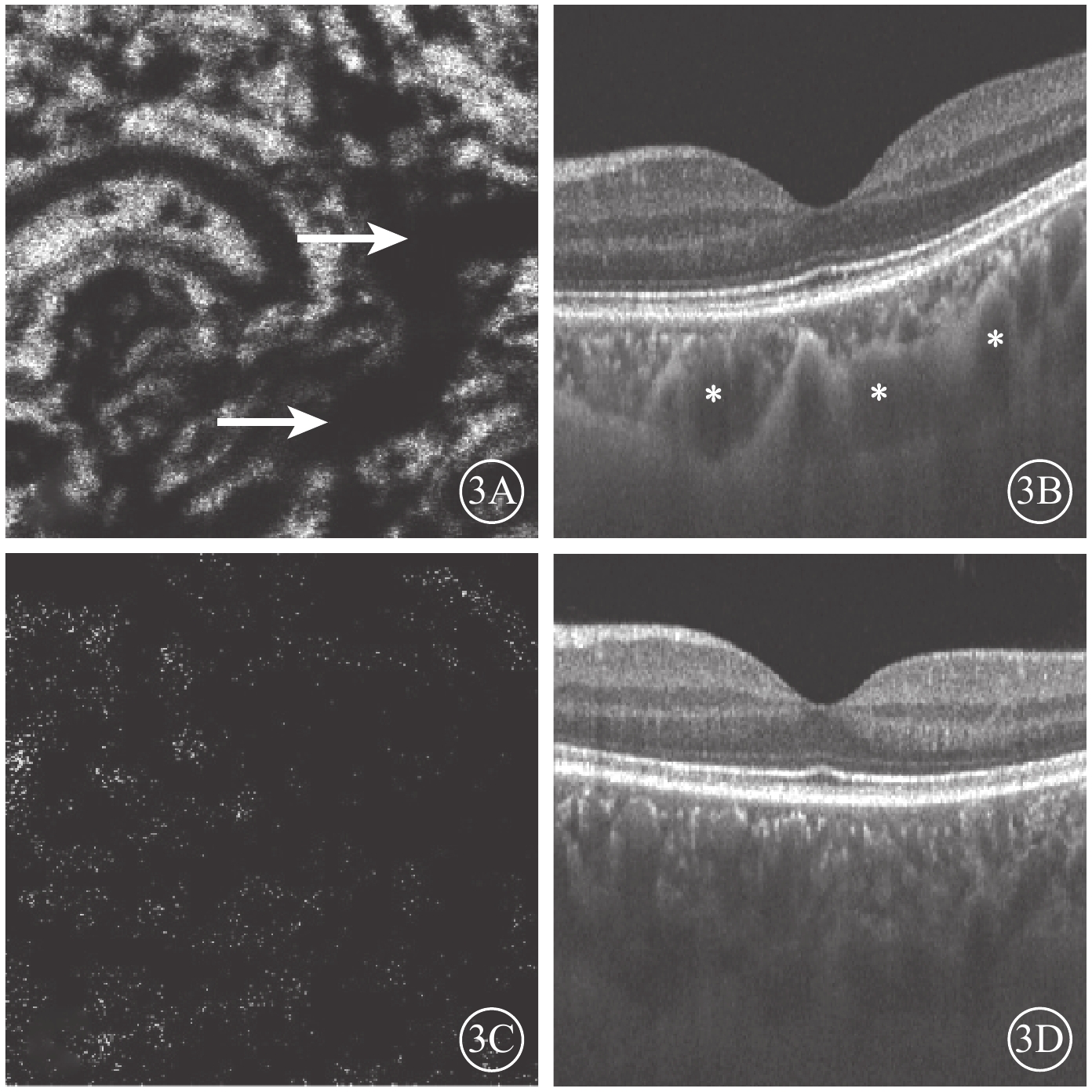
ECS組黃斑區脈絡膜大血管層en-face SS-OCTA和B掃描圖。3A. en-face SS-OCTA,高速血流極度匯聚(白箭);3B. B掃描圖,脈絡膜個別大血管極度擴張(星號);3C. en-face血流圖像,高速血流彌漫分布;3D. B掃描圖,脈絡膜大血管普遍擴張
圖3
ECS組黃斑區脈絡膜大血管層en-face SS-OCTA和B掃描圖。3A. en-face SS-OCTA,高速血流極度匯聚(白箭);3B. B掃描圖,脈絡膜個別大血管極度擴張(星號);3C. en-face血流圖像,高速血流彌漫分布;3D. B掃描圖,脈絡膜大血管普遍擴張
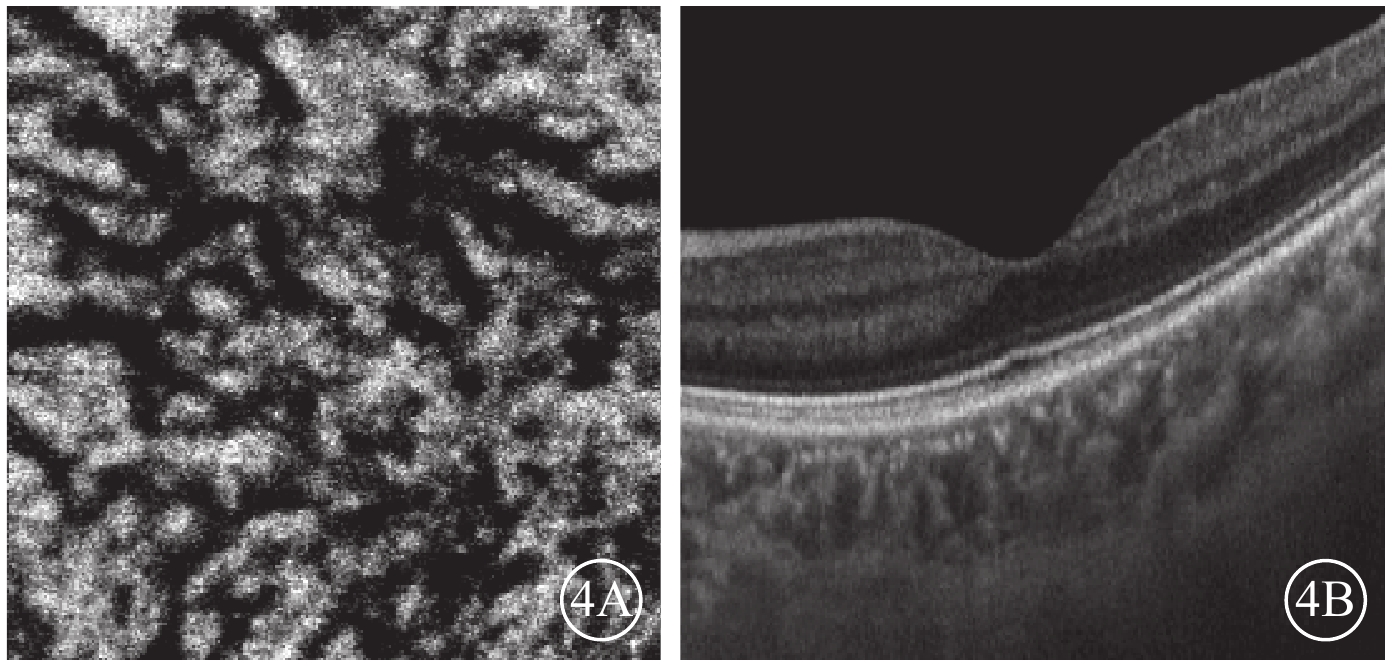 圖4
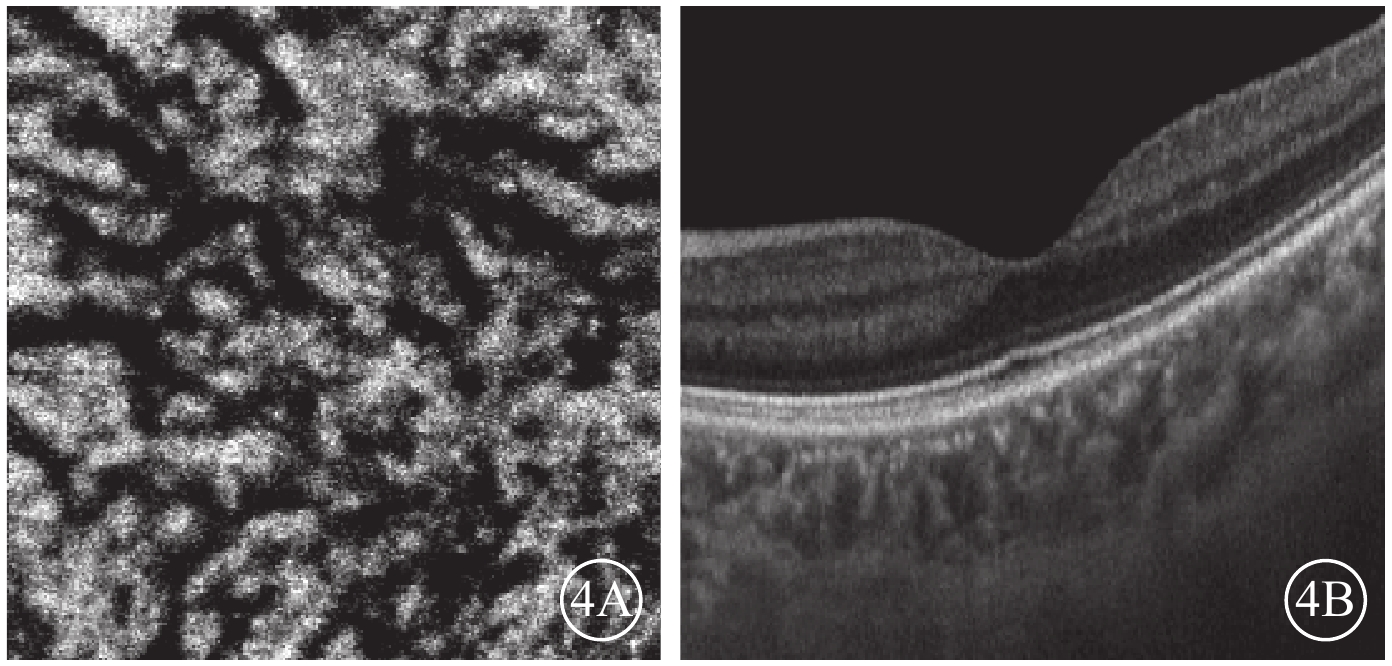
對照組脈絡膜大血管層en-face SS-OCTA和B掃描圖。4A. en-face SS-OCTA,高速血流分散稀少;4B. B掃描圖,脈絡膜大血管無明顯擴張
圖4
對照組脈絡膜大血管層en-face SS-OCTA和B掃描圖。4A. en-face SS-OCTA,高速血流分散稀少;4B. B掃描圖,脈絡膜大血管無明顯擴張
3 討論
本研究通過測量每一位受檢者的SCT,個體化地將脈絡膜血流成像定位于脈絡膜大血管層,并通過圖像處理實現了脈絡膜大血管層的FBFD計算,發現ECS組受檢眼FBFD顯著高于對照組受檢眼。
脈絡膜深層OCTA的實現得益于SS-OCTA的掃描速度和深度[11]。本研究根據Kuroda等[12]的分析方法,將Bruch膜下1/2 SCT所在層面定義為脈絡膜大血管層。其方法具有以下優勢:(1)脈絡膜厚度存在較大的個體差異,個性化選取Bruch膜下1/2 SCT深度所在層面可以避免脈絡膜厚度個體差異帶來的顯著影響;(2)Bruch膜下1/2 SCT水平已基本深達脈絡膜大血管所在位置,同時又不至于過深,以滿足SS-OCTA對于血流信號的準確探測;(3)由于脈絡膜血流錯綜層疊,截取Bruch膜下1/2 SCT所在切面而非一定深度范圍內的SS-OCTA圖像,能夠提高分析的針對性和準確性。
脈絡膜大血管層的en-face血流圖像所展示的黑色信號與該層面en-face結構圖像中的大血管分布基本一致。因此我們推測該層面大血管內的高速血流呈現黑色信號。分析其原因可能與脈絡膜大血管內的血流速度過快有關。根據OCTA成像原理,在脈絡膜層面的OCTA圖像會出現流空偽影,即在血流速度過快、2次掃描無法探測紅細胞運動差異時,OCTA圖像會顯示為黑色[13]。有文獻報道,脈絡膜毛細血管層血流信號顯示為白色,而更深層面的血流信號顯示為黑色[9],與本研究中脈絡膜大血管血流信號呈現黑色相符。然而,并非所有黑色信號均為大血管高速血流,大血管投影、無血流組織、信號遮蔽等均可能導致黑色信號的產生[13]。考慮到應用SS-OCTA時上述因素影響有限,我們在定量計算時,近似地將所有黑色像素當作高速血流信號。定量分析秉承了目前較為通行的方法,即先使用Otsu法將灰度圖進行二值化處理[10],然后計算黑色像素占比[9, 12],從而得到脈絡膜大血管層FBFD。Otsu法是一種自適應的閾值確定方法,其目標是使背景與前景的類間方差最大,因此通過Otsu法對血流圖像進行二值化處理,可以在一定程度上降低圖像整體灰度的影響,最大程度地從背景中提取所需的黑色血流信號。
本研究中ECS組受檢眼脈絡膜大血管層FBFD顯著高于對照組。此結果與ECS患者脈絡膜增厚[2]、大血管擴張[14]、易患CSC[3]現象相互印證,提示ECS患者同單純CSC患者相似,其脈絡膜處于高灌注狀態。本研究中ECS組患者雖然其原發病因一致,臨床表現接近,但疾病輕重程度各異。在諸多內分泌學檢測中,24 h尿游離皮質醇(24UFC)測定是衡量ECS患者內源性皮質醇暴露水平,即疾病嚴重程度的一個重要指標。本研究樣本量有限,不足以證明脈絡膜厚度、脈絡膜大血管FBFD與24UFC顯著相關,但24UFC最高的受檢眼SCT最厚、脈絡膜大血管層FBFD最高。因此,我們推斷內源性皮質醇暴露水平與脈絡膜血流高灌注的程度存在一定聯系。至于在健康人中內源性皮質醇水平的升高是否可導致脈絡膜高灌注乃至CSC的發病還有待進一步研究。
ECS患者雖易患漿液性脈絡膜視網膜病變,但病灶常為雙眼、散在、多發,與單純CSC表現不同。既往研究結果表明,脈絡膜OCTA可顯示單純CSC患眼病變部位的脈絡膜毛細血管層暗區、暗點或發現潛在的新生血管[6, 8],然而其脈絡膜中等血管層、大血管層OCTA圖像具有何種變化尚無研究涉及。本研究ECS組13只眼中,存在漿液性脈絡膜視網膜病變1只眼。該患眼由于病灶位置并不在黃斑區3.0 mm×3.0 mm的SS-OCTA掃描范圍內,未能獲知漿液性視網膜脫離對OCTA圖像的影響;3.0×3.0 mm范圍內SS-OCTA圖像呈現高速血流彌漫分布,未見高速血流的集中匯聚。因此,尚不能明確兩種類型的血流圖像具有何種臨床意義,也不能將血流圖像的分類與ECS患者眼部表現或全身其他指標建立聯系。
本研究存在一定的局限性。首先,圖像采集方法存在一定局限性,由于黃斑區脈絡膜厚度并非均勻一致,尤其是存在高度近視、后鞏膜葡萄腫的患眼脈絡膜厚度常常存在較大變異,通常中心凹最厚、鼻側最薄[15, 16],因此Bruch膜下1/2 SCT所在層面,有時并不能代表掃描范圍內所有位置的脈絡膜大血管層。為此,我們在選擇研究對象時,排除了屈光度>?3.00 D或AL>25.00 mm者。其次,樣本量有限,未能分析ECS患者脈絡膜大血管層FBFD與內分泌指標的相關性。第三,未對脈絡膜其他層次的血流情況進行分析。
內源性庫欣綜合征(ECS)以內源性皮質醇分泌增多為主要特點[1];常見病因為分泌促腎上腺皮質激素(ACTH)的垂體腺瘤,其次是分泌皮質醇的腎上腺腺瘤或增生。ECS患者眼部表現主要是脈絡膜增厚和漿液性脈絡膜視網膜病變[2, 3]。既往研究發現,單純中心性漿液性脈絡膜視網膜病變(CSC)以光相干斷層掃描(OCT)可見的脈絡膜顯著增厚和吲哚青綠血管造影(ICGA)檢查可見的脈絡膜血管擴張、晚期局灶性強熒光為特征[4],提示單純CSC患眼的脈絡膜高灌注狀態。ECS患者脈絡膜是否也處于高灌注狀態,目前研究尚少。光相干斷層掃描血管成像(OCTA)具有無創、清晰、可重復特點,并可探測視網膜和脈絡膜血流[5],目前已廣泛應用于眼底疾病的評估。但傳統OCTA受成像深度所限,血流分析主要集中于視網膜和脈絡膜毛細血管層[6-8]。超高速掃頻光源OCTA(SS-OCTA)較傳統OCTA速度更快,具有更長的波長,可以探測到脈絡膜深層。近期Nicolo等[9]利用SS-OCTA分析了一組CSC患眼的脈絡膜毛細血管層及脈絡膜深層血流狀態。但研究所采用的方法是對脈絡膜不同層面進行統一定量劃分,未考慮脈絡膜厚度的個體間差異。本研究使用一種基于脈絡膜厚度的脈絡膜SS-OCTA定位成像、定量分析方法,評估ECS患者脈絡膜血流狀態。現將結果報道如下。
1 對象和方法
橫斷面觀察性研究。2017年11~12月于北京協和醫院內分泌科住院并確診的連續ECS患者7例13只眼(ECS組)納入研究。患者均為女性;平均年齡(41.1±14.9)歲;平均眼軸長度(AL)(23.53±1.07)mm。13只眼中,漿液性脈絡膜視網膜病變1只眼。均患有垂體ACTH腺瘤。ECS臨床表現為血皮質醇水平升高且晝夜節律消失、尿游離皮質醇排泄增加,小劑量地塞米松抑制試驗陽性。符合ECS診斷標準[1]。選取同期與患者性別、年齡、AL匹配的健康志愿者7名13只眼作為對照組。受檢者均為女性;平均年齡(41.3±14.0)歲;平均AL(23.55±0.85)mm。兩組受檢者平均年齡(t=0.014)、平均AL(t=0.039)比較,差異均無統計學意義(P=0.99、0.97)。
排除標準:(1)年齡<18歲;(2)屈光度>?3.00 D或AL>25.00 mm;(3)合并除漿液性脈絡膜視網膜病變之外的青光眼、糖尿病視網膜病變、視網膜靜脈阻塞、老年性黃斑變性等眼部疾病;(4)既往有眼部激光光凝、玻璃體腔藥物注射或手術史;(5)合并全身系統性疾病,但不包括ECS所致的繼發高血壓或糖尿病;(6)攝入外源性糖皮質激素;(7)屈光間質混濁或配合不良無法獲取高質量圖像。
所有受檢者均于下午2:00~6:00行最佳矯正視力、屈光度、眼壓、裂隙燈顯微鏡、間接檢眼鏡、SS-OCT檢查和AL測量。采用德國Zeiss公司IOL-Master測量AL。采用日本Topcon公司Triton OCT儀以波長1050 nm,掃描速度100 000次/s對黃斑區進行掃描。黃斑區12.0 mm直徑行12條放射線SS-OCT掃描;黃斑區3.0 mm×3.0 mm行SS-OCTA掃描。由另一位未知研究對象分組的醫生選取圖像質量最高的一張SS-OCT圖像,測量黃斑中心凹下視網膜色素上皮層外界至鞏膜內界強反光線的垂直長度作為中心凹下脈絡膜厚度(SCT)(圖1)。截取Bruch膜下1/2脈絡膜厚度所在層面SS-OCTA圖像,使用Image J軟件將所得灰度圖按照文獻[10]的計算方法進行二值化處理得到黑白圖后,計算圖中黑色像素數占圖像總像素數的百分比,即為脈絡膜大血管層高速血流密度(FBFD)。
 圖1
脈絡膜厚度測量示意圖。脈絡膜鞏膜交界面(白箭)
圖1
脈絡膜厚度測量示意圖。脈絡膜鞏膜交界面(白箭)
采用SPSS 22.0統計軟件行統計學分析處理。ECS組、對照組受檢者SCT比較行協方差分析;脈絡膜大血管層FBFD比較行兩獨立樣本t檢驗。P<0.05為差異有統計學意義。
2 結果
ECS組、對照組受檢者平均SCT分別為(394.7±77.7)、(332.1±68.1)μm。經年齡、AL調整后,ECS組受檢眼SCT顯著厚于對照組受檢眼,差異有統計學意義(t=2.923,P=0.008)。
Bruch膜下1/2脈絡膜厚度層面,SS-OCTA圖像呈現與平面(en-face)OCT所示脈絡膜大血管分布較為一致的黑色血流信號,經二值化處理后所得的黑白圖像能反映脈絡膜大血管層的高速血流分布(圖2)。ECS組受檢眼脈絡膜SS-OCT和脈絡膜大血管層SS-OCTA表現為個別脈絡膜大血管極度擴張、高速血流匯聚和脈絡膜大血管普遍擴張、高速血流彌漫分布兩種類型。13只眼中,個別脈絡膜大血管極度擴張、高速血流匯聚6只眼;脈絡膜大血管普遍擴張、高速血流彌漫分布7只眼(圖3),其中1只眼為漿液性脈絡膜視網膜病變。對照組受檢眼脈絡膜SS-OCT無明顯大血管擴張征象,脈絡膜大血管層SS-OCTA圖像顯示高速血流分散而細小(圖4)。ECS組、對照組受檢眼脈絡膜大血管層FBFD分別為(76.35±14.46)%、(63.57±13.42)%;兩組受檢眼脈絡膜大血管層FBFD比較,差異有統計學意義(t=2.775,P=0.01)。
 圖2
對照組黃斑區脈絡膜大血管層en-face SS-OCTA像及en-face OCT像。2A. SS-OCTA像;2B. 二值化處理后的SS-OCTA像;2C. en-face OCT像;2D. 二值化處理后的en-face OCT像。en-face SS-OCTA獲得的高速血流分布與en-face OCT獲得的血管分布具有較好的一致性
圖2
對照組黃斑區脈絡膜大血管層en-face SS-OCTA像及en-face OCT像。2A. SS-OCTA像;2B. 二值化處理后的SS-OCTA像;2C. en-face OCT像;2D. 二值化處理后的en-face OCT像。en-face SS-OCTA獲得的高速血流分布與en-face OCT獲得的血管分布具有較好的一致性
 圖3
ECS組黃斑區脈絡膜大血管層en-face SS-OCTA和B掃描圖。3A. en-face SS-OCTA,高速血流極度匯聚(白箭);3B. B掃描圖,脈絡膜個別大血管極度擴張(星號);3C. en-face血流圖像,高速血流彌漫分布;3D. B掃描圖,脈絡膜大血管普遍擴張
圖3
ECS組黃斑區脈絡膜大血管層en-face SS-OCTA和B掃描圖。3A. en-face SS-OCTA,高速血流極度匯聚(白箭);3B. B掃描圖,脈絡膜個別大血管極度擴張(星號);3C. en-face血流圖像,高速血流彌漫分布;3D. B掃描圖,脈絡膜大血管普遍擴張
 圖4
對照組脈絡膜大血管層en-face SS-OCTA和B掃描圖。4A. en-face SS-OCTA,高速血流分散稀少;4B. B掃描圖,脈絡膜大血管無明顯擴張
圖4
對照組脈絡膜大血管層en-face SS-OCTA和B掃描圖。4A. en-face SS-OCTA,高速血流分散稀少;4B. B掃描圖,脈絡膜大血管無明顯擴張
3 討論
本研究通過測量每一位受檢者的SCT,個體化地將脈絡膜血流成像定位于脈絡膜大血管層,并通過圖像處理實現了脈絡膜大血管層的FBFD計算,發現ECS組受檢眼FBFD顯著高于對照組受檢眼。
脈絡膜深層OCTA的實現得益于SS-OCTA的掃描速度和深度[11]。本研究根據Kuroda等[12]的分析方法,將Bruch膜下1/2 SCT所在層面定義為脈絡膜大血管層。其方法具有以下優勢:(1)脈絡膜厚度存在較大的個體差異,個性化選取Bruch膜下1/2 SCT深度所在層面可以避免脈絡膜厚度個體差異帶來的顯著影響;(2)Bruch膜下1/2 SCT水平已基本深達脈絡膜大血管所在位置,同時又不至于過深,以滿足SS-OCTA對于血流信號的準確探測;(3)由于脈絡膜血流錯綜層疊,截取Bruch膜下1/2 SCT所在切面而非一定深度范圍內的SS-OCTA圖像,能夠提高分析的針對性和準確性。
脈絡膜大血管層的en-face血流圖像所展示的黑色信號與該層面en-face結構圖像中的大血管分布基本一致。因此我們推測該層面大血管內的高速血流呈現黑色信號。分析其原因可能與脈絡膜大血管內的血流速度過快有關。根據OCTA成像原理,在脈絡膜層面的OCTA圖像會出現流空偽影,即在血流速度過快、2次掃描無法探測紅細胞運動差異時,OCTA圖像會顯示為黑色[13]。有文獻報道,脈絡膜毛細血管層血流信號顯示為白色,而更深層面的血流信號顯示為黑色[9],與本研究中脈絡膜大血管血流信號呈現黑色相符。然而,并非所有黑色信號均為大血管高速血流,大血管投影、無血流組織、信號遮蔽等均可能導致黑色信號的產生[13]。考慮到應用SS-OCTA時上述因素影響有限,我們在定量計算時,近似地將所有黑色像素當作高速血流信號。定量分析秉承了目前較為通行的方法,即先使用Otsu法將灰度圖進行二值化處理[10],然后計算黑色像素占比[9, 12],從而得到脈絡膜大血管層FBFD。Otsu法是一種自適應的閾值確定方法,其目標是使背景與前景的類間方差最大,因此通過Otsu法對血流圖像進行二值化處理,可以在一定程度上降低圖像整體灰度的影響,最大程度地從背景中提取所需的黑色血流信號。
本研究中ECS組受檢眼脈絡膜大血管層FBFD顯著高于對照組。此結果與ECS患者脈絡膜增厚[2]、大血管擴張[14]、易患CSC[3]現象相互印證,提示ECS患者同單純CSC患者相似,其脈絡膜處于高灌注狀態。本研究中ECS組患者雖然其原發病因一致,臨床表現接近,但疾病輕重程度各異。在諸多內分泌學檢測中,24 h尿游離皮質醇(24UFC)測定是衡量ECS患者內源性皮質醇暴露水平,即疾病嚴重程度的一個重要指標。本研究樣本量有限,不足以證明脈絡膜厚度、脈絡膜大血管FBFD與24UFC顯著相關,但24UFC最高的受檢眼SCT最厚、脈絡膜大血管層FBFD最高。因此,我們推斷內源性皮質醇暴露水平與脈絡膜血流高灌注的程度存在一定聯系。至于在健康人中內源性皮質醇水平的升高是否可導致脈絡膜高灌注乃至CSC的發病還有待進一步研究。
ECS患者雖易患漿液性脈絡膜視網膜病變,但病灶常為雙眼、散在、多發,與單純CSC表現不同。既往研究結果表明,脈絡膜OCTA可顯示單純CSC患眼病變部位的脈絡膜毛細血管層暗區、暗點或發現潛在的新生血管[6, 8],然而其脈絡膜中等血管層、大血管層OCTA圖像具有何種變化尚無研究涉及。本研究ECS組13只眼中,存在漿液性脈絡膜視網膜病變1只眼。該患眼由于病灶位置并不在黃斑區3.0 mm×3.0 mm的SS-OCTA掃描范圍內,未能獲知漿液性視網膜脫離對OCTA圖像的影響;3.0×3.0 mm范圍內SS-OCTA圖像呈現高速血流彌漫分布,未見高速血流的集中匯聚。因此,尚不能明確兩種類型的血流圖像具有何種臨床意義,也不能將血流圖像的分類與ECS患者眼部表現或全身其他指標建立聯系。
本研究存在一定的局限性。首先,圖像采集方法存在一定局限性,由于黃斑區脈絡膜厚度并非均勻一致,尤其是存在高度近視、后鞏膜葡萄腫的患眼脈絡膜厚度常常存在較大變異,通常中心凹最厚、鼻側最薄[15, 16],因此Bruch膜下1/2 SCT所在層面,有時并不能代表掃描范圍內所有位置的脈絡膜大血管層。為此,我們在選擇研究對象時,排除了屈光度>?3.00 D或AL>25.00 mm者。其次,樣本量有限,未能分析ECS患者脈絡膜大血管層FBFD與內分泌指標的相關性。第三,未對脈絡膜其他層次的血流情況進行分析。