引用本文: 劉海蕓, 高敏, 楊名, 孫曉東. 玻璃體切割聯合改良內界膜覆蓋手術治療復雜黃斑裂孔療效觀察. 中華眼底病雜志, 2017, 33(4): 354-358. doi: 10.3760/cma.j.issn.1005-1015.2017.04.007 復制
玻璃體切割手術(PPV)聯合內界膜(ILM)剝除是目前治療黃斑裂孔(MH)的標準治療模式[1]。然而對于直徑>600 μm的MH以及高度近視MH合并或不合并視網膜脫離(RD)等復雜MH患眼,單純剝除黃斑區ILM手術后MH未閉合或Ⅱ型閉合率較高,視力難以得到提高。針對以上復雜MH,有學者提出在PPV中不完全剝除黃斑區ILM,而是殘留MH邊緣周圍少量ILM,并將其翻轉覆蓋于MH上,手術完畢眼內空氣填充,手術后MH Ⅰ型閉合率可達98%[2]。然而,上述治療方法由于手術中殘留的ILM僅MH邊緣未撕脫,氣液交換時ILM脫離率可達14%,并且ILM翻轉的多層褶皺組織無序填充[2]。其后有學者對其進行了改良,手術中保留MH上方1.0個視盤直徑(DD)的ILM并且剝離至MH邊緣翻轉覆蓋在MH上,形成單層ILM均勻覆蓋,并采用重水輔助固定,手術完畢時選擇使用空氣填充,手術后MH閉合率同樣令人滿意[3]。但不足是手術中僅殘留MH上方小范圍ILM操作較為困難。在上述研究基礎上,本研究嘗試進一步改良ILM覆蓋方法并治療了一組復雜MH,現將結果報道如下。
1 對象和方法
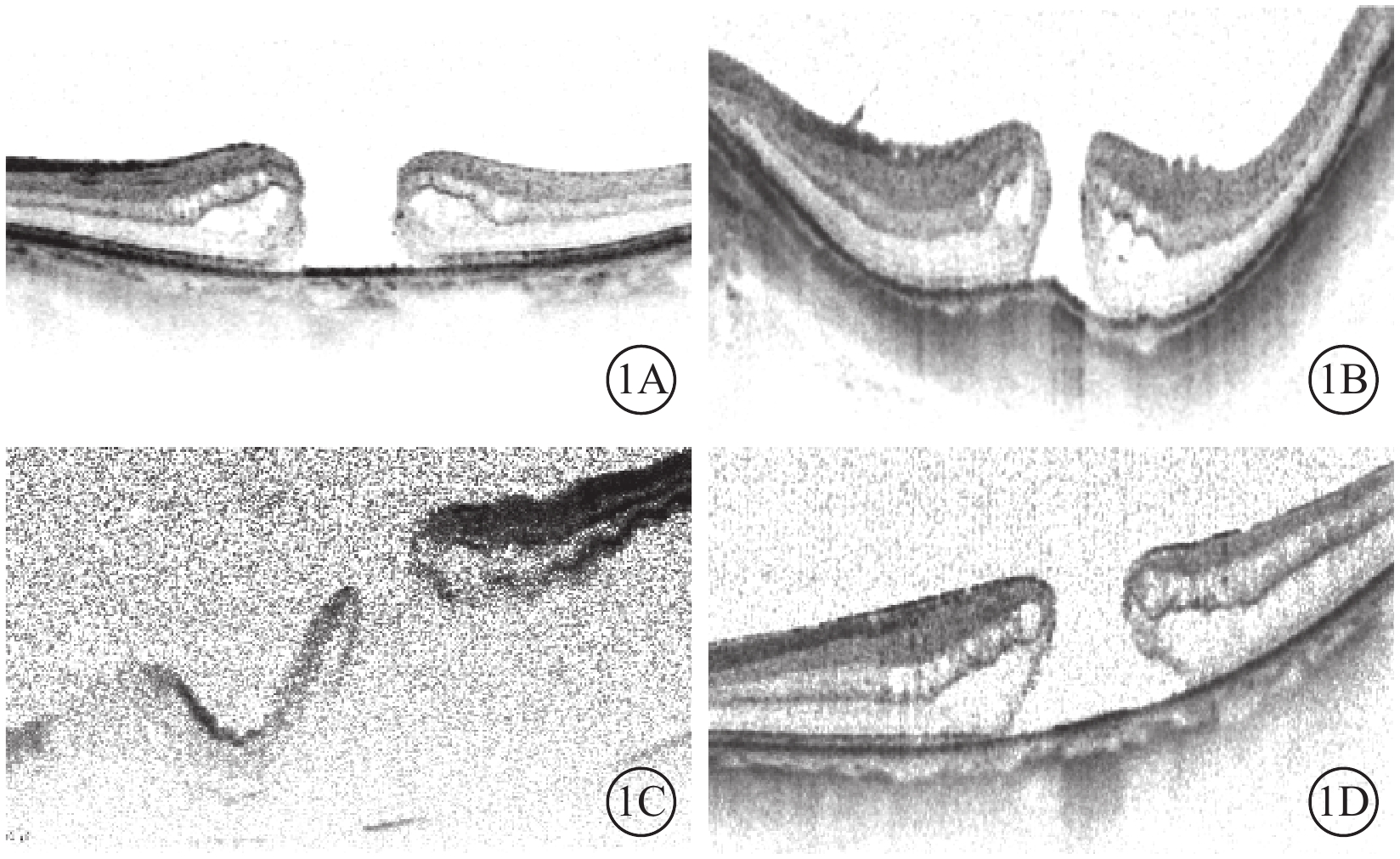
回顧性病例研究。2016年2~11月在我院行PPV聯合改良ILM覆蓋手術的MH患者20例21只眼納入研究。其中, 男性9例9只眼,女性11例12只眼;平均年齡(60.9±8.9)歲。IMH(圖1A)9只眼;高度近視MH(圖1B)2只眼;高度近視MHRD 5只眼;孔源性RD(RRD)合并MH(圖1C)3只眼;RRD手術后MH(圖1D)2只眼。納入及排除標準:(1)IMH:MH間最小徑(MIN)大于600 μm,眼軸長度(AL)<26.5 mm;(2)高度近視MH:病理性近視,AL≥26.5 mm;(3)高度近視MHRD:AL≥26.5 mm,RD累及中心凹,增生性玻璃體視網膜病變(PVR)A級或B級,并且除MH外未發現其他視網膜裂孔;(4)RRD合并MH:RD累及中心凹,PVR A級或B級,除MH外發現周邊部存在其他視網膜裂孔,排除高度近視患者;(5)RRD手術后MH:既往有RRD PPV史,手術后MH發生或持續存在,排除高度近視患者;(6)所有患眼可以有白內障,但排除眼外傷和葡萄膜炎、青光眼等其他眼部病變,以及嚴重全身系統性疾病患者。
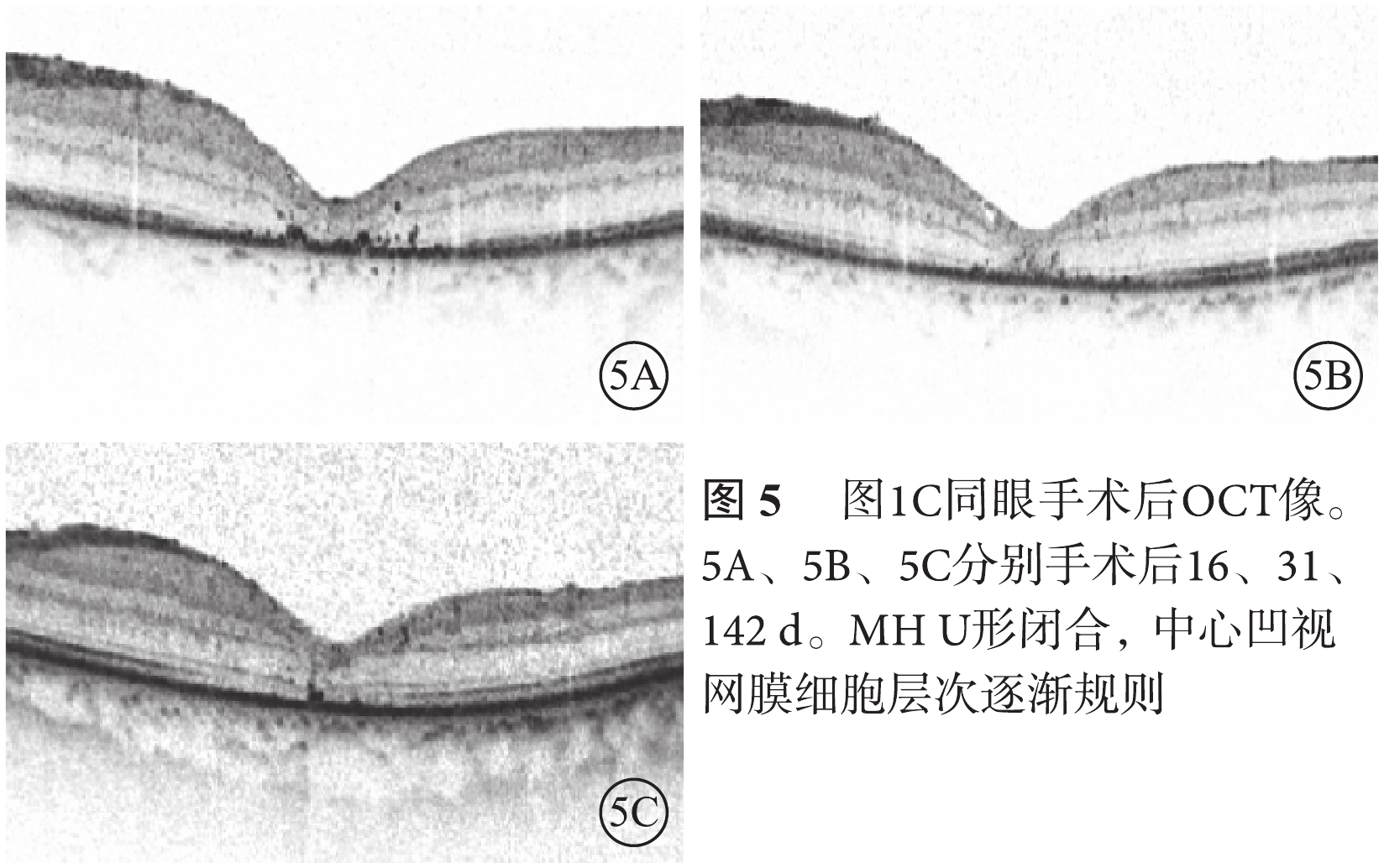
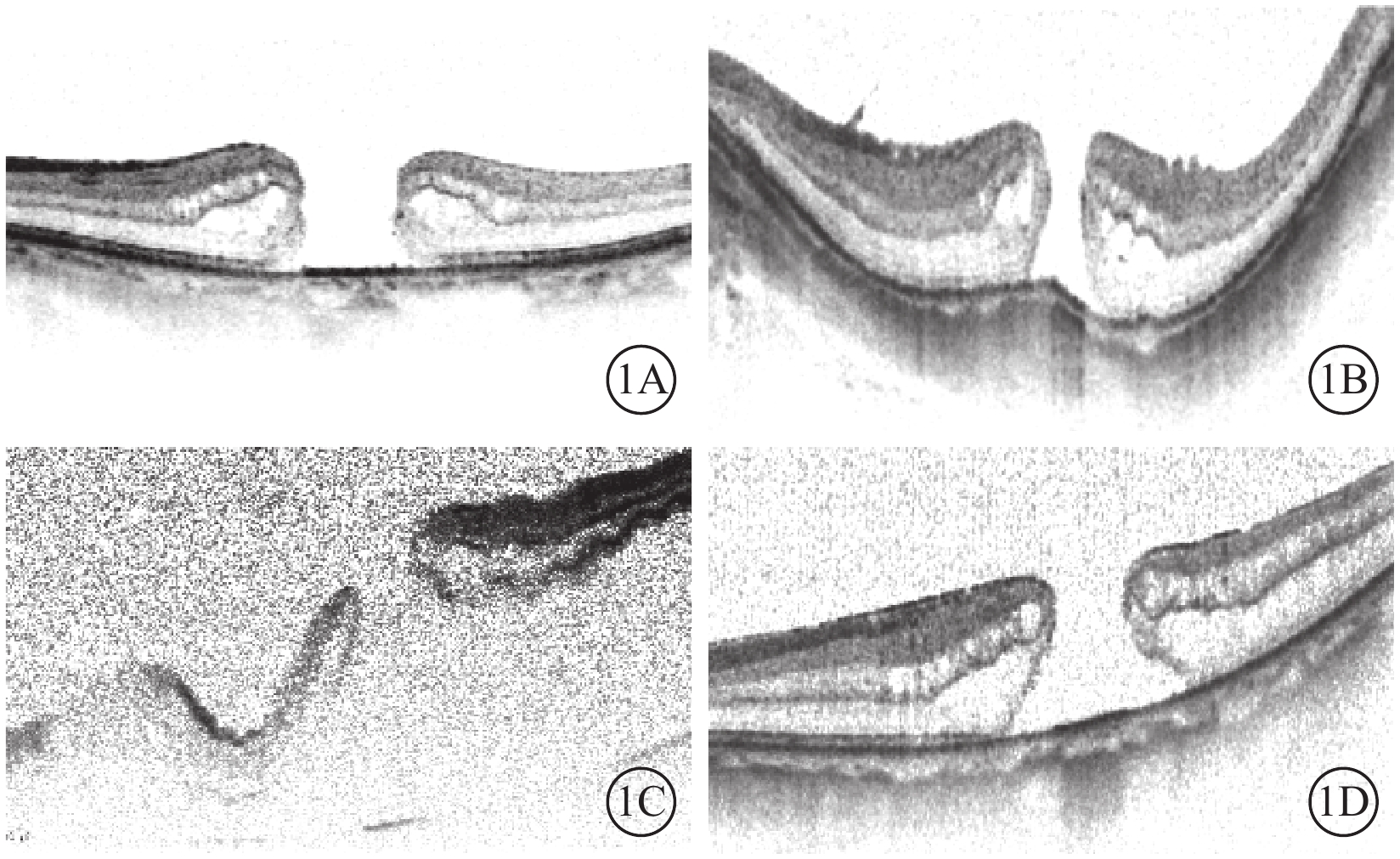 圖1
MH患眼OCT像。1A. IMH;1B. 高度近視MH;1C. RRD合并MH;1D. RRD手術后MH
圖1
MH患眼OCT像。1A. IMH;1B. 高度近視MH;1C. RRD合并MH;1D. RRD手術后MH
均行最佳矯正視力(BCVA)、裂隙燈顯微鏡、間接檢眼鏡、A型和(或)B型超聲、眼底彩色照相、光相干斷層掃描(OCT)檢查。采用Snellen視力表行BCVA檢查,記錄時換算為最小分辨角對數(logMAR)視力;采用海德堡公司OCT儀對黃斑區進行掃描,并測量MH基底徑(BASE)和MIN。參照文獻[4]的標準對MH進行分期。
IMH 9只眼,平均logMAR BCVA 1.1±0.3;MH Ⅲ、Ⅳ期分別為7、2只眼;平均BASE(1 188.3±155.1)μm;平均MIN(626.9±86.2)μm 。高度近視MH 2只眼,logMAR BCVA均為1.3;平均AL 27.5 mm;平均BASE(696.5±232.6)μm;平均MIN(259.0±69.3)μm。高度近視MHRD 5只眼,平均logMAR BCVA 1.5±0.1;平均AL 28.3 mm;全RD和后極部局限、下方RD分別為1、2、2只眼,均不合并視網膜皺襞。RRD合并MH 3只眼,logMAR BCVA均為1.6;全RD 1只眼,顳側、后極部及上方RD 2只眼,PVR B級。RRD手術后MH 2只眼,logMAR BCVA均為1.6;分別于5、8年前行PPV,手術后MH持續存在;平均BASE(1 606.0±69.3)μm;平均MIN(909.0±387.5)μm。
所有患者均接受標準經睫狀體平坦部三通道23G或25G PPV。手術由同一位資深眼底病外科醫生完成。聯合或不聯合白內障超聲乳化人工晶狀體植入。手術中除常規操作外,曲安奈德輔助清除玻璃體后皮質膜后,吲哚青綠輔助染色,環形剝除血管弓內ILM,殘留黃斑中心凹處約1.5 DD的ILM,顳下及上方部分撕松至MH邊緣,保留鼻下象限ILM粘連狀態,1 ml重水輔助翻轉上方或顳側ILM覆蓋于MH上,氣液交換后在視盤處吸出眼內液和重水,期間注意保護翻轉的ILM。手術完畢時眼內填充空氣、14%C3F8或硅油。高度近視MHRD眼中,后極部局限RD 2只眼,吸出大部分視網膜下液(SRF)后再行處理MH,處理方式同上,手術完畢行不全氣液交換;全RD和下方RD的3只眼,在周邊部或者近周邊部造孔,手術完畢時由造孔處行全氣液交換,造孔予以激光光凝。RRD合并MH的3只眼,手術中重水輔助ILM覆蓋之后,重水加滿,再處理周邊部視網膜裂孔,手術完畢時由周邊裂孔行全氣液交換。IMH 9只眼中,填充14%C3F85只眼,空氣4只眼;高度近視MH 2只眼,填充14%C3F8、空氣各1只眼;高度近視MHRD 5只眼中,填充硅油3只眼,14%C3F82只眼;RRD合并MH 3只眼均填充14%C3F8;RRD手術后MH 2只眼,填充14%C3F8、空氣各1只眼。
手術后隨訪1~4個月。采用手術前相同的設備和方法行相關檢查。觀察患眼BCVA變化、MH閉合狀態。以末次隨訪時間為療效判定時間點。以OCT檢查結果確立MH閉合標準[5, 6]:MH兩端未聯結且仍抬高翹起, 存在SRF為未閉合;MH兩端聯接且基本貼合在視網膜色素上皮(RPE)層上,為Ⅰ型閉合;MH兩端貼合RPE層,但兩端之間仍有距離為Ⅱ型閉合(W形)。Ⅰ型閉合中,根據中心凹處有無組織,分為U形閉合和V形閉合,中心凹處無明顯細胞成分則為瘢痕閉合。
應用SPSS 22.0統計軟件行統計學分析處理。手術前后logMAR BCVA比較行配對t檢驗或Wilcoxon秩和檢驗。P<0.05為差異有統計學意義。
2 結果
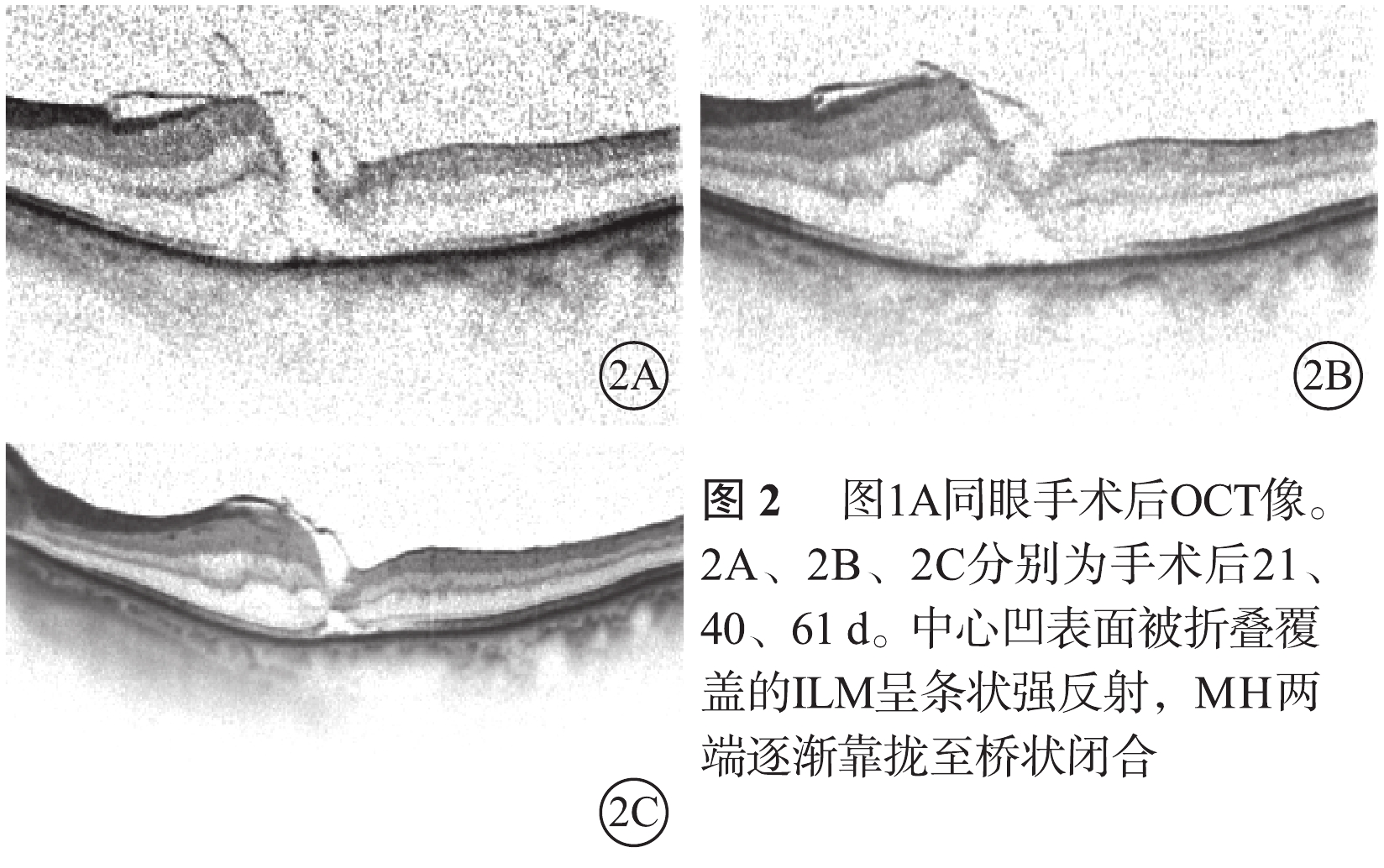
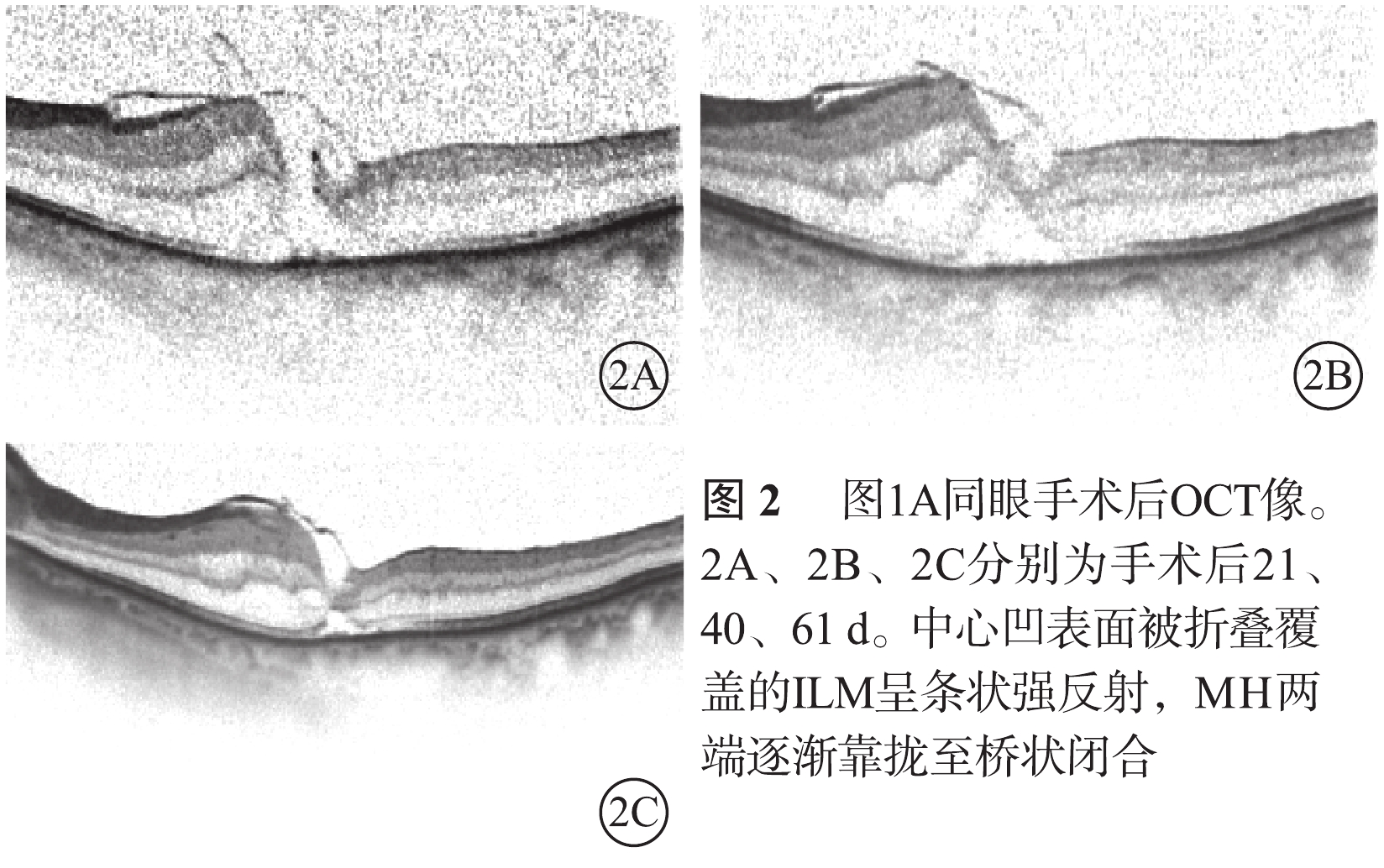
IMH 9只眼,MH均為Ⅰ型閉合。其中,U形閉合7只眼;V形閉合2只眼。U型閉合的7只眼中,橋狀閉合(圖2)1只眼;瘢痕閉合2只眼。LogMAR BCVA 0.5~1.3,平均LogMAR 0.8±0.3。與手術前logMAR BCVA比較,差異有統計學意義(t=2.858,P=0.02)。
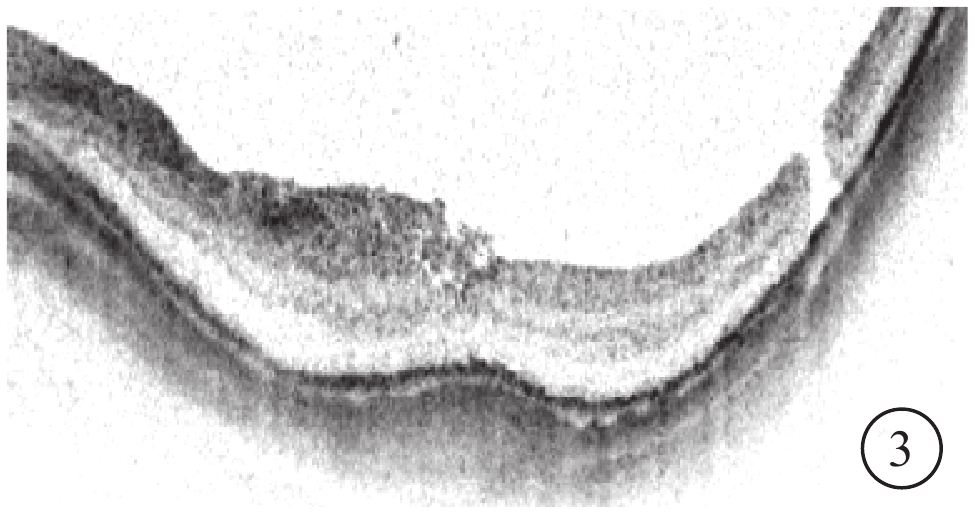
高度近視MH 2只眼,MH均為Ⅰ型U形閉合(圖3)。LogMAR BCVA分別為0.7、1.0;較手術前logMAR BCVA提高,但差異無統計學意義(P=0.18)。
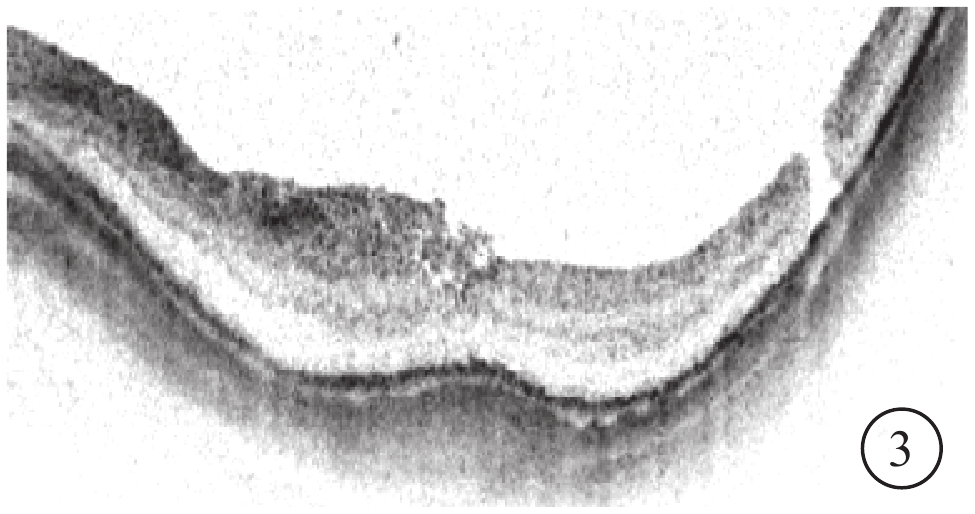 圖3
圖1B同眼手術后OCT像。MH U形閉合,中心凹視網膜形態較好,鼻側視網膜增厚
圖3
圖1B同眼手術后OCT像。MH U形閉合,中心凹視網膜形態較好,鼻側視網膜增厚
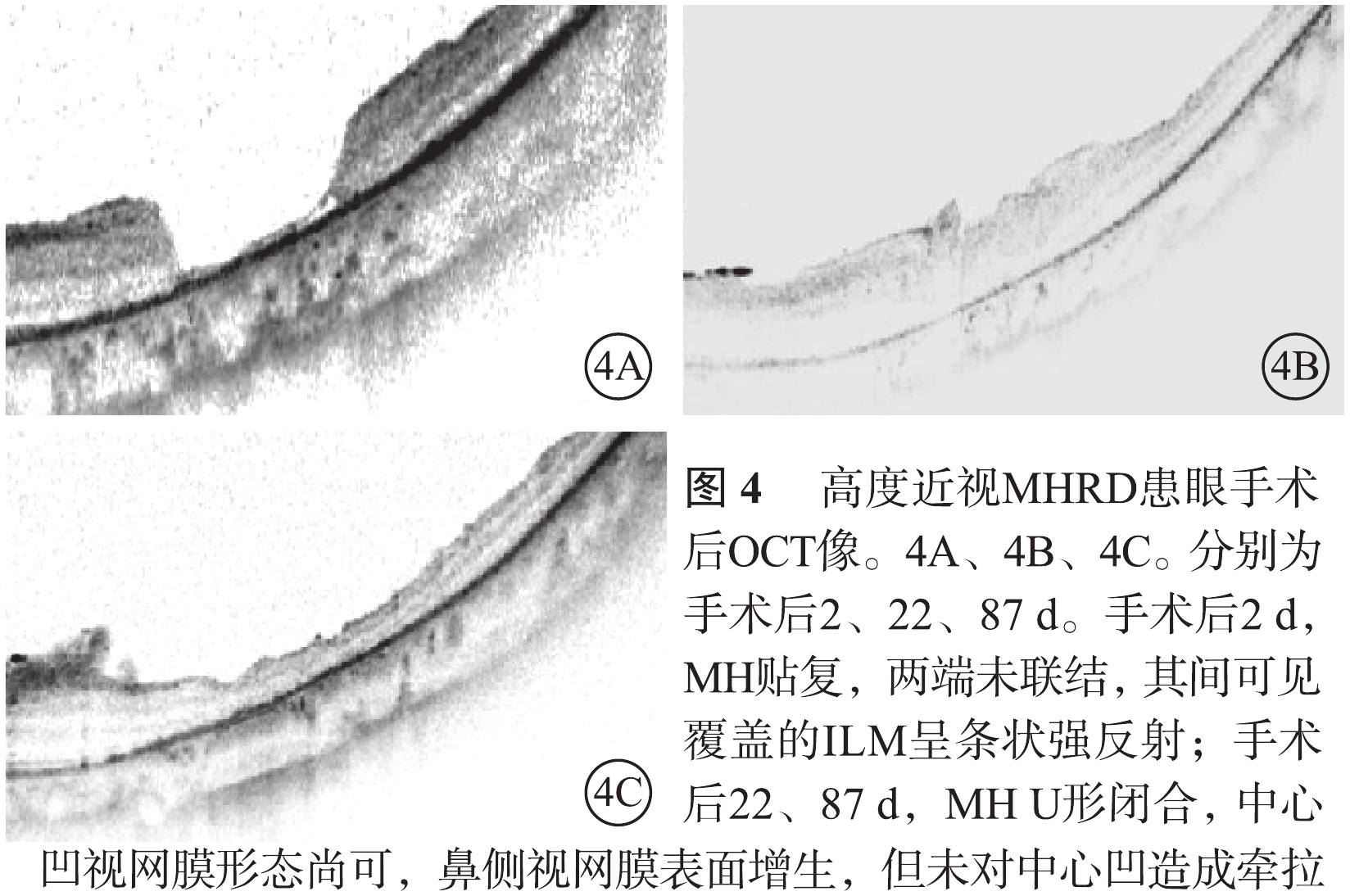
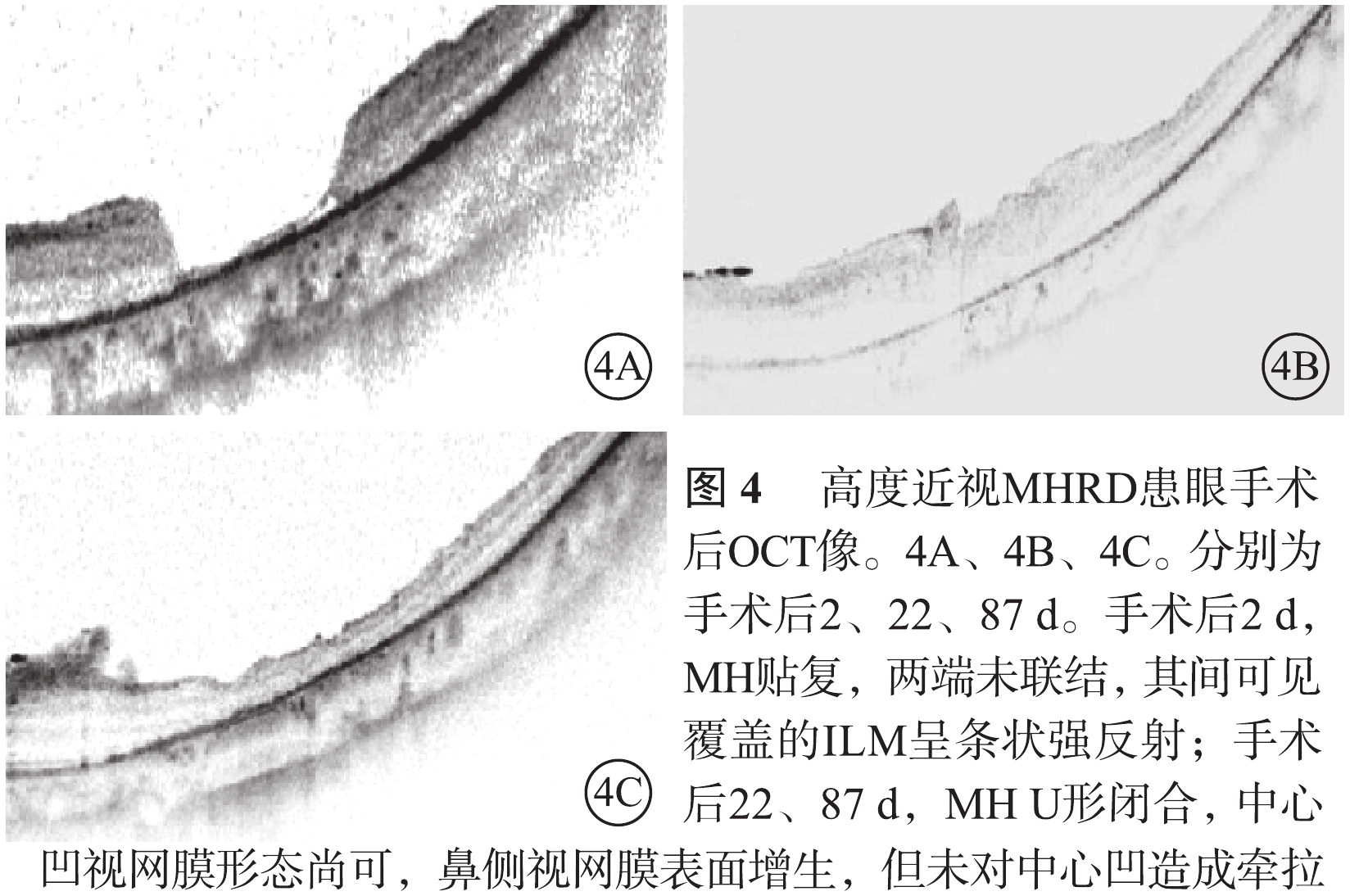
高度近視MHRD 5只眼,視網膜均復位;MHⅠ型(圖4)、Ⅱ型W形閉合分別為3、2只眼。Ⅰ型閉合的3只眼中,U形瘢痕、W形轉變為U形瘢痕、U形閉合各1只眼。LogMAR BCVA 1.3者3只眼,1.5、1.6者各1只眼;平均logMAR BCVA為1.4±0.1。與手術前logMAR BCVA比較,差異無統計學意義(P=0.10)。
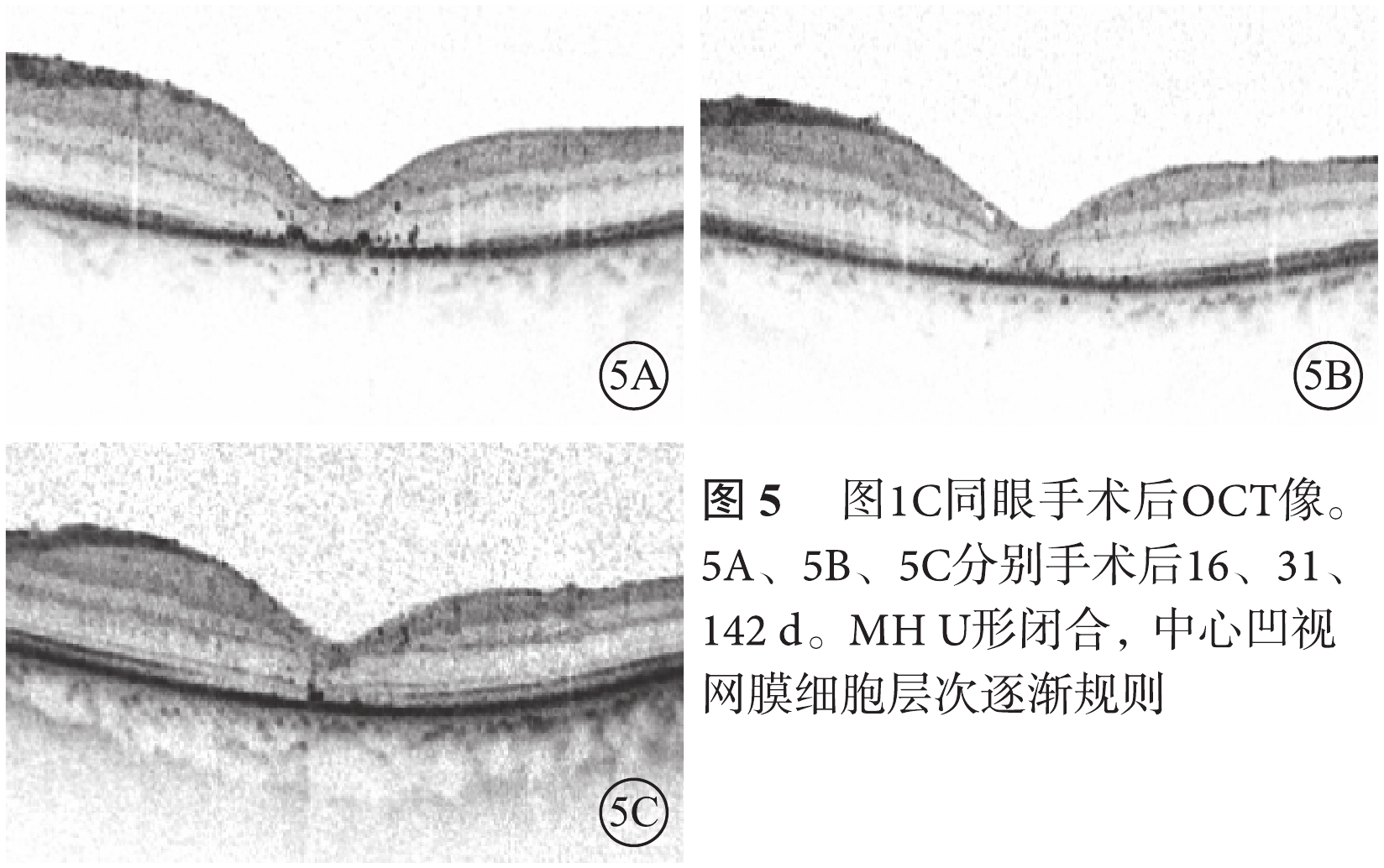
RRD合并MH 3只眼,視網膜均復位;MH均為Ⅰ型U形閉合(圖5)。LogMAR BCVA分別為0.4、1.0、0.6,平均logMAR BCVA 0.7±0.3;與手術前logMAR BCVA比較有提高,但差異無統計學意義(P=0.11)。
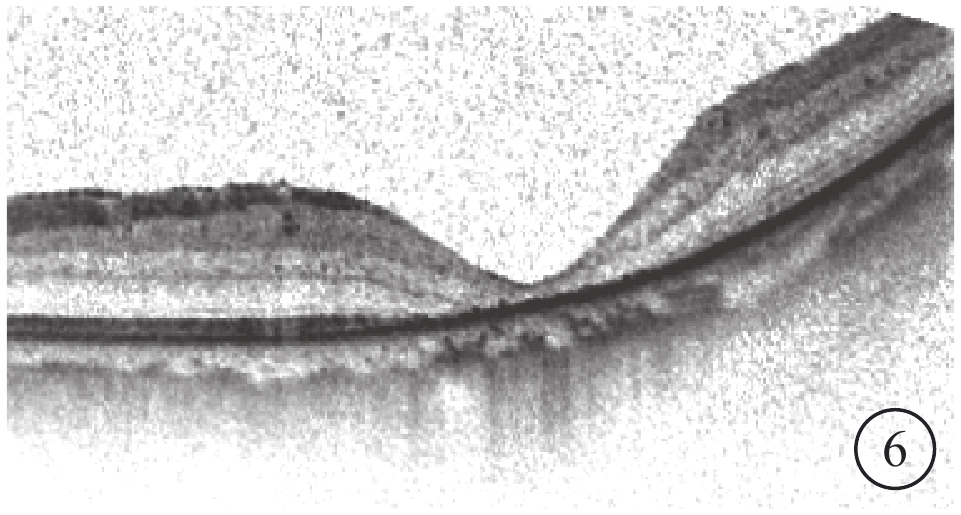
RRD手術后MH 2只眼,MHⅠ型U形、W形轉變為U形瘢痕閉合各1只眼。U形閉合的1只眼,MH閉合形態規則,外層視網膜結構存在缺失(圖6)。LogMAR BCVA分別為0.7、1.0;較手術前logMAR BCVA提高,但差異無統計學意義(P=0.18)。
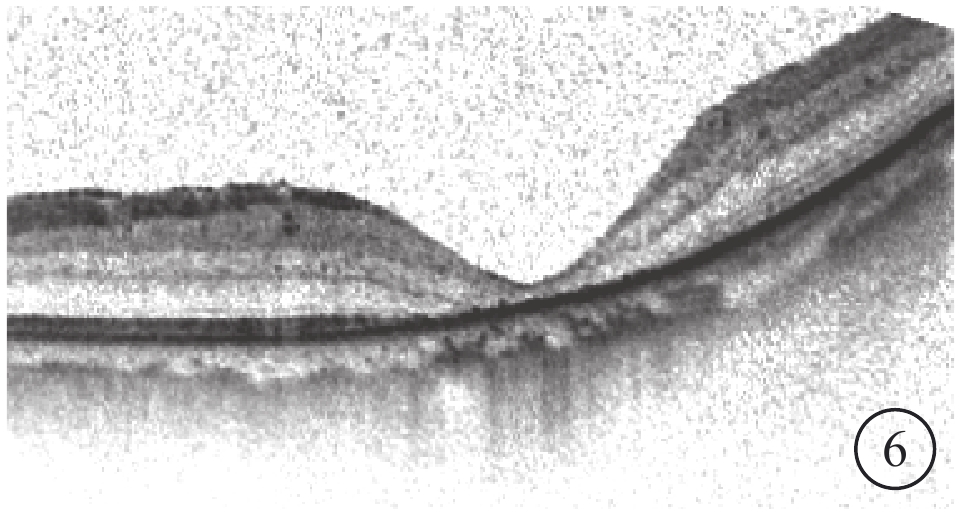 圖6
圖1D同眼手術后OCT像。MH U形閉合,但中心凹組織較薄,外層結構欠缺,鼻側視網膜表面有增厚的組織
圖6
圖1D同眼手術后OCT像。MH U形閉合,但中心凹組織較薄,外層結構欠缺,鼻側視網膜表面有增厚的組織
3 討論
本研究采用的改良ILM覆蓋方法,在MH表面形成單層ILM覆蓋,避免在MH中形成組織堆積;環形剝除ILM,撕松裂孔周圍3/4區域的殘留ILM,足夠解除切線方向的牽引作用;保留1/4區域殘留ILM的粘連,保證了殘留ILM不會在后續操作中自動脫落;重水輔助固定,雖然增加了手術操作以及重水殘留的可能,但對于多種情況下的MH都能起到良好固定翻轉ILM瓣的作用。因此,我們認為這是一種可行的ILM覆蓋方法,而且在多種MH的治療中均顯示了有益的作用。
IMH臨床研究較為全面,一般認為Ⅲ期以上、直徑>400 μm的較大MH行ILM填塞或者覆蓋可提高U形閉合概率[2]:(1)隔離覆蓋住MH可以促進短期內MH內SRF吸收,進而MH邊緣貼合;(2)在MH表面形成類似基底膜的支架,刺激Müller細胞的膠質增生,MH逐漸橋狀閉合,最終U形閉合;(3)促進重新形成中心凹區域的光感受器細胞架構,促進手術后視力提高,而且不論原MH區是否最終被規則的視網膜細胞層覆蓋,能夠達到U形閉合也是有益。本組9只IMH患眼采用ILM覆蓋手術方式,手術后MH均Ⅰ型閉合且未發現明顯纖維增生現象。PPV可完整清除玻璃體后皮質膜,即使保留部分ILM而且折疊雙層,手術后也不會出現明顯的纖維膜增生。因此,我們認為對于平均MIN>600 μm,平均BASE>1000 μm的IMH,行ILM覆蓋治療較其他治療方式具有優勢,且在不使用長效氣體的狀況下,有利于MH更好地閉合。
高度近視MH的發生與玻璃體后皮質膜的牽拉有關[7],PPV可以去除后皮質膜和血管弓內的ILM,但視網膜萎縮和后鞏膜葡萄腫使MH U形閉合率明顯低于IMH,手術后視力提高困難。與IMH相似,ILM覆蓋方式同樣可在此類MH表面形成支架,促進細胞爬行增生,MH最終U形閉合[8, 9]。本組高度近視MH 2只眼其MH相對不大,但為提高MH閉合概率,也采用ILM覆蓋方法,手術后MH U型閉合,BCVA提高。我們認為U形閉合可改善高度近視MH手術后視功能,消除因MH導致RD發生的可能性,對于提升直徑較大的高度近視MH的手術預后意義更明顯。
文獻報道采用ILM填塞治療高度近視MHRD可提高MH閉合率,對于后極部局限RD的患眼,采用不全氣液交換后長效氣體填充;而大范圍RD則周邊造孔引流SRF并以長效氣體填充;手術后視力雖然未能得到提高,但最終MH U形閉合率提高,可減少因MH導致RD復發的可能性[10]。本組高度近視MHRD 5只眼亦基本采取此手術選擇,僅在手術中留取更多環形ILM組織進行翻轉覆蓋于MH表面,最終U形閉合3只眼,其中1只眼手術后黃斑區有視網膜前膜增生,估計原因與覆蓋的ILM表面有粘連緊密的后皮質殘留有關,但增生膜未再形成對黃斑中心凹的牽拉。所以對于PVR不嚴重的高度近視MHRD,這種改良的ILM覆蓋手術對MH的閉合也是安全有益的。
對于周邊視網膜裂孔導致的RRD合并MH,一般認為MH繼發于RD,即使不特別處理MH,視網膜復位后MH也可逐漸U形閉合,視力提高[11]。但也有文獻報道,在PPV治療RD的同時剝除MH周圍的ILM,有利于MH的閉合[12]。但在臨床實踐中此類MH自行閉合的概率較低,而且即使剝除了黃斑區ILM,MH U形閉合率也難以令人滿意。因此,我們在PPV中予以黃斑區環形ILM剝除加中心凹ILM覆蓋,重水使用加周邊視網膜裂孔引流全氣液交換方法,結果3只眼手術后MH U形閉合,視網膜形態良好,BCVA提高。因此,我們認為,此類MH如果在RD和MH發生后短時間內行ILM覆蓋手術,MH的U形閉合率較高,瘢痕閉合少,視力恢復程度也較好。
RRD手術后MH多是手術后MH持續存在,也有手術后發生的,MH直徑逐漸增大,視力逐漸下降。本組2只眼均是首次RD手術后多年患眼,MH直徑較大,本次手術松解ILM牽引,給予殘余ILM覆蓋后MH達到U形瘢痕閉合,但BCVA仍較手術前提高。因此,對于RRD手術后MH的患眼,應及時爭取手術機會處理MH;單純ILM剝除應該也是可行的方法,但對于較大的MH,ILM覆蓋能夠使MH更多達到U形閉合,提高預后。
本研究為非隨機對照研究,樣本量較小,其結果并不足以說明ILM覆蓋對多種難治性MH在手術治療方面的有效性和優勢,尚需進一步多中心臨床隨機對照研究結果加以證實。
玻璃體切割手術(PPV)聯合內界膜(ILM)剝除是目前治療黃斑裂孔(MH)的標準治療模式[1]。然而對于直徑>600 μm的MH以及高度近視MH合并或不合并視網膜脫離(RD)等復雜MH患眼,單純剝除黃斑區ILM手術后MH未閉合或Ⅱ型閉合率較高,視力難以得到提高。針對以上復雜MH,有學者提出在PPV中不完全剝除黃斑區ILM,而是殘留MH邊緣周圍少量ILM,并將其翻轉覆蓋于MH上,手術完畢眼內空氣填充,手術后MH Ⅰ型閉合率可達98%[2]。然而,上述治療方法由于手術中殘留的ILM僅MH邊緣未撕脫,氣液交換時ILM脫離率可達14%,并且ILM翻轉的多層褶皺組織無序填充[2]。其后有學者對其進行了改良,手術中保留MH上方1.0個視盤直徑(DD)的ILM并且剝離至MH邊緣翻轉覆蓋在MH上,形成單層ILM均勻覆蓋,并采用重水輔助固定,手術完畢時選擇使用空氣填充,手術后MH閉合率同樣令人滿意[3]。但不足是手術中僅殘留MH上方小范圍ILM操作較為困難。在上述研究基礎上,本研究嘗試進一步改良ILM覆蓋方法并治療了一組復雜MH,現將結果報道如下。
1 對象和方法
回顧性病例研究。2016年2~11月在我院行PPV聯合改良ILM覆蓋手術的MH患者20例21只眼納入研究。其中, 男性9例9只眼,女性11例12只眼;平均年齡(60.9±8.9)歲。IMH(圖1A)9只眼;高度近視MH(圖1B)2只眼;高度近視MHRD 5只眼;孔源性RD(RRD)合并MH(圖1C)3只眼;RRD手術后MH(圖1D)2只眼。納入及排除標準:(1)IMH:MH間最小徑(MIN)大于600 μm,眼軸長度(AL)<26.5 mm;(2)高度近視MH:病理性近視,AL≥26.5 mm;(3)高度近視MHRD:AL≥26.5 mm,RD累及中心凹,增生性玻璃體視網膜病變(PVR)A級或B級,并且除MH外未發現其他視網膜裂孔;(4)RRD合并MH:RD累及中心凹,PVR A級或B級,除MH外發現周邊部存在其他視網膜裂孔,排除高度近視患者;(5)RRD手術后MH:既往有RRD PPV史,手術后MH發生或持續存在,排除高度近視患者;(6)所有患眼可以有白內障,但排除眼外傷和葡萄膜炎、青光眼等其他眼部病變,以及嚴重全身系統性疾病患者。
 圖1
MH患眼OCT像。1A. IMH;1B. 高度近視MH;1C. RRD合并MH;1D. RRD手術后MH
圖1
MH患眼OCT像。1A. IMH;1B. 高度近視MH;1C. RRD合并MH;1D. RRD手術后MH
均行最佳矯正視力(BCVA)、裂隙燈顯微鏡、間接檢眼鏡、A型和(或)B型超聲、眼底彩色照相、光相干斷層掃描(OCT)檢查。采用Snellen視力表行BCVA檢查,記錄時換算為最小分辨角對數(logMAR)視力;采用海德堡公司OCT儀對黃斑區進行掃描,并測量MH基底徑(BASE)和MIN。參照文獻[4]的標準對MH進行分期。
IMH 9只眼,平均logMAR BCVA 1.1±0.3;MH Ⅲ、Ⅳ期分別為7、2只眼;平均BASE(1 188.3±155.1)μm;平均MIN(626.9±86.2)μm 。高度近視MH 2只眼,logMAR BCVA均為1.3;平均AL 27.5 mm;平均BASE(696.5±232.6)μm;平均MIN(259.0±69.3)μm。高度近視MHRD 5只眼,平均logMAR BCVA 1.5±0.1;平均AL 28.3 mm;全RD和后極部局限、下方RD分別為1、2、2只眼,均不合并視網膜皺襞。RRD合并MH 3只眼,logMAR BCVA均為1.6;全RD 1只眼,顳側、后極部及上方RD 2只眼,PVR B級。RRD手術后MH 2只眼,logMAR BCVA均為1.6;分別于5、8年前行PPV,手術后MH持續存在;平均BASE(1 606.0±69.3)μm;平均MIN(909.0±387.5)μm。
所有患者均接受標準經睫狀體平坦部三通道23G或25G PPV。手術由同一位資深眼底病外科醫生完成。聯合或不聯合白內障超聲乳化人工晶狀體植入。手術中除常規操作外,曲安奈德輔助清除玻璃體后皮質膜后,吲哚青綠輔助染色,環形剝除血管弓內ILM,殘留黃斑中心凹處約1.5 DD的ILM,顳下及上方部分撕松至MH邊緣,保留鼻下象限ILM粘連狀態,1 ml重水輔助翻轉上方或顳側ILM覆蓋于MH上,氣液交換后在視盤處吸出眼內液和重水,期間注意保護翻轉的ILM。手術完畢時眼內填充空氣、14%C3F8或硅油。高度近視MHRD眼中,后極部局限RD 2只眼,吸出大部分視網膜下液(SRF)后再行處理MH,處理方式同上,手術完畢行不全氣液交換;全RD和下方RD的3只眼,在周邊部或者近周邊部造孔,手術完畢時由造孔處行全氣液交換,造孔予以激光光凝。RRD合并MH的3只眼,手術中重水輔助ILM覆蓋之后,重水加滿,再處理周邊部視網膜裂孔,手術完畢時由周邊裂孔行全氣液交換。IMH 9只眼中,填充14%C3F85只眼,空氣4只眼;高度近視MH 2只眼,填充14%C3F8、空氣各1只眼;高度近視MHRD 5只眼中,填充硅油3只眼,14%C3F82只眼;RRD合并MH 3只眼均填充14%C3F8;RRD手術后MH 2只眼,填充14%C3F8、空氣各1只眼。
手術后隨訪1~4個月。采用手術前相同的設備和方法行相關檢查。觀察患眼BCVA變化、MH閉合狀態。以末次隨訪時間為療效判定時間點。以OCT檢查結果確立MH閉合標準[5, 6]:MH兩端未聯結且仍抬高翹起, 存在SRF為未閉合;MH兩端聯接且基本貼合在視網膜色素上皮(RPE)層上,為Ⅰ型閉合;MH兩端貼合RPE層,但兩端之間仍有距離為Ⅱ型閉合(W形)。Ⅰ型閉合中,根據中心凹處有無組織,分為U形閉合和V形閉合,中心凹處無明顯細胞成分則為瘢痕閉合。
應用SPSS 22.0統計軟件行統計學分析處理。手術前后logMAR BCVA比較行配對t檢驗或Wilcoxon秩和檢驗。P<0.05為差異有統計學意義。
2 結果
IMH 9只眼,MH均為Ⅰ型閉合。其中,U形閉合7只眼;V形閉合2只眼。U型閉合的7只眼中,橋狀閉合(圖2)1只眼;瘢痕閉合2只眼。LogMAR BCVA 0.5~1.3,平均LogMAR 0.8±0.3。與手術前logMAR BCVA比較,差異有統計學意義(t=2.858,P=0.02)。

高度近視MH 2只眼,MH均為Ⅰ型U形閉合(圖3)。LogMAR BCVA分別為0.7、1.0;較手術前logMAR BCVA提高,但差異無統計學意義(P=0.18)。
 圖3
圖1B同眼手術后OCT像。MH U形閉合,中心凹視網膜形態較好,鼻側視網膜增厚
圖3
圖1B同眼手術后OCT像。MH U形閉合,中心凹視網膜形態較好,鼻側視網膜增厚
高度近視MHRD 5只眼,視網膜均復位;MHⅠ型(圖4)、Ⅱ型W形閉合分別為3、2只眼。Ⅰ型閉合的3只眼中,U形瘢痕、W形轉變為U形瘢痕、U形閉合各1只眼。LogMAR BCVA 1.3者3只眼,1.5、1.6者各1只眼;平均logMAR BCVA為1.4±0.1。與手術前logMAR BCVA比較,差異無統計學意義(P=0.10)。

RRD合并MH 3只眼,視網膜均復位;MH均為Ⅰ型U形閉合(圖5)。LogMAR BCVA分別為0.4、1.0、0.6,平均logMAR BCVA 0.7±0.3;與手術前logMAR BCVA比較有提高,但差異無統計學意義(P=0.11)。

RRD手術后MH 2只眼,MHⅠ型U形、W形轉變為U形瘢痕閉合各1只眼。U形閉合的1只眼,MH閉合形態規則,外層視網膜結構存在缺失(圖6)。LogMAR BCVA分別為0.7、1.0;較手術前logMAR BCVA提高,但差異無統計學意義(P=0.18)。
 圖6
圖1D同眼手術后OCT像。MH U形閉合,但中心凹組織較薄,外層結構欠缺,鼻側視網膜表面有增厚的組織
圖6
圖1D同眼手術后OCT像。MH U形閉合,但中心凹組織較薄,外層結構欠缺,鼻側視網膜表面有增厚的組織
3 討論
本研究采用的改良ILM覆蓋方法,在MH表面形成單層ILM覆蓋,避免在MH中形成組織堆積;環形剝除ILM,撕松裂孔周圍3/4區域的殘留ILM,足夠解除切線方向的牽引作用;保留1/4區域殘留ILM的粘連,保證了殘留ILM不會在后續操作中自動脫落;重水輔助固定,雖然增加了手術操作以及重水殘留的可能,但對于多種情況下的MH都能起到良好固定翻轉ILM瓣的作用。因此,我們認為這是一種可行的ILM覆蓋方法,而且在多種MH的治療中均顯示了有益的作用。
IMH臨床研究較為全面,一般認為Ⅲ期以上、直徑>400 μm的較大MH行ILM填塞或者覆蓋可提高U形閉合概率[2]:(1)隔離覆蓋住MH可以促進短期內MH內SRF吸收,進而MH邊緣貼合;(2)在MH表面形成類似基底膜的支架,刺激Müller細胞的膠質增生,MH逐漸橋狀閉合,最終U形閉合;(3)促進重新形成中心凹區域的光感受器細胞架構,促進手術后視力提高,而且不論原MH區是否最終被規則的視網膜細胞層覆蓋,能夠達到U形閉合也是有益。本組9只IMH患眼采用ILM覆蓋手術方式,手術后MH均Ⅰ型閉合且未發現明顯纖維增生現象。PPV可完整清除玻璃體后皮質膜,即使保留部分ILM而且折疊雙層,手術后也不會出現明顯的纖維膜增生。因此,我們認為對于平均MIN>600 μm,平均BASE>1000 μm的IMH,行ILM覆蓋治療較其他治療方式具有優勢,且在不使用長效氣體的狀況下,有利于MH更好地閉合。
高度近視MH的發生與玻璃體后皮質膜的牽拉有關[7],PPV可以去除后皮質膜和血管弓內的ILM,但視網膜萎縮和后鞏膜葡萄腫使MH U形閉合率明顯低于IMH,手術后視力提高困難。與IMH相似,ILM覆蓋方式同樣可在此類MH表面形成支架,促進細胞爬行增生,MH最終U形閉合[8, 9]。本組高度近視MH 2只眼其MH相對不大,但為提高MH閉合概率,也采用ILM覆蓋方法,手術后MH U型閉合,BCVA提高。我們認為U形閉合可改善高度近視MH手術后視功能,消除因MH導致RD發生的可能性,對于提升直徑較大的高度近視MH的手術預后意義更明顯。
文獻報道采用ILM填塞治療高度近視MHRD可提高MH閉合率,對于后極部局限RD的患眼,采用不全氣液交換后長效氣體填充;而大范圍RD則周邊造孔引流SRF并以長效氣體填充;手術后視力雖然未能得到提高,但最終MH U形閉合率提高,可減少因MH導致RD復發的可能性[10]。本組高度近視MHRD 5只眼亦基本采取此手術選擇,僅在手術中留取更多環形ILM組織進行翻轉覆蓋于MH表面,最終U形閉合3只眼,其中1只眼手術后黃斑區有視網膜前膜增生,估計原因與覆蓋的ILM表面有粘連緊密的后皮質殘留有關,但增生膜未再形成對黃斑中心凹的牽拉。所以對于PVR不嚴重的高度近視MHRD,這種改良的ILM覆蓋手術對MH的閉合也是安全有益的。
對于周邊視網膜裂孔導致的RRD合并MH,一般認為MH繼發于RD,即使不特別處理MH,視網膜復位后MH也可逐漸U形閉合,視力提高[11]。但也有文獻報道,在PPV治療RD的同時剝除MH周圍的ILM,有利于MH的閉合[12]。但在臨床實踐中此類MH自行閉合的概率較低,而且即使剝除了黃斑區ILM,MH U形閉合率也難以令人滿意。因此,我們在PPV中予以黃斑區環形ILM剝除加中心凹ILM覆蓋,重水使用加周邊視網膜裂孔引流全氣液交換方法,結果3只眼手術后MH U形閉合,視網膜形態良好,BCVA提高。因此,我們認為,此類MH如果在RD和MH發生后短時間內行ILM覆蓋手術,MH的U形閉合率較高,瘢痕閉合少,視力恢復程度也較好。
RRD手術后MH多是手術后MH持續存在,也有手術后發生的,MH直徑逐漸增大,視力逐漸下降。本組2只眼均是首次RD手術后多年患眼,MH直徑較大,本次手術松解ILM牽引,給予殘余ILM覆蓋后MH達到U形瘢痕閉合,但BCVA仍較手術前提高。因此,對于RRD手術后MH的患眼,應及時爭取手術機會處理MH;單純ILM剝除應該也是可行的方法,但對于較大的MH,ILM覆蓋能夠使MH更多達到U形閉合,提高預后。
本研究為非隨機對照研究,樣本量較小,其結果并不足以說明ILM覆蓋對多種難治性MH在手術治療方面的有效性和優勢,尚需進一步多中心臨床隨機對照研究結果加以證實。