引用本文: 李娟娟, 黎鏵, 胡竹林. 六例成人型卵黃樣黃斑營養不良患者影像特征觀察分析. 中華眼底病雜志, 2017, 33(3): 300-302. doi: 10.3760/cma.j.issn.1005-1015.2017.03.019 復制
成人型卵黃樣黃斑營養不良(AOFVD)是一類臨床較少見的黃斑營養不良,臨床表現為輕微視力下降或無癥狀,通常因常規檢查而發現[1]。由于卵黃樣物質在病程不同階段沉積吸收,在眼底呈現出病灶形態大小以及色素差異較大,影像表現也不盡相同[2],臨床常易將其誤診為其他類型的黃斑病變。我們回顧分析了誤診為老年性黃斑變性(AMD)的6例AOFVD患者的臨床資料,對其眼底彩色照相、眼底自身熒光(FAF)、熒光素眼底血管造影(FFA)及光相干斷層掃描(OCT)影像特征進行了歸納分析,以加深對該病的認識。現將結果報道如下。
1 對象和方法
回顧性研究。2013年1月至2016年10月在云南省第二人民醫院眼科診斷為AOFVD的6例患者10只眼納入本研究。其中,男性2例4只眼,女性4例6只眼。年齡40~67歲,平均年齡(53.5±1.6)歲。雙眼發病4例,單眼發病2例。因輕度視力下降伴視物變形就診2例,常規眼底檢查發現4例。患者就診時最佳矯正視力0.3~0.8,均在首次就診時被誤診為AMD。其中2例因視力下降伴視物變形接受抗血管內皮生長因子(VEGF)藥物治療。所有患者均符合AOFVD的診斷標準[1,2]。
所有患眼均行裂隙燈顯微鏡、間接檢眼鏡、眼底彩色照相、FAF、FFA及OCT檢查。眼底彩色照相采用日本Topcon公司眼底照相機TRC-5EX進行。FAF及FFA檢查采用德國海德堡公司HRA眼底血管造影儀進行。患眼散瞳后首先拍攝后極部彩色眼底像,隨后采用488 nm激光進行FAF掃描,連續采集3~5張圖像。使用Herdelberg Eye Explore軟件處理圖像,得到FAF影像。隨后常規行FFA檢查,獲取FFA像。造影過程分為4期。其中,視網膜中央動脈尚未充盈之前的階段為視網膜動脈前期;視網膜動脈開始充盈到靜脈充盈之前的階段為動脈期;靜脈充盈之后的階段為靜脈期;熒光素從視網膜消退之后殘余熒光階段為晚期。OCT檢查采用德國海德堡公司Spectralis HRA OCT進行。掃描深度5~8 mm,以黃斑區病灶處為中心進行水平、垂直及放射狀掃描。選擇圖像質量與位置較佳的像進行標記保存。對比觀察患眼眼底彩色照相、FAF、FFA及OCT的影像特征。
2 結果
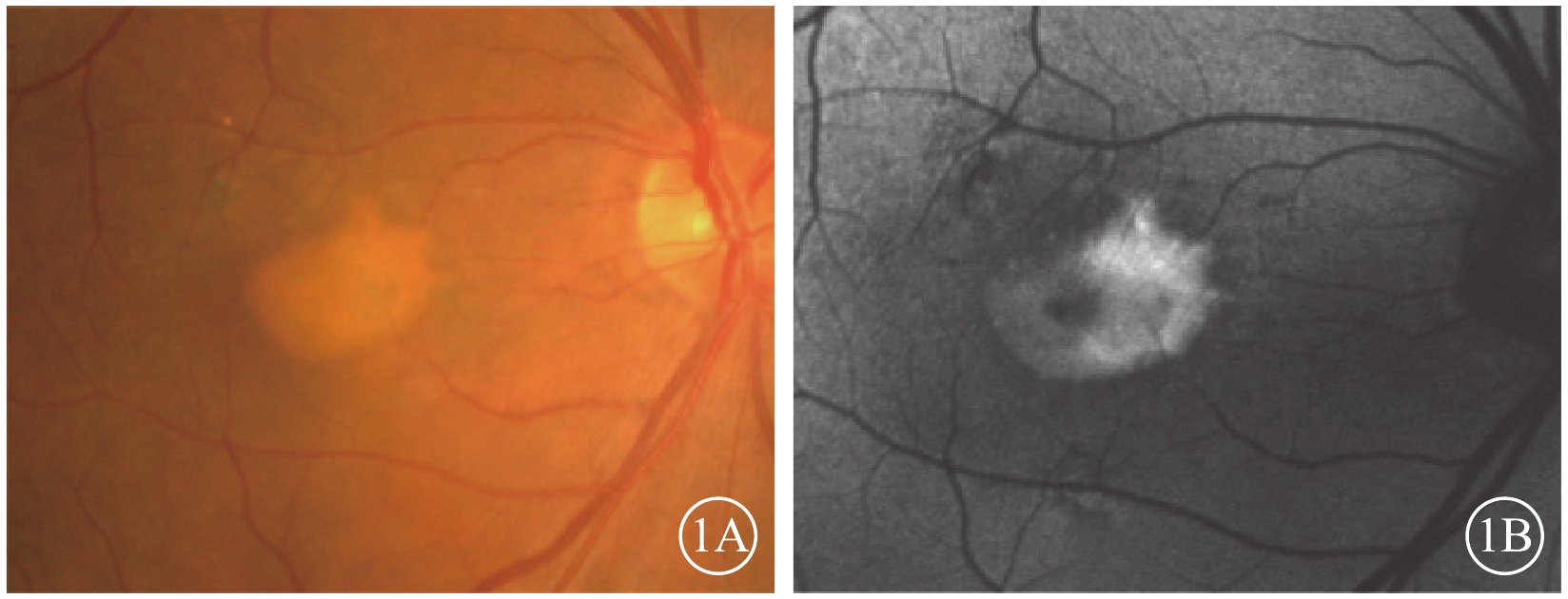
眼底彩色照相檢查發現,所有患眼黃斑區視網膜下可見一邊界清晰的黃白色病灶(圖1A),黃斑區終末血管爬行于病灶之上。黃白色病灶密度并不完全一致,部分區域病變較為濃密,部分則較為稀薄。病灶內部及周圍未見出血、滲出。病灶周圍可見小片狀色素脫失(圖1A)。其余部分視網膜、視神經、血管均未見異常。
FAF檢查發現,所有患眼均可見與彩色眼底像中病灶一致的強自身熒光。病灶內自身熒光強度不一(圖1B),彩色眼底像中較為稀薄的區域呈相對弱自身熒光,較為濃密的區域呈強自身熒光。與彩色眼底像對應的小片狀色素脫失區域可見弱自身熒光(圖1B)。
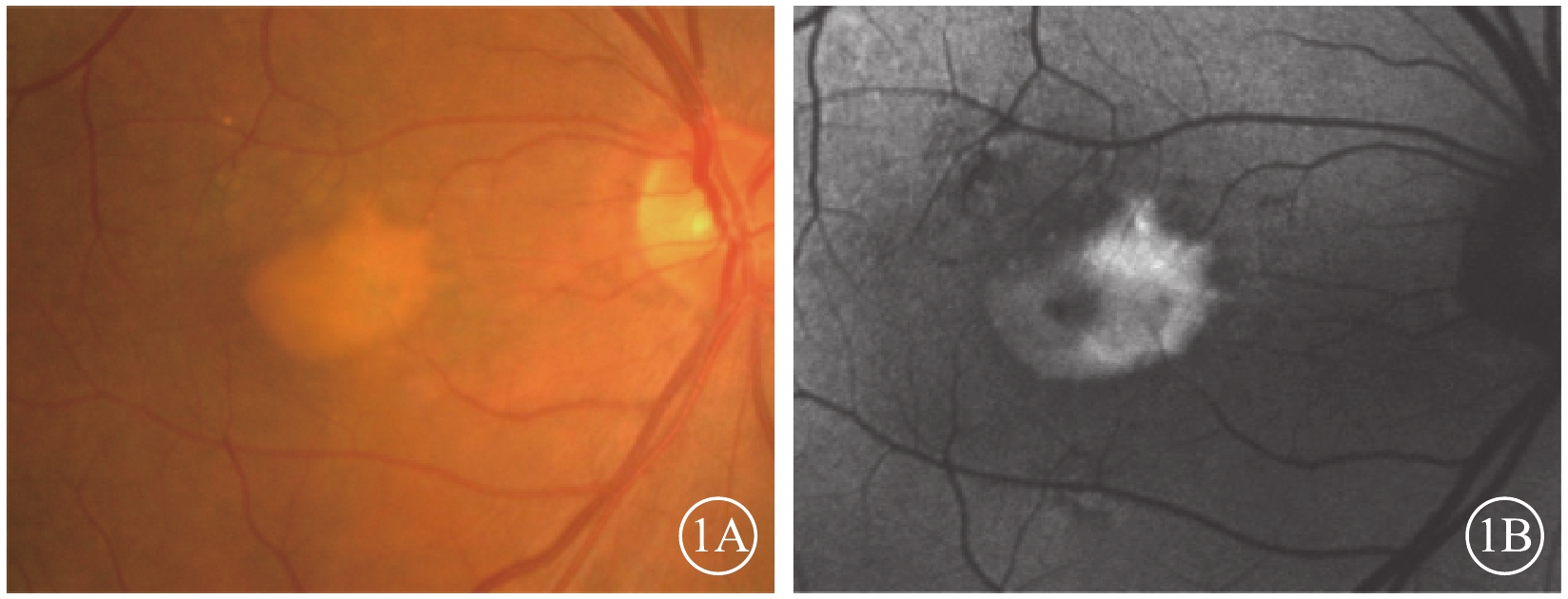 圖1
AOFVD患眼彩色眼底、FAF像。1A. 彩色眼底像,黃斑區視網膜下可見邊界清晰的黃白色病灶,病灶周圍可見小片狀色素脫失;1B. FAF像。與彩色眼底像對應的病灶處可見強自身熒光,病灶內自身熒光強度不一;與彩色眼底像對應的小片狀色素脫失區域可見弱自身熒光
圖1
AOFVD患眼彩色眼底、FAF像。1A. 彩色眼底像,黃斑區視網膜下可見邊界清晰的黃白色病灶,病灶周圍可見小片狀色素脫失;1B. FAF像。與彩色眼底像對應的病灶處可見強自身熒光,病灶內自身熒光強度不一;與彩色眼底像對應的小片狀色素脫失區域可見弱自身熒光
FFA檢查發現,所有患眼動脈前期均可見與彩色眼底像病灶處對應的邊界清晰的假熒光,隨造影過程繼續,假熒光逐漸消失(圖2A)。動脈期及靜脈期,病灶區域呈現與彩色眼底像病灶處對應的遮蔽熒光區(圖2B,2C)。靜脈期病灶內部出現一局限性強熒光(圖2C),并隨造影過程繼續開始擴大,至造影晚期呈現一片狀的熒光素積存區域(圖2D)。與彩色眼底像對應的小片狀色素脫失區域,整個造影過程均表現為點片狀透見熒光,無滲漏和擴大。
 圖2
AOFVD患眼FFA像。2A. 動脈前期,黃斑區出現與彩色眼底像病灶處對應的邊界清晰的假熒光;2B. 動脈期,假熒光消退;2C. 靜脈期,病灶區域呈現與彩色眼底像病灶處對應的遮蔽熒光區,病灶內部出現一局限性強熒光;2D. 晚期,病灶內部局限性強熒光呈現一片狀的熒光素積存區域
圖2
AOFVD患眼FFA像。2A. 動脈前期,黃斑區出現與彩色眼底像病灶處對應的邊界清晰的假熒光;2B. 動脈期,假熒光消退;2C. 靜脈期,病灶區域呈現與彩色眼底像病灶處對應的遮蔽熒光區,病灶內部出現一局限性強熒光;2D. 晚期,病灶內部局限性強熒光呈現一片狀的熒光素積存區域
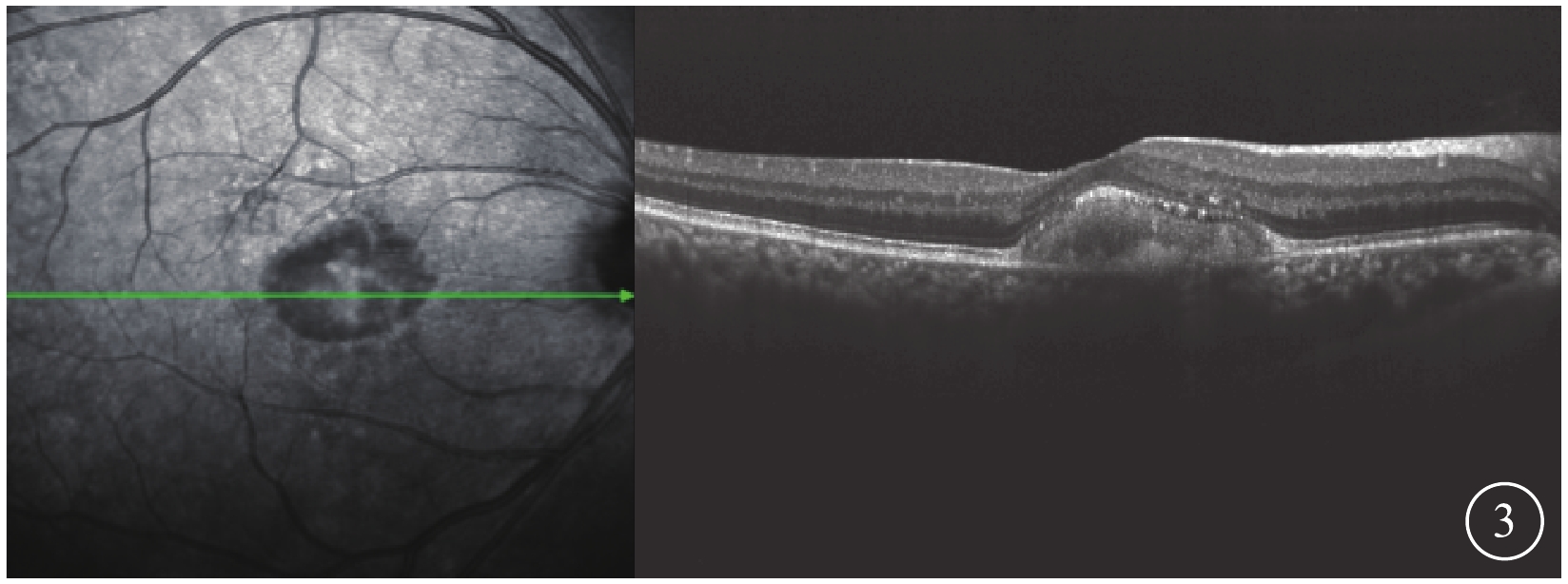
OCT檢查發現,所有患眼黃斑中心凹視網膜色素上皮(RPE)層之上可見“圓頂屋”樣隆起病灶。病灶局部的RPE層增厚,密度不均;視網膜神經上皮層除被病灶抬高外,未見明顯破裂分層現象(圖3),層間也無水腫、滲出改變。
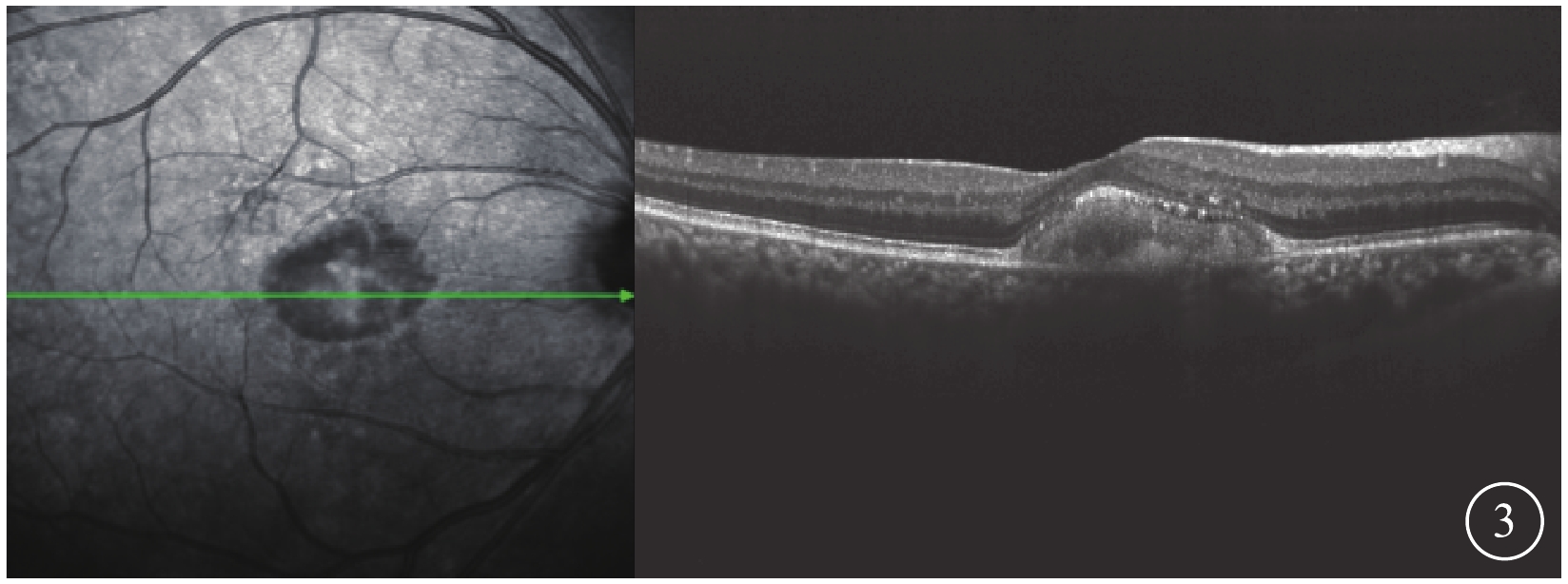 圖3
AOFVD患眼OCT像。黃斑中心凹RPE層之上“圓頂屋”樣隆起病灶,視網膜神經上層除被病灶抬高外,未見明顯破裂分層現象
圖3
AOFVD患眼OCT像。黃斑中心凹RPE層之上“圓頂屋”樣隆起病灶,視網膜神經上層除被病灶抬高外,未見明顯破裂分層現象
3 討論
AOFVD的發病年齡多為40歲以上,是一類發病較晚的先天異常疾病[3]。本組患者平均年齡為(53.5±1.6)歲,符合其發病晚的這一特點。AOFVD主要的臨床特征包括:(1)AOFVD患眼視力損傷較輕,多無癥狀或輕微視力下降[4]。其原因在于異常脂褐質沉著于RPE層下,而尚未對RPE細胞及光感受器細胞造成明顯損傷。因此,雖然各類影像檢查發現病灶雖位于黃斑中心凹區域,但患者視力損傷并不嚴重[5]。部分患眼發展至病變晚期,由于繼發脈絡膜新生血管(CNV)、RPE萎縮等原因可出現視力明顯下降,但發展至此階段的比例低、進展也十分緩慢[6]。(2)AOFVD眼底多表現為一局限的黃白色物質沉積。在沒有異常血管生長,也未破壞局部本身血管時,其出血、滲出征象并不明顯[7]。(3)AOFVD為脂褐質的堆積,在FAF中呈現強自身熒光[8]。(4)AOFVD的OCT表現為RPE上的異常物質堆積,其上視網膜神經上皮層則無任何分層、出血、滲出改變,神經上皮層結構清晰整齊也是該病的一大特征[9]。(5)在AOFVD病程的不同階段,FFA表現并不一致。當卵黃樣物質均一積存時,由于遮蔽而表現為弱熒光;隨著病變進展,卵黃樣物質出現部分破裂吸收并合并RPE細胞間緊密連接破壞時,熒光素隨破壞的RPE通道進入神經上皮層下而呈現擴大的熒光素滲漏[10]。(6)當AOFVD未合并CNV時,其病變部位在OCT血管成像上表現為圓形、均勻、弱信號病灶;當合并CNV時,則清晰顯示CNV的血管結構[11]。本組患眼眼底、FAF、FFA及OCT影像特征均與之吻合,診斷明確。但由于條件限制,未能行OCT血管成像檢查。
AOFVD在臨床上較易和AMD混淆。雖從發病人群、臨床表現上而言,AMD和AOFVD之間確實有不少相似之處;但二者發病機制、病理生理過程截然不同。Ozkaya等[3]對一組首診為AMD并經抗VEGF藥物治療無效的患者進行分析,發現其中有1.5%的患者真實診斷是AOFVD。其誤診原因主要在于對AOFVD的認識不足,以及對二者FFA的解讀有誤[12,13]。在造影過程中觀察到病灶內部有熒光素滲漏的現象,而誤認為是新生血管呈現出的熒光素滲漏,從而誤診為AMD的隱匿型CNV。二者的鑒別診斷關鍵點包括AMD患眼視力損傷通常較為嚴重;黃斑區以出血、水腫、滲出為綜合性表現;OCT也相應表現為視網膜下強反射實質性病灶,合并視網膜下及視網膜內滲出、出血表現。此外,二者對于抗VEGF藥物治療效果也差異較大。據統計,90.0%以上的存在活動性病變的AMD,抗VEGF藥物治療均能改善其結構和功能;而對于AOFVD,除非其繼發了CNV,否則不會對抗VEGF藥物治療有功能和形態上的改變。
在充分認識該病發病機制、病理生理特征、病變預后的基礎上,多種眼底影像檢查技術為我們提供了多層次、多角度對AOFVD這一少見疾病的認識、理解,減少誤診誤治。
成人型卵黃樣黃斑營養不良(AOFVD)是一類臨床較少見的黃斑營養不良,臨床表現為輕微視力下降或無癥狀,通常因常規檢查而發現[1]。由于卵黃樣物質在病程不同階段沉積吸收,在眼底呈現出病灶形態大小以及色素差異較大,影像表現也不盡相同[2],臨床常易將其誤診為其他類型的黃斑病變。我們回顧分析了誤診為老年性黃斑變性(AMD)的6例AOFVD患者的臨床資料,對其眼底彩色照相、眼底自身熒光(FAF)、熒光素眼底血管造影(FFA)及光相干斷層掃描(OCT)影像特征進行了歸納分析,以加深對該病的認識。現將結果報道如下。
1 對象和方法
回顧性研究。2013年1月至2016年10月在云南省第二人民醫院眼科診斷為AOFVD的6例患者10只眼納入本研究。其中,男性2例4只眼,女性4例6只眼。年齡40~67歲,平均年齡(53.5±1.6)歲。雙眼發病4例,單眼發病2例。因輕度視力下降伴視物變形就診2例,常規眼底檢查發現4例。患者就診時最佳矯正視力0.3~0.8,均在首次就診時被誤診為AMD。其中2例因視力下降伴視物變形接受抗血管內皮生長因子(VEGF)藥物治療。所有患者均符合AOFVD的診斷標準[1,2]。
所有患眼均行裂隙燈顯微鏡、間接檢眼鏡、眼底彩色照相、FAF、FFA及OCT檢查。眼底彩色照相采用日本Topcon公司眼底照相機TRC-5EX進行。FAF及FFA檢查采用德國海德堡公司HRA眼底血管造影儀進行。患眼散瞳后首先拍攝后極部彩色眼底像,隨后采用488 nm激光進行FAF掃描,連續采集3~5張圖像。使用Herdelberg Eye Explore軟件處理圖像,得到FAF影像。隨后常規行FFA檢查,獲取FFA像。造影過程分為4期。其中,視網膜中央動脈尚未充盈之前的階段為視網膜動脈前期;視網膜動脈開始充盈到靜脈充盈之前的階段為動脈期;靜脈充盈之后的階段為靜脈期;熒光素從視網膜消退之后殘余熒光階段為晚期。OCT檢查采用德國海德堡公司Spectralis HRA OCT進行。掃描深度5~8 mm,以黃斑區病灶處為中心進行水平、垂直及放射狀掃描。選擇圖像質量與位置較佳的像進行標記保存。對比觀察患眼眼底彩色照相、FAF、FFA及OCT的影像特征。
2 結果
眼底彩色照相檢查發現,所有患眼黃斑區視網膜下可見一邊界清晰的黃白色病灶(圖1A),黃斑區終末血管爬行于病灶之上。黃白色病灶密度并不完全一致,部分區域病變較為濃密,部分則較為稀薄。病灶內部及周圍未見出血、滲出。病灶周圍可見小片狀色素脫失(圖1A)。其余部分視網膜、視神經、血管均未見異常。
FAF檢查發現,所有患眼均可見與彩色眼底像中病灶一致的強自身熒光。病灶內自身熒光強度不一(圖1B),彩色眼底像中較為稀薄的區域呈相對弱自身熒光,較為濃密的區域呈強自身熒光。與彩色眼底像對應的小片狀色素脫失區域可見弱自身熒光(圖1B)。
 圖1
AOFVD患眼彩色眼底、FAF像。1A. 彩色眼底像,黃斑區視網膜下可見邊界清晰的黃白色病灶,病灶周圍可見小片狀色素脫失;1B. FAF像。與彩色眼底像對應的病灶處可見強自身熒光,病灶內自身熒光強度不一;與彩色眼底像對應的小片狀色素脫失區域可見弱自身熒光
圖1
AOFVD患眼彩色眼底、FAF像。1A. 彩色眼底像,黃斑區視網膜下可見邊界清晰的黃白色病灶,病灶周圍可見小片狀色素脫失;1B. FAF像。與彩色眼底像對應的病灶處可見強自身熒光,病灶內自身熒光強度不一;與彩色眼底像對應的小片狀色素脫失區域可見弱自身熒光
FFA檢查發現,所有患眼動脈前期均可見與彩色眼底像病灶處對應的邊界清晰的假熒光,隨造影過程繼續,假熒光逐漸消失(圖2A)。動脈期及靜脈期,病灶區域呈現與彩色眼底像病灶處對應的遮蔽熒光區(圖2B,2C)。靜脈期病灶內部出現一局限性強熒光(圖2C),并隨造影過程繼續開始擴大,至造影晚期呈現一片狀的熒光素積存區域(圖2D)。與彩色眼底像對應的小片狀色素脫失區域,整個造影過程均表現為點片狀透見熒光,無滲漏和擴大。
 圖2
AOFVD患眼FFA像。2A. 動脈前期,黃斑區出現與彩色眼底像病灶處對應的邊界清晰的假熒光;2B. 動脈期,假熒光消退;2C. 靜脈期,病灶區域呈現與彩色眼底像病灶處對應的遮蔽熒光區,病灶內部出現一局限性強熒光;2D. 晚期,病灶內部局限性強熒光呈現一片狀的熒光素積存區域
圖2
AOFVD患眼FFA像。2A. 動脈前期,黃斑區出現與彩色眼底像病灶處對應的邊界清晰的假熒光;2B. 動脈期,假熒光消退;2C. 靜脈期,病灶區域呈現與彩色眼底像病灶處對應的遮蔽熒光區,病灶內部出現一局限性強熒光;2D. 晚期,病灶內部局限性強熒光呈現一片狀的熒光素積存區域
OCT檢查發現,所有患眼黃斑中心凹視網膜色素上皮(RPE)層之上可見“圓頂屋”樣隆起病灶。病灶局部的RPE層增厚,密度不均;視網膜神經上皮層除被病灶抬高外,未見明顯破裂分層現象(圖3),層間也無水腫、滲出改變。
 圖3
AOFVD患眼OCT像。黃斑中心凹RPE層之上“圓頂屋”樣隆起病灶,視網膜神經上層除被病灶抬高外,未見明顯破裂分層現象
圖3
AOFVD患眼OCT像。黃斑中心凹RPE層之上“圓頂屋”樣隆起病灶,視網膜神經上層除被病灶抬高外,未見明顯破裂分層現象
3 討論
AOFVD的發病年齡多為40歲以上,是一類發病較晚的先天異常疾病[3]。本組患者平均年齡為(53.5±1.6)歲,符合其發病晚的這一特點。AOFVD主要的臨床特征包括:(1)AOFVD患眼視力損傷較輕,多無癥狀或輕微視力下降[4]。其原因在于異常脂褐質沉著于RPE層下,而尚未對RPE細胞及光感受器細胞造成明顯損傷。因此,雖然各類影像檢查發現病灶雖位于黃斑中心凹區域,但患者視力損傷并不嚴重[5]。部分患眼發展至病變晚期,由于繼發脈絡膜新生血管(CNV)、RPE萎縮等原因可出現視力明顯下降,但發展至此階段的比例低、進展也十分緩慢[6]。(2)AOFVD眼底多表現為一局限的黃白色物質沉積。在沒有異常血管生長,也未破壞局部本身血管時,其出血、滲出征象并不明顯[7]。(3)AOFVD為脂褐質的堆積,在FAF中呈現強自身熒光[8]。(4)AOFVD的OCT表現為RPE上的異常物質堆積,其上視網膜神經上皮層則無任何分層、出血、滲出改變,神經上皮層結構清晰整齊也是該病的一大特征[9]。(5)在AOFVD病程的不同階段,FFA表現并不一致。當卵黃樣物質均一積存時,由于遮蔽而表現為弱熒光;隨著病變進展,卵黃樣物質出現部分破裂吸收并合并RPE細胞間緊密連接破壞時,熒光素隨破壞的RPE通道進入神經上皮層下而呈現擴大的熒光素滲漏[10]。(6)當AOFVD未合并CNV時,其病變部位在OCT血管成像上表現為圓形、均勻、弱信號病灶;當合并CNV時,則清晰顯示CNV的血管結構[11]。本組患眼眼底、FAF、FFA及OCT影像特征均與之吻合,診斷明確。但由于條件限制,未能行OCT血管成像檢查。
AOFVD在臨床上較易和AMD混淆。雖從發病人群、臨床表現上而言,AMD和AOFVD之間確實有不少相似之處;但二者發病機制、病理生理過程截然不同。Ozkaya等[3]對一組首診為AMD并經抗VEGF藥物治療無效的患者進行分析,發現其中有1.5%的患者真實診斷是AOFVD。其誤診原因主要在于對AOFVD的認識不足,以及對二者FFA的解讀有誤[12,13]。在造影過程中觀察到病灶內部有熒光素滲漏的現象,而誤認為是新生血管呈現出的熒光素滲漏,從而誤診為AMD的隱匿型CNV。二者的鑒別診斷關鍵點包括AMD患眼視力損傷通常較為嚴重;黃斑區以出血、水腫、滲出為綜合性表現;OCT也相應表現為視網膜下強反射實質性病灶,合并視網膜下及視網膜內滲出、出血表現。此外,二者對于抗VEGF藥物治療效果也差異較大。據統計,90.0%以上的存在活動性病變的AMD,抗VEGF藥物治療均能改善其結構和功能;而對于AOFVD,除非其繼發了CNV,否則不會對抗VEGF藥物治療有功能和形態上的改變。
在充分認識該病發病機制、病理生理特征、病變預后的基礎上,多種眼底影像檢查技術為我們提供了多層次、多角度對AOFVD這一少見疾病的認識、理解,減少誤診誤治。