引用本文: 王建偉, 接傳紅, 陶永健, 吳正正, 張紅. 糖尿病黃斑水腫患眼黃斑區視功能與黃斑中心凹視網膜厚度的相關性分析. 中華眼底病雜志, 2017, 33(3): 267-270. doi: 10.3760/cma.j.issn.1005-1015.2017.03.011 復制
糖尿病黃斑水腫(DME)患眼黃斑區視功能損害的判定大多通過Snellen或早期治療糖尿病視網膜病變(DR)研究等視力表測得的中心視力來評價,但其結果信息量小,無法對視功能進行定量的細致評價[1]。近年來,隨著MAIA微視野檢查技術的問世,使評價黃斑水腫區域視網膜敏感度成為可能,提高了定量分析黃斑功能的深度,并能提供DME患眼黃斑改變模式和程度的詳細信息。研究表明,微視野參數對評估黃斑疾病的視功能異常是敏感有效的[2]。光相干斷層掃描(OCT)可以使黃斑部病變活體檢測接近于組織病理學檢測水平,在觀察視網膜的同時可有效測量視網膜厚度。目前,雖然臨床診斷技術取得了巨大進步,但視網膜顯微解剖結構與視功能的關系并不完全明確。為此,我們應用MAIA微視野計和OCT檢查分析了微視野參數與最佳矯正視力(BCVA)及黃斑中心凹視網膜厚度(CRT)的相關性。現將結果報道如下。
1 對象和方法
本研究為經醫院倫理委員會批準并獲患者知情同意的前瞻性、無對照、開放性研究。2016年1月至2017年3月在中國中醫科學院眼科醫院確診為DME的24例患者40只眼納入本研究。記錄患者年齡、性別、身高、體重、職業、受教育程度;血壓、血糖、糖化血紅蛋白、血脂、腎功能等生物化學指標;糖尿病類型、病程、治療方式;心腦血管疾病、高血壓、高血脂、腎病史;吸煙史等不良生活習慣。記錄患者糖尿病家族史、眼病家族史;是否接受過DR、白內障、青光眼等激光光凝及手術治療;是否接受過DR的口服藥物治療。對于接受過治療者,同時記錄手術方式、藥物劑量、療程、就診醫院、時間等。
納入標準:(1)愿意按臨床試驗方案要求執行者;(2)DR分期為2~3期,符合DME診斷標準[3];(3)視力≥0.1,2次OCT檢查測得CRT≥250 μm;(4)未接受過黃斑格柵樣激光光凝、玻璃體腔注射藥物等治療;(5)屈光間質透明,瞳孔能擴大,眼底照相能充分配合者。雙眼均符合納入標準者,雙眼均列為研究眼。排除標準:(1)除糖尿病之外其他原因所致的黃斑水腫;(2)合并有青光眼及視網膜靜脈阻塞、葡萄膜炎、視神經疾病等眼底疾病者;(3)合并有嚴重心腦血管、肝臟、造血系統疾病和糖尿病腎病發生腎功能衰竭者,合并有嚴重危及生命的原發性疾病及精神病者;(4)因年齡、疾病等原因無法配合完成各項檢查者。
患者中,男性10例18只眼,女性14例22只眼。年齡41~79歲,平均年齡(56.84±8.96)歲。均為2型糖尿病患者,平均糖尿病病程8年。
所有患者均行BCVA、裂隙燈顯微鏡、眼底彩色照相、熒光素眼底血管造影(FFA)、OCT及微視野檢查。BCVA檢查采用國際標準Snellen E字母視力表進行,統計分析時將其轉換為最小分辨角對數(logMAR)視力。眼底彩色照相檢查采用Canon CR-2數字眼底照相機(日本Canon公司)進行。FFA檢查采用Zeiss FF450 plus眼底照相機(德國Zeiss公司)進行。OCT檢查采用Cirrus HD-OCT4000(德國Zeiss公司)進行。視野檢查采用MAIA微視野計(意大利Centervue公司)進行。OCT檢查采用“快速黃斑掃描”程序512×128掃描,在以黃斑中心凹為中心的6 mm×6 mm方形區域內,由直徑分別為1、3、6 mm的3個同心圓組成,由Version 6.5軟件自動測量患眼視網膜內界膜到視網膜色素上皮層強反射帶內側界面之間的垂直距離,并以此作為CRT。微視野檢查選用標準黃斑測試10°程序,測試范圍為黃斑10°,刺激點數37點,以直徑2°、6°、10°呈內中外3層同心圓狀排列,每圈12個刺激點,同心圓中央1個刺激點。光標大小為Goldmann Ⅲ號視標,光標持續時間200 ms。微視野計最大刺激光亮度為318.47 cd/m2,背景光亮度為1.27 cd/m2,測量的視網膜敏感度為0~36 dB,檢查時無需散瞳。受檢者在暗室內適應10 min,行預試驗后開始檢測。檢測參數包括反映視網膜敏感度的黃斑區平均閾值(AT),評估黃斑狀態的黃斑完整性指數(MI),用以識別因年齡、視功能完整信息和患眼固視引起的視網膜敏感度正常下降,1°(P1)和2°(P2)半徑注視點百分比,由63%、95%注視點組成的二元橢圓形區域周線(BCEA)面積A63、A95,BCEA的水平軸線H63、H95和垂直軸線V63、V95(圖1)。按P1、P2百分比將固視狀態分為固視穩定、固視相對不穩定、固視不穩定三類。其中,P1>75%為固視穩定,P1<75%且P2>75%為固視相對不穩定,P2<75%為固視不穩定[4,5]。眼科相關檢查均各由一名有經驗的專業技師在未知本研究目的的情況下完成。研究開展之前,先進行預試驗,用OCT及微視野計測量DME患眼相關參數具有良好的可重復性;讀片由經培訓的兩名高級職稱醫師共同完成,保證讀片結果的一致性。
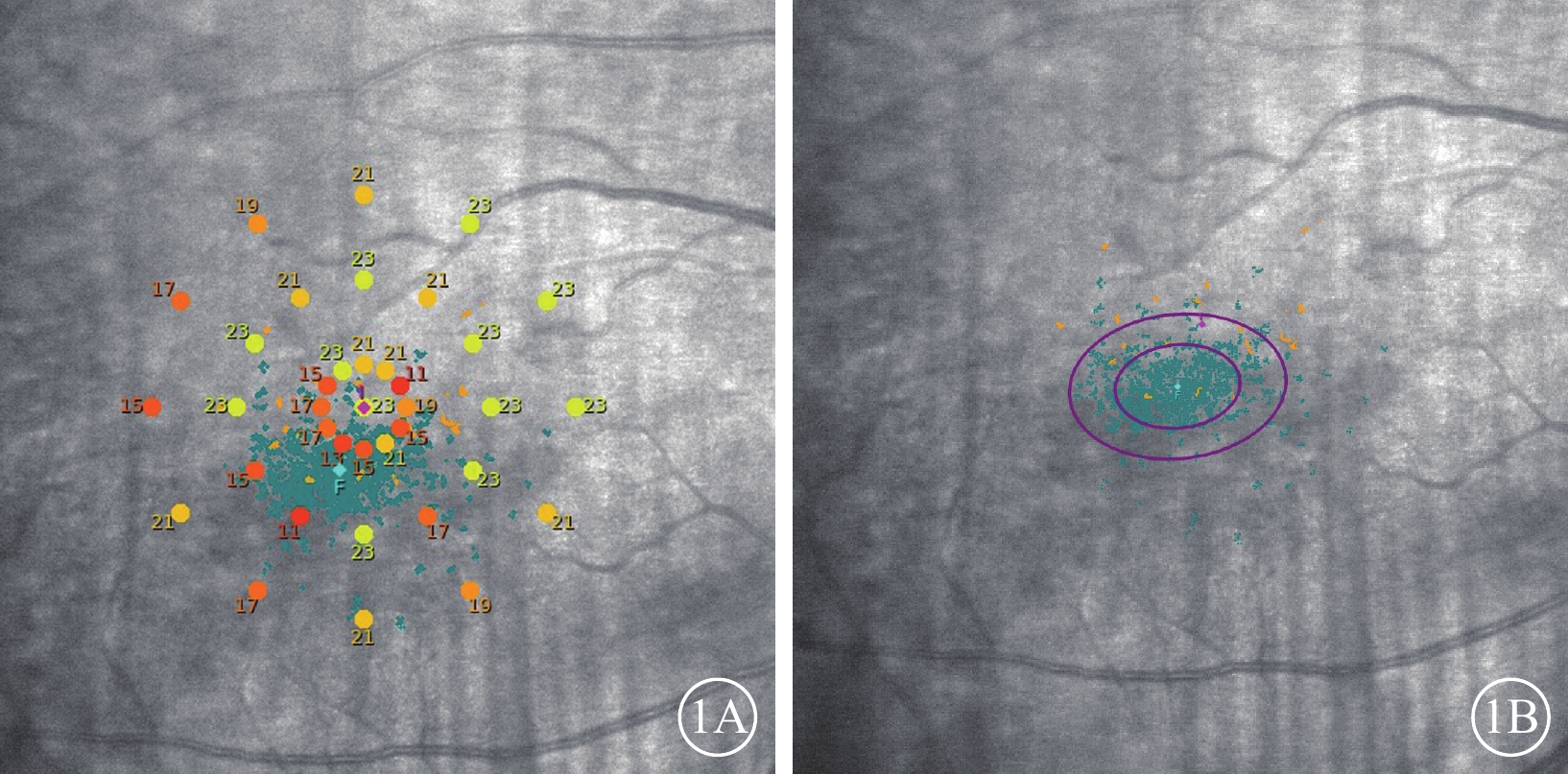
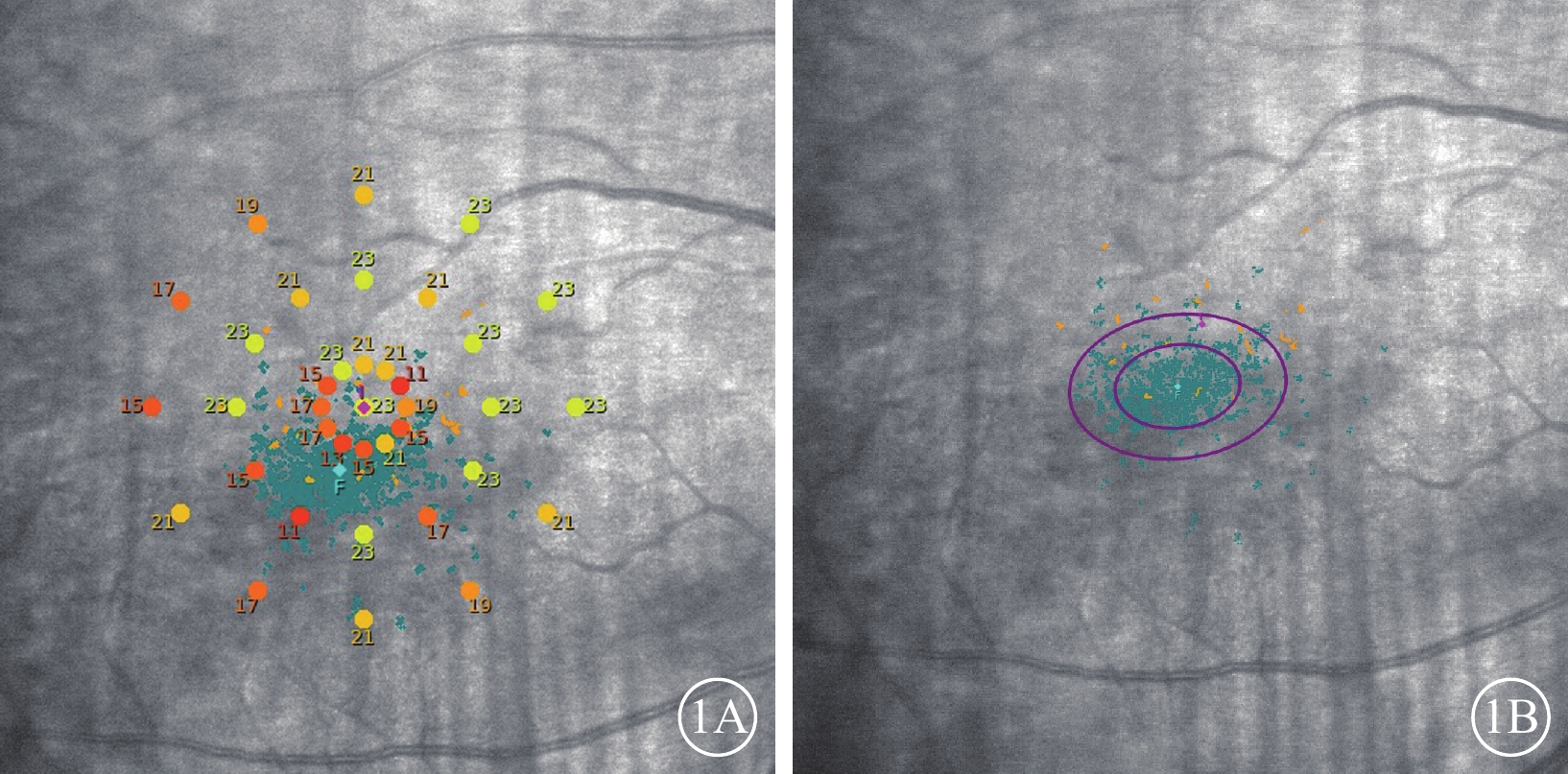 圖1
微視野檢查示意圖。1A. AT測量示意圖;1B. P1、P2及BCEA參數測量示意圖
圖1
微視野檢查示意圖。1A. AT測量示意圖;1B. P1、P2及BCEA參數測量示意圖
采用SPSS19.0統計軟件行統計學分析處理。采用Pearson相關性分析法分析BCVA、CRT及微視野各參數的相關性;以固視類型為因變量,BCVA、CRT、微視野參數為自變量,采用多元線性回歸分析影響固視類型的獨立因素。P≤0.05為差異有統計學意義。
2 結果
患眼logMAR BCVA為0.58±0.30;平均CRT為(426.95±125.78)μm;平均MI為(96.78±8.22)%,平均AT為(18.95±5.28)dB,平均P1、P2分別為(44.08±28.86)%、(72.93±23.90)%,平均A63、A95分別為(11.04±11.14)°2、(33.08±33.39)°2,平均H63、V63、H95、V95分別為(3.84±2.83)°、(3.23±1.92)°、(6.69±4.94)°、(5.48±3.24)°。
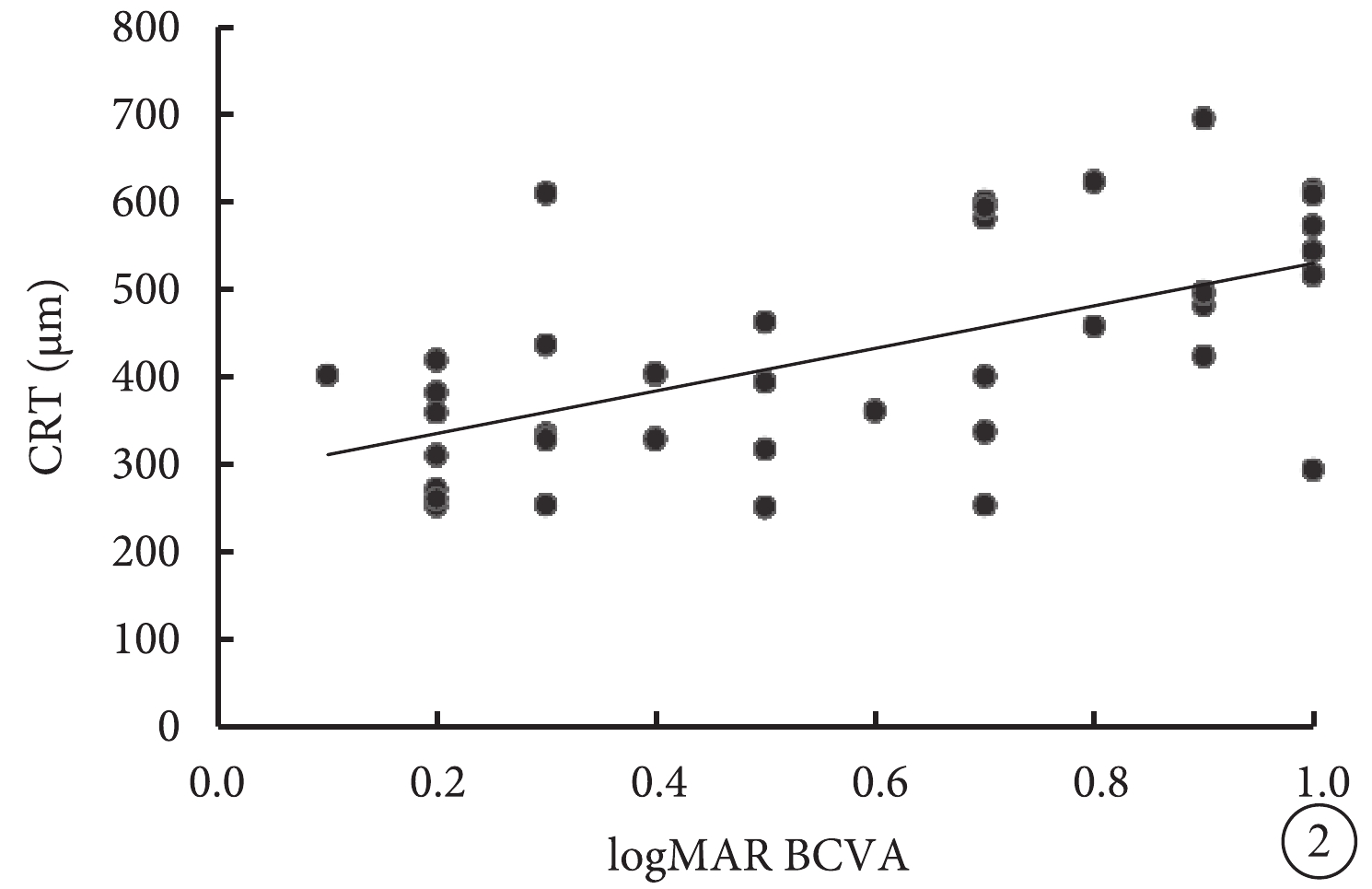
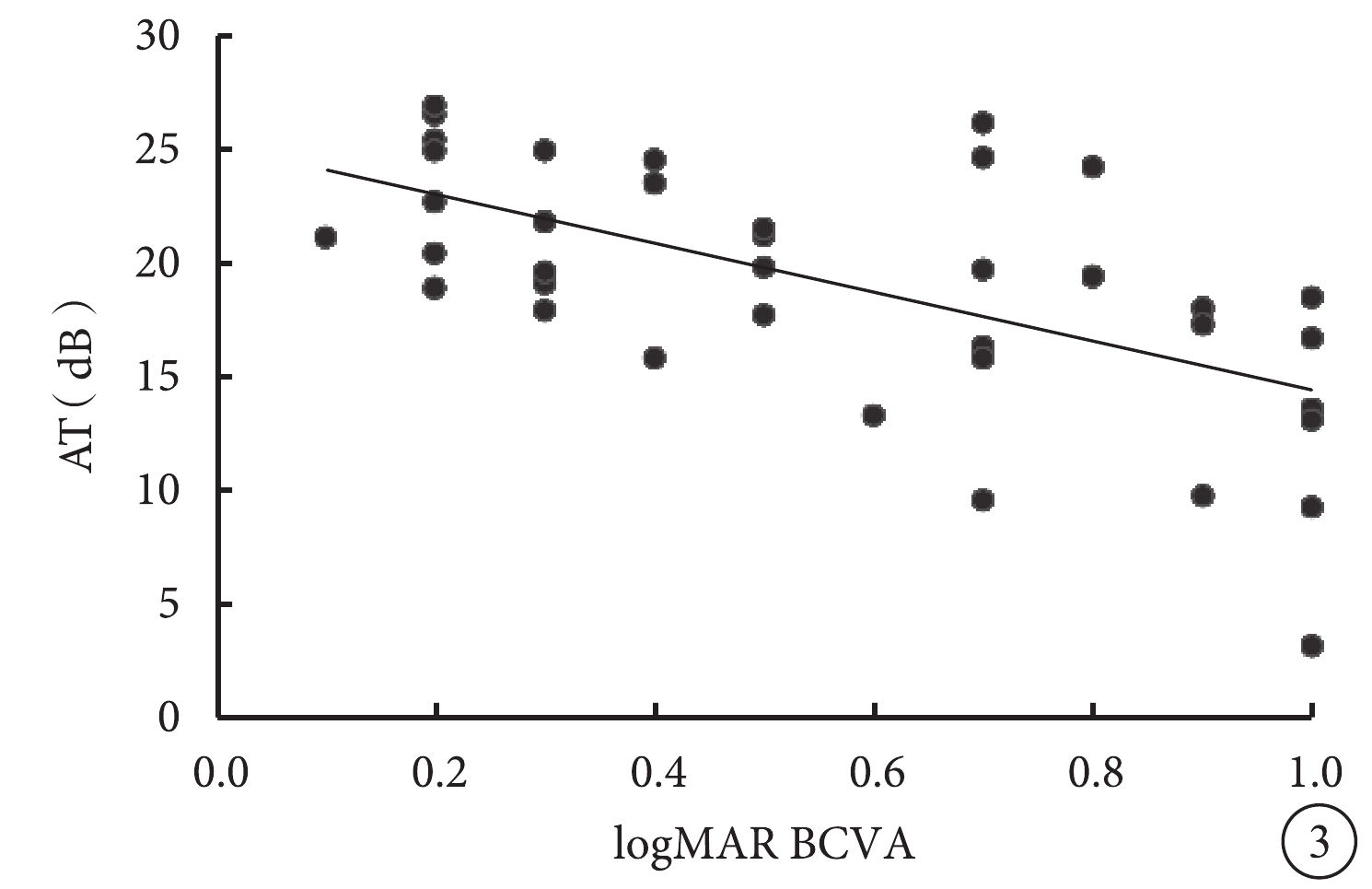
Pearson相關性分析結果顯示,logMAR BCVA與CRT(r=0.58,P=0.000)、V63(r=0.44,P=0.004)、V95(r=0.41,P=0.008)、MI(r=0.36,P=0.024)呈正相關,與AT(r=?0.61,P=0.000)、P1(r=?0.41,P=0.009)、P2(r=?0.38,P=0.015)呈負相關,而與A63、A95、H63、H95無相關性(P>0.05)(圖2,3)。AT與P1(r=0.53,P=0.000)、P2(r=0.51,P=0.001)呈正相關,與A63(r=?0.39,P=0.012)、A95(r=?0.40,P=0.012)、V63(r=?0.53,P=0.000)、V95(r=?0.46,P=0.003)、MI(r=?0.50,P=0.001)呈負相關,與CRT無相關性(r=?0.21,P=0.190)。CRT與V63(r=0.45,P=0.004)、V95(r=0.43,P=0.005)呈正相關,與P1(r=?0.45,P=0.003)、P2(r=?0.35,P=0.026)呈負相關,與A63、A95、H63、H95、MI均無相關性(P>0.05)。
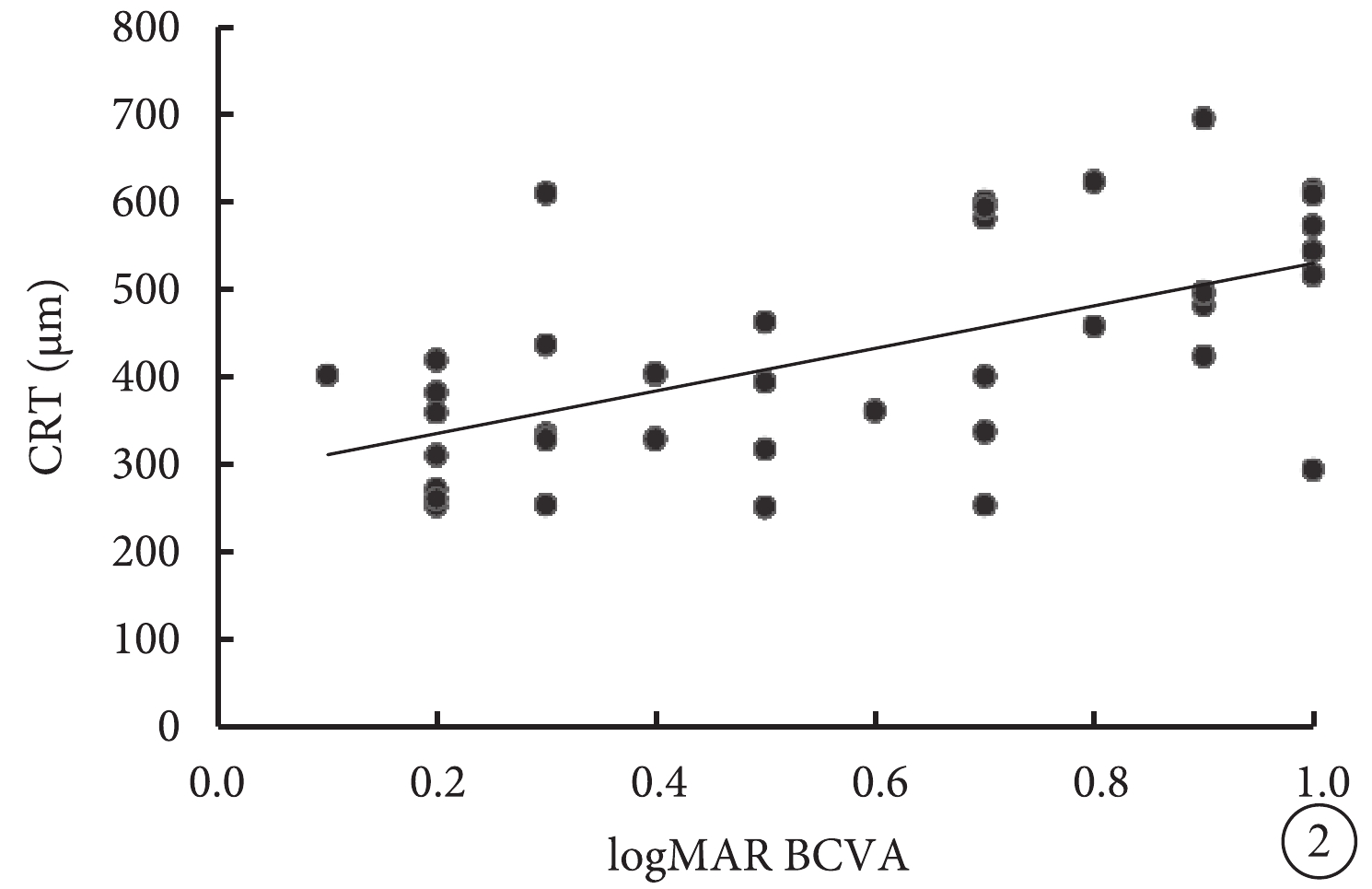 圖2
logMAR BCVA與CRT相關性分析散點圖
圖2
logMAR BCVA與CRT相關性分析散點圖
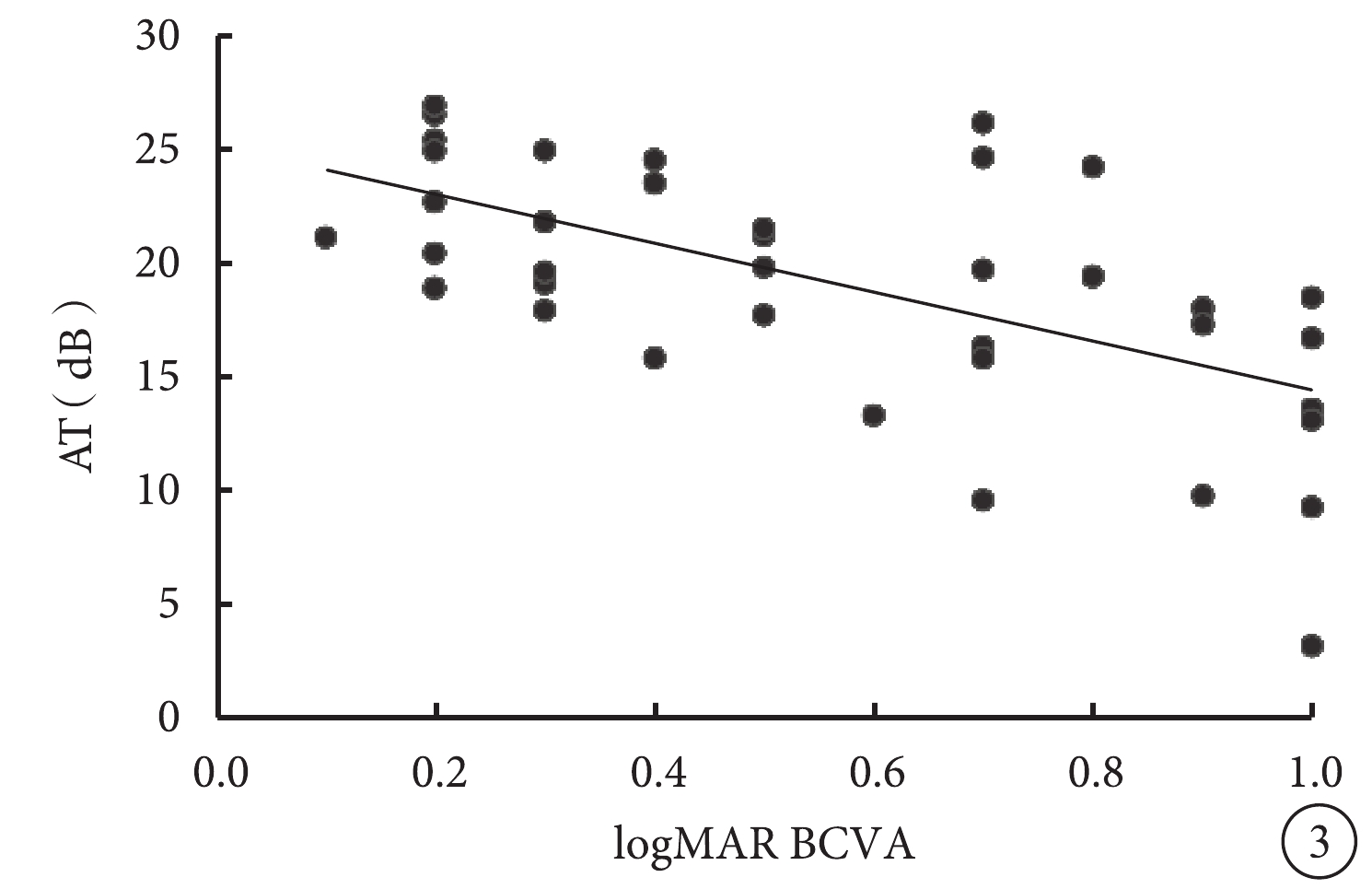 圖3
logMAR BCVA與AT相關性分析散點圖
圖3
logMAR BCVA與AT相關性分析散點圖
40只眼中,固視穩定8只眼,占20%;固視相對不穩定14只眼,占35%;固視不穩定18只眼,占45%。多元線性回歸分析結果顯示,P1是影響固視類型的獨立因素(非標準化回歸系數=?0.025,非標準化標準誤=0.002,標準化回歸系數=?0.919,t=?14.343,P=0.000)。
3 討論
視力雖然仍是定量評價DME功能破壞金標準,但其僅能體現中心凹“點”的視功能,不能代表黃斑區功能的所有不同方面。我們選擇MAIA微視野計是因為其可通過眼位跟蹤系統,即時監測固視,自動補償眼動,提供患者的固視穩定性及偏心注視優勢位置的定量結果;在10°范圍內測量37個點,以評估黃斑區各點的視網膜敏感度及平均敏感度;以固視點涵蓋的區域計算1°及2°半徑的固視穩定度,對應于閱讀視野4°×2°范圍,可以反映視覺品質的高低[5]。本研究將BCVA與MAIA微視野計參數作為評估DME患眼黃斑區視功能的指標更全面準確。
視網膜敏感度作為一個量化的黃斑區視功能的監測值,相較視力而言能夠更準確地提供黃斑區視功能改變程度的具體信息[6]。已有研究表明,DME患眼黃斑區視網膜敏感度被破壞[1]。本研究結果顯示,DME患眼BCVA與AT密切相關,兩者作為評價黃斑區視功能指標,具有良好的一致性。AT與P1、P2呈正相關,與A63、A95呈負相關。我們分析導致這一結果的原因既可能是因為注視點范圍增大導致視網膜敏感度降低,也可能是因為注視點范圍增大,微視野計測量視網膜敏感度的可靠性降低[5]。但視網膜敏感度降低是否由DME的固視不穩定引起還需進一步研究來證實。
本研究結果顯示,DME患眼CRT與P1、P2呈負相關。這可能是因為黃斑中心凹區域大量囊樣水腫出現,主要影響中心凹及旁中心凹區域的解剖結構;而P1、P2正是1°、2°半徑注視點占百分比的指標。該微視野檢測結果與OCT黃斑區解剖結果相一致[7,8]。我們還發現,影響固視類型的獨立因素為P1。這一結果與MAIA微視野計按P1、P2百分比劃分固視類型相一致。此外,本研究未發現BCVA及AT與固視類型的相關性。
關于DME患眼的固視類型報道結果不盡相同[1,9,10]。本研究結果顯示,本組45%的患眼固視不穩定,20%的患眼固視穩定。這與Carpineto等[10]報道結果相同。我們還發現,AT與CRT之間無相關性。該結果與既往大多數研究結果不同[9,11];但與Kim等[12]在有臨床意義DME的發現一致。觀察結果的差異一方面可能是由于既往研究大多應用MP-1微視野計,而本研究采用了MAIA微視野計,不同微視野計的原理及程序設計有所不同,測量的視網膜敏感度范圍也不同。另一方面由于DME持續時間無法準確評估,DME造成的視網膜光感受器細胞層的損害程度不同,DME的不同類型及黃斑區存在的硬性滲出也可能影響視網膜敏感度[10,13]。
本研究提供了DME患眼黃斑區視功能與CRT相關性的信息,但由于樣本量小,同時未將DME的復發次數、DME和DR持續時間、血糖波動以及其他眼科病癥等可能在視網膜形態與功能關系中起作用的因素考慮在內,所以有關BCVA、微視野參數與CRT的具體相關性還有待進一步研究,有關微視野計量化黃斑功能的可靠性及可重復性也尚需進一步研究。
糖尿病黃斑水腫(DME)患眼黃斑區視功能損害的判定大多通過Snellen或早期治療糖尿病視網膜病變(DR)研究等視力表測得的中心視力來評價,但其結果信息量小,無法對視功能進行定量的細致評價[1]。近年來,隨著MAIA微視野檢查技術的問世,使評價黃斑水腫區域視網膜敏感度成為可能,提高了定量分析黃斑功能的深度,并能提供DME患眼黃斑改變模式和程度的詳細信息。研究表明,微視野參數對評估黃斑疾病的視功能異常是敏感有效的[2]。光相干斷層掃描(OCT)可以使黃斑部病變活體檢測接近于組織病理學檢測水平,在觀察視網膜的同時可有效測量視網膜厚度。目前,雖然臨床診斷技術取得了巨大進步,但視網膜顯微解剖結構與視功能的關系并不完全明確。為此,我們應用MAIA微視野計和OCT檢查分析了微視野參數與最佳矯正視力(BCVA)及黃斑中心凹視網膜厚度(CRT)的相關性。現將結果報道如下。
1 對象和方法
本研究為經醫院倫理委員會批準并獲患者知情同意的前瞻性、無對照、開放性研究。2016年1月至2017年3月在中國中醫科學院眼科醫院確診為DME的24例患者40只眼納入本研究。記錄患者年齡、性別、身高、體重、職業、受教育程度;血壓、血糖、糖化血紅蛋白、血脂、腎功能等生物化學指標;糖尿病類型、病程、治療方式;心腦血管疾病、高血壓、高血脂、腎病史;吸煙史等不良生活習慣。記錄患者糖尿病家族史、眼病家族史;是否接受過DR、白內障、青光眼等激光光凝及手術治療;是否接受過DR的口服藥物治療。對于接受過治療者,同時記錄手術方式、藥物劑量、療程、就診醫院、時間等。
納入標準:(1)愿意按臨床試驗方案要求執行者;(2)DR分期為2~3期,符合DME診斷標準[3];(3)視力≥0.1,2次OCT檢查測得CRT≥250 μm;(4)未接受過黃斑格柵樣激光光凝、玻璃體腔注射藥物等治療;(5)屈光間質透明,瞳孔能擴大,眼底照相能充分配合者。雙眼均符合納入標準者,雙眼均列為研究眼。排除標準:(1)除糖尿病之外其他原因所致的黃斑水腫;(2)合并有青光眼及視網膜靜脈阻塞、葡萄膜炎、視神經疾病等眼底疾病者;(3)合并有嚴重心腦血管、肝臟、造血系統疾病和糖尿病腎病發生腎功能衰竭者,合并有嚴重危及生命的原發性疾病及精神病者;(4)因年齡、疾病等原因無法配合完成各項檢查者。
患者中,男性10例18只眼,女性14例22只眼。年齡41~79歲,平均年齡(56.84±8.96)歲。均為2型糖尿病患者,平均糖尿病病程8年。
所有患者均行BCVA、裂隙燈顯微鏡、眼底彩色照相、熒光素眼底血管造影(FFA)、OCT及微視野檢查。BCVA檢查采用國際標準Snellen E字母視力表進行,統計分析時將其轉換為最小分辨角對數(logMAR)視力。眼底彩色照相檢查采用Canon CR-2數字眼底照相機(日本Canon公司)進行。FFA檢查采用Zeiss FF450 plus眼底照相機(德國Zeiss公司)進行。OCT檢查采用Cirrus HD-OCT4000(德國Zeiss公司)進行。視野檢查采用MAIA微視野計(意大利Centervue公司)進行。OCT檢查采用“快速黃斑掃描”程序512×128掃描,在以黃斑中心凹為中心的6 mm×6 mm方形區域內,由直徑分別為1、3、6 mm的3個同心圓組成,由Version 6.5軟件自動測量患眼視網膜內界膜到視網膜色素上皮層強反射帶內側界面之間的垂直距離,并以此作為CRT。微視野檢查選用標準黃斑測試10°程序,測試范圍為黃斑10°,刺激點數37點,以直徑2°、6°、10°呈內中外3層同心圓狀排列,每圈12個刺激點,同心圓中央1個刺激點。光標大小為Goldmann Ⅲ號視標,光標持續時間200 ms。微視野計最大刺激光亮度為318.47 cd/m2,背景光亮度為1.27 cd/m2,測量的視網膜敏感度為0~36 dB,檢查時無需散瞳。受檢者在暗室內適應10 min,行預試驗后開始檢測。檢測參數包括反映視網膜敏感度的黃斑區平均閾值(AT),評估黃斑狀態的黃斑完整性指數(MI),用以識別因年齡、視功能完整信息和患眼固視引起的視網膜敏感度正常下降,1°(P1)和2°(P2)半徑注視點百分比,由63%、95%注視點組成的二元橢圓形區域周線(BCEA)面積A63、A95,BCEA的水平軸線H63、H95和垂直軸線V63、V95(圖1)。按P1、P2百分比將固視狀態分為固視穩定、固視相對不穩定、固視不穩定三類。其中,P1>75%為固視穩定,P1<75%且P2>75%為固視相對不穩定,P2<75%為固視不穩定[4,5]。眼科相關檢查均各由一名有經驗的專業技師在未知本研究目的的情況下完成。研究開展之前,先進行預試驗,用OCT及微視野計測量DME患眼相關參數具有良好的可重復性;讀片由經培訓的兩名高級職稱醫師共同完成,保證讀片結果的一致性。
 圖1
微視野檢查示意圖。1A. AT測量示意圖;1B. P1、P2及BCEA參數測量示意圖
圖1
微視野檢查示意圖。1A. AT測量示意圖;1B. P1、P2及BCEA參數測量示意圖
采用SPSS19.0統計軟件行統計學分析處理。采用Pearson相關性分析法分析BCVA、CRT及微視野各參數的相關性;以固視類型為因變量,BCVA、CRT、微視野參數為自變量,采用多元線性回歸分析影響固視類型的獨立因素。P≤0.05為差異有統計學意義。
2 結果
患眼logMAR BCVA為0.58±0.30;平均CRT為(426.95±125.78)μm;平均MI為(96.78±8.22)%,平均AT為(18.95±5.28)dB,平均P1、P2分別為(44.08±28.86)%、(72.93±23.90)%,平均A63、A95分別為(11.04±11.14)°2、(33.08±33.39)°2,平均H63、V63、H95、V95分別為(3.84±2.83)°、(3.23±1.92)°、(6.69±4.94)°、(5.48±3.24)°。
Pearson相關性分析結果顯示,logMAR BCVA與CRT(r=0.58,P=0.000)、V63(r=0.44,P=0.004)、V95(r=0.41,P=0.008)、MI(r=0.36,P=0.024)呈正相關,與AT(r=?0.61,P=0.000)、P1(r=?0.41,P=0.009)、P2(r=?0.38,P=0.015)呈負相關,而與A63、A95、H63、H95無相關性(P>0.05)(圖2,3)。AT與P1(r=0.53,P=0.000)、P2(r=0.51,P=0.001)呈正相關,與A63(r=?0.39,P=0.012)、A95(r=?0.40,P=0.012)、V63(r=?0.53,P=0.000)、V95(r=?0.46,P=0.003)、MI(r=?0.50,P=0.001)呈負相關,與CRT無相關性(r=?0.21,P=0.190)。CRT與V63(r=0.45,P=0.004)、V95(r=0.43,P=0.005)呈正相關,與P1(r=?0.45,P=0.003)、P2(r=?0.35,P=0.026)呈負相關,與A63、A95、H63、H95、MI均無相關性(P>0.05)。
 圖2
logMAR BCVA與CRT相關性分析散點圖
圖2
logMAR BCVA與CRT相關性分析散點圖
 圖3
logMAR BCVA與AT相關性分析散點圖
圖3
logMAR BCVA與AT相關性分析散點圖
40只眼中,固視穩定8只眼,占20%;固視相對不穩定14只眼,占35%;固視不穩定18只眼,占45%。多元線性回歸分析結果顯示,P1是影響固視類型的獨立因素(非標準化回歸系數=?0.025,非標準化標準誤=0.002,標準化回歸系數=?0.919,t=?14.343,P=0.000)。
3 討論
視力雖然仍是定量評價DME功能破壞金標準,但其僅能體現中心凹“點”的視功能,不能代表黃斑區功能的所有不同方面。我們選擇MAIA微視野計是因為其可通過眼位跟蹤系統,即時監測固視,自動補償眼動,提供患者的固視穩定性及偏心注視優勢位置的定量結果;在10°范圍內測量37個點,以評估黃斑區各點的視網膜敏感度及平均敏感度;以固視點涵蓋的區域計算1°及2°半徑的固視穩定度,對應于閱讀視野4°×2°范圍,可以反映視覺品質的高低[5]。本研究將BCVA與MAIA微視野計參數作為評估DME患眼黃斑區視功能的指標更全面準確。
視網膜敏感度作為一個量化的黃斑區視功能的監測值,相較視力而言能夠更準確地提供黃斑區視功能改變程度的具體信息[6]。已有研究表明,DME患眼黃斑區視網膜敏感度被破壞[1]。本研究結果顯示,DME患眼BCVA與AT密切相關,兩者作為評價黃斑區視功能指標,具有良好的一致性。AT與P1、P2呈正相關,與A63、A95呈負相關。我們分析導致這一結果的原因既可能是因為注視點范圍增大導致視網膜敏感度降低,也可能是因為注視點范圍增大,微視野計測量視網膜敏感度的可靠性降低[5]。但視網膜敏感度降低是否由DME的固視不穩定引起還需進一步研究來證實。
本研究結果顯示,DME患眼CRT與P1、P2呈負相關。這可能是因為黃斑中心凹區域大量囊樣水腫出現,主要影響中心凹及旁中心凹區域的解剖結構;而P1、P2正是1°、2°半徑注視點占百分比的指標。該微視野檢測結果與OCT黃斑區解剖結果相一致[7,8]。我們還發現,影響固視類型的獨立因素為P1。這一結果與MAIA微視野計按P1、P2百分比劃分固視類型相一致。此外,本研究未發現BCVA及AT與固視類型的相關性。
關于DME患眼的固視類型報道結果不盡相同[1,9,10]。本研究結果顯示,本組45%的患眼固視不穩定,20%的患眼固視穩定。這與Carpineto等[10]報道結果相同。我們還發現,AT與CRT之間無相關性。該結果與既往大多數研究結果不同[9,11];但與Kim等[12]在有臨床意義DME的發現一致。觀察結果的差異一方面可能是由于既往研究大多應用MP-1微視野計,而本研究采用了MAIA微視野計,不同微視野計的原理及程序設計有所不同,測量的視網膜敏感度范圍也不同。另一方面由于DME持續時間無法準確評估,DME造成的視網膜光感受器細胞層的損害程度不同,DME的不同類型及黃斑區存在的硬性滲出也可能影響視網膜敏感度[10,13]。
本研究提供了DME患眼黃斑區視功能與CRT相關性的信息,但由于樣本量小,同時未將DME的復發次數、DME和DR持續時間、血糖波動以及其他眼科病癥等可能在視網膜形態與功能關系中起作用的因素考慮在內,所以有關BCVA、微視野參數與CRT的具體相關性還有待進一步研究,有關微視野計量化黃斑功能的可靠性及可重復性也尚需進一步研究。