引用本文: 齊琪, 張秋梅, 李春君, 董榮娜, 李金金, 郭娟娟, 時健英, 于德民, 張景云. 亞臨床甲狀腺功能減退癥與2型糖尿病患者糖尿病視網膜病變相關性研究. 中華眼底病雜志, 2017, 33(3): 235-239. doi: 10.3760/cma.j.issn.1005-1015.2017.03.004 復制
糖尿病(DM)視網膜病變(DR)是2型DM(T2DM)最主要微血管并發癥之一。多項研究結果表明,DM人群中甲狀腺功能(甲功)異常的患病率明顯增高,并以亞臨床甲功減退癥(SCH)最為常見,占所有甲功異常者的40%以上[1,2]。Radaideh等[3]研究發現,在T2DM患者中,甲功異常人群比例為12.5%,其中以SCH為主。然而SCH與DR相關性研究國內外均較少,且結論也不一致。近期研究發現,SCH增加增生型DR(PDR)及視力受損風險[4,5]。Kim等[6]研究也提示SCH是DR的危險因素,但對DM腎病(DN)無顯著影響。Chen等[7]的研究結果則與之相反,該研究提示T2DM合并SCH患者DN患病率升高,而DR患病率無顯著差異。也有研究提示SCH與高加索人群DR無明顯相關性[8]。本研究回顧分析了一組T2DM患者的臨床資料,觀察探討SCH與T2DM患者DR的相關性。現將結果報道如下。
1 對象和方法
本研究為符合醫學倫理學原則并獲患者知情同意的臨床橫斷面研究。2011年8月至2015年8月在我院內分泌科住院的T2DM患者792例納入研究。其中,男性448例,女性344例;平均年齡(54.13±13.06)歲;平均DM病程(8.03±6.70)年。所有患者符合T2DM診斷標準[9]:具有典型DM癥狀;隨機血糖≥11.1 mmol/L或空腹血糖≥7.0 mmol/L,或糖耐量試驗2 h血糖≥11.1 mmol/L。排除標準:(1)1型DM或其他類型DM。(2)亞臨床、臨床甲功亢進癥或甲功減退癥。(3)既往有甲狀腺病史及使用影響甲功藥物。(4)妊娠及哺乳期。(5)嚴重急慢性并發癥、急慢性感染、惡性腫瘤。(6)急性心、肝、腎功能不全。(7)資料不全。
所有患者均行免散瞳眼底照相、糖化血紅蛋白(HbA1c)、血脂、甲功、血壓檢查。詳細記錄患者飲酒史、吸煙史、高血壓病史、血脂異常病史;測量身高、體重,計算體重指數(BMI)。其中既往有高血壓病史且正服用降血壓藥物或未服用降壓藥物情況下,收縮壓≥140 mmHg(1 mmHg=0.133 kPa)和(或)舒張壓≥90 mmHg。
患者禁食10 h后清晨采集靜脈血6 ml,采用德國Bayer公司全自動生化分析儀檢測血脂、腎功能、高敏C反應蛋白(CRP);高效液相色譜法檢測HbA1c;電化學發光法檢測甲功。血脂異常:血漿總膽固醇濃度>5.7 mmol/L,或甘油三酯濃度>1.71 mmol/L,或低密度脂蛋白膽固醇(LDL-C)濃度>3.1 mmol/L,或高密度脂蛋白膽固醇(HDL-C)濃度<1.1 mmol/L,或正在服用降血脂藥物。甲功正常:血清促甲狀腺激素(TSH)0.27~4.20 μIU/ml,三碘甲狀腺原氨酸(TT3)1.30~3.10 nmol/L,甲狀腺素(TT4)66.00~181.00 nmol/L。SCH:血清TSH>4.20 μIU/ml,TT3、TT4正常。據此分為SCH組、甲功正常組。
采用日本拓普康公司TRC-NW7SF免散瞳數碼照相機行眼底彩色照相,每一只眼采集一至數張60°眼底后極部彩色像;同時進行直接檢眼鏡檢查。兩項檢查及閱片由同一名眼科醫師完成,對不確定診斷者則由多名經驗豐富的醫師共同作出診斷并分級。以2002年國際臨床DR嚴重程度分級標準[10]為診斷依據,評估有無DR并進行DR分期。根據有無視力損傷風險[5,6],將輕、中度非PDR(NPDR)和重度NPDR、PDR再分為輕度DR和重度DR。
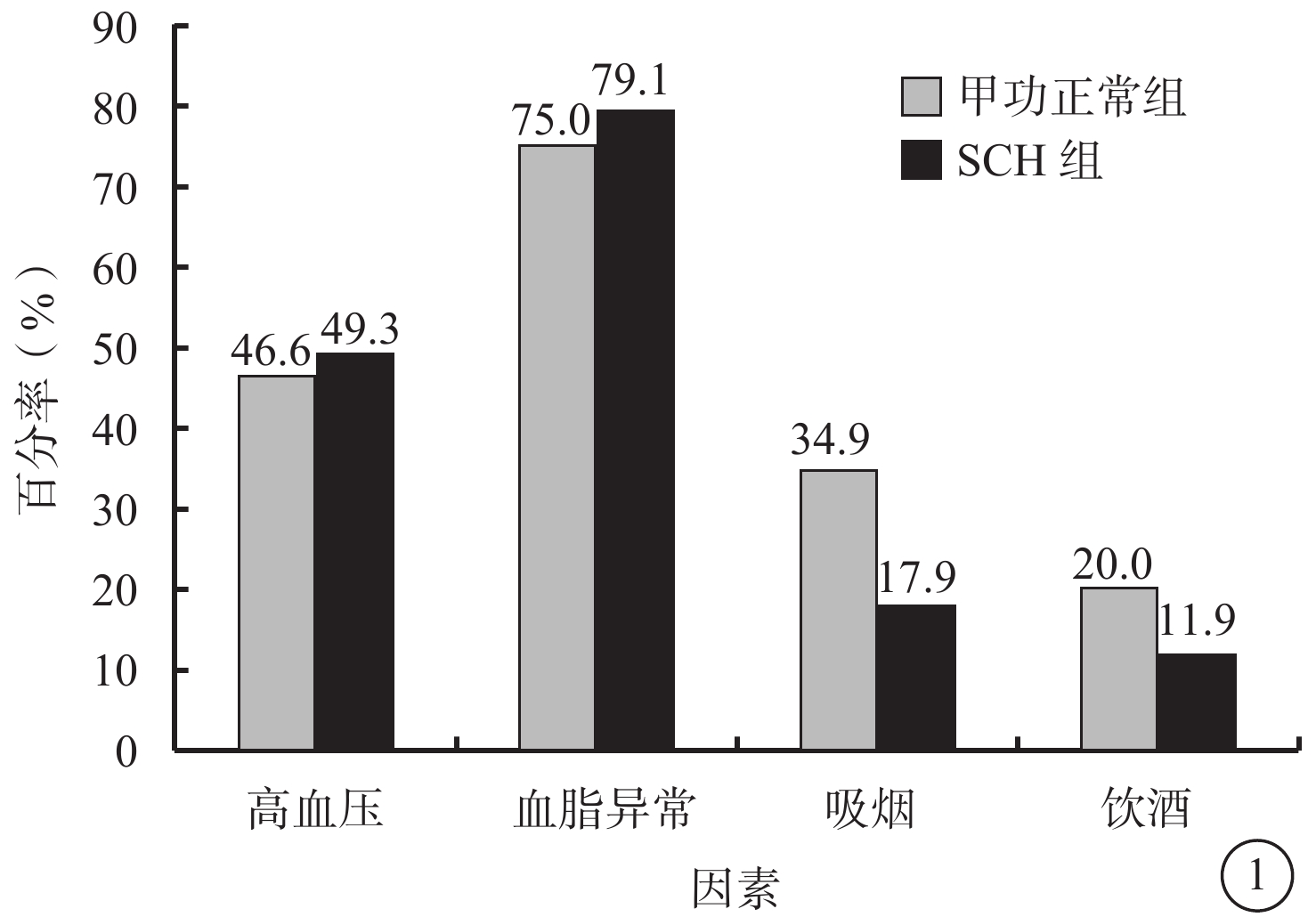
792例患者中,SCH組、甲功正常組分別為67、725例。SCH組67例患者中,男性28例,占T2DM男性患者的6.3%;女性39例,占T2DM女性患者的11.3%;兩組患者之間性別構成比比較,差異有統計學意義(χ2=6.503,P=0.014)。甲功正常組、SCH組患者之間平均年齡、女性構成比、吸煙率、甲狀腺過氧化物酶抗體(TPO-Ab)陽性率、TSH比較,差異有統計學意義(P<0.05);其余指標比較,差異均無統計學意義(P>0.05)(表1,圖1)。
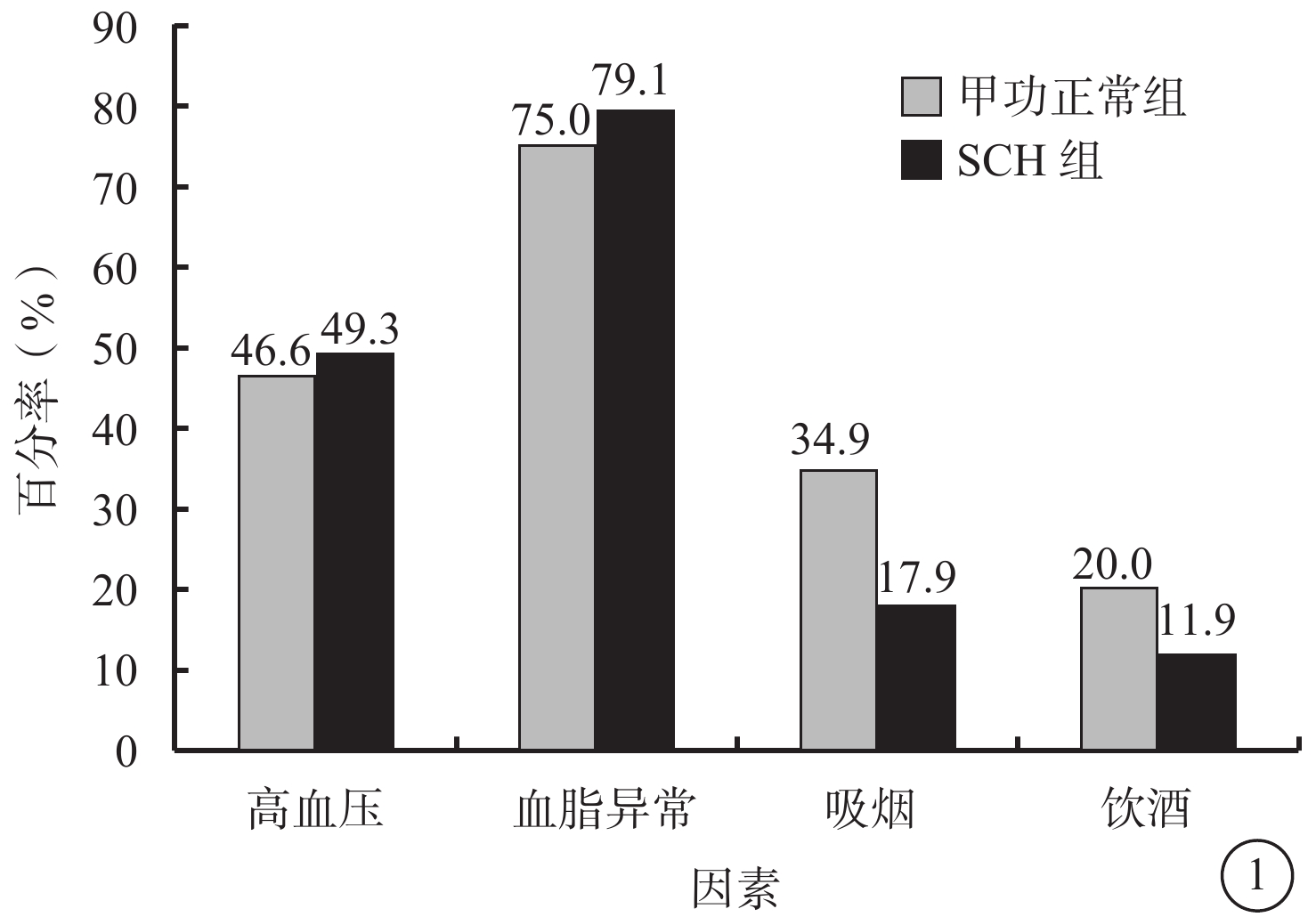 圖1
甲功正常組、SCH組患者高血壓患病率、血脂異常率、吸煙率、飲酒率比較
圖1
甲功正常組、SCH組患者高血壓患病率、血脂異常率、吸煙率、飲酒率比較
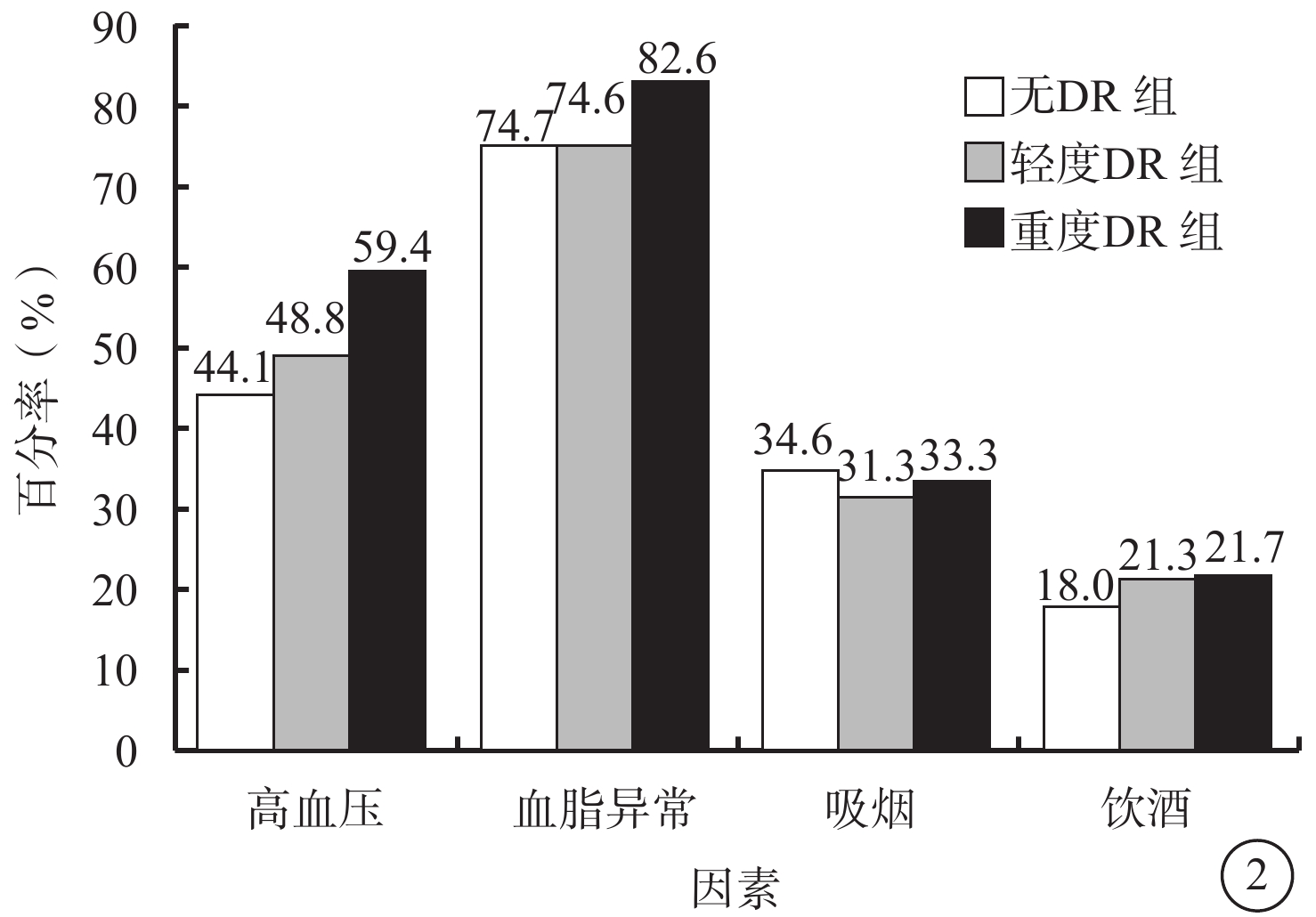
792例患者中,無DR者(無DR組)483例,占61.0%;DR者309例,占39.0%。DR 309例中,輕度DR(輕度DR組)、重度DR(重度DR組)分別為240、69例,分別占所有患者的30.3%、8.7%。無DR組、輕度DR組、重度DR組患者之間高血壓患病率比較,差異有統計學意義(χ2=6.194,P=0.045);其余各項指標比較,差異均無統計學意義(P>0.05)(圖2;表2,3)。
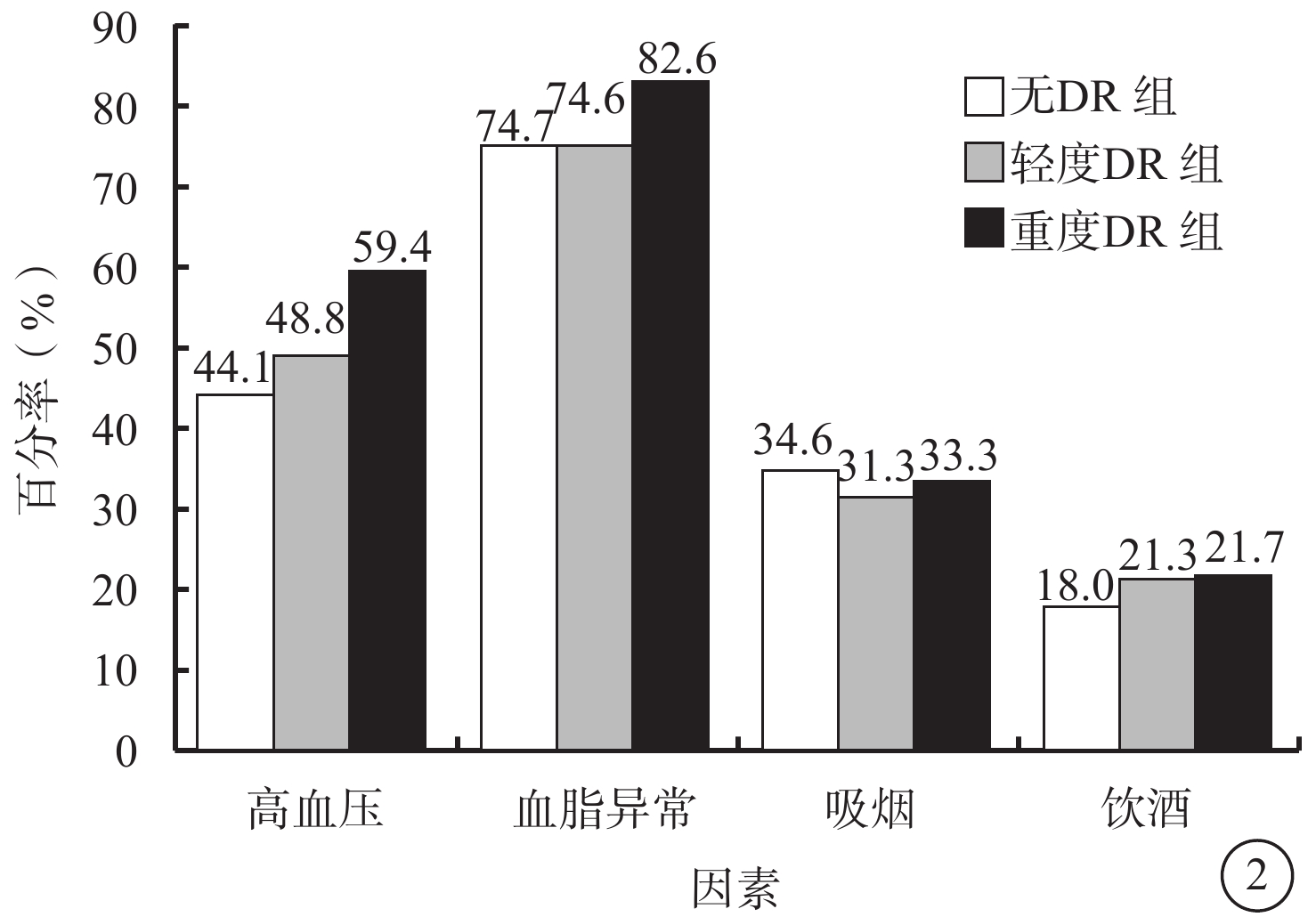 圖2
無DR組、輕度DR組、重度DR組患者高血壓患病率、血脂異常率、吸煙率、飲酒率比較
圖2
無DR組、輕度DR組、重度DR組患者高血壓患病率、血脂異常率、吸煙率、飲酒率比較
采用SPSS19.0統計軟件進行統計學分析處理。正態分布的計量資料以均數±標準差( )表示,兩組間比較行t檢驗,多組間比較行單因素方差分析;偏態分布的計量資料以中位數(四分位數間距)表示,兩組間比較行Mann-Whitney檢驗,多組間比較行Kruskal-Wallis檢驗;計數資料以比例或百分率表示,組間比較行χ2檢驗。采用logistic多因素回歸法分析SCH與DR的關系。校驗水準α=0.05。P<0.05為差異有統計學意義。
2 結果
無DR組、輕度DR組、重度DR組患者中SCH者分別為36、25、6例,分別占本組患者的7.5%、10.4%、8.7%;3組患者之間SCH患病率比較,差異無統計學意義(χ2=1.823,P=0.402)。
SCH組67例患者中,無DR者36例,占53.7%;DR者31例,占46.3%。其中,輕度DR 25例,占SCH患者的37.3%;重度DR 6例,占SCH患者的9.0%。甲功正常組725例患者中,無DR者447例,占61.7%;DR者278例,占38.3%。其中,輕度DR 215例,占甲功正常患者的29.7%;重度DR 63例,占甲功正常患者的8.7%。兩組患者之間DR患病率比較,差異無統計學意義(χ2=1.618,P=0.239)。
多因素logistic回歸分析結果顯示,校正了年齡、性別、DM病程、BMI、HbA1c、吸煙史、飲酒史、高血壓、血脂異常、高敏CRP因素后,SCH與T2DM患者不同DR程度均無相關性[輕度DR:比值比(OR)=1.361,95%可信區間(CI)=0.773~2.399,P=0.286;重度DR:OR=1.326,95%CI=0.520~3.384,P=0.555;DR:OR=1.353,95%CI=0.798~2.294,P=0.261]。
3 討論
SCH是一種隱蔽而持久的內分泌疾病,患者可無或僅有輕微臨床癥狀,且女性患病率明顯高于男性。本研究中T2DM合并SCH 67例,男、女SCH患病率分別為6.3%和11.3%,差異有統計學意義,與Chen等[7]研究結果一致。自身免疫機制參與SCH的發生,而TPO-Ab是甲狀腺自身免疫的重要指標。本研究中,SCH組TPO-Ab陽性率為19.4%,明顯高于甲功正常組的7.4%。
DR是T2DM主要的微血管并發癥之一,其發生、發展和遺傳、血糖及血壓控制水平、DM病程等因素有關。目前國內外多項研究提示SCH可能參與并加重T2DM血管并發癥,但關于SCH對DR的影響尚無統一認識,多項研究結果互相矛盾。Yang等[4]對371例T2DM患者進行研究,187例PDR患者為觀察組,184例DM病程10年以上、HbA1c 6.5%且無DR患者為對照組,觀察組SCH患病率為27.3%,顯著高于對照組17.4%;結果提示SCH為PDR的危險因素。Yang等[5]的研究結果表明,SCH增加T2DM患者DR患病率及視力損害風險。Kim等[6]的研究結果提示在校正年齡、性別、BMI、DM病程、HbA1c、血壓等因素的影響后SCH為嚴重DR的危險因素,而對DN無顯著影響。而Chen等[7]對556例T2DM患者的觀察結果提示,SCH為DN的危險因素,而對DR無顯著影響。此外,Ramis等[8]研究提示TSH水平與高加索人群DR無相關性。本研究結果顯示,住院T2DM患者SCH與DR之間無確切相關性,與Chen等[7]和Ramis等[8]的研究結果相似。導致這種結果差異性的原因尚不清楚,考慮與研究設計、研究對象種族、診斷標準、臨床資料來源及患者人群因素有關。年齡、DM病程、高血糖是T2DM患者DR發生、發展的獨立危險因素。與Kim等[6]的研究比較,本組T2DM患者平均年齡偏小,血糖控制水平欠佳;與Yang等[4]和Chen等[7]的研究比較,本組T2DM患者DM病程相對較短。但相對于既往研究[4,7,8],本研究樣本量較大。此外,我院是一家以防治DM及其并發癥為主的專科醫院,多數患者因新診斷DM、血糖控制欠佳或篩查DM并發癥入院,患者多無或僅有輕度DR,而有明顯DR癥狀患者多就診于眼科。因此,與Yang等[4,5]相關研究比較,本研究入選的T2DM患者合并嚴重DR比例較低,住院患者人群因素也可能是造成結果不同的原因之一。
關于SCH促進T2DM患者DR發生、發展的機制尚不明確,考慮可能的機制為:(1)SCH可導致毛細血管基底膜增厚,損傷包括毛細血管、毛細血管前微動脈在內的血管內皮功能[11,12]。而內皮功能紊亂在DR的發生發展中起重要作用[4]。(2)多項研究發現,SCH患者LDL-C受體數量及活性降低,脂蛋白酯酶活性下降,抑制總膽固醇和LDL-C的降解與清除,導致血脂代謝異常[13,14]。血脂代謝紊亂是DR的危險因素[15]。(3)越來越多的學者認為,DR是一種慢性炎性反應,而CRP被認為是最主要、最敏感的急性時相蛋白,是一種非特異的炎癥標志物[16]。SCH患者血清CRP水平顯著高于甲功正常者[17,18]。也有研究提示CRP水平與DR嚴重程度呈正相關[19]。(4)同型半胱氨酸(Hcy)是心腦血管疾病的獨立危險因素,SCH患者Hcy水平顯著高于甲功正常者[20]。最近研究提示高Hcy血癥是DR發生的獨立危險因素[21]。Hcy可通過氧化應激,引起脂質過氧化反應,損傷血管內皮細胞,導致血管功能減退,促進DR發生[22]。(5)有研究報道,SCH患者常合并高胰島素血癥和胰島素抵抗[23],胰島素抵抗與T2DM患者DR發生風險顯著相關[24]。
T2DM患者合并SCH較常見且女性比例較高,SCH對DR的影響尚無依據,需多中心、大樣本、前瞻性研究進一步證實SCH與T2DM患者DR的關系。
讀者?作者?編者 發表學術論文“五不準”行為守則 我國科技事業取得了長足的發展,在學術期刊發表論文數量大幅增長,質量顯著提升。在取得成績的同時,也暴露出一些問題,如在發表學術論文時存在不規范行為。為弘揚科學精神,加強科學道德和學風建設,抵制學術不端行為,端正學風,維護風清氣正的良好學術生態環境,重申和明確科技工作者在發表學術論文過程中的科學道德行為規范,中國科協、教育部、科技部、衛生計生委、中科院、工程院、自然科學基金會共同研究制定了《發表學術論文“五不準”》。本“五不準”行為守則中所述“第三方”指除作者和期刊以外的任何機構和個人;“論文代寫”指論文署名作者未親自完成論文撰寫而由他人代理的行為;“論文代投”指論文署名作者未親自完成提交論文、回應評審意見等全過程而由他人代理的行為。現發布 “五不準”行為守則,望科技工作者共同遵守。 1 不準由“第三方”代寫論文。科技工作者應基于自身研究工作和真實的實驗數據完成論文撰寫,堅決抵制“第三方”提供論文代寫服務。 2 不準由“第三方”代投論文。科技工作者應學習、掌握學術期刊投稿程序,親自完成提交論文、回應評審意見的全過程,堅決抵制“第三方”提供論文代投服務。 3 不準由“第三方”對論文內容進行修改。論文作者委托“第三方”進行論文語言潤色,應基于作者完成的論文原稿,且僅限于對語言表達方式的完善,堅決抵制以語言潤色的名義修改論文的實質內容。 4 不準提供虛假同行評審人信息。科技工作者在學術期刊發表論文如需推薦同行評審人,應確保所提供的評審人姓名、聯系方式等信息真實可靠,堅決抵制同行評審環節的任何弄虛作假行為。 5 不準違反論文署名規范。所有論文署名作者應事先審閱并同意署名發表論文,并對論文內容負有知情同意的責任;論文起草人必須事先征求署名作者對論文全文的意見并征得其署名同意。論文署名的每一位作者都必須對論文有實質性學術貢獻,堅決抵制無實質性學術貢獻者在論文上署名。 中國科協、教育部、科技部、衛生計生委、中科院、工程院、自然科學基金會
糖尿病(DM)視網膜病變(DR)是2型DM(T2DM)最主要微血管并發癥之一。多項研究結果表明,DM人群中甲狀腺功能(甲功)異常的患病率明顯增高,并以亞臨床甲功減退癥(SCH)最為常見,占所有甲功異常者的40%以上[1,2]。Radaideh等[3]研究發現,在T2DM患者中,甲功異常人群比例為12.5%,其中以SCH為主。然而SCH與DR相關性研究國內外均較少,且結論也不一致。近期研究發現,SCH增加增生型DR(PDR)及視力受損風險[4,5]。Kim等[6]研究也提示SCH是DR的危險因素,但對DM腎病(DN)無顯著影響。Chen等[7]的研究結果則與之相反,該研究提示T2DM合并SCH患者DN患病率升高,而DR患病率無顯著差異。也有研究提示SCH與高加索人群DR無明顯相關性[8]。本研究回顧分析了一組T2DM患者的臨床資料,觀察探討SCH與T2DM患者DR的相關性。現將結果報道如下。
1 對象和方法
本研究為符合醫學倫理學原則并獲患者知情同意的臨床橫斷面研究。2011年8月至2015年8月在我院內分泌科住院的T2DM患者792例納入研究。其中,男性448例,女性344例;平均年齡(54.13±13.06)歲;平均DM病程(8.03±6.70)年。所有患者符合T2DM診斷標準[9]:具有典型DM癥狀;隨機血糖≥11.1 mmol/L或空腹血糖≥7.0 mmol/L,或糖耐量試驗2 h血糖≥11.1 mmol/L。排除標準:(1)1型DM或其他類型DM。(2)亞臨床、臨床甲功亢進癥或甲功減退癥。(3)既往有甲狀腺病史及使用影響甲功藥物。(4)妊娠及哺乳期。(5)嚴重急慢性并發癥、急慢性感染、惡性腫瘤。(6)急性心、肝、腎功能不全。(7)資料不全。
所有患者均行免散瞳眼底照相、糖化血紅蛋白(HbA1c)、血脂、甲功、血壓檢查。詳細記錄患者飲酒史、吸煙史、高血壓病史、血脂異常病史;測量身高、體重,計算體重指數(BMI)。其中既往有高血壓病史且正服用降血壓藥物或未服用降壓藥物情況下,收縮壓≥140 mmHg(1 mmHg=0.133 kPa)和(或)舒張壓≥90 mmHg。
患者禁食10 h后清晨采集靜脈血6 ml,采用德國Bayer公司全自動生化分析儀檢測血脂、腎功能、高敏C反應蛋白(CRP);高效液相色譜法檢測HbA1c;電化學發光法檢測甲功。血脂異常:血漿總膽固醇濃度>5.7 mmol/L,或甘油三酯濃度>1.71 mmol/L,或低密度脂蛋白膽固醇(LDL-C)濃度>3.1 mmol/L,或高密度脂蛋白膽固醇(HDL-C)濃度<1.1 mmol/L,或正在服用降血脂藥物。甲功正常:血清促甲狀腺激素(TSH)0.27~4.20 μIU/ml,三碘甲狀腺原氨酸(TT3)1.30~3.10 nmol/L,甲狀腺素(TT4)66.00~181.00 nmol/L。SCH:血清TSH>4.20 μIU/ml,TT3、TT4正常。據此分為SCH組、甲功正常組。
采用日本拓普康公司TRC-NW7SF免散瞳數碼照相機行眼底彩色照相,每一只眼采集一至數張60°眼底后極部彩色像;同時進行直接檢眼鏡檢查。兩項檢查及閱片由同一名眼科醫師完成,對不確定診斷者則由多名經驗豐富的醫師共同作出診斷并分級。以2002年國際臨床DR嚴重程度分級標準[10]為診斷依據,評估有無DR并進行DR分期。根據有無視力損傷風險[5,6],將輕、中度非PDR(NPDR)和重度NPDR、PDR再分為輕度DR和重度DR。
792例患者中,SCH組、甲功正常組分別為67、725例。SCH組67例患者中,男性28例,占T2DM男性患者的6.3%;女性39例,占T2DM女性患者的11.3%;兩組患者之間性別構成比比較,差異有統計學意義(χ2=6.503,P=0.014)。甲功正常組、SCH組患者之間平均年齡、女性構成比、吸煙率、甲狀腺過氧化物酶抗體(TPO-Ab)陽性率、TSH比較,差異有統計學意義(P<0.05);其余指標比較,差異均無統計學意義(P>0.05)(表1,圖1)。
 圖1
甲功正常組、SCH組患者高血壓患病率、血脂異常率、吸煙率、飲酒率比較
圖1
甲功正常組、SCH組患者高血壓患病率、血脂異常率、吸煙率、飲酒率比較
792例患者中,無DR者(無DR組)483例,占61.0%;DR者309例,占39.0%。DR 309例中,輕度DR(輕度DR組)、重度DR(重度DR組)分別為240、69例,分別占所有患者的30.3%、8.7%。無DR組、輕度DR組、重度DR組患者之間高血壓患病率比較,差異有統計學意義(χ2=6.194,P=0.045);其余各項指標比較,差異均無統計學意義(P>0.05)(圖2;表2,3)。
 圖2
無DR組、輕度DR組、重度DR組患者高血壓患病率、血脂異常率、吸煙率、飲酒率比較
圖2
無DR組、輕度DR組、重度DR組患者高血壓患病率、血脂異常率、吸煙率、飲酒率比較
采用SPSS19.0統計軟件進行統計學分析處理。正態分布的計量資料以均數±標準差( )表示,兩組間比較行t檢驗,多組間比較行單因素方差分析;偏態分布的計量資料以中位數(四分位數間距)表示,兩組間比較行Mann-Whitney檢驗,多組間比較行Kruskal-Wallis檢驗;計數資料以比例或百分率表示,組間比較行χ2檢驗。采用logistic多因素回歸法分析SCH與DR的關系。校驗水準α=0.05。P<0.05為差異有統計學意義。
2 結果
無DR組、輕度DR組、重度DR組患者中SCH者分別為36、25、6例,分別占本組患者的7.5%、10.4%、8.7%;3組患者之間SCH患病率比較,差異無統計學意義(χ2=1.823,P=0.402)。
SCH組67例患者中,無DR者36例,占53.7%;DR者31例,占46.3%。其中,輕度DR 25例,占SCH患者的37.3%;重度DR 6例,占SCH患者的9.0%。甲功正常組725例患者中,無DR者447例,占61.7%;DR者278例,占38.3%。其中,輕度DR 215例,占甲功正常患者的29.7%;重度DR 63例,占甲功正常患者的8.7%。兩組患者之間DR患病率比較,差異無統計學意義(χ2=1.618,P=0.239)。
多因素logistic回歸分析結果顯示,校正了年齡、性別、DM病程、BMI、HbA1c、吸煙史、飲酒史、高血壓、血脂異常、高敏CRP因素后,SCH與T2DM患者不同DR程度均無相關性[輕度DR:比值比(OR)=1.361,95%可信區間(CI)=0.773~2.399,P=0.286;重度DR:OR=1.326,95%CI=0.520~3.384,P=0.555;DR:OR=1.353,95%CI=0.798~2.294,P=0.261]。
3 討論
SCH是一種隱蔽而持久的內分泌疾病,患者可無或僅有輕微臨床癥狀,且女性患病率明顯高于男性。本研究中T2DM合并SCH 67例,男、女SCH患病率分別為6.3%和11.3%,差異有統計學意義,與Chen等[7]研究結果一致。自身免疫機制參與SCH的發生,而TPO-Ab是甲狀腺自身免疫的重要指標。本研究中,SCH組TPO-Ab陽性率為19.4%,明顯高于甲功正常組的7.4%。
DR是T2DM主要的微血管并發癥之一,其發生、發展和遺傳、血糖及血壓控制水平、DM病程等因素有關。目前國內外多項研究提示SCH可能參與并加重T2DM血管并發癥,但關于SCH對DR的影響尚無統一認識,多項研究結果互相矛盾。Yang等[4]對371例T2DM患者進行研究,187例PDR患者為觀察組,184例DM病程10年以上、HbA1c 6.5%且無DR患者為對照組,觀察組SCH患病率為27.3%,顯著高于對照組17.4%;結果提示SCH為PDR的危險因素。Yang等[5]的研究結果表明,SCH增加T2DM患者DR患病率及視力損害風險。Kim等[6]的研究結果提示在校正年齡、性別、BMI、DM病程、HbA1c、血壓等因素的影響后SCH為嚴重DR的危險因素,而對DN無顯著影響。而Chen等[7]對556例T2DM患者的觀察結果提示,SCH為DN的危險因素,而對DR無顯著影響。此外,Ramis等[8]研究提示TSH水平與高加索人群DR無相關性。本研究結果顯示,住院T2DM患者SCH與DR之間無確切相關性,與Chen等[7]和Ramis等[8]的研究結果相似。導致這種結果差異性的原因尚不清楚,考慮與研究設計、研究對象種族、診斷標準、臨床資料來源及患者人群因素有關。年齡、DM病程、高血糖是T2DM患者DR發生、發展的獨立危險因素。與Kim等[6]的研究比較,本組T2DM患者平均年齡偏小,血糖控制水平欠佳;與Yang等[4]和Chen等[7]的研究比較,本組T2DM患者DM病程相對較短。但相對于既往研究[4,7,8],本研究樣本量較大。此外,我院是一家以防治DM及其并發癥為主的專科醫院,多數患者因新診斷DM、血糖控制欠佳或篩查DM并發癥入院,患者多無或僅有輕度DR,而有明顯DR癥狀患者多就診于眼科。因此,與Yang等[4,5]相關研究比較,本研究入選的T2DM患者合并嚴重DR比例較低,住院患者人群因素也可能是造成結果不同的原因之一。
關于SCH促進T2DM患者DR發生、發展的機制尚不明確,考慮可能的機制為:(1)SCH可導致毛細血管基底膜增厚,損傷包括毛細血管、毛細血管前微動脈在內的血管內皮功能[11,12]。而內皮功能紊亂在DR的發生發展中起重要作用[4]。(2)多項研究發現,SCH患者LDL-C受體數量及活性降低,脂蛋白酯酶活性下降,抑制總膽固醇和LDL-C的降解與清除,導致血脂代謝異常[13,14]。血脂代謝紊亂是DR的危險因素[15]。(3)越來越多的學者認為,DR是一種慢性炎性反應,而CRP被認為是最主要、最敏感的急性時相蛋白,是一種非特異的炎癥標志物[16]。SCH患者血清CRP水平顯著高于甲功正常者[17,18]。也有研究提示CRP水平與DR嚴重程度呈正相關[19]。(4)同型半胱氨酸(Hcy)是心腦血管疾病的獨立危險因素,SCH患者Hcy水平顯著高于甲功正常者[20]。最近研究提示高Hcy血癥是DR發生的獨立危險因素[21]。Hcy可通過氧化應激,引起脂質過氧化反應,損傷血管內皮細胞,導致血管功能減退,促進DR發生[22]。(5)有研究報道,SCH患者常合并高胰島素血癥和胰島素抵抗[23],胰島素抵抗與T2DM患者DR發生風險顯著相關[24]。
T2DM患者合并SCH較常見且女性比例較高,SCH對DR的影響尚無依據,需多中心、大樣本、前瞻性研究進一步證實SCH與T2DM患者DR的關系。
讀者?作者?編者 發表學術論文“五不準”行為守則 我國科技事業取得了長足的發展,在學術期刊發表論文數量大幅增長,質量顯著提升。在取得成績的同時,也暴露出一些問題,如在發表學術論文時存在不規范行為。為弘揚科學精神,加強科學道德和學風建設,抵制學術不端行為,端正學風,維護風清氣正的良好學術生態環境,重申和明確科技工作者在發表學術論文過程中的科學道德行為規范,中國科協、教育部、科技部、衛生計生委、中科院、工程院、自然科學基金會共同研究制定了《發表學術論文“五不準”》。本“五不準”行為守則中所述“第三方”指除作者和期刊以外的任何機構和個人;“論文代寫”指論文署名作者未親自完成論文撰寫而由他人代理的行為;“論文代投”指論文署名作者未親自完成提交論文、回應評審意見等全過程而由他人代理的行為。現發布 “五不準”行為守則,望科技工作者共同遵守。 1 不準由“第三方”代寫論文。科技工作者應基于自身研究工作和真實的實驗數據完成論文撰寫,堅決抵制“第三方”提供論文代寫服務。 2 不準由“第三方”代投論文。科技工作者應學習、掌握學術期刊投稿程序,親自完成提交論文、回應評審意見的全過程,堅決抵制“第三方”提供論文代投服務。 3 不準由“第三方”對論文內容進行修改。論文作者委托“第三方”進行論文語言潤色,應基于作者完成的論文原稿,且僅限于對語言表達方式的完善,堅決抵制以語言潤色的名義修改論文的實質內容。 4 不準提供虛假同行評審人信息。科技工作者在學術期刊發表論文如需推薦同行評審人,應確保所提供的評審人姓名、聯系方式等信息真實可靠,堅決抵制同行評審環節的任何弄虛作假行為。 5 不準違反論文署名規范。所有論文署名作者應事先審閱并同意署名發表論文,并對論文內容負有知情同意的責任;論文起草人必須事先征求署名作者對論文全文的意見并征得其署名同意。論文署名的每一位作者都必須對論文有實質性學術貢獻,堅決抵制無實質性學術貢獻者在論文上署名。 中國科協、教育部、科技部、衛生計生委、中科院、工程院、自然科學基金會