引用本文: 趙露, 謝國麗, 王佳琳, 王艷玲. 視網膜血管管徑與頸動脈狹窄患者腦梗死發生的相關性分析. 中華眼底病雜志, 2016, 32(4): 387-390. doi: 10.3760/cma.j.issn.1005-1015.2016.04.010 復制
腦梗死等腦血管疾病的發病率、致殘率和病死率高,尋找早期預警方法一直是醫學研究的熱點和難點。視網膜血管是活體條件下的唯一可直接觀察到的血管,其異常不僅是視網膜病變的重要體征,也是腦血管疾病血管損傷的直接證據[1]。但目前視網膜血管管徑與腦血管疾病相關性研究報道尚少。因頸動脈病變與心腦血管疾病及終點事件密切相關[2],我們對一組頸動脈狹窄伴腦梗死患者的視網膜血管管徑進行了測量。現將結果報道如下。
1 對象和方法
病例對照研究。2015年3~8月在首都醫科大學附屬北京友誼醫院就診的頸動脈狹窄患者87例174只眼納入研究。患者中,男性49例98只眼,女性38例76只眼;年齡40~79歲,平均年齡(65.25±7.85)歲。彩色多普勒血流顯像檢查,患者雙側頸動脈狹窄率≥30%。詳細詢問患者高血壓、糖尿病、冠心病病史以及吸煙、飲酒史。行CT和(或)MRI、眼底彩色照相以及實驗室甘油三酯(TG)、血清總膽固醇(TC)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)檢查。排除不能配合檢查者;腦出血者;視網膜脫離、青光眼以及其他眼部血管性疾病者;散瞳檢查禁忌者;嚴重屈光間質混濁,眼底照相圖像欠清晰者。
87例患者分為腦梗死組和對照組,分別為34、53例。 腦梗死組34例中,男性20例,女性14例;年齡(67.24 ±8.25) 歲。所有患者均選取右側頸動脈狹窄程度用于統計學分析,頸動脈狹窄輕度19例、中度9例、 重度6例。所有患者符合第四屆腦血管病會議修訂的腦梗死診斷標準[3],并經頭顱CT和(或)MRI檢查證實。對照組53例中,男性29例,女性24 例;平均年齡(63.98±7.38) 歲。頸動脈狹窄輕度25例、中度15例、重度13例。兩組患者間年齡(t=1.916)、男性構成比(χ2=0.142)、頸動脈狹窄程度(χ2=0.785)比較,差異均無統計學意義(P=0.059、0.706、0.675);高血壓、糖尿病、冠心病病史以及吸煙、飲酒史,TG、TC、HDL、LDL比較,差異均無統計學意義(P>0.05)(表 1,2)。
雙眼散瞳后采用日本興和公司Kowa眼底照相機行眼底彩色照相。瞳孔>6 mm,拍攝以黃斑和視盤之間中點為中心周圍45°彩色眼底像,包括視盤、黃斑、顳側黃斑區上下血管弓以及距離視盤邊緣2個視盤直徑(DD)的鼻側區域。所有圖像采集均由培訓合格的技術員完成。
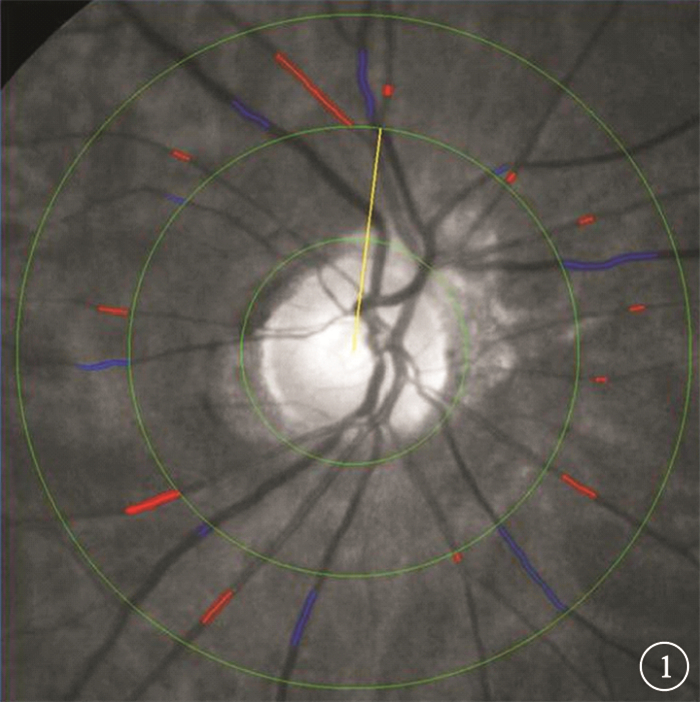
應用IVAN計算機圖像分析軟件對兩組患眼視網膜血管管徑進行量化分析。閱圖者既往在美國威斯康星大學眼底閱片中心接受過專業培訓。采用計算機輔助軟件測量距視盤邊緣1/2~1 DD內視網膜動靜脈的血管直徑(圖 1)。利用Knudtson等[4]視網膜血管分支與其主干直徑關系的計算公式求得以下主要參數:視網膜中央動脈直徑(CRAE)、視網膜中央靜脈直徑(CRVE)和視網膜動靜脈比值(AVR)。
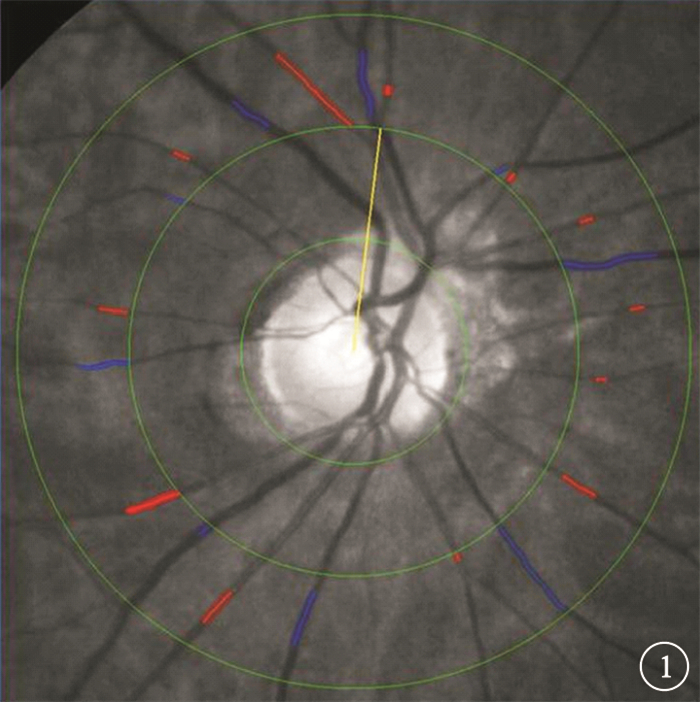 圖1
視網膜血管管徑測量示意圖。由內向外3個圓環分別為視盤直徑環、距視盤邊緣1/2 DD環、距視盤邊緣1 DD環。紅色標注處為測量距視盤邊緣1/2~1 DD范圍內的視網膜動脈,藍色標注為視網膜靜脈,黃線為測量血管管徑過程中的標識線
圖1
視網膜血管管徑測量示意圖。由內向外3個圓環分別為視盤直徑環、距視盤邊緣1/2 DD環、距視盤邊緣1 DD環。紅色標注處為測量距視盤邊緣1/2~1 DD范圍內的視網膜動脈,藍色標注為視網膜靜脈,黃線為測量血管管徑過程中的標識線
采用SPSS 17.0 統計學軟件進行統計分析處理。數據以均數±標準差(
2 結果
所有患者左右眼CRAE、CRVE、AVR比較,差異均無統計學意義(t=0.050、0.221、-0.465,P=0.960、0.826、0.643)。
腦梗死組CRVE、CRAE、AVR分別為(132.90±20.67)、(243.47±43.92) μm和0.56±0.10;對照組分別為(145.26±21.59)、(224.99±32.35) μm和0.68±0.13。兩組CRVE、CRAE、AVR比較,差異均有統計學意義(t=-2.648、2.257、-4.631,P=0.010、0.027、0.000)。
Logistic回歸模型單因素分析,CRAE、CRVE、AVR與腦梗死發生相關。Logistic多因素回歸分析,排除年齡、吸煙、LDL混雜因素后,CRAE降低、CRVE增加與腦梗死發生呈顯著相關(P=0.015、0.011)(表 3)。
3 討論
視網膜血管可以通過非侵入的方法直接觀察。視網膜影像技術及計算機輔助測量方法的發展,為觀察研究視網膜血管的微小變化提供了一種更加客觀、準確的方法。視網膜血管作為頸內動脈的分支,與腦小血管在胚胎起源、功能上具有相似性[5]。近年研究發現,視網膜血管病變與腦小血管病具有一定的相關性,可間接地用于評價腦內小動脈病變[6]。
動脈硬化危險因素社區研究(ARIC)、心血管健康研究(CHS)、Beaver Dam眼病研究(BDES)等以人群為基礎的流行病學研究結果表明視網膜微血管改變與腦卒中呈顯著相關性[7-9]。ARIC研究對10 496例受試者進行平均11.2年隨訪,發現視網膜動脈縮窄、視網膜靜脈增寬均為腔隙性腦梗死風險增高的獨立危險因素,提示CRAE變窄、CRVE增寬能預測腔隙性腦梗死[7]。兩項橫斷面研究結果均顯示腔隙性腦梗死患者視網膜微血管異常發生率顯著更高,表現為CRVE增加和AVR減少[5, 10]。以上研究結果雖然有所差異,但均顯示視網膜血管管徑異常與腔隙性腦梗死相關。本研究首次提供了國內頸動脈狹窄伴腦梗死患者視網膜血管管徑和腦梗死發病風險相關關系的數據。結果顯示,在校正可能的危險因素后,CRAE相關性降低,CRVE 與腦梗死發生之間呈顯著相關,可作為腦梗死風險的獨立危險因素。其中CRVE 增加較CRAE降低更具顯著性。一項以人群為基礎的鹿特丹研究共納入5540名55歲以上荷蘭人,發現與視網膜動脈狹窄相比較,視網膜靜脈增寬與腦白質變性、腔隙性梗死有更顯著的相關性,是獨立于其他心血管疾病的危險因素[11]。國內流行病學研究發現,視網膜血管直徑與腔隙性腦梗死的發生率相關,其中視網膜小靜脈直徑更具價值,視網膜小靜脈直徑每增加1個標準差,腔隙性腦梗死的發生率上升1.64倍[12]。AVR降低最初被認為可反映視網膜動脈變窄,但后來的研究顯示視網膜靜脈直徑也會發生擴張改變。然而其生物學機制尚不確定。視網膜靜脈增寬是對高血糖和視網膜缺氧的最早反映之一[13]。高血糖、視網膜缺氧等因素所引起的高乳酸堆積與視網膜血流增加有關。此外還可能與系統性炎癥反應過程有關。Klein等[14]研究結果顯示,炎癥因子或者內皮細胞功能受損標志物水平升高與CRVE增加存在相關性。Wang等[15]研究發現,CRVE增加與C反應蛋白、血漿纖維蛋白原、白細胞介素6相關,且該相關獨立于年齡、吸煙、脂質水平和其他因素。本研究未對炎癥因子進行檢測,有關視網膜靜脈直徑增加的機制尚待探討。
視網膜血管是觀察全身微循環的窗口,本研究結果顯示,視網膜血管管徑與頸動脈狹窄伴腦梗死風險存在內在的關聯,CRAE降低、CRVE增加與腦梗死的發生具有相關性。據此,觀察視網膜血管管徑的改變可以在一定程度上評估頸動脈狹窄患者腦梗死的發生風險。本研究觀察對象為頸動脈狹窄患者,未納入非頸動脈狹窄者,而且腦梗死發生的危險因素較多,視網膜血管管徑對腦梗死發生的預測價值有待進一步的研究。
腦梗死等腦血管疾病的發病率、致殘率和病死率高,尋找早期預警方法一直是醫學研究的熱點和難點。視網膜血管是活體條件下的唯一可直接觀察到的血管,其異常不僅是視網膜病變的重要體征,也是腦血管疾病血管損傷的直接證據[1]。但目前視網膜血管管徑與腦血管疾病相關性研究報道尚少。因頸動脈病變與心腦血管疾病及終點事件密切相關[2],我們對一組頸動脈狹窄伴腦梗死患者的視網膜血管管徑進行了測量。現將結果報道如下。
1 對象和方法
病例對照研究。2015年3~8月在首都醫科大學附屬北京友誼醫院就診的頸動脈狹窄患者87例174只眼納入研究。患者中,男性49例98只眼,女性38例76只眼;年齡40~79歲,平均年齡(65.25±7.85)歲。彩色多普勒血流顯像檢查,患者雙側頸動脈狹窄率≥30%。詳細詢問患者高血壓、糖尿病、冠心病病史以及吸煙、飲酒史。行CT和(或)MRI、眼底彩色照相以及實驗室甘油三酯(TG)、血清總膽固醇(TC)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)檢查。排除不能配合檢查者;腦出血者;視網膜脫離、青光眼以及其他眼部血管性疾病者;散瞳檢查禁忌者;嚴重屈光間質混濁,眼底照相圖像欠清晰者。
87例患者分為腦梗死組和對照組,分別為34、53例。 腦梗死組34例中,男性20例,女性14例;年齡(67.24 ±8.25) 歲。所有患者均選取右側頸動脈狹窄程度用于統計學分析,頸動脈狹窄輕度19例、中度9例、 重度6例。所有患者符合第四屆腦血管病會議修訂的腦梗死診斷標準[3],并經頭顱CT和(或)MRI檢查證實。對照組53例中,男性29例,女性24 例;平均年齡(63.98±7.38) 歲。頸動脈狹窄輕度25例、中度15例、重度13例。兩組患者間年齡(t=1.916)、男性構成比(χ2=0.142)、頸動脈狹窄程度(χ2=0.785)比較,差異均無統計學意義(P=0.059、0.706、0.675);高血壓、糖尿病、冠心病病史以及吸煙、飲酒史,TG、TC、HDL、LDL比較,差異均無統計學意義(P>0.05)(表 1,2)。
雙眼散瞳后采用日本興和公司Kowa眼底照相機行眼底彩色照相。瞳孔>6 mm,拍攝以黃斑和視盤之間中點為中心周圍45°彩色眼底像,包括視盤、黃斑、顳側黃斑區上下血管弓以及距離視盤邊緣2個視盤直徑(DD)的鼻側區域。所有圖像采集均由培訓合格的技術員完成。
應用IVAN計算機圖像分析軟件對兩組患眼視網膜血管管徑進行量化分析。閱圖者既往在美國威斯康星大學眼底閱片中心接受過專業培訓。采用計算機輔助軟件測量距視盤邊緣1/2~1 DD內視網膜動靜脈的血管直徑(圖 1)。利用Knudtson等[4]視網膜血管分支與其主干直徑關系的計算公式求得以下主要參數:視網膜中央動脈直徑(CRAE)、視網膜中央靜脈直徑(CRVE)和視網膜動靜脈比值(AVR)。
 圖1
視網膜血管管徑測量示意圖。由內向外3個圓環分別為視盤直徑環、距視盤邊緣1/2 DD環、距視盤邊緣1 DD環。紅色標注處為測量距視盤邊緣1/2~1 DD范圍內的視網膜動脈,藍色標注為視網膜靜脈,黃線為測量血管管徑過程中的標識線
圖1
視網膜血管管徑測量示意圖。由內向外3個圓環分別為視盤直徑環、距視盤邊緣1/2 DD環、距視盤邊緣1 DD環。紅色標注處為測量距視盤邊緣1/2~1 DD范圍內的視網膜動脈,藍色標注為視網膜靜脈,黃線為測量血管管徑過程中的標識線
采用SPSS 17.0 統計學軟件進行統計分析處理。數據以均數±標準差(
2 結果
所有患者左右眼CRAE、CRVE、AVR比較,差異均無統計學意義(t=0.050、0.221、-0.465,P=0.960、0.826、0.643)。
腦梗死組CRVE、CRAE、AVR分別為(132.90±20.67)、(243.47±43.92) μm和0.56±0.10;對照組分別為(145.26±21.59)、(224.99±32.35) μm和0.68±0.13。兩組CRVE、CRAE、AVR比較,差異均有統計學意義(t=-2.648、2.257、-4.631,P=0.010、0.027、0.000)。
Logistic回歸模型單因素分析,CRAE、CRVE、AVR與腦梗死發生相關。Logistic多因素回歸分析,排除年齡、吸煙、LDL混雜因素后,CRAE降低、CRVE增加與腦梗死發生呈顯著相關(P=0.015、0.011)(表 3)。
3 討論
視網膜血管可以通過非侵入的方法直接觀察。視網膜影像技術及計算機輔助測量方法的發展,為觀察研究視網膜血管的微小變化提供了一種更加客觀、準確的方法。視網膜血管作為頸內動脈的分支,與腦小血管在胚胎起源、功能上具有相似性[5]。近年研究發現,視網膜血管病變與腦小血管病具有一定的相關性,可間接地用于評價腦內小動脈病變[6]。
動脈硬化危險因素社區研究(ARIC)、心血管健康研究(CHS)、Beaver Dam眼病研究(BDES)等以人群為基礎的流行病學研究結果表明視網膜微血管改變與腦卒中呈顯著相關性[7-9]。ARIC研究對10 496例受試者進行平均11.2年隨訪,發現視網膜動脈縮窄、視網膜靜脈增寬均為腔隙性腦梗死風險增高的獨立危險因素,提示CRAE變窄、CRVE增寬能預測腔隙性腦梗死[7]。兩項橫斷面研究結果均顯示腔隙性腦梗死患者視網膜微血管異常發生率顯著更高,表現為CRVE增加和AVR減少[5, 10]。以上研究結果雖然有所差異,但均顯示視網膜血管管徑異常與腔隙性腦梗死相關。本研究首次提供了國內頸動脈狹窄伴腦梗死患者視網膜血管管徑和腦梗死發病風險相關關系的數據。結果顯示,在校正可能的危險因素后,CRAE相關性降低,CRVE 與腦梗死發生之間呈顯著相關,可作為腦梗死風險的獨立危險因素。其中CRVE 增加較CRAE降低更具顯著性。一項以人群為基礎的鹿特丹研究共納入5540名55歲以上荷蘭人,發現與視網膜動脈狹窄相比較,視網膜靜脈增寬與腦白質變性、腔隙性梗死有更顯著的相關性,是獨立于其他心血管疾病的危險因素[11]。國內流行病學研究發現,視網膜血管直徑與腔隙性腦梗死的發生率相關,其中視網膜小靜脈直徑更具價值,視網膜小靜脈直徑每增加1個標準差,腔隙性腦梗死的發生率上升1.64倍[12]。AVR降低最初被認為可反映視網膜動脈變窄,但后來的研究顯示視網膜靜脈直徑也會發生擴張改變。然而其生物學機制尚不確定。視網膜靜脈增寬是對高血糖和視網膜缺氧的最早反映之一[13]。高血糖、視網膜缺氧等因素所引起的高乳酸堆積與視網膜血流增加有關。此外還可能與系統性炎癥反應過程有關。Klein等[14]研究結果顯示,炎癥因子或者內皮細胞功能受損標志物水平升高與CRVE增加存在相關性。Wang等[15]研究發現,CRVE增加與C反應蛋白、血漿纖維蛋白原、白細胞介素6相關,且該相關獨立于年齡、吸煙、脂質水平和其他因素。本研究未對炎癥因子進行檢測,有關視網膜靜脈直徑增加的機制尚待探討。
視網膜血管是觀察全身微循環的窗口,本研究結果顯示,視網膜血管管徑與頸動脈狹窄伴腦梗死風險存在內在的關聯,CRAE降低、CRVE增加與腦梗死的發生具有相關性。據此,觀察視網膜血管管徑的改變可以在一定程度上評估頸動脈狹窄患者腦梗死的發生風險。本研究觀察對象為頸動脈狹窄患者,未納入非頸動脈狹窄者,而且腦梗死發生的危險因素較多,視網膜血管管徑對腦梗死發生的預測價值有待進一步的研究。