引用本文: 吉宇瑩, 張雄澤, 李妙玲, 彭宇婷, 葉佰康, 米蘭, 劉兵, 文峰. 2型黃斑毛細血管擴張癥眼底及影像特征觀察. 中華眼底病雜志, 2016, 32(4): 382-386. doi: 10.3760/cma.j.issn.1005-1015.2016.04.009 復制
2型黃斑毛細血管擴張癥(MacTel 2)是雙眼黃斑區不明原因的視網膜毛細血管網改變及神經變性性疾病[1-3]。由于其起病隱匿,病程長,病情進展到晚期會出現新生血管,容易與視網膜血管瘤樣增生(RAP)相混淆。但目前國內關于MacTel 2臨床特征的報道不多。為詳細了解MacTel 2的臨床特征尤其是眼底影像特征,為其正確診斷及鑒別診斷提供參考,我們觀察分析了一組MacTel 2患眼的眼底及影像特征。現將結果報道如下。
1 對象和方法
本研究遵從赫爾辛基宣言,取得中山眼科中心倫理委員會批準及所有患者的知情同意。連續納入2011年9月至2016年3月在本院眼科門診確診為MacTel 2的8例患者16只眼。其中,男性4例,女性4例。 年齡44~69歲,平均年齡(59.88±7.85)歲,中位年齡60.50歲。
所有患眼均在散瞳狀態下行最佳矯正視力(BCVA)、裂隙燈顯微鏡、眼底彩色照相、眼底自身熒光(AF)、熒光素眼底血管造影(FFA)、頻域光相干斷層掃描(OCT)及黃斑色素密度(MPOD)檢查;2例4只眼同時行OCT血管成像(OCTA)檢查。眼底彩色照相檢查采用Zeiss FFA 450閃光造影儀進行;AF、FFA檢查采用德國海德堡Spectralis HRA共聚焦視網膜血管造影儀進行。AF檢查所用的激發光波長為488 nm。FFA造影時間持續10 min。頻域OCT檢查采用德國海德堡Spectralis-OCT儀進行。檢查時囑患者注視中心點,對黃斑區進行線性模式掃描。MPOD采用Zeiss Visucam 200的單波長眼底光譜反射法進行。先拍攝1張30°的MPOD模式眼底像,閃光強度固定為12,啟動分析功能,機器自動輸出MPOD分析。測量以中心凹中點為中心的7°范圍MPOD值,輸出結果包括參數值及MPOD模式圖。OCTA檢查采用美國Optovue公司的RTVue XR的分離頻幅去相干血管成像視網膜掃描程序進行,掃描以中心凹中點為中心的3 mm×3 mm大小區域,要求患者在掃描過程中固視睜眼,并利用系統的眼動矯正軟件優化圖像。
由兩名醫師對影像檢查結果進行獨立閱片,并參照文獻[4]的分期方法對本組患眼進行分期;意見不一致時討論后確定。其中,1期為隱匿的擴張血管,FFA早期輕微毛細血管擴張,晚期中心凹顳側稍強熒光;2期為黃斑旁視網膜透明度下降;3期為輕度擴張的小靜脈從顳側呈直角進入旁中心凹深部;4期為沿著擴張的直角小靜脈,在直角頂部附近出現視網膜色素沉積;5期為新生血管形成。
所有患眼均未給予干預治療。隨訪觀察1~19個月,平均隨訪時間(11.00±8.91)個月,隨訪觀察的中位時間12個月。隨訪觀察患眼的眼底及分期進展情況。
2 結果
患者均為雙眼發病。均主訴視力下降,伴或不伴視物變形。其中,6例患者不能明確視力下降時間。患眼BCVA 為0.07~0.8。所有患眼眼壓及眼前節檢查均未見異常。
16只眼中,1期1只眼,2期1只眼,3期6只眼,4期8只眼。患者雙眼病變程度對稱5例,雙眼病變不對稱3例。雙眼病變程度對稱的5例患者中,雙眼均為3期2例,均為4期3例。雙眼病變不對稱的3例患者中,右眼為4期,左眼為3期1例;右眼為2期,左眼為3期1例;右眼為4期,左眼為1期1例。
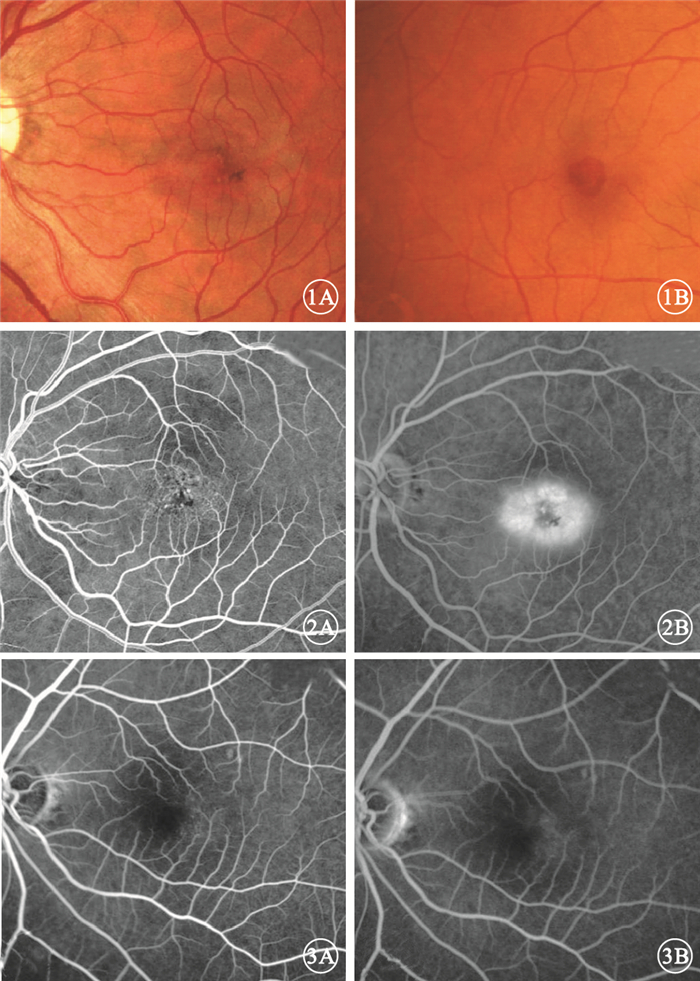
眼底彩色照相檢查發現,黃斑區中心凹視網膜透明度下降呈灰色,顳側為重14只眼,占87.50%;有結晶樣沉積2只眼,占12.50%;可見色素沉著(圖 1A)9只眼,占56.25%;中心凹旁小血管直角走形14只眼,占87.50%;類似黃斑裂孔的暗紅色病灶(圖 1B)但無銳利邊界者5只眼,占31.25%。
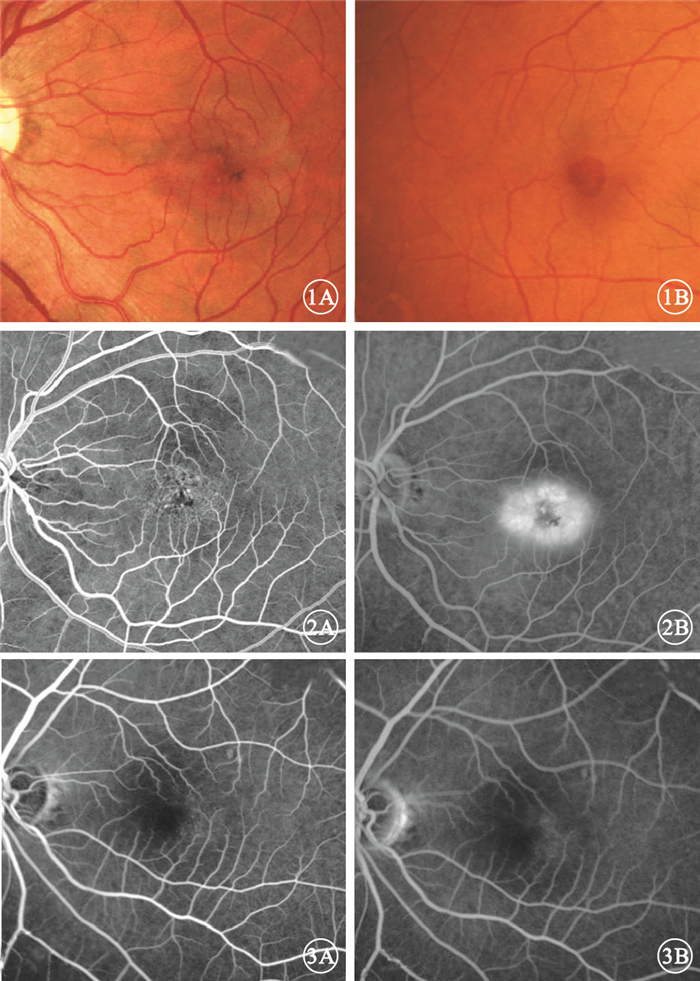 圖1
患眼彩色眼底像。1A.黃斑中心凹視網膜透明度下降,有色素沉著;1B.可見類似黃斑裂孔的暗紅色病灶 圖 2 圖 1A同眼FFA像。2A.早期,黃斑中心凹旁小血管擴張;2B.晚期,彌漫性強熒光 圖 3 1期患眼FFA像。3A.早期,隱約可見中心凹顳側隱匿血管擴張;3B.晚期,中心凹顳側呈稍強熒光
圖1
患眼彩色眼底像。1A.黃斑中心凹視網膜透明度下降,有色素沉著;1B.可見類似黃斑裂孔的暗紅色病灶 圖 2 圖 1A同眼FFA像。2A.早期,黃斑中心凹旁小血管擴張;2B.晚期,彌漫性強熒光 圖 3 1期患眼FFA像。3A.早期,隱約可見中心凹顳側隱匿血管擴張;3B.晚期,中心凹顳側呈稍強熒光
FFA檢查發現,16只眼表現為不同程度的早期黃斑中心凹旁小血管擴張(圖 2A),晚期黃斑區毛細血管滲漏呈彌漫性強熒光(圖 2B)。1期病變患眼FFA早期隱約可見中心凹顳側隱匿的血管擴張(圖 3A),晚期中心凹顳側呈稍強熒光(圖 3B)。
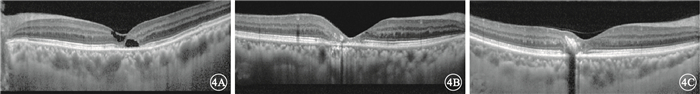
頻域OCT檢查發現,16只眼中,視網膜內外層結構缺失,空腔形成(圖 4A)7只眼,占43.75%;外層視網膜萎縮,內層視網膜水腫,外層視網膜與視網膜色素上皮(RPE)之間不均勻強反射信號(圖 4B)9只眼,占56.25%。色素增生的9只眼表現為內層視網膜呈強反射信號,遮蔽其下組織反射(圖 4C)。
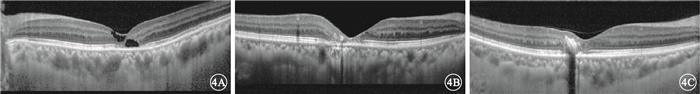 圖4
患眼頻域OCT像。4A.視網膜內外層不同大小的空腔形成;4B. 外層視網膜萎縮變薄;4C.內層視網膜強反射信號遮蔽其下組織反射
圖4
患眼頻域OCT像。4A.視網膜內外層不同大小的空腔形成;4B. 外層視網膜萎縮變薄;4C.內層視網膜強反射信號遮蔽其下組織反射
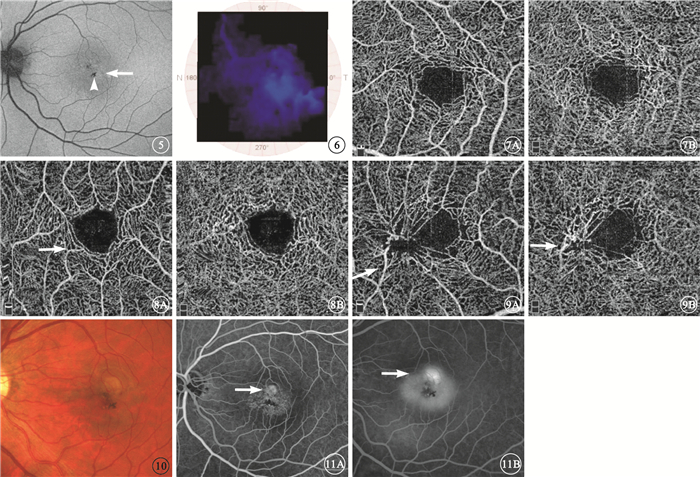
AF檢查發現,黃斑中心正常暗區形態消失12只眼,占75.00%;可見反射信號增強的AF(圖 5)9只眼,占56.25%。色素增生的9只眼可見對應弱熒光。
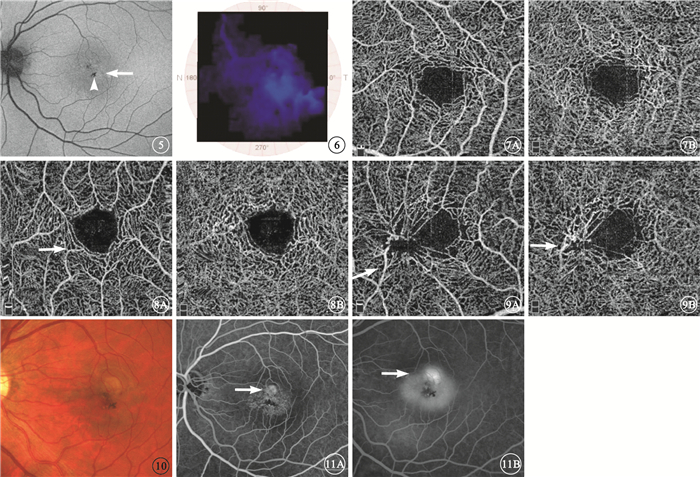 圖5
圖 1A患眼AF像。中心凹 暗區形態消失,可見反射信號增強的AF(白箭)色素增生處為弱熒光(白箭頭) 圖 6 圖 1A患眼MPOD模式眼底像。顳側局部區域色素缺失 圖 7 1期患眼OCTA像。7A.淺層;7B.深層。淺、深層毛細血管叢血管間隙增加,FAZ擴大,深層毛細血管叢為甚 圖 8 3期患眼OCTA像。8A.淺層;8B.深層。淺、深層毛細血管叢 FAZ擴大,血管輕度張,擴血管間隙增加,直角血管(白箭) 圖 9 4期患眼OCTA像。9A.淺層;9B.深層。淺、深層毛細血管叢血管牽拉、扭曲、擴張明顯,直角血管向深層走形(白箭) 圖 10 圖 1A同眼隨訪第6個月彩色眼底像。中心凹上緣黃白色病灶 圖 11 圖 1A同眼隨訪第6個月FFA像。11A. 早期,無血管區上緣可見強熒光(白箭);11B.晚期,熒光素滲漏明顯,邊界不清(白箭)
圖5
圖 1A患眼AF像。中心凹 暗區形態消失,可見反射信號增強的AF(白箭)色素增生處為弱熒光(白箭頭) 圖 6 圖 1A患眼MPOD模式眼底像。顳側局部區域色素缺失 圖 7 1期患眼OCTA像。7A.淺層;7B.深層。淺、深層毛細血管叢血管間隙增加,FAZ擴大,深層毛細血管叢為甚 圖 8 3期患眼OCTA像。8A.淺層;8B.深層。淺、深層毛細血管叢 FAZ擴大,血管輕度張,擴血管間隙增加,直角血管(白箭) 圖 9 4期患眼OCTA像。9A.淺層;9B.深層。淺、深層毛細血管叢血管牽拉、扭曲、擴張明顯,直角血管向深層走形(白箭) 圖 10 圖 1A同眼隨訪第6個月彩色眼底像。中心凹上緣黃白色病灶 圖 11 圖 1A同眼隨訪第6個月FFA像。11A. 早期,無血管區上緣可見強熒光(白箭);11B.晚期,熒光素滲漏明顯,邊界不清(白箭)
MPOD檢查發現,16只眼均存在MPOD下降,MPOD模式眼底像可見顳側局部區域的色素缺失(圖 6)。
OCTA檢查發現,1期表現為淺、深層血管叢破壞,血管間隙增大,中心凹無血管區(FAZ)擴大,深層血管為甚,血管叢的改變較FFA更為清晰(圖 7)。3期上述表現進一步加重,還可見直角血管由淺層向深層走形,部分血管擴張(圖 8)。4期表現為淺、深層血管叢血管牽拉、扭曲、擴張,在淺、深層血管叢層面周圍可見直角血管向深層走形,血管變形牽拉明顯(圖 9)。
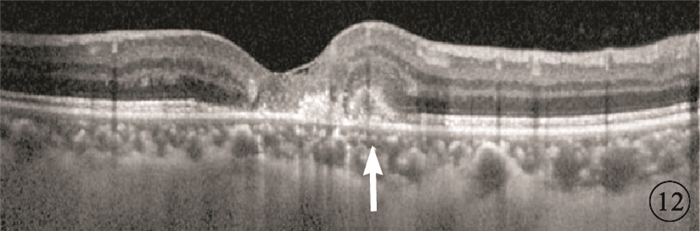
隨訪期間,1例患者1只眼從4期進展到5期,出現視網膜下新生血管;眼底可見黃斑中心凹上緣視網膜下黃白色病灶(圖 10);FFA早期黃斑拱環上緣可見強熒光,晚期熒光素滲漏明顯,邊界不清(圖 11);頻域OCT可見與眼底黃白色病灶對應處視網膜反射光帶增厚,其下可見局灶性強反射(圖 12)。
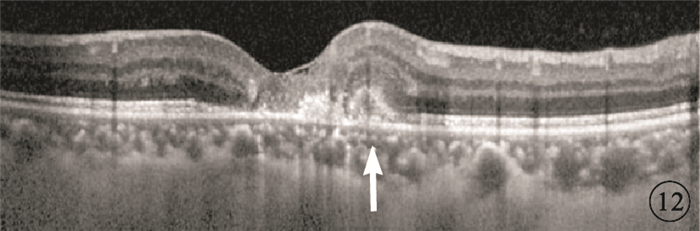 圖12
圖 1A同眼隨訪第6個月OCT像。與彩色眼底像中黃白色病灶對應處視網膜反射光帶增厚,其下可見局灶性強反射及不均勻強反射信號(白箭)
圖12
圖 1A同眼隨訪第6個月OCT像。與彩色眼底像中黃白色病灶對應處視網膜反射光帶增厚,其下可見局灶性強反射及不均勻強反射信號(白箭)
3 討論
本組8例患者發病年齡為44~69歲,中位年齡60.50歲。男女比例無明顯差異。患者的眼部病變均為雙眼發病,5例患者雙眼病變程度對稱。隨訪期間,僅有1只眼病情進展,其余15只眼病變分期未發生改變。符合國外報道的該病病程時間長,進展緩慢的特點[1, 5-9]。
早期黃斑中心凹旁小血管擴張,晚期黃斑中心凹處呈彌漫性強熒光是MacTel 2較為典型的FFA特征[1]。晚期的彌漫性強熒光并非全部來自早期可見的小血管擴張的染料滲漏,范圍會更廣,部分滲漏來自更深層的視網膜[1, 10]。本組患眼FFA特征與文獻報道表現一致,1、2期患眼FFA早期小血管擴張程度輕,而3期以后患眼早期FFA即可觀察到中心凹旁較清晰的小血管擴張。OCTA是無創、快速并可分層顯示眼底血管尤其是黃斑拱環區微血管結構的新技術。目前國內尚無使用該方法觀察MacTel 2的報道。本組接受OCTA檢查的患眼表現為視網膜淺、深層毛細血管叢丟失,血管間隙增大,FAZ擴大,直角血管及血管牽拉、扭曲、擴張等,與國外報道結果較一致[3, 11]。 FFA難以對視網膜淺、深層毛細血管叢加以細分,而OCTA可以分層顯示視網膜淺、深層血管叢。結合FFA可見,在MacTel 2病情位于較早期時,OCTA較FFA可以更清晰的顯示黃斑拱環血管叢尤其是深層毛細血管叢的異常。提示二者結合或許可以更好的理解FFA晚期強熒光的來源。
頻域OCT檢查發現,患眼存在視網膜內外層結構缺失,空腔形成,外層視網膜萎縮等表現,與文獻報道結果一致[3]。視網膜內空腔形成、神經上皮萎縮是MacTel 2較典型的特征。對比分析頻域OCT與FFA檢查結果發現,視網膜空腔處與FFA晚期的熒光積存并不對應。這是因為視網膜內的空腔與囊腔不同,它并非由血管滲漏、細胞外水腫引起,而是由于神經上皮萎縮所引起[1]。這也是MacTel 2的OCT特點之一。我們還發現,部分患眼的空腔在彩色眼底像中表現類似裂孔。提示臨床中遇見這類表現時應注意區分。
MacTel 2新生血管多為視網膜下新生血管,有時與RAP難以區分。我們觀察發現,MacTel 2的新生血管由視網膜內發展,可伴色素增生;但頻域OCT未見囊樣水腫、視網膜下液體、RPE脫離等表現,RPE完整、光滑。RAP常伴視網膜內、視網膜下液體或黃斑囊樣水腫、 漿液性RPE脫離,RPE多不完整或有隆起,色素增生少見。
葉黃素、玉米黃質等聚集在黃斑區,稱為黃斑色素[12]。由于黃斑色素具有吸收藍光的作用,故正常黃斑的短波長AF表現為黃斑區中心凹可見暗區[13, 14]。MacTel 2患眼存在黃斑色素丟失,以中心凹中心顳側開始為特征[15]。本組患眼AF表現為中心凹暗區處反射信號增強,MPOD整體值降低,MPOD模式眼底像顯示以顳側為主的色素丟失。
本研究初步分析了國人MacTel 2的眼底影像特征,有助于臨床認識該病。但有關其自然病程及預后尚有待進一步研究。
2型黃斑毛細血管擴張癥(MacTel 2)是雙眼黃斑區不明原因的視網膜毛細血管網改變及神經變性性疾病[1-3]。由于其起病隱匿,病程長,病情進展到晚期會出現新生血管,容易與視網膜血管瘤樣增生(RAP)相混淆。但目前國內關于MacTel 2臨床特征的報道不多。為詳細了解MacTel 2的臨床特征尤其是眼底影像特征,為其正確診斷及鑒別診斷提供參考,我們觀察分析了一組MacTel 2患眼的眼底及影像特征。現將結果報道如下。
1 對象和方法
本研究遵從赫爾辛基宣言,取得中山眼科中心倫理委員會批準及所有患者的知情同意。連續納入2011年9月至2016年3月在本院眼科門診確診為MacTel 2的8例患者16只眼。其中,男性4例,女性4例。 年齡44~69歲,平均年齡(59.88±7.85)歲,中位年齡60.50歲。
所有患眼均在散瞳狀態下行最佳矯正視力(BCVA)、裂隙燈顯微鏡、眼底彩色照相、眼底自身熒光(AF)、熒光素眼底血管造影(FFA)、頻域光相干斷層掃描(OCT)及黃斑色素密度(MPOD)檢查;2例4只眼同時行OCT血管成像(OCTA)檢查。眼底彩色照相檢查采用Zeiss FFA 450閃光造影儀進行;AF、FFA檢查采用德國海德堡Spectralis HRA共聚焦視網膜血管造影儀進行。AF檢查所用的激發光波長為488 nm。FFA造影時間持續10 min。頻域OCT檢查采用德國海德堡Spectralis-OCT儀進行。檢查時囑患者注視中心點,對黃斑區進行線性模式掃描。MPOD采用Zeiss Visucam 200的單波長眼底光譜反射法進行。先拍攝1張30°的MPOD模式眼底像,閃光強度固定為12,啟動分析功能,機器自動輸出MPOD分析。測量以中心凹中點為中心的7°范圍MPOD值,輸出結果包括參數值及MPOD模式圖。OCTA檢查采用美國Optovue公司的RTVue XR的分離頻幅去相干血管成像視網膜掃描程序進行,掃描以中心凹中點為中心的3 mm×3 mm大小區域,要求患者在掃描過程中固視睜眼,并利用系統的眼動矯正軟件優化圖像。
由兩名醫師對影像檢查結果進行獨立閱片,并參照文獻[4]的分期方法對本組患眼進行分期;意見不一致時討論后確定。其中,1期為隱匿的擴張血管,FFA早期輕微毛細血管擴張,晚期中心凹顳側稍強熒光;2期為黃斑旁視網膜透明度下降;3期為輕度擴張的小靜脈從顳側呈直角進入旁中心凹深部;4期為沿著擴張的直角小靜脈,在直角頂部附近出現視網膜色素沉積;5期為新生血管形成。
所有患眼均未給予干預治療。隨訪觀察1~19個月,平均隨訪時間(11.00±8.91)個月,隨訪觀察的中位時間12個月。隨訪觀察患眼的眼底及分期進展情況。
2 結果
患者均為雙眼發病。均主訴視力下降,伴或不伴視物變形。其中,6例患者不能明確視力下降時間。患眼BCVA 為0.07~0.8。所有患眼眼壓及眼前節檢查均未見異常。
16只眼中,1期1只眼,2期1只眼,3期6只眼,4期8只眼。患者雙眼病變程度對稱5例,雙眼病變不對稱3例。雙眼病變程度對稱的5例患者中,雙眼均為3期2例,均為4期3例。雙眼病變不對稱的3例患者中,右眼為4期,左眼為3期1例;右眼為2期,左眼為3期1例;右眼為4期,左眼為1期1例。
眼底彩色照相檢查發現,黃斑區中心凹視網膜透明度下降呈灰色,顳側為重14只眼,占87.50%;有結晶樣沉積2只眼,占12.50%;可見色素沉著(圖 1A)9只眼,占56.25%;中心凹旁小血管直角走形14只眼,占87.50%;類似黃斑裂孔的暗紅色病灶(圖 1B)但無銳利邊界者5只眼,占31.25%。
 圖1
患眼彩色眼底像。1A.黃斑中心凹視網膜透明度下降,有色素沉著;1B.可見類似黃斑裂孔的暗紅色病灶 圖 2 圖 1A同眼FFA像。2A.早期,黃斑中心凹旁小血管擴張;2B.晚期,彌漫性強熒光 圖 3 1期患眼FFA像。3A.早期,隱約可見中心凹顳側隱匿血管擴張;3B.晚期,中心凹顳側呈稍強熒光
圖1
患眼彩色眼底像。1A.黃斑中心凹視網膜透明度下降,有色素沉著;1B.可見類似黃斑裂孔的暗紅色病灶 圖 2 圖 1A同眼FFA像。2A.早期,黃斑中心凹旁小血管擴張;2B.晚期,彌漫性強熒光 圖 3 1期患眼FFA像。3A.早期,隱約可見中心凹顳側隱匿血管擴張;3B.晚期,中心凹顳側呈稍強熒光
FFA檢查發現,16只眼表現為不同程度的早期黃斑中心凹旁小血管擴張(圖 2A),晚期黃斑區毛細血管滲漏呈彌漫性強熒光(圖 2B)。1期病變患眼FFA早期隱約可見中心凹顳側隱匿的血管擴張(圖 3A),晚期中心凹顳側呈稍強熒光(圖 3B)。
頻域OCT檢查發現,16只眼中,視網膜內外層結構缺失,空腔形成(圖 4A)7只眼,占43.75%;外層視網膜萎縮,內層視網膜水腫,外層視網膜與視網膜色素上皮(RPE)之間不均勻強反射信號(圖 4B)9只眼,占56.25%。色素增生的9只眼表現為內層視網膜呈強反射信號,遮蔽其下組織反射(圖 4C)。
 圖4
患眼頻域OCT像。4A.視網膜內外層不同大小的空腔形成;4B. 外層視網膜萎縮變薄;4C.內層視網膜強反射信號遮蔽其下組織反射
圖4
患眼頻域OCT像。4A.視網膜內外層不同大小的空腔形成;4B. 外層視網膜萎縮變薄;4C.內層視網膜強反射信號遮蔽其下組織反射
AF檢查發現,黃斑中心正常暗區形態消失12只眼,占75.00%;可見反射信號增強的AF(圖 5)9只眼,占56.25%。色素增生的9只眼可見對應弱熒光。
 圖5
圖 1A患眼AF像。中心凹 暗區形態消失,可見反射信號增強的AF(白箭)色素增生處為弱熒光(白箭頭) 圖 6 圖 1A患眼MPOD模式眼底像。顳側局部區域色素缺失 圖 7 1期患眼OCTA像。7A.淺層;7B.深層。淺、深層毛細血管叢血管間隙增加,FAZ擴大,深層毛細血管叢為甚 圖 8 3期患眼OCTA像。8A.淺層;8B.深層。淺、深層毛細血管叢 FAZ擴大,血管輕度張,擴血管間隙增加,直角血管(白箭) 圖 9 4期患眼OCTA像。9A.淺層;9B.深層。淺、深層毛細血管叢血管牽拉、扭曲、擴張明顯,直角血管向深層走形(白箭) 圖 10 圖 1A同眼隨訪第6個月彩色眼底像。中心凹上緣黃白色病灶 圖 11 圖 1A同眼隨訪第6個月FFA像。11A. 早期,無血管區上緣可見強熒光(白箭);11B.晚期,熒光素滲漏明顯,邊界不清(白箭)
圖5
圖 1A患眼AF像。中心凹 暗區形態消失,可見反射信號增強的AF(白箭)色素增生處為弱熒光(白箭頭) 圖 6 圖 1A患眼MPOD模式眼底像。顳側局部區域色素缺失 圖 7 1期患眼OCTA像。7A.淺層;7B.深層。淺、深層毛細血管叢血管間隙增加,FAZ擴大,深層毛細血管叢為甚 圖 8 3期患眼OCTA像。8A.淺層;8B.深層。淺、深層毛細血管叢 FAZ擴大,血管輕度張,擴血管間隙增加,直角血管(白箭) 圖 9 4期患眼OCTA像。9A.淺層;9B.深層。淺、深層毛細血管叢血管牽拉、扭曲、擴張明顯,直角血管向深層走形(白箭) 圖 10 圖 1A同眼隨訪第6個月彩色眼底像。中心凹上緣黃白色病灶 圖 11 圖 1A同眼隨訪第6個月FFA像。11A. 早期,無血管區上緣可見強熒光(白箭);11B.晚期,熒光素滲漏明顯,邊界不清(白箭)
MPOD檢查發現,16只眼均存在MPOD下降,MPOD模式眼底像可見顳側局部區域的色素缺失(圖 6)。
OCTA檢查發現,1期表現為淺、深層血管叢破壞,血管間隙增大,中心凹無血管區(FAZ)擴大,深層血管為甚,血管叢的改變較FFA更為清晰(圖 7)。3期上述表現進一步加重,還可見直角血管由淺層向深層走形,部分血管擴張(圖 8)。4期表現為淺、深層血管叢血管牽拉、扭曲、擴張,在淺、深層血管叢層面周圍可見直角血管向深層走形,血管變形牽拉明顯(圖 9)。
隨訪期間,1例患者1只眼從4期進展到5期,出現視網膜下新生血管;眼底可見黃斑中心凹上緣視網膜下黃白色病灶(圖 10);FFA早期黃斑拱環上緣可見強熒光,晚期熒光素滲漏明顯,邊界不清(圖 11);頻域OCT可見與眼底黃白色病灶對應處視網膜反射光帶增厚,其下可見局灶性強反射(圖 12)。
 圖12
圖 1A同眼隨訪第6個月OCT像。與彩色眼底像中黃白色病灶對應處視網膜反射光帶增厚,其下可見局灶性強反射及不均勻強反射信號(白箭)
圖12
圖 1A同眼隨訪第6個月OCT像。與彩色眼底像中黃白色病灶對應處視網膜反射光帶增厚,其下可見局灶性強反射及不均勻強反射信號(白箭)
3 討論
本組8例患者發病年齡為44~69歲,中位年齡60.50歲。男女比例無明顯差異。患者的眼部病變均為雙眼發病,5例患者雙眼病變程度對稱。隨訪期間,僅有1只眼病情進展,其余15只眼病變分期未發生改變。符合國外報道的該病病程時間長,進展緩慢的特點[1, 5-9]。
早期黃斑中心凹旁小血管擴張,晚期黃斑中心凹處呈彌漫性強熒光是MacTel 2較為典型的FFA特征[1]。晚期的彌漫性強熒光并非全部來自早期可見的小血管擴張的染料滲漏,范圍會更廣,部分滲漏來自更深層的視網膜[1, 10]。本組患眼FFA特征與文獻報道表現一致,1、2期患眼FFA早期小血管擴張程度輕,而3期以后患眼早期FFA即可觀察到中心凹旁較清晰的小血管擴張。OCTA是無創、快速并可分層顯示眼底血管尤其是黃斑拱環區微血管結構的新技術。目前國內尚無使用該方法觀察MacTel 2的報道。本組接受OCTA檢查的患眼表現為視網膜淺、深層毛細血管叢丟失,血管間隙增大,FAZ擴大,直角血管及血管牽拉、扭曲、擴張等,與國外報道結果較一致[3, 11]。 FFA難以對視網膜淺、深層毛細血管叢加以細分,而OCTA可以分層顯示視網膜淺、深層血管叢。結合FFA可見,在MacTel 2病情位于較早期時,OCTA較FFA可以更清晰的顯示黃斑拱環血管叢尤其是深層毛細血管叢的異常。提示二者結合或許可以更好的理解FFA晚期強熒光的來源。
頻域OCT檢查發現,患眼存在視網膜內外層結構缺失,空腔形成,外層視網膜萎縮等表現,與文獻報道結果一致[3]。視網膜內空腔形成、神經上皮萎縮是MacTel 2較典型的特征。對比分析頻域OCT與FFA檢查結果發現,視網膜空腔處與FFA晚期的熒光積存并不對應。這是因為視網膜內的空腔與囊腔不同,它并非由血管滲漏、細胞外水腫引起,而是由于神經上皮萎縮所引起[1]。這也是MacTel 2的OCT特點之一。我們還發現,部分患眼的空腔在彩色眼底像中表現類似裂孔。提示臨床中遇見這類表現時應注意區分。
MacTel 2新生血管多為視網膜下新生血管,有時與RAP難以區分。我們觀察發現,MacTel 2的新生血管由視網膜內發展,可伴色素增生;但頻域OCT未見囊樣水腫、視網膜下液體、RPE脫離等表現,RPE完整、光滑。RAP常伴視網膜內、視網膜下液體或黃斑囊樣水腫、 漿液性RPE脫離,RPE多不完整或有隆起,色素增生少見。
葉黃素、玉米黃質等聚集在黃斑區,稱為黃斑色素[12]。由于黃斑色素具有吸收藍光的作用,故正常黃斑的短波長AF表現為黃斑區中心凹可見暗區[13, 14]。MacTel 2患眼存在黃斑色素丟失,以中心凹中心顳側開始為特征[15]。本組患眼AF表現為中心凹暗區處反射信號增強,MPOD整體值降低,MPOD模式眼底像顯示以顳側為主的色素丟失。
本研究初步分析了國人MacTel 2的眼底影像特征,有助于臨床認識該病。但有關其自然病程及預后尚有待進一步研究。