睫狀體離斷是一種以低眼壓、視力下降為主要表現的少見疾病。通過前房角鏡、超聲生物顯微鏡及眼前節光相干斷層掃描對睫狀體離斷進行評估, 為治療方案的選擇及療效評估提供依據。睫狀體離斷治療方法主要包括藥物、激光光凝、經鞏膜透熱療法、睫狀體冷凍及睫狀體縫合手術等。藥物治療適用于睫狀體離斷范圍小, 特別是睫狀體與離斷區鞏膜突附近存在絲狀連接者, 但目前對于治療適應證的認識及療程確定尚未形成共識。雖然激光光凝、經鞏膜透熱療法、睫狀體冷凍等治療方法對睫狀體離斷有一定療效, 但存在損傷較大和復位效果不確定等風險。睫狀體縫合手術是目前保守治療無效的睫狀體離斷的有效治療方法, 包括外路睫狀體縫合、內路睫狀體縫合、內窺鏡下縫合等。其中, 改良的睫狀體縫合手術可降低手術風險, 療效確切; 但內路睫狀體縫合手術和內窺鏡下縫合手術對于晶狀體需保留者屬于禁忌。對于伴有嚴重眼后節病變的睫狀體離斷可選擇玻璃體切割聯合睫狀體離斷復位手術。
引用本文: 鄒慧, 王晨光, 聶黎黎, 趙勁松, 蘇冠方, 劉早霞. 睫狀體離斷的評估與治療. 中華眼底病雜志, 2016, 32(3): 334-338. doi: 10.3760/cma.j.issn.1005-1015.2016.03.029 復制
睫狀體離斷常見于眼外傷及內眼手術后,常可導致持續性低眼壓,引起一系列嚴重并發癥。臨床可應用房角鏡、B型超聲、超聲生物顯微鏡(UBM)及眼前節光相干斷層掃描(AS-OCT)檢查指導睫狀體離斷的治療[1-3]。睫狀體離斷的治療目的均是阻止房水經睫狀體上腔外流。主要治療方式包括藥物治療、激光光凝、經鞏膜透熱療法、睫狀體冷凍、睫狀體縫合手術及聯合玻璃體切割手術等。其中睫狀體縫合手術被認為是目前療效較為確切的方法。隨著視網膜玻璃體顯微手術技術的進步,玻璃體切割聯合睫狀體離斷復位手術被應用于伴有嚴重眼后節病變的睫狀體離斷的治療。現就睫狀體離斷的治療現狀與進展綜述如下。
1睫狀體離斷的評估
對睫狀體離斷位置定位以及離斷程度、范圍等的精確判斷可為治療方案的選擇及療效評估提供依據。前房角鏡檢查是傳統的檢查方法;屈光間質清晰時可對房角結構進行全面檢查,觀察睫狀體離斷的部位及范圍[4],且可應用于手術中對睫狀體離斷部位的定位和輔助手術操作[5]。但睫狀體離斷患者的前房淺、眼壓低,檢查時角膜皺褶加重,房角被虹膜遮擋,房角結構難以觀察清楚;另外,眼外傷患者可能合并前房積血及角膜水腫,屈光間質混濁也會影響房角鏡檢查[6]。UBM檢查不受屈光間質、眼壓等因素的影響,可清晰顯示眼前節組織結構[7],即使小而窄的離斷口范圍也能準確判斷,能為睫狀體離斷手術擬定縫合范圍提供可靠指導[3, 8, 9]。但UBM檢查操作復雜、耗時且為接觸式檢查,要求檢查者熟練靈活掌握檢查手法技巧[3]。AS-OCT以非接觸的方式完成眼前節解剖結構及病理的成像和測量,為眼前節分析提供基礎[2]。AS-OCT分辨率高于UBM且檢查操作簡單, 不需要接觸檢查部位,與B型聲和UBM檢查時需水或凝膠作為介質的接觸性檢查相比,排除了因角膜變形對眼前節組織結構觀察造成的影響,具有良好的重復性,同時也避免了可能產生的感染和損傷, 患者容易接受,為睫狀體離斷檢查提供了新的檢查方法[3, 10]。但UBM對組織的穿透力強于AS-OCT, 能更清晰地顯示眼前節結構,對睫狀體離斷的定位更準確[6]。
2 睫狀體離斷治療
2.1 藥物
對于睫狀體離斷范圍小,特別是睫狀體與離斷區鞏膜突附近存在絲狀連接者,藥物保守治療6~8周一般可痊愈[6]。但目前對于保守治療的適應證認識及療程確定尚未形成共識[11-13]。阿托品散瞳可松弛睫狀肌,使虹膜根部堆積在離斷口處, 阻斷其異常通道,可使小范圍離斷的睫狀體復位[4]。對于是否應用糖皮質激素尚存在爭議[2, 9]。后期局部炎癥反應有利于離斷口的閉合,應減少局部糖皮質激素的劑量或停用[4]。
2.2 激光光凝
激光光凝治療的原理是利用激光熱效應使離斷的睫狀體粘附到鞏膜上,包括經瞳孔激光光凝、經鞏膜激光光凝及內窺鏡下激光光凝。
經瞳孔激光光凝可在房角鏡直視下進行。對睫狀體離斷部位進行氬離子激光光凝時,可根據組織的反應調整激光能量和光斑數量。對于小范圍的睫狀體離斷是一種安全、簡單、有效的治療方法[14]。但經瞳孔激光光凝可能存在導致白內障或加速白內障發展,損害虹膜及房角的風險。
近年研究結果顯示,經鞏膜激光光凝治療適用于低眼壓、角膜混濁或其他原因導致的不能使用房角鏡直視下光凝的睫狀體離斷[9, 15, 16]。
半導體激光在睫狀體離斷處經鞏膜行激光光凝使局部發生炎癥反應、房水異常引流減少,有利于離斷口閉合,無需進入眼內,可避免治療后發生眼內炎,損傷小[15, 17]。但這種盲目性操作可能損傷虹膜及房角,導致虹膜前粘連,引起繼發性青光眼[17]。另外,YAG激光也應用于經鞏膜激光光凝治療,但傳遞的激光能量較大,對鞏膜存在損傷,且如果YAG激光光凝治療失敗,其瘢痕則增加了手術縫合復位的難度[6, 16]。
隨著內窺鏡技術的發展,近年有學者將內窺鏡下激光光凝應用于臨床,這種眼內激光光凝對于藥物治療無效的睫狀體離斷的治療有重要意義,尤其適用于年幼患者[18]。
2.3 經鞏膜透熱療法
經鞏膜透熱療法是一種非侵入性治療方法,其原理與氬激光光凝相似。通過熱灼傷,引起局部炎癥反應,使睫狀體離斷部位粘連,從而促進睫狀體離斷的愈合[4, 19]。但是熱效應可損傷鞏膜及晶狀體等組織。為減少并發癥,其治療范圍不能超過4個時鐘位[19]。此外,手術中還需要制作板層鞏膜瓣,手術操作較為復雜。
2.4 睫狀體冷凍
睫狀體冷凍對于治療范圍小的睫狀體離斷具有良好效果[20]。睫狀體冷凍無需制作板層鞏膜瓣,避免了對鞏膜組織的損傷及縫線刺激,減少了感染機會[4]。但冷凍程度不易掌握;過度冷凍可損傷眼組織,引起其他并發癥。然而,對于大范圍睫狀體離斷,近年有學者采用玻璃體腔注氣聯合睫狀體冷凍治療,氣體膨脹的機械作用及冷凍瘢痕均促進睫狀體復位[21, 22]。該方法操作簡單,無需行玻璃體視網膜手術,對于藥物治療無效伴有淺前房的睫狀體離斷,可以選擇玻璃體腔注氣聯合睫狀體冷凍手術[21, 22]。
2.5 睫狀體縫合手術
睫狀體縫合手術是直接將睫狀體離斷部分縫合復位,以封閉睫狀體上腔引流的通道,而使之有效的恢復正常眼壓,是目前最常用的手術方式。傳統睫狀體縫合手術是以角膜緣為基底制作鞏膜瓣,切穿鞏膜床,放出脈絡膜上腔積液,垂直于角膜緣間斷縫合睫狀體。該方法縫合間隙小,睫狀體上腔不易存留液體,睫狀體復位好,手術效果確切[23]。Hwang等[24]通過直接縫合睫狀體對32例睫狀體離斷患者進行治療,結果全部患者睫狀體復位,且其中30例患者手術后視力不同程度提高。但該方法需制作鞏膜瓣,耗費時間長,對眼部損傷較大;縫合睫狀體時,進針深淺不確定,可能導致眼內出血;另外還可能存在眼前節缺血、感染、視網膜脫離、白內障等風險[8]。為了減少這些手術并發癥,縮短手術時間,提高手術成功率,近年來國內外學者對手術方式進行了改良。
對于大于180°的大范圍睫狀體離斷,如按傳統方法進行縫合時需切開大范圍鞏膜,可導致睫狀前動脈的血液供應受影響,而導致眼前節缺血;另外縫合的切口過長易因兩側鞏膜瓣錯位和瘢痕收縮而手術后出現嚴重的角膜散光[25]。因此,有學者采用間斷鞏膜瓣切口進行睫狀體縫合手術,每個瓣的長度約5mm,2個鞏膜瓣之間距離約2mm。該方法不僅能避免角膜緣及角膜缺血,而且由于采用的間斷鞏膜瓣,其間有正常鞏膜,縫合的切口不長,瘢痕范圍小,縫合后不會出現嚴重的角膜散光[26]。但該方法同樣需切開鞏膜,進針深淺也不確定,手術可能導致前房出血、虹膜損傷等并發癥[26]。
與傳統睫狀體縫合手術不同,直視下睫狀體縫合手術中提起鞏膜瓣,直視下探查睫狀體離斷口,平行于角膜緣縫合睫狀體與鞏膜突。該方法在顯微鏡下能直接看到睫狀體從鞏膜突上撕裂,直視狀態下將睫狀體縫合到鞏膜突位置,達到真正的解剖復位[27]。Ioannidis等[28]研究結果顯示,直視下睫狀體縫合手術是保守治療無效或范圍較大的睫狀體離斷的有效治療方法。但與傳統睫狀體縫合手術一樣,該方法需要切開鞏膜,操作復雜,難度及創傷較大,且可能出現眼前節缺血、角膜散光、感染等風險。
為了減少了手術并發癥,國內學者主要采用直接透鞏膜縫合手術和雙排交錯式縫合手術。兩者均無需切穿鞏膜,操作簡單,損傷也小。直接透鞏膜縫合手術是在前房角鏡指導下直接穿透鞏膜帶上部分睫狀體組織平行于角膜緣縫合。縫合確切,靈活性強,只要有懷疑的部位就可輕易加縫,且不易傷及睫狀突及睫狀上皮,手術后眼壓恢復滿意;縫合方向與睫狀體放射狀結構垂直,使睫狀體與鞏膜貼附更緊密[5]。蔣莉和吳憲巍[29]則借助三面鏡采用雙排交錯鑲嵌式縫合睫狀體,避免遺留細小縫隙;縫合過程中,在出針前通過三面鏡確認縫線是否穿過睫狀體,使得手術更加精確,避免了無效縫針。對睫狀體離斷位置的定位是手術成功的關鍵。因此,對于手術前檢查無法明確定位的患者,手術中可應用房角鏡或三面鏡對睫狀體離斷口進行定位,以保證手術效果。但這2種方法手術中需向前房注入黏彈劑恢復眼壓,加深前房、充分暴露房角結構,以便于觀察,且房角鏡或三面鏡檢查易受角膜水腫、前房積血等影響。Wang等[30]則在手術中通過探針確定睫狀體離斷的范圍,并雙向直接縫合睫狀體。該定位方法準確而又不受屈光間質影響,特別適用于角膜混濁、前房積血、淺前房患者,不僅提高了睫狀體復位率,而且避免了過多縫合帶來的損傷。但探針的使用同時增加了感染風險,對眼組織也可能造成一定的損傷。
鞏膜層間連續套環縫合手術是平行于角膜緣縫合,更適合睫狀體放射狀的解剖結構。水平縫線與睫狀體放射狀結構重疊,使睫狀體與鞏膜貼附更緊密,更確實。手術時無需做鞏膜瓣,無需切穿鞏膜,創傷小。但不足是手術中縫針可能損傷晶狀體。鞏膜放射狀板層切口愈合后瘢痕形成,是否會造成角膜散光、睫狀體腔擴大或縮小,尚有待進一步研究[31]。
對于外傷史長的睫狀體離斷,由于睫狀體長期缺血,即使睫狀體解剖復位,也存在眼壓和視功能難以恢復的可能[32]。然而,Chadha等[32]采用間接睫狀體縫合手術成功治療1例30年外傷史的睫狀體離斷患者。間接睫狀體縫合手術無需在直視睫狀體的條件下縫合,且不要求清晰的角膜切口,操作簡單,無需切穿鞏膜,損傷小;適用于伴有出血,傷口可能裂開,低眼壓患者。但由于縫合的盲目性,本例患者經2次縫合睫狀體才得以復位。對于其有效性有待大樣本研究的進一步證實。
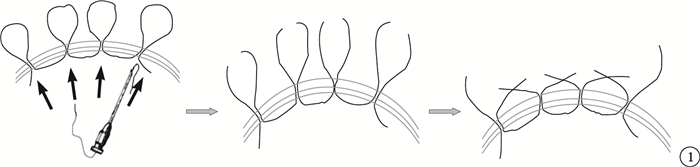
不同于外路睫狀體縫合手術,內路睫狀體縫合手術是從眼內對睫狀體離斷進行縫合;適用于合并嚴重眼后節病變且無晶狀體眼、外傷性白內障或晶狀體脫位等需行晶狀體摘除的大范圍睫狀體離斷。該方法將內穿9-0絲線的長5號針頭從鞏膜穿刺口進入眼內,按照睫狀體離斷的范圍從睫狀體進針穿出鞏膜,以每一時鐘方位1針的間距反復進針,在鞏膜表面結扎縫線,間斷縫合睫狀體(圖 1)。手術操作簡單、時間短,可清楚觀察到睫狀體離斷的方位和范圍,直視下縫合睫狀體;無需大范圍切開鞏膜,副損傷輕微;手術后恢復快,并發癥少。此外,聯合玻璃體切割手術可清除嵌頓于房角和睫狀體離斷處的玻璃體,徹底解除晶狀體懸韌帶及機化的玻璃體對睫狀體的向心性牽拉,睫狀體離斷及眼后節損傷同時得到有效的治療,避免多次手術對患者造成的精神上及經濟上的壓力,但晶狀體需保留者則屬于禁忌。
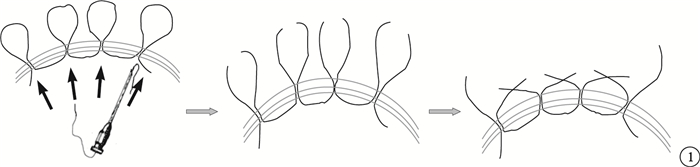 圖1
內路睫狀體縫合手術示意圖。內穿9-0絲線的長5號針頭從距角膜緣3.5mm處鞏膜穿刺口進入眼內,按照睫狀體離斷的范圍從睫狀體進針穿出鞏膜,以每一時鐘方位1針的間距反復進針(黑箭),在鞏膜表面結扎縫線
圖1
內路睫狀體縫合手術示意圖。內穿9-0絲線的長5號針頭從距角膜緣3.5mm處鞏膜穿刺口進入眼內,按照睫狀體離斷的范圍從睫狀體進針穿出鞏膜,以每一時鐘方位1針的間距反復進針(黑箭),在鞏膜表面結扎縫線
近年隨著內窺鏡在眼科手術中的應用,有學者采用內窺鏡下直接縫合睫狀體的手術方式治療睫狀體離斷[33]。該方法聯合晶狀體切除和玻璃體切割手術,在內窺鏡直視下將離斷的睫狀體用長針固定于鞏膜內表面,10-0絲線于鞏膜外穿透鞏膜帶上部分睫狀體組織進行縫合使睫狀體復位。在無晶狀體的情況下,內窺鏡可清楚觀察到離斷的睫狀體,并用長針固定,直視下縫合睫狀體,手術效果確定;另外,氣體填充也促進睫狀體復位。因此,對于合并無晶狀體眼的大范圍睫狀體離斷可考慮采用內窺鏡下縫合睫狀體。但對于需保留晶狀體者因容易引起晶狀體損傷、加重白內障,這種手術方式則應為禁忌。
2.6 聯合玻璃體切割手術
隨著視網膜玻璃體顯微手術技術的進步,玻璃體切割聯合睫狀體離斷復位手術不斷應用于對伴有玻璃體積血、增生性玻璃體視網膜病變、視網膜脫離等嚴重眼后節病變的睫狀體離斷的治療。Helbig和Foerster[34]采用玻璃體切割、注氣或硅油填充聯合睫狀體冷凍方法成功治療3例睫狀體離斷患者,手術后患眼眼壓均恢復正常,視力提高。冷凍促進纖維蛋白的滲出及氣體膨脹頂壓睫狀體有利于瘢痕的形成,使睫狀體復位;氣體填充和手術后俯臥位可減少房水引流,而少量房水引流可以帶走纖維蛋白,防止永久性瘢痕形成[35]。
玻璃體切割聯合睫狀體離斷復位手術減少了手術次數,避免了患者多次手術;玻璃體切割可清除嵌頓于房角和睫狀體離斷口的玻璃體,且能解除晶狀體懸韌帶及基底部玻璃體對睫狀體的向心性牽拉;惰性氣體或硅油相對長的維持時間和向外的頂壓效應,有助于睫狀體的復位,且硅油可減少影響房水分泌的炎癥介質,使眼壓恢復正常;另外,在手術結束時通過灌注調整眼壓,避免了單純縫合時因睫狀體上腔液體大量溢出而導致眼壓極低甚至出血的情況發生[36-38]。
劉芳[23]采用玻璃體切割聯合2種睫狀體復位縫合手術方法對復雜性睫狀體離斷進行治療,發現2種方法均安全有效。
對于保留晶狀體者適宜應用睫狀體鞏膜間斷縫合方法;對于無晶狀體眼人工晶狀體(IOL)眼特別是大范圍睫狀體離斷患者,更適宜應用睫狀體鞏膜連續褥式縫合方法。該方法操作相對簡單,手術時間短,可以重復進行;對手術部位損傷小,牽張力均衡,避免了手術大范圍切開鞏膜可能造成的眼前部缺血。眼外傷的視力預后則與初診時的視力、傷口部位、有無視網膜脫離、手術時機等密切相關[39]。因此應根據患者具體情況選擇適宜的聯合手術時機,一般多在外傷后7~14d進行。
2.7 其他
對于合并白內障的360°外傷性睫狀體離斷患者,Yuen等[40]在超聲乳化摘除白內障后將直徑為13mm的張力環放入睫狀溝處,依靠張力環的頂壓使睫狀體復位。囊袋限制張力環的擴張,將張力環置于睫狀溝有利于張力環對睫狀體的直接頂壓,經鞏膜縫合張力環將張力環固定,促進睫狀體復位。同樣,將大直徑IOL植入睫狀溝內,利用IOL頂壓睫狀體離斷部位使其與鞏膜貼伏,且IOL與睫狀體接觸部位的炎癥反應有利于瘢痕的形成,從而使離斷口部位閉合,手術后眼壓恢復正常。但IOL長期頂壓可損害睫狀體,導致對組織腐蝕、出血、疼痛及嚴重炎癥[41, 42]。為避免這些遠期并發癥,利用接近睫狀溝解剖直徑的IOL對睫狀體適度的頂壓作用使睫狀體復位,可減少對睫狀體的損害[43]。對于大范圍睫狀體離斷的治療,這一新方法較傳統的睫狀體縫合手術所需時間短,感染風險較小。但其并發癥及長期治療效果仍有待于進一步評估[44]。
睫狀體離斷并不多見,現有的一些新的手術治療方法的報道其樣本量均較小。雖然這些方法多數都有成功報道,但其安全性和有效性仍缺乏大樣本研究結果進一步證實。相信隨著科技的發展及臨床診療經驗的積累,將會有更多關于治療睫狀體離斷的新技術、新療法出現。隨著微創手術在眼科的廣泛應用,微創、療效確切的治療是以后睫狀體離斷治療的發展方向。
睫狀體離斷常見于眼外傷及內眼手術后,常可導致持續性低眼壓,引起一系列嚴重并發癥。臨床可應用房角鏡、B型超聲、超聲生物顯微鏡(UBM)及眼前節光相干斷層掃描(AS-OCT)檢查指導睫狀體離斷的治療[1-3]。睫狀體離斷的治療目的均是阻止房水經睫狀體上腔外流。主要治療方式包括藥物治療、激光光凝、經鞏膜透熱療法、睫狀體冷凍、睫狀體縫合手術及聯合玻璃體切割手術等。其中睫狀體縫合手術被認為是目前療效較為確切的方法。隨著視網膜玻璃體顯微手術技術的進步,玻璃體切割聯合睫狀體離斷復位手術被應用于伴有嚴重眼后節病變的睫狀體離斷的治療。現就睫狀體離斷的治療現狀與進展綜述如下。
1睫狀體離斷的評估
對睫狀體離斷位置定位以及離斷程度、范圍等的精確判斷可為治療方案的選擇及療效評估提供依據。前房角鏡檢查是傳統的檢查方法;屈光間質清晰時可對房角結構進行全面檢查,觀察睫狀體離斷的部位及范圍[4],且可應用于手術中對睫狀體離斷部位的定位和輔助手術操作[5]。但睫狀體離斷患者的前房淺、眼壓低,檢查時角膜皺褶加重,房角被虹膜遮擋,房角結構難以觀察清楚;另外,眼外傷患者可能合并前房積血及角膜水腫,屈光間質混濁也會影響房角鏡檢查[6]。UBM檢查不受屈光間質、眼壓等因素的影響,可清晰顯示眼前節組織結構[7],即使小而窄的離斷口范圍也能準確判斷,能為睫狀體離斷手術擬定縫合范圍提供可靠指導[3, 8, 9]。但UBM檢查操作復雜、耗時且為接觸式檢查,要求檢查者熟練靈活掌握檢查手法技巧[3]。AS-OCT以非接觸的方式完成眼前節解剖結構及病理的成像和測量,為眼前節分析提供基礎[2]。AS-OCT分辨率高于UBM且檢查操作簡單, 不需要接觸檢查部位,與B型聲和UBM檢查時需水或凝膠作為介質的接觸性檢查相比,排除了因角膜變形對眼前節組織結構觀察造成的影響,具有良好的重復性,同時也避免了可能產生的感染和損傷, 患者容易接受,為睫狀體離斷檢查提供了新的檢查方法[3, 10]。但UBM對組織的穿透力強于AS-OCT, 能更清晰地顯示眼前節結構,對睫狀體離斷的定位更準確[6]。
2 睫狀體離斷治療
2.1 藥物
對于睫狀體離斷范圍小,特別是睫狀體與離斷區鞏膜突附近存在絲狀連接者,藥物保守治療6~8周一般可痊愈[6]。但目前對于保守治療的適應證認識及療程確定尚未形成共識[11-13]。阿托品散瞳可松弛睫狀肌,使虹膜根部堆積在離斷口處, 阻斷其異常通道,可使小范圍離斷的睫狀體復位[4]。對于是否應用糖皮質激素尚存在爭議[2, 9]。后期局部炎癥反應有利于離斷口的閉合,應減少局部糖皮質激素的劑量或停用[4]。
2.2 激光光凝
激光光凝治療的原理是利用激光熱效應使離斷的睫狀體粘附到鞏膜上,包括經瞳孔激光光凝、經鞏膜激光光凝及內窺鏡下激光光凝。
經瞳孔激光光凝可在房角鏡直視下進行。對睫狀體離斷部位進行氬離子激光光凝時,可根據組織的反應調整激光能量和光斑數量。對于小范圍的睫狀體離斷是一種安全、簡單、有效的治療方法[14]。但經瞳孔激光光凝可能存在導致白內障或加速白內障發展,損害虹膜及房角的風險。
近年研究結果顯示,經鞏膜激光光凝治療適用于低眼壓、角膜混濁或其他原因導致的不能使用房角鏡直視下光凝的睫狀體離斷[9, 15, 16]。
半導體激光在睫狀體離斷處經鞏膜行激光光凝使局部發生炎癥反應、房水異常引流減少,有利于離斷口閉合,無需進入眼內,可避免治療后發生眼內炎,損傷小[15, 17]。但這種盲目性操作可能損傷虹膜及房角,導致虹膜前粘連,引起繼發性青光眼[17]。另外,YAG激光也應用于經鞏膜激光光凝治療,但傳遞的激光能量較大,對鞏膜存在損傷,且如果YAG激光光凝治療失敗,其瘢痕則增加了手術縫合復位的難度[6, 16]。
隨著內窺鏡技術的發展,近年有學者將內窺鏡下激光光凝應用于臨床,這種眼內激光光凝對于藥物治療無效的睫狀體離斷的治療有重要意義,尤其適用于年幼患者[18]。
2.3 經鞏膜透熱療法
經鞏膜透熱療法是一種非侵入性治療方法,其原理與氬激光光凝相似。通過熱灼傷,引起局部炎癥反應,使睫狀體離斷部位粘連,從而促進睫狀體離斷的愈合[4, 19]。但是熱效應可損傷鞏膜及晶狀體等組織。為減少并發癥,其治療范圍不能超過4個時鐘位[19]。此外,手術中還需要制作板層鞏膜瓣,手術操作較為復雜。
2.4 睫狀體冷凍
睫狀體冷凍對于治療范圍小的睫狀體離斷具有良好效果[20]。睫狀體冷凍無需制作板層鞏膜瓣,避免了對鞏膜組織的損傷及縫線刺激,減少了感染機會[4]。但冷凍程度不易掌握;過度冷凍可損傷眼組織,引起其他并發癥。然而,對于大范圍睫狀體離斷,近年有學者采用玻璃體腔注氣聯合睫狀體冷凍治療,氣體膨脹的機械作用及冷凍瘢痕均促進睫狀體復位[21, 22]。該方法操作簡單,無需行玻璃體視網膜手術,對于藥物治療無效伴有淺前房的睫狀體離斷,可以選擇玻璃體腔注氣聯合睫狀體冷凍手術[21, 22]。
2.5 睫狀體縫合手術
睫狀體縫合手術是直接將睫狀體離斷部分縫合復位,以封閉睫狀體上腔引流的通道,而使之有效的恢復正常眼壓,是目前最常用的手術方式。傳統睫狀體縫合手術是以角膜緣為基底制作鞏膜瓣,切穿鞏膜床,放出脈絡膜上腔積液,垂直于角膜緣間斷縫合睫狀體。該方法縫合間隙小,睫狀體上腔不易存留液體,睫狀體復位好,手術效果確切[23]。Hwang等[24]通過直接縫合睫狀體對32例睫狀體離斷患者進行治療,結果全部患者睫狀體復位,且其中30例患者手術后視力不同程度提高。但該方法需制作鞏膜瓣,耗費時間長,對眼部損傷較大;縫合睫狀體時,進針深淺不確定,可能導致眼內出血;另外還可能存在眼前節缺血、感染、視網膜脫離、白內障等風險[8]。為了減少這些手術并發癥,縮短手術時間,提高手術成功率,近年來國內外學者對手術方式進行了改良。
對于大于180°的大范圍睫狀體離斷,如按傳統方法進行縫合時需切開大范圍鞏膜,可導致睫狀前動脈的血液供應受影響,而導致眼前節缺血;另外縫合的切口過長易因兩側鞏膜瓣錯位和瘢痕收縮而手術后出現嚴重的角膜散光[25]。因此,有學者采用間斷鞏膜瓣切口進行睫狀體縫合手術,每個瓣的長度約5mm,2個鞏膜瓣之間距離約2mm。該方法不僅能避免角膜緣及角膜缺血,而且由于采用的間斷鞏膜瓣,其間有正常鞏膜,縫合的切口不長,瘢痕范圍小,縫合后不會出現嚴重的角膜散光[26]。但該方法同樣需切開鞏膜,進針深淺也不確定,手術可能導致前房出血、虹膜損傷等并發癥[26]。
與傳統睫狀體縫合手術不同,直視下睫狀體縫合手術中提起鞏膜瓣,直視下探查睫狀體離斷口,平行于角膜緣縫合睫狀體與鞏膜突。該方法在顯微鏡下能直接看到睫狀體從鞏膜突上撕裂,直視狀態下將睫狀體縫合到鞏膜突位置,達到真正的解剖復位[27]。Ioannidis等[28]研究結果顯示,直視下睫狀體縫合手術是保守治療無效或范圍較大的睫狀體離斷的有效治療方法。但與傳統睫狀體縫合手術一樣,該方法需要切開鞏膜,操作復雜,難度及創傷較大,且可能出現眼前節缺血、角膜散光、感染等風險。
為了減少了手術并發癥,國內學者主要采用直接透鞏膜縫合手術和雙排交錯式縫合手術。兩者均無需切穿鞏膜,操作簡單,損傷也小。直接透鞏膜縫合手術是在前房角鏡指導下直接穿透鞏膜帶上部分睫狀體組織平行于角膜緣縫合。縫合確切,靈活性強,只要有懷疑的部位就可輕易加縫,且不易傷及睫狀突及睫狀上皮,手術后眼壓恢復滿意;縫合方向與睫狀體放射狀結構垂直,使睫狀體與鞏膜貼附更緊密[5]。蔣莉和吳憲巍[29]則借助三面鏡采用雙排交錯鑲嵌式縫合睫狀體,避免遺留細小縫隙;縫合過程中,在出針前通過三面鏡確認縫線是否穿過睫狀體,使得手術更加精確,避免了無效縫針。對睫狀體離斷位置的定位是手術成功的關鍵。因此,對于手術前檢查無法明確定位的患者,手術中可應用房角鏡或三面鏡對睫狀體離斷口進行定位,以保證手術效果。但這2種方法手術中需向前房注入黏彈劑恢復眼壓,加深前房、充分暴露房角結構,以便于觀察,且房角鏡或三面鏡檢查易受角膜水腫、前房積血等影響。Wang等[30]則在手術中通過探針確定睫狀體離斷的范圍,并雙向直接縫合睫狀體。該定位方法準確而又不受屈光間質影響,特別適用于角膜混濁、前房積血、淺前房患者,不僅提高了睫狀體復位率,而且避免了過多縫合帶來的損傷。但探針的使用同時增加了感染風險,對眼組織也可能造成一定的損傷。
鞏膜層間連續套環縫合手術是平行于角膜緣縫合,更適合睫狀體放射狀的解剖結構。水平縫線與睫狀體放射狀結構重疊,使睫狀體與鞏膜貼附更緊密,更確實。手術時無需做鞏膜瓣,無需切穿鞏膜,創傷小。但不足是手術中縫針可能損傷晶狀體。鞏膜放射狀板層切口愈合后瘢痕形成,是否會造成角膜散光、睫狀體腔擴大或縮小,尚有待進一步研究[31]。
對于外傷史長的睫狀體離斷,由于睫狀體長期缺血,即使睫狀體解剖復位,也存在眼壓和視功能難以恢復的可能[32]。然而,Chadha等[32]采用間接睫狀體縫合手術成功治療1例30年外傷史的睫狀體離斷患者。間接睫狀體縫合手術無需在直視睫狀體的條件下縫合,且不要求清晰的角膜切口,操作簡單,無需切穿鞏膜,損傷小;適用于伴有出血,傷口可能裂開,低眼壓患者。但由于縫合的盲目性,本例患者經2次縫合睫狀體才得以復位。對于其有效性有待大樣本研究的進一步證實。
不同于外路睫狀體縫合手術,內路睫狀體縫合手術是從眼內對睫狀體離斷進行縫合;適用于合并嚴重眼后節病變且無晶狀體眼、外傷性白內障或晶狀體脫位等需行晶狀體摘除的大范圍睫狀體離斷。該方法將內穿9-0絲線的長5號針頭從鞏膜穿刺口進入眼內,按照睫狀體離斷的范圍從睫狀體進針穿出鞏膜,以每一時鐘方位1針的間距反復進針,在鞏膜表面結扎縫線,間斷縫合睫狀體(圖 1)。手術操作簡單、時間短,可清楚觀察到睫狀體離斷的方位和范圍,直視下縫合睫狀體;無需大范圍切開鞏膜,副損傷輕微;手術后恢復快,并發癥少。此外,聯合玻璃體切割手術可清除嵌頓于房角和睫狀體離斷處的玻璃體,徹底解除晶狀體懸韌帶及機化的玻璃體對睫狀體的向心性牽拉,睫狀體離斷及眼后節損傷同時得到有效的治療,避免多次手術對患者造成的精神上及經濟上的壓力,但晶狀體需保留者則屬于禁忌。
 圖1
內路睫狀體縫合手術示意圖。內穿9-0絲線的長5號針頭從距角膜緣3.5mm處鞏膜穿刺口進入眼內,按照睫狀體離斷的范圍從睫狀體進針穿出鞏膜,以每一時鐘方位1針的間距反復進針(黑箭),在鞏膜表面結扎縫線
圖1
內路睫狀體縫合手術示意圖。內穿9-0絲線的長5號針頭從距角膜緣3.5mm處鞏膜穿刺口進入眼內,按照睫狀體離斷的范圍從睫狀體進針穿出鞏膜,以每一時鐘方位1針的間距反復進針(黑箭),在鞏膜表面結扎縫線
近年隨著內窺鏡在眼科手術中的應用,有學者采用內窺鏡下直接縫合睫狀體的手術方式治療睫狀體離斷[33]。該方法聯合晶狀體切除和玻璃體切割手術,在內窺鏡直視下將離斷的睫狀體用長針固定于鞏膜內表面,10-0絲線于鞏膜外穿透鞏膜帶上部分睫狀體組織進行縫合使睫狀體復位。在無晶狀體的情況下,內窺鏡可清楚觀察到離斷的睫狀體,并用長針固定,直視下縫合睫狀體,手術效果確定;另外,氣體填充也促進睫狀體復位。因此,對于合并無晶狀體眼的大范圍睫狀體離斷可考慮采用內窺鏡下縫合睫狀體。但對于需保留晶狀體者因容易引起晶狀體損傷、加重白內障,這種手術方式則應為禁忌。
2.6 聯合玻璃體切割手術
隨著視網膜玻璃體顯微手術技術的進步,玻璃體切割聯合睫狀體離斷復位手術不斷應用于對伴有玻璃體積血、增生性玻璃體視網膜病變、視網膜脫離等嚴重眼后節病變的睫狀體離斷的治療。Helbig和Foerster[34]采用玻璃體切割、注氣或硅油填充聯合睫狀體冷凍方法成功治療3例睫狀體離斷患者,手術后患眼眼壓均恢復正常,視力提高。冷凍促進纖維蛋白的滲出及氣體膨脹頂壓睫狀體有利于瘢痕的形成,使睫狀體復位;氣體填充和手術后俯臥位可減少房水引流,而少量房水引流可以帶走纖維蛋白,防止永久性瘢痕形成[35]。
玻璃體切割聯合睫狀體離斷復位手術減少了手術次數,避免了患者多次手術;玻璃體切割可清除嵌頓于房角和睫狀體離斷口的玻璃體,且能解除晶狀體懸韌帶及基底部玻璃體對睫狀體的向心性牽拉;惰性氣體或硅油相對長的維持時間和向外的頂壓效應,有助于睫狀體的復位,且硅油可減少影響房水分泌的炎癥介質,使眼壓恢復正常;另外,在手術結束時通過灌注調整眼壓,避免了單純縫合時因睫狀體上腔液體大量溢出而導致眼壓極低甚至出血的情況發生[36-38]。
劉芳[23]采用玻璃體切割聯合2種睫狀體復位縫合手術方法對復雜性睫狀體離斷進行治療,發現2種方法均安全有效。
對于保留晶狀體者適宜應用睫狀體鞏膜間斷縫合方法;對于無晶狀體眼人工晶狀體(IOL)眼特別是大范圍睫狀體離斷患者,更適宜應用睫狀體鞏膜連續褥式縫合方法。該方法操作相對簡單,手術時間短,可以重復進行;對手術部位損傷小,牽張力均衡,避免了手術大范圍切開鞏膜可能造成的眼前部缺血。眼外傷的視力預后則與初診時的視力、傷口部位、有無視網膜脫離、手術時機等密切相關[39]。因此應根據患者具體情況選擇適宜的聯合手術時機,一般多在外傷后7~14d進行。
2.7 其他
對于合并白內障的360°外傷性睫狀體離斷患者,Yuen等[40]在超聲乳化摘除白內障后將直徑為13mm的張力環放入睫狀溝處,依靠張力環的頂壓使睫狀體復位。囊袋限制張力環的擴張,將張力環置于睫狀溝有利于張力環對睫狀體的直接頂壓,經鞏膜縫合張力環將張力環固定,促進睫狀體復位。同樣,將大直徑IOL植入睫狀溝內,利用IOL頂壓睫狀體離斷部位使其與鞏膜貼伏,且IOL與睫狀體接觸部位的炎癥反應有利于瘢痕的形成,從而使離斷口部位閉合,手術后眼壓恢復正常。但IOL長期頂壓可損害睫狀體,導致對組織腐蝕、出血、疼痛及嚴重炎癥[41, 42]。為避免這些遠期并發癥,利用接近睫狀溝解剖直徑的IOL對睫狀體適度的頂壓作用使睫狀體復位,可減少對睫狀體的損害[43]。對于大范圍睫狀體離斷的治療,這一新方法較傳統的睫狀體縫合手術所需時間短,感染風險較小。但其并發癥及長期治療效果仍有待于進一步評估[44]。
睫狀體離斷并不多見,現有的一些新的手術治療方法的報道其樣本量均較小。雖然這些方法多數都有成功報道,但其安全性和有效性仍缺乏大樣本研究結果進一步證實。相信隨著科技的發展及臨床診療經驗的積累,將會有更多關于治療睫狀體離斷的新技術、新療法出現。隨著微創手術在眼科的廣泛應用,微創、療效確切的治療是以后睫狀體離斷治療的發展方向。