引用本文: 郭宇燕, 張煜辰, 張鴻, 趙學英, 馬林昆. 原發性血小板增多癥致眼底出血及視網膜靜脈阻塞一例. 中華眼底病雜志, 2016, 32(1): 81-82. doi: 10.3760/cma.j.issn.1005-1015.2016.01.020 復制
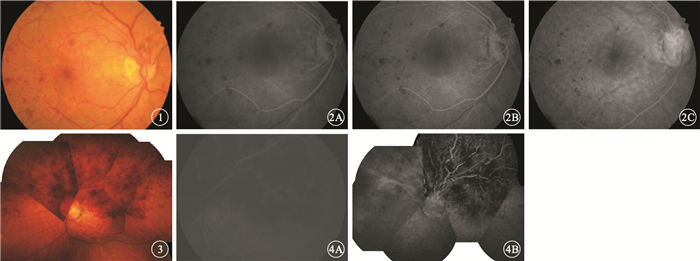
患者女,72歲。2012年11月3日因疲勞、乏力1年余來我院就診。既往曾發生過心肌梗死,否認高血壓病史。全身檢查無異常。血常規檢查:外周血小板5100×109/L,白細胞、紅細胞、單核淋巴細胞正常。骨髓穿刺:巨核系顯著升高;血小板5200×109/L,伴異常增生;白細胞、紅細胞增生正常。排除繼發性血小板增多癥后確診為原發性血小板增多癥(ET)。因患者拒用骨髓抑制劑,給予α-干擾素、阿司匹林、銀杏葉提取物長期藥物控制。服藥后1年,血小板水平維持在3000×109/L左右。2013年12月20日因體檢行眼科檢查:右眼視力0.5,左眼視力0.6。雙眼晶狀體皮質混濁,其余眼前節正常。眼底彩色照相檢查,右眼眼底末端分支靜脈見散在出血點(圖 1),左眼無明顯異常。右眼熒光素眼底血管造影(FFA)檢查,27 s時動脈開始顯影,弱熒光區逐漸顯影(圖 2A);29 s時開始出現靜脈層流(圖 2B);4 min時血管襻周圍出現滲漏(圖 2C)。診斷:右眼眼底出血。給予銀杏葉片活血化瘀、促進出血吸收。2015年6月6日患者因左眼突發無痛性視力下降到我院復診。血常規檢查:血小板4000×109/L。眼科檢查:右眼視力0.5,左眼視力0.08。雙眼晶狀體皮質混濁,其余眼前節正常。右眼眼底散在陳舊出血灶;左眼視盤顳上方大片火焰狀出血灶,波及黃斑區(圖 3)。FFA檢查,動脈顯影時間延長,左眼上半側靜脈多處阻塞,出血灶呈熒光遮蔽,盤斑束可見新生血管(圖 4)。頸部血管彩色超聲檢查,右側頸總動脈、雙側頸內動脈顱外段、頸外靜脈及椎動脈顯示段動脈粥樣硬化,管徑均勻,未見明顯狹窄;左側頸總動脈膨大處多發硬化性斑塊形成,最大斑塊約5.0 mm×2.4 mm。脈沖多普勒檢查無異常。診斷:左眼視網膜上半側靜脈阻塞、左眼黃斑水腫、右眼眼底陳舊性出血、雙眼白內障。收住入院,予左眼玻璃體腔注射雷珠單抗治療。
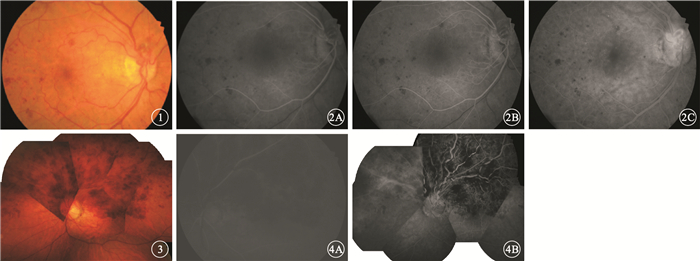 圖1
右眼彩色眼底像。顳側視網膜可見散在斑點狀出血??圖 2?右眼FFA像。2A.27 s,可見視網膜弱背景熒光及顳側周邊斑點狀出血遮蔽熒光;2B. 29 s,顳下分支開始出現靜脈層流,但顳上分支未顯影;2C. 4 min,可見血管襻周圍出現滲漏??圖 3?左眼彩色眼底像。視盤顳上、鼻上均見火焰狀出血??圖 4?左眼FFA像。4A.動脈開始充盈;4B.視盤和上方可見出血遮蔽熒光,其間可見靜脈紆曲、擴張,血管壁著染,熒光素滲漏
圖1
右眼彩色眼底像。顳側視網膜可見散在斑點狀出血??圖 2?右眼FFA像。2A.27 s,可見視網膜弱背景熒光及顳側周邊斑點狀出血遮蔽熒光;2B. 29 s,顳下分支開始出現靜脈層流,但顳上分支未顯影;2C. 4 min,可見血管襻周圍出現滲漏??圖 3?左眼彩色眼底像。視盤顳上、鼻上均見火焰狀出血??圖 4?左眼FFA像。4A.動脈開始充盈;4B.視盤和上方可見出血遮蔽熒光,其間可見靜脈紆曲、擴張,血管壁著染,熒光素滲漏
討論??ET是巨核系因促血小板生成素受體功能失調而導致克隆性增生,繼而造成血小板顯著持續性增多的慢性骨髓增生性疾病。動靜脈血栓形成以及由血小板介導的一過性微循環閉塞和出血是ET患者發病的主要風險[1]。ET出血癥狀常表現為自發性出血,其中以胃腸道出血最多,次之為鼻出血、齒齦出血、瘀斑或尿血,可有肢端病變而發生缺血、發紺和壞疽以及一過性腦缺血,偶可出現一過性黑矇。而目前有關ET引起眼底出血的報道較少。眼底出血的常見危險因素為眼外傷、高血壓、糖尿病、動脈硬化、血小板減少、凝血功能不良。本例患者無相關高危因素。雖然臂-視網膜循環時間延長,但其頸部血管彩色超聲檢查可見右側頸總動脈、頸內動脈顱外段、頸外靜脈及椎動脈顯示段動脈粥樣硬化,管徑均勻,未見明顯硬化斑及管腔變窄,且其血流動力學檢查正常。考慮低灌注性視網膜病變診斷要求同側頸動脈狹窄范圍在90%以上[2],故可排除該診斷。我們還發現,FFA早期右眼顳下分支開始出現靜脈層流,但顳上分支未顯影,晚期視盤水腫、血管襻滲漏。考慮右眼陳舊性顳上分支靜脈阻塞可能。研究表明,血小板計數大于1500×109/L者出血發生率明顯高于血小板計數小于1500×109/L者[3]。我們推測本例患者右眼眼底出血可能是ET所致,而臂-視網膜循環時間延長考慮由ET造成的血液粘滯度升高所致。盡管目前并沒有明確證據表明血小板增多癥有導致眼底出血風險,但參考本例患者的診治經過,我們認為在探究眼底出血原因時,ET也應該被納入考慮范疇。
患者女,72歲。2012年11月3日因疲勞、乏力1年余來我院就診。既往曾發生過心肌梗死,否認高血壓病史。全身檢查無異常。血常規檢查:外周血小板5100×109/L,白細胞、紅細胞、單核淋巴細胞正常。骨髓穿刺:巨核系顯著升高;血小板5200×109/L,伴異常增生;白細胞、紅細胞增生正常。排除繼發性血小板增多癥后確診為原發性血小板增多癥(ET)。因患者拒用骨髓抑制劑,給予α-干擾素、阿司匹林、銀杏葉提取物長期藥物控制。服藥后1年,血小板水平維持在3000×109/L左右。2013年12月20日因體檢行眼科檢查:右眼視力0.5,左眼視力0.6。雙眼晶狀體皮質混濁,其余眼前節正常。眼底彩色照相檢查,右眼眼底末端分支靜脈見散在出血點(圖 1),左眼無明顯異常。右眼熒光素眼底血管造影(FFA)檢查,27 s時動脈開始顯影,弱熒光區逐漸顯影(圖 2A);29 s時開始出現靜脈層流(圖 2B);4 min時血管襻周圍出現滲漏(圖 2C)。診斷:右眼眼底出血。給予銀杏葉片活血化瘀、促進出血吸收。2015年6月6日患者因左眼突發無痛性視力下降到我院復診。血常規檢查:血小板4000×109/L。眼科檢查:右眼視力0.5,左眼視力0.08。雙眼晶狀體皮質混濁,其余眼前節正常。右眼眼底散在陳舊出血灶;左眼視盤顳上方大片火焰狀出血灶,波及黃斑區(圖 3)。FFA檢查,動脈顯影時間延長,左眼上半側靜脈多處阻塞,出血灶呈熒光遮蔽,盤斑束可見新生血管(圖 4)。頸部血管彩色超聲檢查,右側頸總動脈、雙側頸內動脈顱外段、頸外靜脈及椎動脈顯示段動脈粥樣硬化,管徑均勻,未見明顯狹窄;左側頸總動脈膨大處多發硬化性斑塊形成,最大斑塊約5.0 mm×2.4 mm。脈沖多普勒檢查無異常。診斷:左眼視網膜上半側靜脈阻塞、左眼黃斑水腫、右眼眼底陳舊性出血、雙眼白內障。收住入院,予左眼玻璃體腔注射雷珠單抗治療。
 圖1
右眼彩色眼底像。顳側視網膜可見散在斑點狀出血??圖 2?右眼FFA像。2A.27 s,可見視網膜弱背景熒光及顳側周邊斑點狀出血遮蔽熒光;2B. 29 s,顳下分支開始出現靜脈層流,但顳上分支未顯影;2C. 4 min,可見血管襻周圍出現滲漏??圖 3?左眼彩色眼底像。視盤顳上、鼻上均見火焰狀出血??圖 4?左眼FFA像。4A.動脈開始充盈;4B.視盤和上方可見出血遮蔽熒光,其間可見靜脈紆曲、擴張,血管壁著染,熒光素滲漏
圖1
右眼彩色眼底像。顳側視網膜可見散在斑點狀出血??圖 2?右眼FFA像。2A.27 s,可見視網膜弱背景熒光及顳側周邊斑點狀出血遮蔽熒光;2B. 29 s,顳下分支開始出現靜脈層流,但顳上分支未顯影;2C. 4 min,可見血管襻周圍出現滲漏??圖 3?左眼彩色眼底像。視盤顳上、鼻上均見火焰狀出血??圖 4?左眼FFA像。4A.動脈開始充盈;4B.視盤和上方可見出血遮蔽熒光,其間可見靜脈紆曲、擴張,血管壁著染,熒光素滲漏
討論??ET是巨核系因促血小板生成素受體功能失調而導致克隆性增生,繼而造成血小板顯著持續性增多的慢性骨髓增生性疾病。動靜脈血栓形成以及由血小板介導的一過性微循環閉塞和出血是ET患者發病的主要風險[1]。ET出血癥狀常表現為自發性出血,其中以胃腸道出血最多,次之為鼻出血、齒齦出血、瘀斑或尿血,可有肢端病變而發生缺血、發紺和壞疽以及一過性腦缺血,偶可出現一過性黑矇。而目前有關ET引起眼底出血的報道較少。眼底出血的常見危險因素為眼外傷、高血壓、糖尿病、動脈硬化、血小板減少、凝血功能不良。本例患者無相關高危因素。雖然臂-視網膜循環時間延長,但其頸部血管彩色超聲檢查可見右側頸總動脈、頸內動脈顱外段、頸外靜脈及椎動脈顯示段動脈粥樣硬化,管徑均勻,未見明顯硬化斑及管腔變窄,且其血流動力學檢查正常。考慮低灌注性視網膜病變診斷要求同側頸動脈狹窄范圍在90%以上[2],故可排除該診斷。我們還發現,FFA早期右眼顳下分支開始出現靜脈層流,但顳上分支未顯影,晚期視盤水腫、血管襻滲漏。考慮右眼陳舊性顳上分支靜脈阻塞可能。研究表明,血小板計數大于1500×109/L者出血發生率明顯高于血小板計數小于1500×109/L者[3]。我們推測本例患者右眼眼底出血可能是ET所致,而臂-視網膜循環時間延長考慮由ET造成的血液粘滯度升高所致。盡管目前并沒有明確證據表明血小板增多癥有導致眼底出血風險,但參考本例患者的診治經過,我們認為在探究眼底出血原因時,ET也應該被納入考慮范疇。