引用本文: 黃敏慧, 郜忠海, 林列興, 李力, 李青. 高血壓患者眼底血管改變與高血壓病情和左心室肥厚的相關性分析. 中華眼底病雜志, 2015, 31(6): 594-596. doi: 10.3760/cma.j.issn.1005-1015.2015.06.021 復制
動脈病變是高血壓病最重要的病理改變。高血壓早期眼底血管通常表現為正常,隨著病情演變會逐漸發生一系列血管管徑和管壁改變,以致形成動脈硬化和相應的視網膜病變[1]。高血壓發病時限越長,眼底改變陽性率越高;高血壓程度越重,眼底改變也越嚴重[2]。眼底血管作為唯一可以在直視下看到的血管,觀察其改變可能有助于判斷全身血管系統情況,進而對判斷高血壓嚴重程度及預后有一定的價值[3]。為此,我們對一組體檢檢出的原發性高血壓患者進行了眼底檢查,分析探討高血壓病程、病情分級、危險程度及左心室肥厚(LVH)與眼底血管改變之間的相關性。現將結果報道如下。
1 對象和方法
2011年7月至2014年6月在福建省立醫院心內科確診的982例原發性高血壓患者納入本研究。其中,男性580例,女性402例。年齡51~88歲,平均年齡(61.59±5.36)歲。所有患者收縮壓≥140 mmHg(1 mmHg=0.133 kPa)或舒張壓≥90 mmHg。高血壓病程2個月~40年,平均病程7年。其中,病程0~5年603例,6~10年298例,10年以上81例。排除合并糖尿病以及原先存在眼底疾患者。
根據血壓升高的水平,將高血壓病情分為1、2、3級。血壓 140~159/90~99 mmHg為1級,160~179/100~109 mmHg為2級,≥180/110 mmHg為3級[4, 5]。982例患者中,1級281例,2級296例,3級405例。根據血壓水平結合心血管疾病的危險因素及合并的靶器官損害,將高血壓危險度分為低危、中危、高危和極高危4種程度[4, 5]。危險因素包括脈壓(老年)、男性>55歲、女性>65歲、吸煙、血脂異常、糖尿病、早發心血管病家族史、腹型肥胖或肥胖、缺乏體力活動、C反應蛋白升高等。靶器官損害包括LVH、動脈壁增厚、血清肌酐輕度升高、微量白蛋白尿。低危:無其他危險因素。中危:高血壓2級或1~2級同時有1~2種危險因素。高危:高血壓1~2級同時有3種危險因素并伴有糖尿病或靶器官損害;或高血壓3級,但不伴有其他危險因素。極高危:高血壓3級同時伴有1種以上危險因素或兼患糖尿病或靶器官損害,或高血壓1~3級并有臨床相關疾病[4, 5]。982例患者中,危險程度為低危者156例,中危169例,高危313例,極高危344例。
詳細詢問患者有無糖尿病、冠心病、高脂血癥等既往史,并檢測其糖化血紅蛋白、心電圖、血脂等情況。詢問吸煙史、酗酒史等個人史以及眼部疾病史和視力下降等眼科癥狀。行矯正視力、屈光度、裂隙燈顯微鏡、非接觸眼壓計、直接及雙目間接檢眼鏡檢查。326例患者同時行眼底彩色照相、熒光素眼底血管造影(FFA)檢查。將視網膜微動脈瘤、出血、棉絮斑、硬性滲出及水腫等視網膜病變以及慢性或局限性視網膜動脈縮窄、動靜脈交叉壓迫、視網膜動脈白鞘等視網膜血管改變定義為眼底微血管異常[6]。采用Keith-Wagene分級法對眼底微血管異常進行分級[7]。Ⅰ級:視網膜動脈變細反光增強;Ⅱ級,視網膜動脈狹窄及動靜脈交叉壓迫;Ⅲ級,Ⅰ、Ⅱ級血管病變基礎上同時伴有眼底出血和滲出;Ⅳ級,Ⅰ、Ⅱ、Ⅲ級病變基礎上同時伴有視盤水腫。
所有患者同時行超聲心動圖檢查。取左側臥位或平臥位,采用胸骨旁左心室長軸切面,測量左心室舒張末期內徑(LVID)、室間隔厚度(LVST)及左心室后壁厚度(LVPWT)。按Devereux公式計算左心室重量(LVM)及左心室重量指數(LVMI)。LVM=1.04×[(LVID+LVST+LVPWT)×3-LVID×3]-13.6;LVMI=LVM /體表面積。以男性LVMI>125、女性LVMI>120為LVH。
采用SPSS 19.0軟件行統計學分析處理。高血壓病程、病情分級、危險程度及LVH與眼底微血管異常分級的關系采用秩相關檢驗。P<0.05為差異有統計學意義。
2 結果
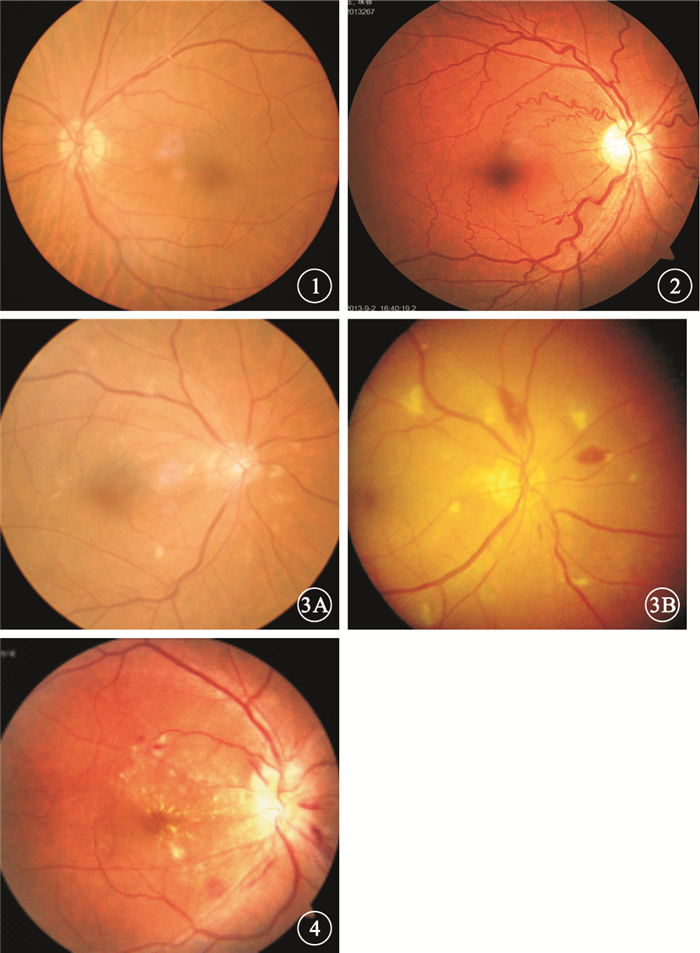
982例患者中,存在眼底微血管異常769例,占78.31%。其中,Ⅰ級(圖 1)211例,占所有患者的21.5%;Ⅱ級(圖 2)355例,占所有患者的36.2%;Ⅲ級(圖 3)183例,占所有患者的18.6%;Ⅳ級(圖 4)20例,占所有患者的2.0%。
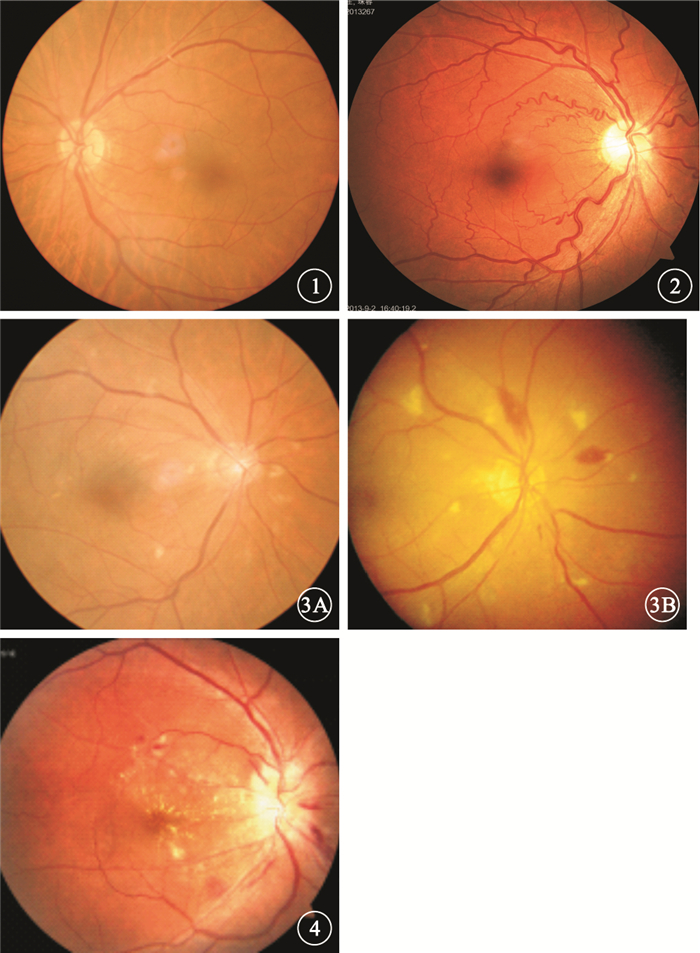 圖1
Ⅰ級患眼彩色眼底像。視網膜動脈變細反光增強??圖 2Ⅱ級患眼彩色眼底像。視網膜動脈狹窄及動靜脈交叉壓迫??圖 3Ⅲ級患眼彩色眼底像。3A.后極部硬性滲出伴視網膜動脈狹窄及動靜脈交叉壓迫;3B.后極部棉絨斑及出血,同時伴有視網膜動脈狹窄及動靜脈交叉壓迫??圖 4Ⅳ級患眼彩色眼底像。Ⅰ~Ⅲ級病變基礎上同時伴有視盤水腫
圖1
Ⅰ級患眼彩色眼底像。視網膜動脈變細反光增強??圖 2Ⅱ級患眼彩色眼底像。視網膜動脈狹窄及動靜脈交叉壓迫??圖 3Ⅲ級患眼彩色眼底像。3A.后極部硬性滲出伴視網膜動脈狹窄及動靜脈交叉壓迫;3B.后極部棉絨斑及出血,同時伴有視網膜動脈狹窄及動靜脈交叉壓迫??圖 4Ⅳ級患眼彩色眼底像。Ⅰ~Ⅲ級病變基礎上同時伴有視盤水腫
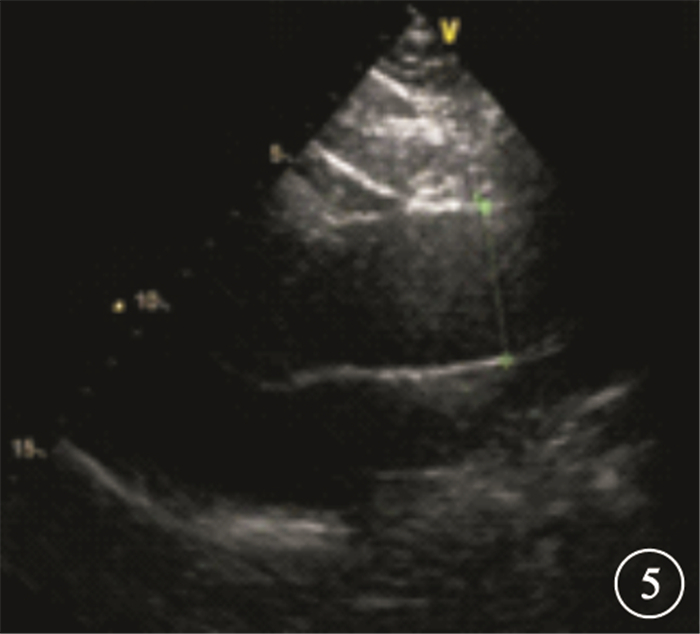
超聲心動圖檢查結果顯示,982例患者中,LVH(圖 5) 307例,占40.0%。
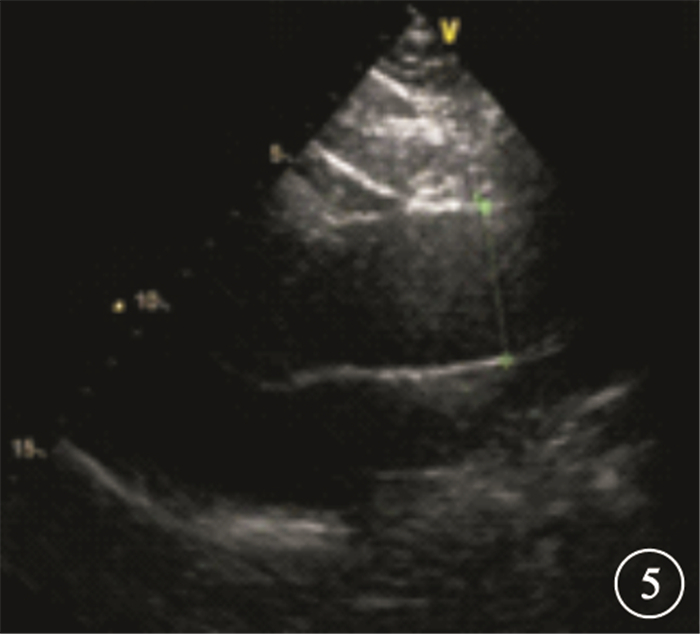 圖5
患者超聲心動圖檢查像。左心室壁增厚
圖5
患者超聲心動圖檢查像。左心室壁增厚
存在眼底微血管異常的769例患者中,高血壓病程為0~5年者、高血壓分級為3級者、高血壓危險程度為極高危者在其相應分級中所占比例最大(表 1~3)。無LVH者較LVH者更易出現眼底微血管異常(表 4)。秩相關檢驗分析結果顯示,高血壓病程與眼底微血管異常分級無相關性(P=0.870);高血壓病情分級、危險程度及有無LVH與眼底微血管異常分級均有相關性(P=0.021、0.009、0.029)。
3 討論
不同的眼底表現可反映出高血壓患者不同的血壓狀態。普遍變細、動脈血管壓跡屬于一種長期的血管損害,反映患者在視網膜評估前至少5~8年的血壓水平。局限性的動脈變細、視網膜出血、棉絮斑反映評估時患者血壓急性升高導致的短暫變化[8, 9]。本研究將眼底微血管異常表現劃分為4個分級,探討分析了其與高血壓病程、分級、危險程度的相關性。結果顯示,高血壓病程本身長短與眼底微血管異常無明顯相關性,而病情分級及危險程度與眼底微血管異常有明顯相關性。我們初步推測,高血壓患者的血壓若得到良好控制,降低危險因素,其眼底受累程度也將隨之減低。
心臟是高血壓最常見的受損靶器官之一。冠狀動脈狹窄、突發性冠心病、突發性充血性心力衰竭均與眼底改變相關[10]。LVH是高血壓性心臟病最主要的特征性表現,是人類心血管疾病死亡的最主要危險因素。早期診斷LVH對于判斷高血壓相關性疾病的預后、制訂治療方案、預防心腦血管并發癥具有重要意義。本研究結果顯示,視網膜改變越嚴重,LVH的發生率越高;LVH與眼底微血管異常分級有明顯相關性。提示臨床對于具有嚴重眼底微血管改變的患者應建議其行心臟B型超聲檢查。
本研究結果表明,直接觀察高血壓患者的眼底動靜脈,對判斷高血壓嚴重程度及預后有一定的價值;同時在一定程度上可評估高血壓靶器官損害程度。
動脈病變是高血壓病最重要的病理改變。高血壓早期眼底血管通常表現為正常,隨著病情演變會逐漸發生一系列血管管徑和管壁改變,以致形成動脈硬化和相應的視網膜病變[1]。高血壓發病時限越長,眼底改變陽性率越高;高血壓程度越重,眼底改變也越嚴重[2]。眼底血管作為唯一可以在直視下看到的血管,觀察其改變可能有助于判斷全身血管系統情況,進而對判斷高血壓嚴重程度及預后有一定的價值[3]。為此,我們對一組體檢檢出的原發性高血壓患者進行了眼底檢查,分析探討高血壓病程、病情分級、危險程度及左心室肥厚(LVH)與眼底血管改變之間的相關性。現將結果報道如下。
1 對象和方法
2011年7月至2014年6月在福建省立醫院心內科確診的982例原發性高血壓患者納入本研究。其中,男性580例,女性402例。年齡51~88歲,平均年齡(61.59±5.36)歲。所有患者收縮壓≥140 mmHg(1 mmHg=0.133 kPa)或舒張壓≥90 mmHg。高血壓病程2個月~40年,平均病程7年。其中,病程0~5年603例,6~10年298例,10年以上81例。排除合并糖尿病以及原先存在眼底疾患者。
根據血壓升高的水平,將高血壓病情分為1、2、3級。血壓 140~159/90~99 mmHg為1級,160~179/100~109 mmHg為2級,≥180/110 mmHg為3級[4, 5]。982例患者中,1級281例,2級296例,3級405例。根據血壓水平結合心血管疾病的危險因素及合并的靶器官損害,將高血壓危險度分為低危、中危、高危和極高危4種程度[4, 5]。危險因素包括脈壓(老年)、男性>55歲、女性>65歲、吸煙、血脂異常、糖尿病、早發心血管病家族史、腹型肥胖或肥胖、缺乏體力活動、C反應蛋白升高等。靶器官損害包括LVH、動脈壁增厚、血清肌酐輕度升高、微量白蛋白尿。低危:無其他危險因素。中危:高血壓2級或1~2級同時有1~2種危險因素。高危:高血壓1~2級同時有3種危險因素并伴有糖尿病或靶器官損害;或高血壓3級,但不伴有其他危險因素。極高危:高血壓3級同時伴有1種以上危險因素或兼患糖尿病或靶器官損害,或高血壓1~3級并有臨床相關疾病[4, 5]。982例患者中,危險程度為低危者156例,中危169例,高危313例,極高危344例。
詳細詢問患者有無糖尿病、冠心病、高脂血癥等既往史,并檢測其糖化血紅蛋白、心電圖、血脂等情況。詢問吸煙史、酗酒史等個人史以及眼部疾病史和視力下降等眼科癥狀。行矯正視力、屈光度、裂隙燈顯微鏡、非接觸眼壓計、直接及雙目間接檢眼鏡檢查。326例患者同時行眼底彩色照相、熒光素眼底血管造影(FFA)檢查。將視網膜微動脈瘤、出血、棉絮斑、硬性滲出及水腫等視網膜病變以及慢性或局限性視網膜動脈縮窄、動靜脈交叉壓迫、視網膜動脈白鞘等視網膜血管改變定義為眼底微血管異常[6]。采用Keith-Wagene分級法對眼底微血管異常進行分級[7]。Ⅰ級:視網膜動脈變細反光增強;Ⅱ級,視網膜動脈狹窄及動靜脈交叉壓迫;Ⅲ級,Ⅰ、Ⅱ級血管病變基礎上同時伴有眼底出血和滲出;Ⅳ級,Ⅰ、Ⅱ、Ⅲ級病變基礎上同時伴有視盤水腫。
所有患者同時行超聲心動圖檢查。取左側臥位或平臥位,采用胸骨旁左心室長軸切面,測量左心室舒張末期內徑(LVID)、室間隔厚度(LVST)及左心室后壁厚度(LVPWT)。按Devereux公式計算左心室重量(LVM)及左心室重量指數(LVMI)。LVM=1.04×[(LVID+LVST+LVPWT)×3-LVID×3]-13.6;LVMI=LVM /體表面積。以男性LVMI>125、女性LVMI>120為LVH。
采用SPSS 19.0軟件行統計學分析處理。高血壓病程、病情分級、危險程度及LVH與眼底微血管異常分級的關系采用秩相關檢驗。P<0.05為差異有統計學意義。
2 結果
982例患者中,存在眼底微血管異常769例,占78.31%。其中,Ⅰ級(圖 1)211例,占所有患者的21.5%;Ⅱ級(圖 2)355例,占所有患者的36.2%;Ⅲ級(圖 3)183例,占所有患者的18.6%;Ⅳ級(圖 4)20例,占所有患者的2.0%。
 圖1
Ⅰ級患眼彩色眼底像。視網膜動脈變細反光增強??圖 2Ⅱ級患眼彩色眼底像。視網膜動脈狹窄及動靜脈交叉壓迫??圖 3Ⅲ級患眼彩色眼底像。3A.后極部硬性滲出伴視網膜動脈狹窄及動靜脈交叉壓迫;3B.后極部棉絨斑及出血,同時伴有視網膜動脈狹窄及動靜脈交叉壓迫??圖 4Ⅳ級患眼彩色眼底像。Ⅰ~Ⅲ級病變基礎上同時伴有視盤水腫
圖1
Ⅰ級患眼彩色眼底像。視網膜動脈變細反光增強??圖 2Ⅱ級患眼彩色眼底像。視網膜動脈狹窄及動靜脈交叉壓迫??圖 3Ⅲ級患眼彩色眼底像。3A.后極部硬性滲出伴視網膜動脈狹窄及動靜脈交叉壓迫;3B.后極部棉絨斑及出血,同時伴有視網膜動脈狹窄及動靜脈交叉壓迫??圖 4Ⅳ級患眼彩色眼底像。Ⅰ~Ⅲ級病變基礎上同時伴有視盤水腫
超聲心動圖檢查結果顯示,982例患者中,LVH(圖 5) 307例,占40.0%。
 圖5
患者超聲心動圖檢查像。左心室壁增厚
圖5
患者超聲心動圖檢查像。左心室壁增厚
存在眼底微血管異常的769例患者中,高血壓病程為0~5年者、高血壓分級為3級者、高血壓危險程度為極高危者在其相應分級中所占比例最大(表 1~3)。無LVH者較LVH者更易出現眼底微血管異常(表 4)。秩相關檢驗分析結果顯示,高血壓病程與眼底微血管異常分級無相關性(P=0.870);高血壓病情分級、危險程度及有無LVH與眼底微血管異常分級均有相關性(P=0.021、0.009、0.029)。
3 討論
不同的眼底表現可反映出高血壓患者不同的血壓狀態。普遍變細、動脈血管壓跡屬于一種長期的血管損害,反映患者在視網膜評估前至少5~8年的血壓水平。局限性的動脈變細、視網膜出血、棉絮斑反映評估時患者血壓急性升高導致的短暫變化[8, 9]。本研究將眼底微血管異常表現劃分為4個分級,探討分析了其與高血壓病程、分級、危險程度的相關性。結果顯示,高血壓病程本身長短與眼底微血管異常無明顯相關性,而病情分級及危險程度與眼底微血管異常有明顯相關性。我們初步推測,高血壓患者的血壓若得到良好控制,降低危險因素,其眼底受累程度也將隨之減低。
心臟是高血壓最常見的受損靶器官之一。冠狀動脈狹窄、突發性冠心病、突發性充血性心力衰竭均與眼底改變相關[10]。LVH是高血壓性心臟病最主要的特征性表現,是人類心血管疾病死亡的最主要危險因素。早期診斷LVH對于判斷高血壓相關性疾病的預后、制訂治療方案、預防心腦血管并發癥具有重要意義。本研究結果顯示,視網膜改變越嚴重,LVH的發生率越高;LVH與眼底微血管異常分級有明顯相關性。提示臨床對于具有嚴重眼底微血管改變的患者應建議其行心臟B型超聲檢查。
本研究結果表明,直接觀察高血壓患者的眼底動靜脈,對判斷高血壓嚴重程度及預后有一定的價值;同時在一定程度上可評估高血壓靶器官損害程度。