引用本文: 任玫卿, 常青. 高度近視黃斑裂孔視網膜脫離玻璃體切割手術二期內界膜剝除治療患眼的臨床特征及療效觀察. 中華眼底病雜志, 2015, 31(4): 329-332. doi: 10.3760/cma.j.issn.1005-1015.2015.04.004 復制
玻璃體切割手術(PPV)聯合玻璃體腔填充氣體或硅油是治療高度近視黃斑裂孔性視網膜脫離(MHRD)的常規手術方式,但一次手術后視網膜解剖復位率低[1]。隨著黃斑手術技術的日益成熟,手術中聯合剝除黃斑前膜或同時剝除內界膜(ILM)可提高視網膜解剖復位率[1-3]。然而,PPV中填充物的選擇存在爭議,手術中是否需要剝除ILM等問題仍需探討。為此,我們回顧分析了一組高度近視MHRD行PPV手術患者的臨床資料。現將結果報道如下。
1 對象和方法
回顧性病例分析。2011年7月至2014年4月在復旦大學附屬眼耳鼻喉科醫院行PPV聯合硅油填充手術的高度近視MHRD患者15例15只眼納入研究。其中,男性3例3只眼,占20%;女性12例12只眼,占80%。年齡52~75歲,平均年齡(60.80±5.85)歲。右眼6例6只,占40%;左眼9例9只,占60%。均行最佳矯正視力(BCVA)、裂隙燈顯微鏡聯合+90D前置鏡、間接檢眼鏡、A型超聲、光相干斷層掃描(OCT)檢查。視力檢查采用國際標準視力表,統計分析時轉換為最小分辨角對數(logMAR)視力;眼軸檢查采用A型超聲或人工晶狀體生物測量儀測量,眼軸長度測量不準者,以視網膜脫離復位后的眼軸長度計算。
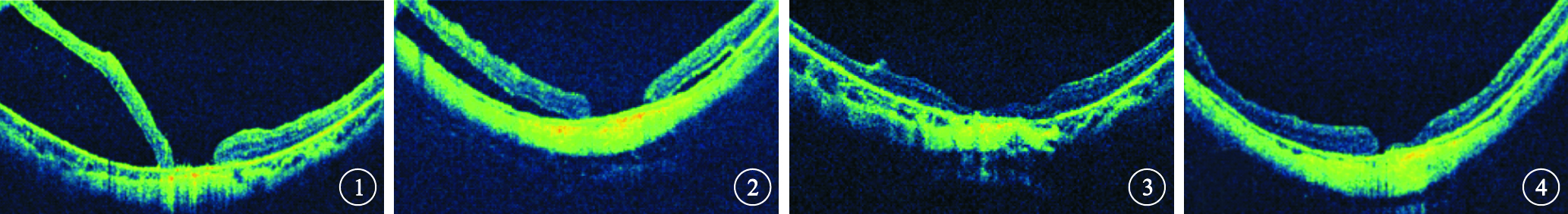
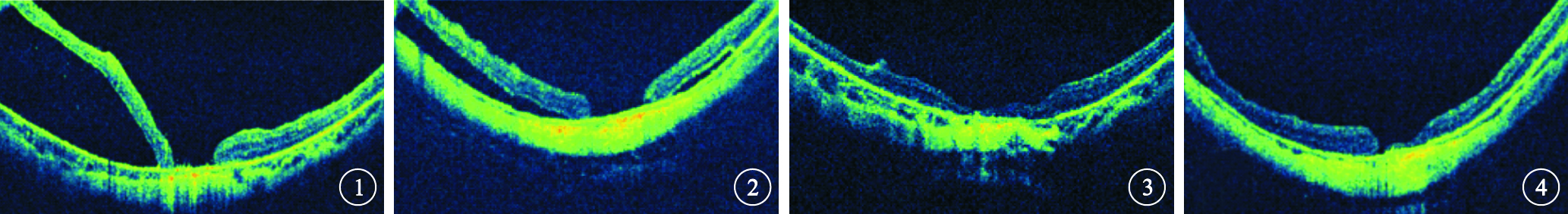
納入標準:(1)屈光度>-6.0D或眼軸長度≥26 mm; (2)第一次手術前B型超聲檢查顯示視網膜全脫離,裂隙燈顯微鏡聯合+90D前置鏡或間接檢眼鏡檢查表現為MHRD,手術中證實為黃斑裂孔;(3)第一次手術方式為PPV聯合硅油填充手術;(4)第一次手術后裂隙燈顯微鏡聯合+90D前置鏡或間接檢眼鏡檢查黃斑區視網膜平伏、黃斑裂孔邊緣消失;(5)硅油填充狀態下,OCT檢查顯示黃斑裂孔周圍視網膜淺脫離(圖 1,2);(6)硅油取出手術后隨訪時間≥6個月。排除標準:(1)MHRD第一次PPV聯合硅油填充手術后,眼底及OCT檢查顯示視網膜平伏;(2)特發性黃斑裂孔、繼發性黃斑裂孔等其他眼底疾病;(3)除單純白內障手術外其他眼部手術史。
第一次手術后6~12個月行硅油取出手術,平均手術間隔時間(7.80±1.89)個月。所有手術均由同一手術者完成。第一次手術方式為23G三切口閉合式PPV,曲安奈德(TA)染色完成玻璃體后脫離(PVD),完全去除尤其是后極部玻璃體后皮質,玻璃體腔填充硅油。第二次手術為常規取出硅油后,吲哚青綠染色剝除ILM,玻璃體腔填充14% C3F8。第一、二次手術時,若晶狀體混濁影響手術操作同時聯合晶狀體摘除手術。15只眼中,第一次手術聯合晶狀體摘除12只眼; 第二次手術聯合晶狀體摘除3只眼。第二次手術中植入人工晶狀體13只眼。手術后保持俯臥位,常規氧氟沙星、醋酸潑尼松龍滴眼液滴眼。
手術后隨訪6~24個月,平均隨訪時間為(14.89± 4.58)個月。隨訪時采用手術前相同的設備和方法行相關檢查。觀察患眼病程、屈光度、眼軸長度、后鞏膜葡萄膜腫類型、是否合并脈絡膜脫離、是否存在后極部脈絡膜萎縮、黃斑區視網膜復位及黃斑裂孔愈合情況,第一、二次手術后BCVA較手術前BCVA改善情況。病程以出現視力下降和(或)視物變形時間為準。后鞏膜葡萄腫分類參照Curtin[4]分類標準。Ⅰ型:后極部;Ⅱ型:黃斑區;Ⅲ型:周邊區;Ⅳ型:鼻側;Ⅴ型:顳側。黃斑裂孔愈合標準:檢眼鏡下黃斑裂孔邊緣消失、黃斑區視網膜復位,OCT檢查裂孔邊緣消失,中心凹神經上皮層連續與其下的視網膜色素上皮(RPE)層附著,為黃斑裂孔閉合(圖 3);OCT檢查黃斑裂孔邊緣消失,中心凹神經上皮層不連續,但與RPE層附著,為黃斑裂孔貼附(圖 4);黃斑裂孔緣水腫或翹起,中心凹神經上皮層不連續伴有視網膜脫離,為黃斑裂孔未愈合。
采用SPSS 18.0統計學軟件進行統計分析處理。手術前后視力比較采用單因素方差分析。P<0.05為差異有統計學意義。
2 結果
患眼病程2~12個月,平均病程(5.20±1.24)個月;屈光度-10~-16 D,平均屈光度(-12.60±1.86) D;眼軸長度27.96~32.00 mm,平均眼軸長度(29.82±0.993) mm。后鞏膜葡萄腫類型均為Ⅱ型,葡萄腫范圍局限,走形陡峭,底部深。均合并脈絡膜脫離和后極部尤其是黃斑區視網膜脈絡膜萎縮。 裂隙燈顯微鏡聯合+90D前置鏡檢查,黃斑區視網膜平伏;OCT檢查,黃斑裂孔周圍視網膜未見脫離,黃斑裂孔閉合或貼附。15只眼中,黃斑裂孔閉合者7只眼,黃斑裂孔貼附且視網膜復位者8只眼。
患眼手術前,第一、二次手術后平均logMAR BCVA分別為3.07±0.79、1.25±0.38、0.84±0.20。第一、二次手術后平均logMAR BCVA與手術前比較,差異有統計學意義(P=0.000);第二次手術后logMAR BCVA較手術前及第一次手術后提高,差異有統計學意義(P=0.038)。
3 討論
高度近視患眼隨眼軸增長,鞏膜被逐漸拉伸,后鞏膜葡萄腫形成,而視網膜卻不能適應這種拉伸尤其是在后鞏膜葡萄腫的范圍內。Oie等[5]研究發現,高度近視眼鞏膜葡萄腫以Ⅰ、Ⅱ型較為常見,分別占76%和12%;Morita等[6]報道高度近視MHRD鞏膜葡萄腫Ⅱ型占61%,而Ⅰ型僅占19%。這些研究結果表明,雖然在高度近視眼中以Ⅰ型鞏膜葡萄腫較為常見,但Ⅱ型更容易發生MHRD[5]。Ⅰ型范圍較寬、葡萄腫較淺、黃斑區更為平坦、其受到的切線方向牽引力較小;而Ⅱ型較為局限、葡萄腫較深、黃斑區顯得更為陡峭、相應的切線方向的牽引力就較大。因此,Ⅱ型鞏膜葡萄腫更容易發生MHRD。本組患眼后鞏膜葡萄腫均為Ⅱ型,OCT檢查可以明顯看到后鞏膜葡萄腫的形態較局限,顳側走形陡峭,第一次手術后在硅油填充狀態下,該部位的視網膜仍有淺脫離。
文獻報道,PPV聯合玻璃體腔注氣在高度近視MHRD中,1次手術視網膜解剖復位率為42.8%~77.8%[7, 8],而PPV聯合視網膜前膜(ERM)剝除1次手術視網膜解剖復位率提高到88.0%~100.0%[2]。但也有報道PPV聯合ERM及ILM剝除視網膜解剖復位率為69.0%~93.8%[1, 3]。然而,有研究者認為,剝除ILM與視網膜復位及黃斑裂孔的愈合無明顯聯系[9]。本組患眼第一次手術時,在TA輔助下能夠完全清除玻璃體后皮質,與局限MHRD不同,MHRD伴脈絡膜脫離的患眼,剝除ILM存在一定困難。我們分析其主要原因為:(1)脈絡膜脫離引起的眼內炎癥使玻璃體皮質和視網膜粘連更緊密;(2)高度近視視網膜薄,視網膜活動度大而ILM脆,易形成醫源性損傷;(3)脈絡膜脫離引起的低眼壓使角膜皺褶手術操作更難;(4)高度近視雖然存在玻璃體液化,但很少有完全PVD,本組患眼手術中TA染色下經常可以見到玻璃體后皮質的殘留,尤其是位于后極部及視網膜血管旁;(5)深而陡峭的后鞏膜葡萄腫增加了操作難度;(6)后極部尤其是黃斑區的脈絡膜視網膜萎縮有礙手術視野的觀察,特別是在進行剝膜手術時。因此,本組患眼在第二次手術取出硅油的同時再行ILM剝除,避免不必要的ILM剝除以及重水的使用;2次剝除操作更容易,可避免醫源性視網膜損傷,手術后患眼視網膜均達到解剖復位,BCVA顯著提高。
玻璃體腔填充物的選擇是視網膜順利復位的另一重要因素。但目前沒有隨機對照臨床試驗結果證實何種填充物更為優越,尤其是關于C3F8或硅油填充的選擇,不同學者之間并沒有完全達到共識[10]。最近一項研究比較了硅油與C3F8對手術復位率的影響,結果顯示,C3F8組黃斑裂孔愈合率為94%,而硅油組僅為54%。研究者指出與C3F8相比,硅油的表面張力使得硅油泡在后鞏膜葡萄腫邊緣形成了一個橋樣連接,硅油泡并未接觸到位于后鞏膜葡萄腫底端的黃斑區視網膜[11]。我們在觀察中發現相同情況,特別是當后鞏膜葡萄腫深、走形陡峭時,硅油很難對其頂壓,這也是硅油取出手術后視網膜脫離再次發生的原因之一。而C3F8的表面張力較大,且氣泡能夠進入狹小范圍內,因此對鞏膜葡萄腫范圍內的視網膜頂壓作用較強。因此,本組患眼在行硅油取出手術的同時剝除ILM注入C3F8,末次隨訪時未發現視網膜脫離復發,部分患眼可見正常中心凹形態的出現。
玻璃體切割手術(PPV)聯合玻璃體腔填充氣體或硅油是治療高度近視黃斑裂孔性視網膜脫離(MHRD)的常規手術方式,但一次手術后視網膜解剖復位率低[1]。隨著黃斑手術技術的日益成熟,手術中聯合剝除黃斑前膜或同時剝除內界膜(ILM)可提高視網膜解剖復位率[1-3]。然而,PPV中填充物的選擇存在爭議,手術中是否需要剝除ILM等問題仍需探討。為此,我們回顧分析了一組高度近視MHRD行PPV手術患者的臨床資料。現將結果報道如下。
1 對象和方法
回顧性病例分析。2011年7月至2014年4月在復旦大學附屬眼耳鼻喉科醫院行PPV聯合硅油填充手術的高度近視MHRD患者15例15只眼納入研究。其中,男性3例3只眼,占20%;女性12例12只眼,占80%。年齡52~75歲,平均年齡(60.80±5.85)歲。右眼6例6只,占40%;左眼9例9只,占60%。均行最佳矯正視力(BCVA)、裂隙燈顯微鏡聯合+90D前置鏡、間接檢眼鏡、A型超聲、光相干斷層掃描(OCT)檢查。視力檢查采用國際標準視力表,統計分析時轉換為最小分辨角對數(logMAR)視力;眼軸檢查采用A型超聲或人工晶狀體生物測量儀測量,眼軸長度測量不準者,以視網膜脫離復位后的眼軸長度計算。
納入標準:(1)屈光度>-6.0D或眼軸長度≥26 mm; (2)第一次手術前B型超聲檢查顯示視網膜全脫離,裂隙燈顯微鏡聯合+90D前置鏡或間接檢眼鏡檢查表現為MHRD,手術中證實為黃斑裂孔;(3)第一次手術方式為PPV聯合硅油填充手術;(4)第一次手術后裂隙燈顯微鏡聯合+90D前置鏡或間接檢眼鏡檢查黃斑區視網膜平伏、黃斑裂孔邊緣消失;(5)硅油填充狀態下,OCT檢查顯示黃斑裂孔周圍視網膜淺脫離(圖 1,2);(6)硅油取出手術后隨訪時間≥6個月。排除標準:(1)MHRD第一次PPV聯合硅油填充手術后,眼底及OCT檢查顯示視網膜平伏;(2)特發性黃斑裂孔、繼發性黃斑裂孔等其他眼底疾病;(3)除單純白內障手術外其他眼部手術史。
第一次手術后6~12個月行硅油取出手術,平均手術間隔時間(7.80±1.89)個月。所有手術均由同一手術者完成。第一次手術方式為23G三切口閉合式PPV,曲安奈德(TA)染色完成玻璃體后脫離(PVD),完全去除尤其是后極部玻璃體后皮質,玻璃體腔填充硅油。第二次手術為常規取出硅油后,吲哚青綠染色剝除ILM,玻璃體腔填充14% C3F8。第一、二次手術時,若晶狀體混濁影響手術操作同時聯合晶狀體摘除手術。15只眼中,第一次手術聯合晶狀體摘除12只眼; 第二次手術聯合晶狀體摘除3只眼。第二次手術中植入人工晶狀體13只眼。手術后保持俯臥位,常規氧氟沙星、醋酸潑尼松龍滴眼液滴眼。
手術后隨訪6~24個月,平均隨訪時間為(14.89± 4.58)個月。隨訪時采用手術前相同的設備和方法行相關檢查。觀察患眼病程、屈光度、眼軸長度、后鞏膜葡萄膜腫類型、是否合并脈絡膜脫離、是否存在后極部脈絡膜萎縮、黃斑區視網膜復位及黃斑裂孔愈合情況,第一、二次手術后BCVA較手術前BCVA改善情況。病程以出現視力下降和(或)視物變形時間為準。后鞏膜葡萄腫分類參照Curtin[4]分類標準。Ⅰ型:后極部;Ⅱ型:黃斑區;Ⅲ型:周邊區;Ⅳ型:鼻側;Ⅴ型:顳側。黃斑裂孔愈合標準:檢眼鏡下黃斑裂孔邊緣消失、黃斑區視網膜復位,OCT檢查裂孔邊緣消失,中心凹神經上皮層連續與其下的視網膜色素上皮(RPE)層附著,為黃斑裂孔閉合(圖 3);OCT檢查黃斑裂孔邊緣消失,中心凹神經上皮層不連續,但與RPE層附著,為黃斑裂孔貼附(圖 4);黃斑裂孔緣水腫或翹起,中心凹神經上皮層不連續伴有視網膜脫離,為黃斑裂孔未愈合。
采用SPSS 18.0統計學軟件進行統計分析處理。手術前后視力比較采用單因素方差分析。P<0.05為差異有統計學意義。
2 結果
患眼病程2~12個月,平均病程(5.20±1.24)個月;屈光度-10~-16 D,平均屈光度(-12.60±1.86) D;眼軸長度27.96~32.00 mm,平均眼軸長度(29.82±0.993) mm。后鞏膜葡萄腫類型均為Ⅱ型,葡萄腫范圍局限,走形陡峭,底部深。均合并脈絡膜脫離和后極部尤其是黃斑區視網膜脈絡膜萎縮。 裂隙燈顯微鏡聯合+90D前置鏡檢查,黃斑區視網膜平伏;OCT檢查,黃斑裂孔周圍視網膜未見脫離,黃斑裂孔閉合或貼附。15只眼中,黃斑裂孔閉合者7只眼,黃斑裂孔貼附且視網膜復位者8只眼。
患眼手術前,第一、二次手術后平均logMAR BCVA分別為3.07±0.79、1.25±0.38、0.84±0.20。第一、二次手術后平均logMAR BCVA與手術前比較,差異有統計學意義(P=0.000);第二次手術后logMAR BCVA較手術前及第一次手術后提高,差異有統計學意義(P=0.038)。
3 討論
高度近視患眼隨眼軸增長,鞏膜被逐漸拉伸,后鞏膜葡萄腫形成,而視網膜卻不能適應這種拉伸尤其是在后鞏膜葡萄腫的范圍內。Oie等[5]研究發現,高度近視眼鞏膜葡萄腫以Ⅰ、Ⅱ型較為常見,分別占76%和12%;Morita等[6]報道高度近視MHRD鞏膜葡萄腫Ⅱ型占61%,而Ⅰ型僅占19%。這些研究結果表明,雖然在高度近視眼中以Ⅰ型鞏膜葡萄腫較為常見,但Ⅱ型更容易發生MHRD[5]。Ⅰ型范圍較寬、葡萄腫較淺、黃斑區更為平坦、其受到的切線方向牽引力較小;而Ⅱ型較為局限、葡萄腫較深、黃斑區顯得更為陡峭、相應的切線方向的牽引力就較大。因此,Ⅱ型鞏膜葡萄腫更容易發生MHRD。本組患眼后鞏膜葡萄腫均為Ⅱ型,OCT檢查可以明顯看到后鞏膜葡萄腫的形態較局限,顳側走形陡峭,第一次手術后在硅油填充狀態下,該部位的視網膜仍有淺脫離。
文獻報道,PPV聯合玻璃體腔注氣在高度近視MHRD中,1次手術視網膜解剖復位率為42.8%~77.8%[7, 8],而PPV聯合視網膜前膜(ERM)剝除1次手術視網膜解剖復位率提高到88.0%~100.0%[2]。但也有報道PPV聯合ERM及ILM剝除視網膜解剖復位率為69.0%~93.8%[1, 3]。然而,有研究者認為,剝除ILM與視網膜復位及黃斑裂孔的愈合無明顯聯系[9]。本組患眼第一次手術時,在TA輔助下能夠完全清除玻璃體后皮質,與局限MHRD不同,MHRD伴脈絡膜脫離的患眼,剝除ILM存在一定困難。我們分析其主要原因為:(1)脈絡膜脫離引起的眼內炎癥使玻璃體皮質和視網膜粘連更緊密;(2)高度近視視網膜薄,視網膜活動度大而ILM脆,易形成醫源性損傷;(3)脈絡膜脫離引起的低眼壓使角膜皺褶手術操作更難;(4)高度近視雖然存在玻璃體液化,但很少有完全PVD,本組患眼手術中TA染色下經常可以見到玻璃體后皮質的殘留,尤其是位于后極部及視網膜血管旁;(5)深而陡峭的后鞏膜葡萄腫增加了操作難度;(6)后極部尤其是黃斑區的脈絡膜視網膜萎縮有礙手術視野的觀察,特別是在進行剝膜手術時。因此,本組患眼在第二次手術取出硅油的同時再行ILM剝除,避免不必要的ILM剝除以及重水的使用;2次剝除操作更容易,可避免醫源性視網膜損傷,手術后患眼視網膜均達到解剖復位,BCVA顯著提高。
玻璃體腔填充物的選擇是視網膜順利復位的另一重要因素。但目前沒有隨機對照臨床試驗結果證實何種填充物更為優越,尤其是關于C3F8或硅油填充的選擇,不同學者之間并沒有完全達到共識[10]。最近一項研究比較了硅油與C3F8對手術復位率的影響,結果顯示,C3F8組黃斑裂孔愈合率為94%,而硅油組僅為54%。研究者指出與C3F8相比,硅油的表面張力使得硅油泡在后鞏膜葡萄腫邊緣形成了一個橋樣連接,硅油泡并未接觸到位于后鞏膜葡萄腫底端的黃斑區視網膜[11]。我們在觀察中發現相同情況,特別是當后鞏膜葡萄腫深、走形陡峭時,硅油很難對其頂壓,這也是硅油取出手術后視網膜脫離再次發生的原因之一。而C3F8的表面張力較大,且氣泡能夠進入狹小范圍內,因此對鞏膜葡萄腫范圍內的視網膜頂壓作用較強。因此,本組患眼在行硅油取出手術的同時剝除ILM注入C3F8,末次隨訪時未發現視網膜脫離復發,部分患眼可見正常中心凹形態的出現。