引用本文: 李士清, 王志立, 雷祥, 李曉華. 增生型糖尿病視網膜病變患眼熒光素虹膜血管造影和熒光素眼底血管造影聯合檢查. 中華眼底病雜志, 2015, 31(2): 179-180. doi: 10.3760/cma.j.issn.1005-1015.2015.02.017 復制
糖尿病虹膜病變(DI)和糖尿病視網膜病變(DR)是糖尿病血管微循環病變的主要眼部并發癥。其中,DI發生發展與DR病程較長導致的視網膜缺血相關[1]。目前認為,虹膜血管造影(IFA)是觀察DI的金標準[2, 3],熒光素眼底血管造影(FFA)是DR無灌注區以及新生血管檢查診斷的重要手段。然而,通常FFA檢查需要散大瞳孔進行,而IFA檢查又不需要散瞳。所以既往IFA、FFA兩種檢查不能同步進行[1]。除了FFA檢查應用的報道較多以外,只有一些單獨使用IFA診斷虹膜新生血管的報道[4, 5]。IFA與FFA聯合應用的報道尚少。新型海德堡眼底血管造影儀在檢查中不受瞳孔限制,能同步進行IFA和FFA檢查[6]。我們對一組PDR患者進行了IFA和FFA聯合檢查。現將結果報道如下。
1 對象和方法
2013年2月至2015年1月在我院接受IFA和FFA聯合檢查的增生型DR(PDR)患者73例132只眼納入研究。其中,男性31例56只眼,女性42例76只眼;年齡44~82歲,平均年齡(57.7±9.4)歲。視力數指/20 cm~0.4,平均視力0.21。所有患者均行視力、眼壓、裂隙燈顯微鏡、間接檢眼鏡、眼底彩色照相等檢查。檢查結果符合PDR診斷標準[7]。納入標準:(1)明確2型糖尿病病史;(2)眼底檢查可見視網膜新生血管或玻璃體積血。排除標準:(1)DR合并視網膜中央靜脈阻塞、前部缺血性視神經病變和新生血管性青光眼(NVG);(2)既往曾行視網膜激光光凝、白內障手術或玻璃體切割手術等治療。
所有患者均在散瞳前進行裂隙燈顯微鏡檢查,發現瞳孔緣多個細小條索狀紅色血管視為虹膜新生血管[2]。采用德國海德堡共焦激光掃描眼底血管造影儀(Spectralis HRA)行IFA和FFA聯合檢查。患者檢查前30 min復方托吡卡胺滴眼液散瞳,10%熒光素鈉5 ml經過敏預試驗后5 s內經肘靜脈快速注入。首先進行IFA檢查:將鏡頭聚焦虹膜,造影早期13~40 s可以清晰顯示虹膜血管變化;其次行FFA檢查,40 s后向右旋轉調焦鏡頭致使其清晰顯示視網膜血管,觀察視網膜新生血管及無灌注區位置及范圍;2~6 min再次行IFA檢查,對比觀察虹膜血管變化;10~16 min再次行FFA檢查,觀察是否存在黃斑水腫。典型圖像計算機存盤備用。
參照文獻[1]標準,將DI分為4期。1期,無DI;2期,非增生型DI(NPDI);3期,增生型DI(PDI);4期,NVG。參照文獻[5]的標準,將虹膜熒光素滲漏程度分為輕度、中度和重度。輕度, IFA早期虹膜少量熒光素輕微滲漏,短時間內在前房消失;重度, 虹膜大量熒光素快速滲漏,晚期可見大量熒光素積存于前房;中度, 介于兩者之間。
采用SPSS 16.0軟件進行統計學分析處理。Fisher精確概率法對裂隙燈顯微鏡和IFA檢查發現的虹膜新生血管眼數進行統計分析,對比觀察兩者在虹膜新生血管檢出眼數的差異,P<0.05為差異有統計學意義。
2 結果
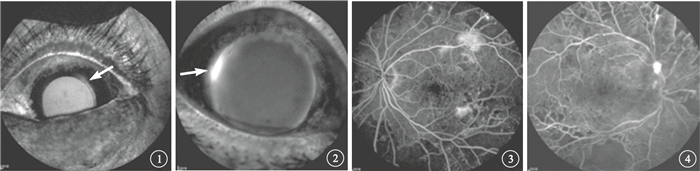
IFA檢查結果顯示,132只眼中,無DI者98只眼,早期和晚期均未見虹膜熒光素滲漏;NPDI者17只眼,造影早期局部虹膜呈強熒光,隨時間延長,可見熒光素輕度滲漏(圖 1),晚期可見大部分熒光素從前房消失;PDI者13只眼,造影早期瞳孔緣可見新生血管性強熒光,隨時間延長,強熒光呈中度或重度滲漏(圖 2),晚期部分熒光積存于前房。
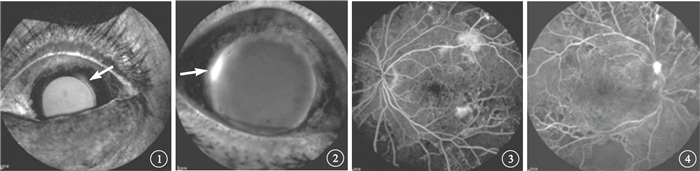 圖1
左眼IFA像。瞳孔緣虹膜局部熒光素滲漏,呈線狀強熒光(白箭)??圖 2右眼IFA像。瞳孔緣虹膜局部熒光素滲漏,呈大片狀強光(白箭)??圖 3圖 1同眼FFA像。后極部多個視網膜新生血管強熒光灶??圖 4圖 2同眼FFA像。視盤上方新生血管性強熒光
圖1
左眼IFA像。瞳孔緣虹膜局部熒光素滲漏,呈線狀強熒光(白箭)??圖 2右眼IFA像。瞳孔緣虹膜局部熒光素滲漏,呈大片狀強光(白箭)??圖 3圖 1同眼FFA像。后極部多個視網膜新生血管強熒光灶??圖 4圖 2同眼FFA像。視盤上方新生血管性強熒光
PDI 13只眼中,瞳孔緣虹膜下新生血管形成的點狀強熒光10只眼;瞳孔緣虹膜表面新生血管形成的線狀強熒光3只眼。裂隙燈顯微鏡檢查發現瞳孔緣紅色條索狀虹膜新生血管3只眼;未見異常129只眼。裂隙燈顯微鏡與IFA檢查虹膜新生血管檢出眼數比較,差異有統計學意義(P=0.000)。
FFA檢查結果顯示,132只眼可見視網膜新生血管強熒光,晚期熒光素滲漏(圖 3, 4)。其中,玻璃體積血致下方視網膜遮蔽熒光21只眼;晚期黃斑區熒光積存78只眼。
3 討論
本研究中,我們首次將IFA和FFA聯合檢查應用于PDR患者,并提出造影順序為IFA-FFA-IFA-FFA。主要依據為虹膜新生血管滲漏速度快,在較短的時間內在IFA上能清晰顯影[6],而視網膜新生血管能在相對較長的時間內清晰顯影。造影晚期先行IFA檢查,主要因為熒光素隨房水逐漸流走,導致6 min后熒光顯影不佳[8]。FFA則可延長至15 min以上。因此,IFA、FFA在造影早期和晚期時間上不存在沖突。本研究結果證實IFA和FFA聯合檢查可以在一次靜脈注射造影劑的情況下進行。
IFA檢查發現的13只PDI患眼中,裂隙燈顯微鏡檢查僅發現虹膜新生血管3只眼。患者虹膜新生血管位于瞳孔緣虹膜下被棕色虹膜所遮蔽,所以,裂隙燈顯微鏡檢查虹膜新生血管的發現率較低。IFA檢查發現點狀強熒光則提示為虹膜新生血管芽。新生血管剛發生尚未形成網狀結構時,裂隙燈顯微鏡檢查則不容易發現。此與Brancato等[5]觀察結果相一致。裂隙燈顯微鏡檢查不能像IFA檢查一樣同時觀察到患者合并NPDI[1]。所以,IFA和FFA聯合檢查可為PDR患者提供一個更早、更個體化的綜合評估,從而為針對性的治療提供幫助。既往研究結果發現,IFA在小瞳孔下易于發現虹膜新生血管,可以通過觀察虹膜表面是否存在新生血管來鑒別NPDI和PDI[1]。本研究中,所有的PDR患者均散大瞳孔,NPDI和PDI鑒別的主要依據兩者在IFA表現出不同的熒光素滲漏特點[6]。NPDI主要由虹膜毛細血管滲漏引起,在IFA表現為輕度、時間持續較短的熒光素滲漏;而PDI主要由新生血管管壁異常滲漏引起,表現為中度或重度、時間持續較長的滲漏[6]。因此,NPDI和PDI也可以通過兩者在IFA上表現的滲漏強弱及持續時間進行鑒別。
本研究結果顯示,IFA聯合FFA檢查能對PDR患者是否合并DI給予個體化的評估,為其針對性的治療提供幫助。但本研究存在不足,觀察對象僅為PDR患者,在進一步研究中,將增加患者數量并對其進行分類,從而完善適合IFA聯合FFA檢查的DR類型。
糖尿病虹膜病變(DI)和糖尿病視網膜病變(DR)是糖尿病血管微循環病變的主要眼部并發癥。其中,DI發生發展與DR病程較長導致的視網膜缺血相關[1]。目前認為,虹膜血管造影(IFA)是觀察DI的金標準[2, 3],熒光素眼底血管造影(FFA)是DR無灌注區以及新生血管檢查診斷的重要手段。然而,通常FFA檢查需要散大瞳孔進行,而IFA檢查又不需要散瞳。所以既往IFA、FFA兩種檢查不能同步進行[1]。除了FFA檢查應用的報道較多以外,只有一些單獨使用IFA診斷虹膜新生血管的報道[4, 5]。IFA與FFA聯合應用的報道尚少。新型海德堡眼底血管造影儀在檢查中不受瞳孔限制,能同步進行IFA和FFA檢查[6]。我們對一組PDR患者進行了IFA和FFA聯合檢查。現將結果報道如下。
1 對象和方法
2013年2月至2015年1月在我院接受IFA和FFA聯合檢查的增生型DR(PDR)患者73例132只眼納入研究。其中,男性31例56只眼,女性42例76只眼;年齡44~82歲,平均年齡(57.7±9.4)歲。視力數指/20 cm~0.4,平均視力0.21。所有患者均行視力、眼壓、裂隙燈顯微鏡、間接檢眼鏡、眼底彩色照相等檢查。檢查結果符合PDR診斷標準[7]。納入標準:(1)明確2型糖尿病病史;(2)眼底檢查可見視網膜新生血管或玻璃體積血。排除標準:(1)DR合并視網膜中央靜脈阻塞、前部缺血性視神經病變和新生血管性青光眼(NVG);(2)既往曾行視網膜激光光凝、白內障手術或玻璃體切割手術等治療。
所有患者均在散瞳前進行裂隙燈顯微鏡檢查,發現瞳孔緣多個細小條索狀紅色血管視為虹膜新生血管[2]。采用德國海德堡共焦激光掃描眼底血管造影儀(Spectralis HRA)行IFA和FFA聯合檢查。患者檢查前30 min復方托吡卡胺滴眼液散瞳,10%熒光素鈉5 ml經過敏預試驗后5 s內經肘靜脈快速注入。首先進行IFA檢查:將鏡頭聚焦虹膜,造影早期13~40 s可以清晰顯示虹膜血管變化;其次行FFA檢查,40 s后向右旋轉調焦鏡頭致使其清晰顯示視網膜血管,觀察視網膜新生血管及無灌注區位置及范圍;2~6 min再次行IFA檢查,對比觀察虹膜血管變化;10~16 min再次行FFA檢查,觀察是否存在黃斑水腫。典型圖像計算機存盤備用。
參照文獻[1]標準,將DI分為4期。1期,無DI;2期,非增生型DI(NPDI);3期,增生型DI(PDI);4期,NVG。參照文獻[5]的標準,將虹膜熒光素滲漏程度分為輕度、中度和重度。輕度, IFA早期虹膜少量熒光素輕微滲漏,短時間內在前房消失;重度, 虹膜大量熒光素快速滲漏,晚期可見大量熒光素積存于前房;中度, 介于兩者之間。
采用SPSS 16.0軟件進行統計學分析處理。Fisher精確概率法對裂隙燈顯微鏡和IFA檢查發現的虹膜新生血管眼數進行統計分析,對比觀察兩者在虹膜新生血管檢出眼數的差異,P<0.05為差異有統計學意義。
2 結果
IFA檢查結果顯示,132只眼中,無DI者98只眼,早期和晚期均未見虹膜熒光素滲漏;NPDI者17只眼,造影早期局部虹膜呈強熒光,隨時間延長,可見熒光素輕度滲漏(圖 1),晚期可見大部分熒光素從前房消失;PDI者13只眼,造影早期瞳孔緣可見新生血管性強熒光,隨時間延長,強熒光呈中度或重度滲漏(圖 2),晚期部分熒光積存于前房。
 圖1
左眼IFA像。瞳孔緣虹膜局部熒光素滲漏,呈線狀強熒光(白箭)??圖 2右眼IFA像。瞳孔緣虹膜局部熒光素滲漏,呈大片狀強光(白箭)??圖 3圖 1同眼FFA像。后極部多個視網膜新生血管強熒光灶??圖 4圖 2同眼FFA像。視盤上方新生血管性強熒光
圖1
左眼IFA像。瞳孔緣虹膜局部熒光素滲漏,呈線狀強熒光(白箭)??圖 2右眼IFA像。瞳孔緣虹膜局部熒光素滲漏,呈大片狀強光(白箭)??圖 3圖 1同眼FFA像。后極部多個視網膜新生血管強熒光灶??圖 4圖 2同眼FFA像。視盤上方新生血管性強熒光
PDI 13只眼中,瞳孔緣虹膜下新生血管形成的點狀強熒光10只眼;瞳孔緣虹膜表面新生血管形成的線狀強熒光3只眼。裂隙燈顯微鏡檢查發現瞳孔緣紅色條索狀虹膜新生血管3只眼;未見異常129只眼。裂隙燈顯微鏡與IFA檢查虹膜新生血管檢出眼數比較,差異有統計學意義(P=0.000)。
FFA檢查結果顯示,132只眼可見視網膜新生血管強熒光,晚期熒光素滲漏(圖 3, 4)。其中,玻璃體積血致下方視網膜遮蔽熒光21只眼;晚期黃斑區熒光積存78只眼。
3 討論
本研究中,我們首次將IFA和FFA聯合檢查應用于PDR患者,并提出造影順序為IFA-FFA-IFA-FFA。主要依據為虹膜新生血管滲漏速度快,在較短的時間內在IFA上能清晰顯影[6],而視網膜新生血管能在相對較長的時間內清晰顯影。造影晚期先行IFA檢查,主要因為熒光素隨房水逐漸流走,導致6 min后熒光顯影不佳[8]。FFA則可延長至15 min以上。因此,IFA、FFA在造影早期和晚期時間上不存在沖突。本研究結果證實IFA和FFA聯合檢查可以在一次靜脈注射造影劑的情況下進行。
IFA檢查發現的13只PDI患眼中,裂隙燈顯微鏡檢查僅發現虹膜新生血管3只眼。患者虹膜新生血管位于瞳孔緣虹膜下被棕色虹膜所遮蔽,所以,裂隙燈顯微鏡檢查虹膜新生血管的發現率較低。IFA檢查發現點狀強熒光則提示為虹膜新生血管芽。新生血管剛發生尚未形成網狀結構時,裂隙燈顯微鏡檢查則不容易發現。此與Brancato等[5]觀察結果相一致。裂隙燈顯微鏡檢查不能像IFA檢查一樣同時觀察到患者合并NPDI[1]。所以,IFA和FFA聯合檢查可為PDR患者提供一個更早、更個體化的綜合評估,從而為針對性的治療提供幫助。既往研究結果發現,IFA在小瞳孔下易于發現虹膜新生血管,可以通過觀察虹膜表面是否存在新生血管來鑒別NPDI和PDI[1]。本研究中,所有的PDR患者均散大瞳孔,NPDI和PDI鑒別的主要依據兩者在IFA表現出不同的熒光素滲漏特點[6]。NPDI主要由虹膜毛細血管滲漏引起,在IFA表現為輕度、時間持續較短的熒光素滲漏;而PDI主要由新生血管管壁異常滲漏引起,表現為中度或重度、時間持續較長的滲漏[6]。因此,NPDI和PDI也可以通過兩者在IFA上表現的滲漏強弱及持續時間進行鑒別。
本研究結果顯示,IFA聯合FFA檢查能對PDR患者是否合并DI給予個體化的評估,為其針對性的治療提供幫助。但本研究存在不足,觀察對象僅為PDR患者,在進一步研究中,將增加患者數量并對其進行分類,從而完善適合IFA聯合FFA檢查的DR類型。