引用本文: 邵嘉濤, 李萍, 王海波, 劉艷鳳. 不同程度頸內動脈狹窄對患者眼部缺血表現及視網膜中央動脈和眼動脈血流動力學的影響. 中華眼底病雜志, 2015, 31(1): 49-51. doi: 10.3760/cma.j.issn.1005-1015.2015.01.013 復制
頸動脈狹窄是引起缺血性眼病的重要原因之一,因其狹窄程度的不同可引起不同的眼部癥狀與體征[1]。視網膜中央動脈(CRA)和眼動脈(OA)均發自同側頸內動脈,當頸動脈狹窄時可導致眼部血液動力學改變,而當眼動脈血流緩慢甚至逆流時便可導致眼缺血性疾病[2]。對不同程度的頸動脈狹窄患者進行系統全面的眼科檢查,了解其眼部缺血表現及CRA、OA的血流動力學參數變化有利于及時發現病變,盡早診斷與治療[3]。為此,我們對比分析了一組不同程度頸動脈狹窄患者的眼部缺血表現發生率以及CRA、OA的相關血流動力學參數。現將結果報道如下。
1 對象和方法
前瞻性研究。2012年3月至2013年10月在大連市第三人民醫院眼科及神經內科住院治療的經彩色多普勒血流顯像(CDFI)及數字減影血管造影(DSA)檢查確診為頸內動脈狹窄的60例患者納入本研究。其中,男性32例,女性28例;年齡55~84歲,平均年齡(65.5±6.2)歲。參照文獻[4, 5]的方法計算患者的頸動脈狹窄程度。面積狹窄百分比=[1-(最狹窄處直徑/狹窄段近端血管內徑)×2]×100%。同時參照文獻[6-8]的頸動脈狹窄程度分級標準對本組患者的頸動脈狹窄程度進行分級。其中,頸內動脈狹窄率≥60%、狹窄率<60%各30例,并以此分為兩組。排除青光眼、虹膜睫狀體炎、脈絡膜炎、特發性視神經病變等其他眼科疾病者;糖尿病視網膜病變、高血壓相關眼底改變等全身疾病導致的視網膜缺血性改變者;上瞼下垂、眼肌麻痹等非眼部缺血特異性表現者;眼部、顱內血管發育異常者。同時納入30例體檢健康志愿者作為對照組。其中,男性18例,女性12例;年齡48~68歲,平均年齡(55.7±5.5)歲。均排除頸動脈及眼部相關疾病。兩組患者的年齡、性別比較,差異均無統計學意義(P>0.05)。
所有患者均行最佳矯正視力、屈光度、裂隙燈顯微鏡、散瞳后間接檢眼鏡檢查,記錄其眼底缺血表現。以一過性黑矇、視物模糊、復視、眼及眶周疼痛及視力消失為眼部癥狀,虹膜新生血管、視網膜點狀出血及靜脈曲張為眼部體征[9, 10]。對比分析兩組患者眼部癥狀及體征的發生率。
應用Toshiba Aplio 400彩色多普勒超聲檢查儀,L14-7 MHZ探頭對3組受檢者行CDFI檢查。取仰臥位,閉眼。先將超聲探頭輕置眼瞼上,做眼部水平切面掃描,根據眶內血管尋找視神經,取樣框置于眼球后10 mm處,將視神經置于中央,在視神經低回聲區內可見紅藍相間的血流信號,選擇與取樣線平行的點,眼球壁后約2~5 mm處進行取樣為CRA[11],記錄CRA血流頻譜形態。再將取樣框置于眼球后15~25 mm處,在視神經兩側尋找類似英文“S”形的粗大血管,在無分支處進行取樣為OA,記錄OA血流頻譜形態。測量CRA、OA的收縮期血流峰值速度(PSV)、舒張末期血流速度(EDV)、血管內徑(BVD)及阻力指數(RI),連續測量3個周期以上。檢測時受檢者血壓和眼壓均處于正常范圍,所有檢測由同一超聲醫師完成。
采用SPSS 13.0統計學軟件行統計分析,計數資料以百分比表示,計量資料以均數±標準差(
2 結果
狹窄率≥60%組30例患者中,有眼部癥狀24例,占80.0%;有眼部體征9例,占30.0%。眼部癥狀中,一過性黑矇所占比例最高,占有眼部癥狀患者的60.0%。狹窄率<60%組30例患者中,有眼部癥狀9例,占30.0%;有眼部體征3例,占10.0%(表 1)。
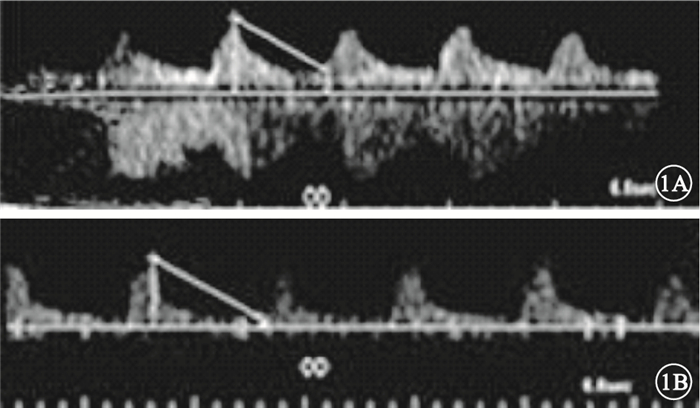
CDFI檢查發現,狹窄率≥60%組患者CRA呈饅頭樣波形改變(圖 1A);OA三峰雙切跡峰行消失,變為單峰(圖 1B)。狹窄率<60%組患者的CRA及OA血流頻譜形態為三峰雙切跡,與對照組類似。與對照組比較,狹窄率≥60%組患者CRA的PSV、EDV均降低,差異有統計學意義(t=5.255、4.949,P=0.007、0.005);BVD、RI均無明顯變化,差異無統計學意義(t=0.457、0.213,P=0.572、0.885)(表 2)。與對照組比較,狹窄率<60%組患者CRA的PSV、EDV、BVD、RI均無明顯變化,差異無統計學意義(t=0.755、0.254、0.356、0.105,P=0.072、0.825、0.751、0.955)(表 2)。與狹窄率<60%組比較,狹窄率≥60%組患者CRA的PSV、EDV均降低,差異有統計學意義(t=4.457、4.558,P=0.010、0.009);BVD、RI均無明顯變化,差異無統計學意義(t=0.387、0.253,P=0.662、0.804)。3組患者OA的PSV、EDV、BVD、RI比較,差異均無統計學意義(P>0.05)(表 2)。
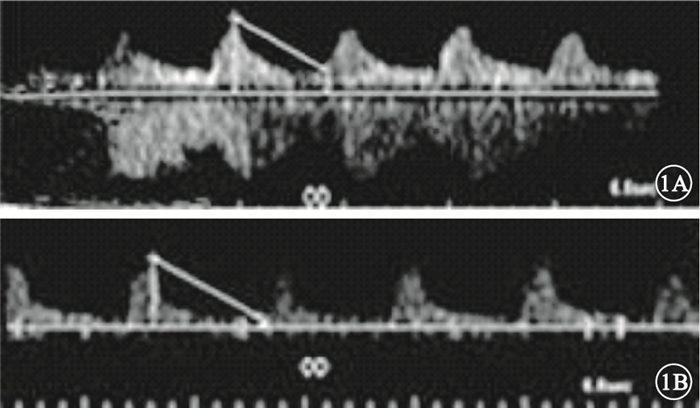 圖1
狹窄率≥60%組患者CDFI檢查像。1A. CRA血流頻譜形態,可見CRA呈饅頭樣波形改變;1B. OA血流頻譜形態,可見OA三峰雙切跡峰行消失,變為單峰
圖1
狹窄率≥60%組患者CDFI檢查像。1A. CRA血流頻譜形態,可見CRA呈饅頭樣波形改變;1B. OA血流頻譜形態,可見OA三峰雙切跡峰行消失,變為單峰
3 討論
頸動脈狹窄是引起缺血性眼病的重要原因之一,因其狹窄程度的不同可引起不同的眼部癥狀與體征。本研究結果顯示,當頸動脈狹窄率≥60%時,眼部癥狀及體征發生率明顯高于狹窄率<60%者。即頸動脈狹窄越明顯,眼部癥狀及體征表現越嚴重。提示當患者出現了眼部缺血表現時,其頸內動脈狹窄可能已經發展到一定的程度。
PSV反映了血管充盈和血流供應強度。我們通過CDFI檢查發現,狹窄率≥60%患者CRA的PSV、EDV較狹窄率<60%及正常健康者均明顯降低。說明頸內動脈狹窄率≥60%即可導致眼球CRA的供血明顯減少,通過局部血管調節無法代償,導致EDV亦下降。我們還發現,狹窄率<60%患者CRA的PSV、EDV雖然也較正常健康者降低,但差異無統計學意義。考慮原因可能是頸動脈狹窄率<60%患者的CRA血供減少,導致血流速度減低,但通過側支循環代償以及血管床擴張等自身調節機制,維持眼部血流量和血液循環灌注量。
周鋼和肖敏[12]研究發現,頸動脈硬化患者OA峰值流速較正常健康者降低。但本研究并未觀察到頸動脈狹窄患者OA各項血流動力學參數較正常健康者有明顯變化。考慮原因可能為OA是頸內動脈直接分支,而頭頸部血管有很強的代償能力,側支循環開發后,相對抵消了狹窄后血流量減低導致的流速減慢。加之其自身也可能受到動脈粥樣硬化累及,對血流動力學產生一定影響。但由于本研究樣本量較小,有關頸動脈狹窄患者的OA血流動力學改變情況,仍需大樣本研究進一步探討。
本研究結果表明,當頸內動脈狹窄率≥60%時,患者眼部缺血表現發生率明顯增高,CRA的PSV和EDV明顯降低。提示當患者頸內動脈狹窄率≥60%時,應注意有無眼部癥狀及體征,為是否手術或者介入治療提供參考。
頸動脈狹窄是引起缺血性眼病的重要原因之一,因其狹窄程度的不同可引起不同的眼部癥狀與體征[1]。視網膜中央動脈(CRA)和眼動脈(OA)均發自同側頸內動脈,當頸動脈狹窄時可導致眼部血液動力學改變,而當眼動脈血流緩慢甚至逆流時便可導致眼缺血性疾病[2]。對不同程度的頸動脈狹窄患者進行系統全面的眼科檢查,了解其眼部缺血表現及CRA、OA的血流動力學參數變化有利于及時發現病變,盡早診斷與治療[3]。為此,我們對比分析了一組不同程度頸動脈狹窄患者的眼部缺血表現發生率以及CRA、OA的相關血流動力學參數。現將結果報道如下。
1 對象和方法
前瞻性研究。2012年3月至2013年10月在大連市第三人民醫院眼科及神經內科住院治療的經彩色多普勒血流顯像(CDFI)及數字減影血管造影(DSA)檢查確診為頸內動脈狹窄的60例患者納入本研究。其中,男性32例,女性28例;年齡55~84歲,平均年齡(65.5±6.2)歲。參照文獻[4, 5]的方法計算患者的頸動脈狹窄程度。面積狹窄百分比=[1-(最狹窄處直徑/狹窄段近端血管內徑)×2]×100%。同時參照文獻[6-8]的頸動脈狹窄程度分級標準對本組患者的頸動脈狹窄程度進行分級。其中,頸內動脈狹窄率≥60%、狹窄率<60%各30例,并以此分為兩組。排除青光眼、虹膜睫狀體炎、脈絡膜炎、特發性視神經病變等其他眼科疾病者;糖尿病視網膜病變、高血壓相關眼底改變等全身疾病導致的視網膜缺血性改變者;上瞼下垂、眼肌麻痹等非眼部缺血特異性表現者;眼部、顱內血管發育異常者。同時納入30例體檢健康志愿者作為對照組。其中,男性18例,女性12例;年齡48~68歲,平均年齡(55.7±5.5)歲。均排除頸動脈及眼部相關疾病。兩組患者的年齡、性別比較,差異均無統計學意義(P>0.05)。
所有患者均行最佳矯正視力、屈光度、裂隙燈顯微鏡、散瞳后間接檢眼鏡檢查,記錄其眼底缺血表現。以一過性黑矇、視物模糊、復視、眼及眶周疼痛及視力消失為眼部癥狀,虹膜新生血管、視網膜點狀出血及靜脈曲張為眼部體征[9, 10]。對比分析兩組患者眼部癥狀及體征的發生率。
應用Toshiba Aplio 400彩色多普勒超聲檢查儀,L14-7 MHZ探頭對3組受檢者行CDFI檢查。取仰臥位,閉眼。先將超聲探頭輕置眼瞼上,做眼部水平切面掃描,根據眶內血管尋找視神經,取樣框置于眼球后10 mm處,將視神經置于中央,在視神經低回聲區內可見紅藍相間的血流信號,選擇與取樣線平行的點,眼球壁后約2~5 mm處進行取樣為CRA[11],記錄CRA血流頻譜形態。再將取樣框置于眼球后15~25 mm處,在視神經兩側尋找類似英文“S”形的粗大血管,在無分支處進行取樣為OA,記錄OA血流頻譜形態。測量CRA、OA的收縮期血流峰值速度(PSV)、舒張末期血流速度(EDV)、血管內徑(BVD)及阻力指數(RI),連續測量3個周期以上。檢測時受檢者血壓和眼壓均處于正常范圍,所有檢測由同一超聲醫師完成。
采用SPSS 13.0統計學軟件行統計分析,計數資料以百分比表示,計量資料以均數±標準差(
2 結果
狹窄率≥60%組30例患者中,有眼部癥狀24例,占80.0%;有眼部體征9例,占30.0%。眼部癥狀中,一過性黑矇所占比例最高,占有眼部癥狀患者的60.0%。狹窄率<60%組30例患者中,有眼部癥狀9例,占30.0%;有眼部體征3例,占10.0%(表 1)。
CDFI檢查發現,狹窄率≥60%組患者CRA呈饅頭樣波形改變(圖 1A);OA三峰雙切跡峰行消失,變為單峰(圖 1B)。狹窄率<60%組患者的CRA及OA血流頻譜形態為三峰雙切跡,與對照組類似。與對照組比較,狹窄率≥60%組患者CRA的PSV、EDV均降低,差異有統計學意義(t=5.255、4.949,P=0.007、0.005);BVD、RI均無明顯變化,差異無統計學意義(t=0.457、0.213,P=0.572、0.885)(表 2)。與對照組比較,狹窄率<60%組患者CRA的PSV、EDV、BVD、RI均無明顯變化,差異無統計學意義(t=0.755、0.254、0.356、0.105,P=0.072、0.825、0.751、0.955)(表 2)。與狹窄率<60%組比較,狹窄率≥60%組患者CRA的PSV、EDV均降低,差異有統計學意義(t=4.457、4.558,P=0.010、0.009);BVD、RI均無明顯變化,差異無統計學意義(t=0.387、0.253,P=0.662、0.804)。3組患者OA的PSV、EDV、BVD、RI比較,差異均無統計學意義(P>0.05)(表 2)。
 圖1
狹窄率≥60%組患者CDFI檢查像。1A. CRA血流頻譜形態,可見CRA呈饅頭樣波形改變;1B. OA血流頻譜形態,可見OA三峰雙切跡峰行消失,變為單峰
圖1
狹窄率≥60%組患者CDFI檢查像。1A. CRA血流頻譜形態,可見CRA呈饅頭樣波形改變;1B. OA血流頻譜形態,可見OA三峰雙切跡峰行消失,變為單峰
3 討論
頸動脈狹窄是引起缺血性眼病的重要原因之一,因其狹窄程度的不同可引起不同的眼部癥狀與體征。本研究結果顯示,當頸動脈狹窄率≥60%時,眼部癥狀及體征發生率明顯高于狹窄率<60%者。即頸動脈狹窄越明顯,眼部癥狀及體征表現越嚴重。提示當患者出現了眼部缺血表現時,其頸內動脈狹窄可能已經發展到一定的程度。
PSV反映了血管充盈和血流供應強度。我們通過CDFI檢查發現,狹窄率≥60%患者CRA的PSV、EDV較狹窄率<60%及正常健康者均明顯降低。說明頸內動脈狹窄率≥60%即可導致眼球CRA的供血明顯減少,通過局部血管調節無法代償,導致EDV亦下降。我們還發現,狹窄率<60%患者CRA的PSV、EDV雖然也較正常健康者降低,但差異無統計學意義。考慮原因可能是頸動脈狹窄率<60%患者的CRA血供減少,導致血流速度減低,但通過側支循環代償以及血管床擴張等自身調節機制,維持眼部血流量和血液循環灌注量。
周鋼和肖敏[12]研究發現,頸動脈硬化患者OA峰值流速較正常健康者降低。但本研究并未觀察到頸動脈狹窄患者OA各項血流動力學參數較正常健康者有明顯變化。考慮原因可能為OA是頸內動脈直接分支,而頭頸部血管有很強的代償能力,側支循環開發后,相對抵消了狹窄后血流量減低導致的流速減慢。加之其自身也可能受到動脈粥樣硬化累及,對血流動力學產生一定影響。但由于本研究樣本量較小,有關頸動脈狹窄患者的OA血流動力學改變情況,仍需大樣本研究進一步探討。
本研究結果表明,當頸內動脈狹窄率≥60%時,患者眼部缺血表現發生率明顯增高,CRA的PSV和EDV明顯降低。提示當患者頸內動脈狹窄率≥60%時,應注意有無眼部癥狀及體征,為是否手術或者介入治療提供參考。