引用本文: 張磊, 劉大川, 吳航. 糖尿病視網膜病變患眼激光光凝治療前后黃斑區脈絡膜厚度的增強深部成像技術測量. 中華眼底病雜志, 2014, 30(6): 562-565. doi: 10.3760/cma.j.issn.1005-1015.2014.06.007 復制
脈絡膜具有高度血管化的特點,其厚度與血流量及血管充盈程度關系緊密[1]。測量糖尿病視網膜病變(DR)患眼的脈絡膜厚度對研究其脈絡膜血流量的變化有著重要意義。光相干斷層掃描(OCT)的增強深度成像(EDI)技術能在體觀察脈絡膜微觀結構,定量分析脈絡膜厚度[2, 3]。為此,我們應用頻域OCT(SD-OCT)的EDI技術對一組DR患眼視網膜激光光凝前后黃斑區脈絡膜厚度進行了測量,觀察其形態學變化,以期為激光光凝治療前后DR患眼脈絡膜血流量的相關研究提供理論依據。現將結果報道如下。
1 對象和方法
2013年4月至2014年2月在首都醫科大學附屬北京宣武醫院眼科門診連續就診的DR患者23例45只眼(DR組)納入本研究。其中,男性10例,女性13例;年齡50~62歲,平均年齡(55.48±5.43)歲。屈光度≤±3.00 D。所有患者行裂隙燈顯微鏡、散瞳后全視網膜鏡、眼底彩色照相、熒光素眼底血管造影(FFA)檢查。眼底彩色照相和FFA檢查均采用德國海德堡公司SD-OCT儀進行。所有患者臨床表現均符合DR的診斷標準及視網膜激光光凝的治療指征。(1)經內科系統檢查確診為2型糖尿病。(2)根據2002年國際臨床分級標準并結合FFA檢查結果確診為3~5期DR,且合并局灶性或彌漫性黃斑水腫。(3)FFA檢查可見黃斑區拱環破壞,存在視網膜內微循環異常,廣泛毛細血管擴張,彌漫性熒光素滲漏。(4)屈光間質清晰,均不影響激光光凝治療效果和隨訪觀察。(5)無視網膜激光光凝治療史。(6)堅持隨訪者。排除青光眼、葡萄膜炎等其他眼部疾病引起的黃斑水腫者;老年性黃斑病變、黃斑前膜、視網膜色素變性、黃斑營養不良、中心性漿液性脈絡膜視網膜病變、脈絡膜新生血管及息肉樣脈絡膜血管病變者;5期DR同時排除伴玻璃黃斑體積血和視網膜脫離者。納入年齡與之匹配且血糖正常的健康者25名42只眼作為正常對照組。其中,男性10名,女性15名;年齡50~69歲,平均年齡(56.80±5.81)歲。DR組與正常對照組患者年齡比較,差異無統計學意義(F=1.180,P=0.322)。
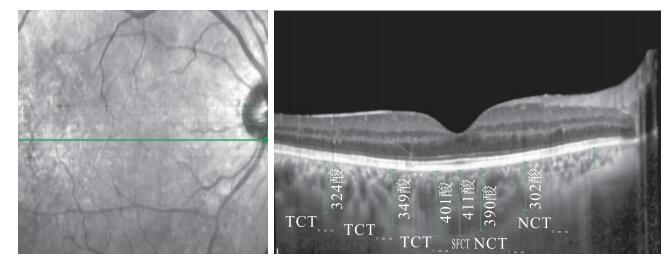
采用SD-OCT儀EDI技術對所有受檢眼黃斑區脈絡膜進行水平掃描,測量7個位點的脈絡膜厚度。共測量3次,取平均數作為結果記錄。掃描面積為8.4 mm×1.4 mm,共7個層面,每個層面間距233 μm,每張SD-OCT像均由100張掃描像疊加成像而成,從這7個層面中篩選出經過黃斑中心凹的一層作為測量對象。以視網膜色素上皮(RPE)外界到鞏膜內界之間的垂直距離為脈絡膜厚度。分別測量黃斑中心凹下脈絡膜厚度(SFCT)、距中心凹1、3、6 mm的鼻側脈絡膜厚度(NCT)和顳側脈絡膜厚度(TCT)(圖 1)。DR組患眼各測量位點的脈絡膜厚度均較正常對照組薄,差異均有統計學意義(P<0.05)(表 1)。
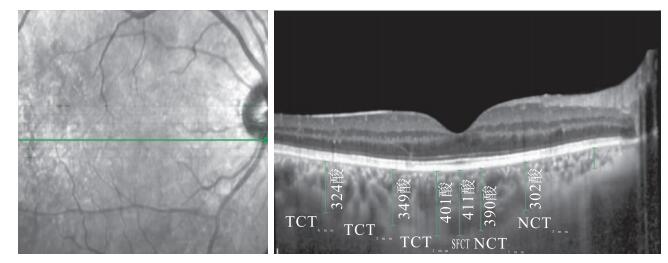 圖1
黃斑區脈絡膜厚度測量位點示意圖
圖1
黃斑區脈絡膜厚度測量位點示意圖
所有患眼均行黃斑區格柵樣激光光凝治療,距中心凹500 μm以外進行氪黃光激光光凝,能量60~100 mW,曝光時間0.1 s,光斑直徑50~100 μm,Ⅰ級光凝斑反應。然后再采用氪綠光行全視網膜激光光凝(PRP)治療。能量150~220 mW,曝光時間0.2 s,光斑直徑100~200 μm,Ⅲ級光凝斑反應。治療后用SD-OCT的隨訪功能再次掃描黃斑區脈絡膜,并記錄激光后光凝治療1、2、3、4周的各位點脈絡膜厚度。
采用SPSS 17.0統計軟件行統計學分析。DR組與正常對照組組間以及DR組治療后不同時間各位點脈絡膜厚度比較采用t檢驗,P<0.05為差異有統計學意義。
2 結果
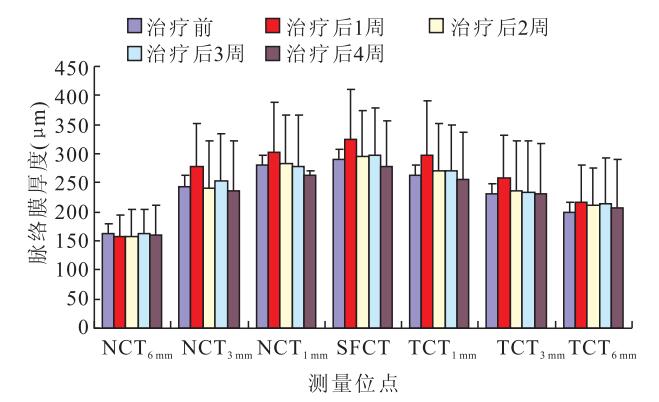
治療后1周,DR組患眼SFCT、NCT1 mm、NCT3 mm、TCT1 mm、TCT3 mm、TCT6 mm較治療前明顯增厚,差異均有統計學意義(t=4.728、4.422、3.759、3.743、5.713、2.502,P<0.05);NCT6 mm之間的差異無統計學意義(t=0.511,P>0.05)。治療后2周,DR組患眼SFCT、NCT1 mm、NCT3 mm、TCT1 mm、TCT3 mm較治療后1周變薄,差異均有統計學意義(t=3.189、2.122、2.742、2.196、2.076,P<0.05);TCT6 mm、NCT6 mm之間的差異無統計學意義(t=0.009、1.428,P>0.05)。治療后2、3、4周與治療前比較,DR組患眼各測量位點脈絡膜厚度之間的差異均無統計學意義(P>0.05)(圖 2,表 2)。
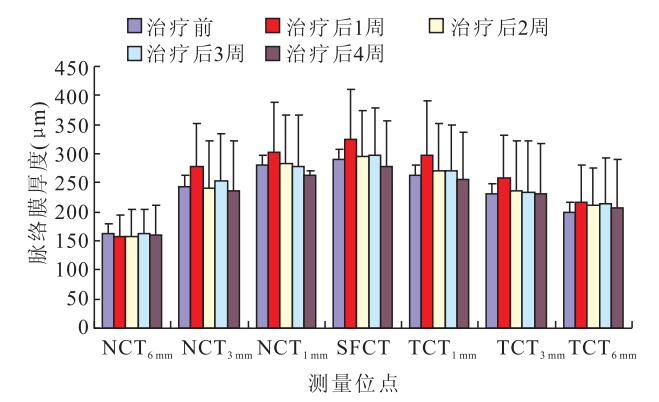 圖2
DR組患眼治療前后不同時間各位點脈絡膜厚度比較
圖2
DR組患眼治療前后不同時間各位點脈絡膜厚度比較
3 討論
脈絡膜是體內血管結構特殊、血液循環最豐富的組織之一,它主要為視網膜外層和黃斑區提供營養[4]。研究發現,脈絡膜血管病變在DR病理過程中起一定作用,通過彩色多普勒超聲血流成像和吲哚青綠血管造影(ICGA)檢查可發現患者眼部整體脈絡膜血流減少,脈絡膜厚度變薄[5-9]。提示脈絡膜厚度與血流量及血管充盈程度密切相關。激光光凝是目前治療DR的最有效方法,通過作用于外層視網膜,減少耗氧,提高脈絡膜毛細血管的氧壓,緩解內層視網膜缺氧[10-12]。但目前有關激光光凝治療對患眼脈絡膜厚度的影響關注較少。SD-OCT的EDI技術由100個掃描圖疊加成像,可以分辨出視網膜和脈絡膜的細微組織結構,是目前觀察脈絡膜血管結構以及定量測量脈絡膜厚度的主要工具;并且,SD-OCT的隨訪功能可以在不同時間重復測量視網膜和脈絡膜的同一部位,這為觀察激光治療前后脈絡膜厚度變化提供了精確性和可重復性的研究方式。
本研究結果顯示,激光光凝治療前DR患眼SFCT為(290.09±73.86) μm,與糖尿病患者脈絡膜厚度相似,較正常者脈絡膜厚度明顯降低[6, 13]。間接說明糖尿病造成脈絡膜毛細血管損傷,影響血液充盈,最終導致脈絡膜變薄。從測量結果可以發現,DR患眼中心凹下的脈絡膜最厚,離中心凹越遠脈絡膜越薄,而且鼻側的脈絡膜厚度最薄。這與病理組織學研究結果相同,在黃斑部脈絡膜毛細血管呈多層排列,血流量更大,因此成為脈絡膜最厚的部位。我們還發現,激光光凝治療后,DR患眼NCT6 mm有輕微增厚,其余測量位點均明顯增厚,并在治療后1周左右達到峰值。我們分析,這一方面可能是由于激光光凝治療的熱效應通過RPE層傳遞至脈絡膜,導致脈絡膜血管發生擴張、水腫,增加了對視網膜的供血及供氧量;另一方面是由于激光破壞了RPE的擴散屏障,使視網膜下液通過RPE進入脈絡膜血管[14],但由于NCT6 mm位點位于黃斑中心凹的鼻側且靠近視盤,黃斑區格柵樣激光光凝不能在此治療,所以該部位脈絡膜在治療后只是輕微的增厚。提示激光光凝治療不論對視網膜還是脈絡膜的作用是有區域性的,只有進行PRP治療才能夠徹底的改善全視網膜的供血及供氧,這要求臨床行PRP治療時要足量、全面。
本研究結果顯示,激光光凝治療后2~4周,DR患眼SFCT、NCT1 mm、NCT3 mm、TCT1 mm、TCT3 mm隨時間推移而逐漸降低,最后恢復到治療前水平。Novack等[15]研究發現,激光光凝后1周光感受器細胞消失而RPE再生,2周后血管內皮再生。我們推測激光光凝后1周出現脈絡膜的增厚正是RPE再生的時間,在此期間脈絡膜的血管擴張、增厚有助于RPE的再生,為其提供豐富的血供;而從第2周開始RPE修復完畢,脈絡膜厚度開始逐漸恢復到治療前厚度。雖然激光光凝4周后脈絡膜厚度較治療前未見增厚,但由于這時的視網膜經過治療,其耗氧量大大降低,因此脈絡膜供給視網膜的血和氧相對增加了,通過這種視網膜耗氧量絕對的減少和脈絡膜供氧量相對增加的方式,來進一步解讀激光光凝對DR的治療機制。
本研究結果表明,SD-OCT的EDI技術可以很好的觀察和測量脈絡膜厚度,大多結果與病理組織檢查結果相符合,使我們對激光光凝治療作用于脈絡膜的影響有了初步的認識,揭示了脈絡膜在治療前后的形態變化規律,以及激光、RPE、脈絡膜之間的相互作用關系。但SD-OCT測量脈絡膜厚度尚不能通過軟件自動測量,還需要操作者手動操作,盡管本研究通過3次測量后取均數,但依然不能絕對排除誤差。期待未來的OCT設備能精確計算視網膜、脈絡膜血管直徑,顯示血流量變化,這將有助于臨床深入地揭示視網膜及脈絡膜相關疾病的發病機制及病理生理過程。
脈絡膜具有高度血管化的特點,其厚度與血流量及血管充盈程度關系緊密[1]。測量糖尿病視網膜病變(DR)患眼的脈絡膜厚度對研究其脈絡膜血流量的變化有著重要意義。光相干斷層掃描(OCT)的增強深度成像(EDI)技術能在體觀察脈絡膜微觀結構,定量分析脈絡膜厚度[2, 3]。為此,我們應用頻域OCT(SD-OCT)的EDI技術對一組DR患眼視網膜激光光凝前后黃斑區脈絡膜厚度進行了測量,觀察其形態學變化,以期為激光光凝治療前后DR患眼脈絡膜血流量的相關研究提供理論依據。現將結果報道如下。
1 對象和方法
2013年4月至2014年2月在首都醫科大學附屬北京宣武醫院眼科門診連續就診的DR患者23例45只眼(DR組)納入本研究。其中,男性10例,女性13例;年齡50~62歲,平均年齡(55.48±5.43)歲。屈光度≤±3.00 D。所有患者行裂隙燈顯微鏡、散瞳后全視網膜鏡、眼底彩色照相、熒光素眼底血管造影(FFA)檢查。眼底彩色照相和FFA檢查均采用德國海德堡公司SD-OCT儀進行。所有患者臨床表現均符合DR的診斷標準及視網膜激光光凝的治療指征。(1)經內科系統檢查確診為2型糖尿病。(2)根據2002年國際臨床分級標準并結合FFA檢查結果確診為3~5期DR,且合并局灶性或彌漫性黃斑水腫。(3)FFA檢查可見黃斑區拱環破壞,存在視網膜內微循環異常,廣泛毛細血管擴張,彌漫性熒光素滲漏。(4)屈光間質清晰,均不影響激光光凝治療效果和隨訪觀察。(5)無視網膜激光光凝治療史。(6)堅持隨訪者。排除青光眼、葡萄膜炎等其他眼部疾病引起的黃斑水腫者;老年性黃斑病變、黃斑前膜、視網膜色素變性、黃斑營養不良、中心性漿液性脈絡膜視網膜病變、脈絡膜新生血管及息肉樣脈絡膜血管病變者;5期DR同時排除伴玻璃黃斑體積血和視網膜脫離者。納入年齡與之匹配且血糖正常的健康者25名42只眼作為正常對照組。其中,男性10名,女性15名;年齡50~69歲,平均年齡(56.80±5.81)歲。DR組與正常對照組患者年齡比較,差異無統計學意義(F=1.180,P=0.322)。
采用SD-OCT儀EDI技術對所有受檢眼黃斑區脈絡膜進行水平掃描,測量7個位點的脈絡膜厚度。共測量3次,取平均數作為結果記錄。掃描面積為8.4 mm×1.4 mm,共7個層面,每個層面間距233 μm,每張SD-OCT像均由100張掃描像疊加成像而成,從這7個層面中篩選出經過黃斑中心凹的一層作為測量對象。以視網膜色素上皮(RPE)外界到鞏膜內界之間的垂直距離為脈絡膜厚度。分別測量黃斑中心凹下脈絡膜厚度(SFCT)、距中心凹1、3、6 mm的鼻側脈絡膜厚度(NCT)和顳側脈絡膜厚度(TCT)(圖 1)。DR組患眼各測量位點的脈絡膜厚度均較正常對照組薄,差異均有統計學意義(P<0.05)(表 1)。
 圖1
黃斑區脈絡膜厚度測量位點示意圖
圖1
黃斑區脈絡膜厚度測量位點示意圖
所有患眼均行黃斑區格柵樣激光光凝治療,距中心凹500 μm以外進行氪黃光激光光凝,能量60~100 mW,曝光時間0.1 s,光斑直徑50~100 μm,Ⅰ級光凝斑反應。然后再采用氪綠光行全視網膜激光光凝(PRP)治療。能量150~220 mW,曝光時間0.2 s,光斑直徑100~200 μm,Ⅲ級光凝斑反應。治療后用SD-OCT的隨訪功能再次掃描黃斑區脈絡膜,并記錄激光后光凝治療1、2、3、4周的各位點脈絡膜厚度。
采用SPSS 17.0統計軟件行統計學分析。DR組與正常對照組組間以及DR組治療后不同時間各位點脈絡膜厚度比較采用t檢驗,P<0.05為差異有統計學意義。
2 結果
治療后1周,DR組患眼SFCT、NCT1 mm、NCT3 mm、TCT1 mm、TCT3 mm、TCT6 mm較治療前明顯增厚,差異均有統計學意義(t=4.728、4.422、3.759、3.743、5.713、2.502,P<0.05);NCT6 mm之間的差異無統計學意義(t=0.511,P>0.05)。治療后2周,DR組患眼SFCT、NCT1 mm、NCT3 mm、TCT1 mm、TCT3 mm較治療后1周變薄,差異均有統計學意義(t=3.189、2.122、2.742、2.196、2.076,P<0.05);TCT6 mm、NCT6 mm之間的差異無統計學意義(t=0.009、1.428,P>0.05)。治療后2、3、4周與治療前比較,DR組患眼各測量位點脈絡膜厚度之間的差異均無統計學意義(P>0.05)(圖 2,表 2)。
 圖2
DR組患眼治療前后不同時間各位點脈絡膜厚度比較
圖2
DR組患眼治療前后不同時間各位點脈絡膜厚度比較
3 討論
脈絡膜是體內血管結構特殊、血液循環最豐富的組織之一,它主要為視網膜外層和黃斑區提供營養[4]。研究發現,脈絡膜血管病變在DR病理過程中起一定作用,通過彩色多普勒超聲血流成像和吲哚青綠血管造影(ICGA)檢查可發現患者眼部整體脈絡膜血流減少,脈絡膜厚度變薄[5-9]。提示脈絡膜厚度與血流量及血管充盈程度密切相關。激光光凝是目前治療DR的最有效方法,通過作用于外層視網膜,減少耗氧,提高脈絡膜毛細血管的氧壓,緩解內層視網膜缺氧[10-12]。但目前有關激光光凝治療對患眼脈絡膜厚度的影響關注較少。SD-OCT的EDI技術由100個掃描圖疊加成像,可以分辨出視網膜和脈絡膜的細微組織結構,是目前觀察脈絡膜血管結構以及定量測量脈絡膜厚度的主要工具;并且,SD-OCT的隨訪功能可以在不同時間重復測量視網膜和脈絡膜的同一部位,這為觀察激光治療前后脈絡膜厚度變化提供了精確性和可重復性的研究方式。
本研究結果顯示,激光光凝治療前DR患眼SFCT為(290.09±73.86) μm,與糖尿病患者脈絡膜厚度相似,較正常者脈絡膜厚度明顯降低[6, 13]。間接說明糖尿病造成脈絡膜毛細血管損傷,影響血液充盈,最終導致脈絡膜變薄。從測量結果可以發現,DR患眼中心凹下的脈絡膜最厚,離中心凹越遠脈絡膜越薄,而且鼻側的脈絡膜厚度最薄。這與病理組織學研究結果相同,在黃斑部脈絡膜毛細血管呈多層排列,血流量更大,因此成為脈絡膜最厚的部位。我們還發現,激光光凝治療后,DR患眼NCT6 mm有輕微增厚,其余測量位點均明顯增厚,并在治療后1周左右達到峰值。我們分析,這一方面可能是由于激光光凝治療的熱效應通過RPE層傳遞至脈絡膜,導致脈絡膜血管發生擴張、水腫,增加了對視網膜的供血及供氧量;另一方面是由于激光破壞了RPE的擴散屏障,使視網膜下液通過RPE進入脈絡膜血管[14],但由于NCT6 mm位點位于黃斑中心凹的鼻側且靠近視盤,黃斑區格柵樣激光光凝不能在此治療,所以該部位脈絡膜在治療后只是輕微的增厚。提示激光光凝治療不論對視網膜還是脈絡膜的作用是有區域性的,只有進行PRP治療才能夠徹底的改善全視網膜的供血及供氧,這要求臨床行PRP治療時要足量、全面。
本研究結果顯示,激光光凝治療后2~4周,DR患眼SFCT、NCT1 mm、NCT3 mm、TCT1 mm、TCT3 mm隨時間推移而逐漸降低,最后恢復到治療前水平。Novack等[15]研究發現,激光光凝后1周光感受器細胞消失而RPE再生,2周后血管內皮再生。我們推測激光光凝后1周出現脈絡膜的增厚正是RPE再生的時間,在此期間脈絡膜的血管擴張、增厚有助于RPE的再生,為其提供豐富的血供;而從第2周開始RPE修復完畢,脈絡膜厚度開始逐漸恢復到治療前厚度。雖然激光光凝4周后脈絡膜厚度較治療前未見增厚,但由于這時的視網膜經過治療,其耗氧量大大降低,因此脈絡膜供給視網膜的血和氧相對增加了,通過這種視網膜耗氧量絕對的減少和脈絡膜供氧量相對增加的方式,來進一步解讀激光光凝對DR的治療機制。
本研究結果表明,SD-OCT的EDI技術可以很好的觀察和測量脈絡膜厚度,大多結果與病理組織檢查結果相符合,使我們對激光光凝治療作用于脈絡膜的影響有了初步的認識,揭示了脈絡膜在治療前后的形態變化規律,以及激光、RPE、脈絡膜之間的相互作用關系。但SD-OCT測量脈絡膜厚度尚不能通過軟件自動測量,還需要操作者手動操作,盡管本研究通過3次測量后取均數,但依然不能絕對排除誤差。期待未來的OCT設備能精確計算視網膜、脈絡膜血管直徑,顯示血流量變化,這將有助于臨床深入地揭示視網膜及脈絡膜相關疾病的發病機制及病理生理過程。