引用本文: 郝曉璐, 宋莉, 姚毅. 眼球內異物傷手術后全氟萘烷殘留CT征象誤診眼內異物一例. 中華眼底病雜志, 2014, 30(5): 523-524. doi: 10.3760/cma.j.issn.1005-1015.2014.05.026 復制
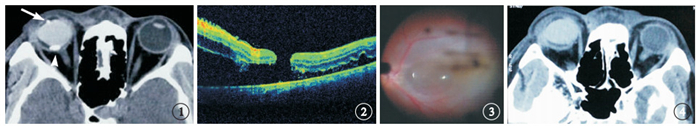
患者男,24歲。因右眼外傷后視物不清40余天于2013年6月13日來我院就診。2013年5月9日患者被鐵屑擊傷右眼后迅速出現視力下降伴眼痛,當時即覺有液體流出。外院診斷為右眼球內異物傷、玻璃體積血并行右眼角膜穿通傷清創縫合、眼球內容物脫出還納、眼球內異物取出、前房成形手術。手術中取出一枚9 mm×6 mm×4 mm大小的金屬異物,手術后給予消炎、營養角膜等藥物治療。5月15日因眼球內金屬異物取出并發孔源性視網膜脫離行右眼玻璃體切割、晶狀體切除、視網膜復位、周邊虹膜切除、前房成形、眼內激光光凝、氣液交換、硅油填充手術,手術中使用全氟萘烷復位視網膜。手術后4 d CT檢查結果顯示,右眼前房和后極部各見一扁圓形高密度影(圖 1),CT值分別為800、680 Hu。外院建議患者前往上級醫院進一步治療,遂來我院就診。患者乙型肝炎病毒抗體陽性,無其他病史和家族史。本次我院就診時眼部檢查:右眼視力0.08,不能矯正;左眼視力1.2。雙眼光定位準確。右眼結膜輕度充血水腫,6點和9點時鐘位可見結膜縫線。角膜可見弧形創口向鞏膜延伸,創口周圍角膜混濁,可見7針縫合線,創口對合良好,其余角膜光滑透明。前房深淺正常,下方前房內可見一全氟萘烷滴殘留,房水清。虹膜色素紊亂,無新生血管,色素外翻,結節樣病變。瞳孔欠規則,直徑約3.5 mm,對光反射遲鈍。晶狀體缺如,玻璃體腔硅油填充。視盤顏色淡紅,邊界清楚,杯盤比約0.3,動靜脈之比約2/3。血管走形正常,無滲出。黃斑部可見一全層裂孔,3點至11點時鐘位視網膜廣泛淺脫離,黃斑受累。左眼未見明顯異常。右眼眼壓10 mmHg(1 mmHg=0.133 kPa),左眼眼壓12 mmHg。光相干斷層掃描(OCT)檢查結果顯示,視網膜黃斑裂孔,視網膜淺脫離(圖 2)。診斷:(1)右眼視網膜脫離;(2)右眼硅油填充眼;(3)右眼無晶狀體眼;(4)右眼角鞏膜穿透傷。于6月17日行右眼硅油取出、視網膜復位、眼內電凝和激光光凝、氣液交換、硅油填充手術。手術中見下方視網膜脫離,視網膜前可見全氟萘烷殘留(圖 3),下方7點時鐘位周邊視網膜與傷口相連,牽引視網膜短縮,電凝切開下方5~8點時鐘位周邊視網膜,吸除視網膜下全氟萘烷,注入全氟萘烷壓平視網膜,眼內視網膜激光光凝,硅油填充。手術后第3天眼眶CT檢查結果顯示,前房和后極部的高密度影消失(圖 4)。
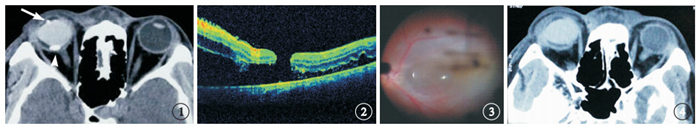 圖1
首次玻璃體切割手術后4 d患者眼球CT像。右眼前房內可見一圓形高密度影(白箭),后極部可見一扁圓形高密度影(白箭頭) ? ?圖 2 患者右眼OCT像。視網膜神經上皮層脫落,黃斑全層裂孔 ? ?圖 3 右眼再次玻璃體切割手術像。角膜傷口已縫合,輕度水腫,眼底模糊可見后極部視網膜前全氟萘烷 ? ?圖 4 再次玻璃體手術后患者眼球CT像。右眼未見異物影
圖1
首次玻璃體切割手術后4 d患者眼球CT像。右眼前房內可見一圓形高密度影(白箭),后極部可見一扁圓形高密度影(白箭頭) ? ?圖 2 患者右眼OCT像。視網膜神經上皮層脫落,黃斑全層裂孔 ? ?圖 3 右眼再次玻璃體切割手術像。角膜傷口已縫合,輕度水腫,眼底模糊可見后極部視網膜前全氟萘烷 ? ?圖 4 再次玻璃體手術后患者眼球CT像。右眼未見異物影
討論 全氟萘烷在復雜的玻璃體視網膜手術中有著廣泛應用。由于其對眼部潛在的毒性作用,手術中需完全氣液交換排出。若殘留眼內可能引發眼內炎或視網膜萎縮,引起視力損害[1]。手術后發生全氟萘烷殘留比例約為1.3%~7.8%[2, 3]。23G微創玻璃體切割手術治療視網膜脫離與20G微創玻璃體切割手術比較,其全氟萘烷殘留幾率高4、5倍[4]。殘留的全氟萘烷為1滴至數滴不等,通常存在于視網膜前,也可通過視網膜裂孔進入視網膜下或脈絡膜上腔內[3]。
全氟萘烷具有高密度性且不透過放射線,CT檢查顯示為高密度影,易與眼內異物或出血混淆,通過測量其CT值可以鑒別。全氟萘烷的CT值為454~585 Hu,金屬異物為1000~1500 Hu,新鮮出血為50~65 Hu,陳舊性出血為60~70 Hu,血腫為75~85 Hu[5]。本例患者經CT檢查發現兩處高密度影,其CT值雖不在全氟萘烷的閾值范圍內,但應明確不是金屬異物。因為金屬異物的邊緣在CT像上呈現放射狀條影。本例患最終經再次玻璃體切割手術證實為醫源性眼內異物。
詢問患者是否有玻璃體視網膜手術史具有重要的鑒別診斷意義。Christoforidis等[5]在1例車禍患者的視網膜前和視網膜下的脈絡膜上腔中發現高密度影。經過詢問患者病史,發現其有4次玻璃體視網膜手術史。在吸除其眼內殘留的全氟萘烷后,CT檢查結果顯示高密度影消失。與本例患者類似。
將全氟萘烷的影像學表現與眼外傷造成的球內異物或出血進行鑒別已越來越重要,對其顯示的高密度影像的CT值進行測量,以區分金屬異物及殘留的全氟萘烷十分必要。
患者男,24歲。因右眼外傷后視物不清40余天于2013年6月13日來我院就診。2013年5月9日患者被鐵屑擊傷右眼后迅速出現視力下降伴眼痛,當時即覺有液體流出。外院診斷為右眼球內異物傷、玻璃體積血并行右眼角膜穿通傷清創縫合、眼球內容物脫出還納、眼球內異物取出、前房成形手術。手術中取出一枚9 mm×6 mm×4 mm大小的金屬異物,手術后給予消炎、營養角膜等藥物治療。5月15日因眼球內金屬異物取出并發孔源性視網膜脫離行右眼玻璃體切割、晶狀體切除、視網膜復位、周邊虹膜切除、前房成形、眼內激光光凝、氣液交換、硅油填充手術,手術中使用全氟萘烷復位視網膜。手術后4 d CT檢查結果顯示,右眼前房和后極部各見一扁圓形高密度影(圖 1),CT值分別為800、680 Hu。外院建議患者前往上級醫院進一步治療,遂來我院就診。患者乙型肝炎病毒抗體陽性,無其他病史和家族史。本次我院就診時眼部檢查:右眼視力0.08,不能矯正;左眼視力1.2。雙眼光定位準確。右眼結膜輕度充血水腫,6點和9點時鐘位可見結膜縫線。角膜可見弧形創口向鞏膜延伸,創口周圍角膜混濁,可見7針縫合線,創口對合良好,其余角膜光滑透明。前房深淺正常,下方前房內可見一全氟萘烷滴殘留,房水清。虹膜色素紊亂,無新生血管,色素外翻,結節樣病變。瞳孔欠規則,直徑約3.5 mm,對光反射遲鈍。晶狀體缺如,玻璃體腔硅油填充。視盤顏色淡紅,邊界清楚,杯盤比約0.3,動靜脈之比約2/3。血管走形正常,無滲出。黃斑部可見一全層裂孔,3點至11點時鐘位視網膜廣泛淺脫離,黃斑受累。左眼未見明顯異常。右眼眼壓10 mmHg(1 mmHg=0.133 kPa),左眼眼壓12 mmHg。光相干斷層掃描(OCT)檢查結果顯示,視網膜黃斑裂孔,視網膜淺脫離(圖 2)。診斷:(1)右眼視網膜脫離;(2)右眼硅油填充眼;(3)右眼無晶狀體眼;(4)右眼角鞏膜穿透傷。于6月17日行右眼硅油取出、視網膜復位、眼內電凝和激光光凝、氣液交換、硅油填充手術。手術中見下方視網膜脫離,視網膜前可見全氟萘烷殘留(圖 3),下方7點時鐘位周邊視網膜與傷口相連,牽引視網膜短縮,電凝切開下方5~8點時鐘位周邊視網膜,吸除視網膜下全氟萘烷,注入全氟萘烷壓平視網膜,眼內視網膜激光光凝,硅油填充。手術后第3天眼眶CT檢查結果顯示,前房和后極部的高密度影消失(圖 4)。
 圖1
首次玻璃體切割手術后4 d患者眼球CT像。右眼前房內可見一圓形高密度影(白箭),后極部可見一扁圓形高密度影(白箭頭) ? ?圖 2 患者右眼OCT像。視網膜神經上皮層脫落,黃斑全層裂孔 ? ?圖 3 右眼再次玻璃體切割手術像。角膜傷口已縫合,輕度水腫,眼底模糊可見后極部視網膜前全氟萘烷 ? ?圖 4 再次玻璃體手術后患者眼球CT像。右眼未見異物影
圖1
首次玻璃體切割手術后4 d患者眼球CT像。右眼前房內可見一圓形高密度影(白箭),后極部可見一扁圓形高密度影(白箭頭) ? ?圖 2 患者右眼OCT像。視網膜神經上皮層脫落,黃斑全層裂孔 ? ?圖 3 右眼再次玻璃體切割手術像。角膜傷口已縫合,輕度水腫,眼底模糊可見后極部視網膜前全氟萘烷 ? ?圖 4 再次玻璃體手術后患者眼球CT像。右眼未見異物影
討論 全氟萘烷在復雜的玻璃體視網膜手術中有著廣泛應用。由于其對眼部潛在的毒性作用,手術中需完全氣液交換排出。若殘留眼內可能引發眼內炎或視網膜萎縮,引起視力損害[1]。手術后發生全氟萘烷殘留比例約為1.3%~7.8%[2, 3]。23G微創玻璃體切割手術治療視網膜脫離與20G微創玻璃體切割手術比較,其全氟萘烷殘留幾率高4、5倍[4]。殘留的全氟萘烷為1滴至數滴不等,通常存在于視網膜前,也可通過視網膜裂孔進入視網膜下或脈絡膜上腔內[3]。
全氟萘烷具有高密度性且不透過放射線,CT檢查顯示為高密度影,易與眼內異物或出血混淆,通過測量其CT值可以鑒別。全氟萘烷的CT值為454~585 Hu,金屬異物為1000~1500 Hu,新鮮出血為50~65 Hu,陳舊性出血為60~70 Hu,血腫為75~85 Hu[5]。本例患者經CT檢查發現兩處高密度影,其CT值雖不在全氟萘烷的閾值范圍內,但應明確不是金屬異物。因為金屬異物的邊緣在CT像上呈現放射狀條影。本例患最終經再次玻璃體切割手術證實為醫源性眼內異物。
詢問患者是否有玻璃體視網膜手術史具有重要的鑒別診斷意義。Christoforidis等[5]在1例車禍患者的視網膜前和視網膜下的脈絡膜上腔中發現高密度影。經過詢問患者病史,發現其有4次玻璃體視網膜手術史。在吸除其眼內殘留的全氟萘烷后,CT檢查結果顯示高密度影消失。與本例患者類似。
將全氟萘烷的影像學表現與眼外傷造成的球內異物或出血進行鑒別已越來越重要,對其顯示的高密度影像的CT值進行測量,以區分金屬異物及殘留的全氟萘烷十分必要。