引用本文: 吳鳴宇, 劉瑋, 袁容娣, 葉劍. 改良式23G縫合切口與傳統23G硅油取出手術對比觀察. 中華眼底病雜志, 2014, 30(5): 488-491. doi: 10.3760/cma.j.issn.1005-1015.2014.05.015 復制
目前硅油取出手術主要采用23G免縫合玻璃體切割系統行硅油取出,但因切口未縫合,切口閉合性較差,手術后常發生低眼壓、脈絡膜脫離、視網膜再脫離等并發癥。本研究對傳統23G兩通道免縫合硅油取出手術進行了改良并對一組患者行硅油取出手術,觀察改良式23G縫合切口硅油取出手術較傳統23G硅油取出手術的優效性。現將結果報道如下。
1 對象和方法
前瞻性臨床研究。2012年6月至2013年6月在第三軍醫大學大坪醫院眼科行硅油取出手術的連續病例177例180只納入研究。其中,男性112例113只眼,女性65例67只眼;年齡20~70歲,平均年齡(43.8±10.3)歲。患者中,孔源性視網膜脫離117例120只眼,占患者的66.1%;增生型糖尿病視網膜病變(PDR)44例44只眼,占患者的24.9%;外傷性視網膜脫離16例16只眼,占患者的9.0%。硅油填充時間2~11個月,平均填充時間4個月。均行矯正視力、裂隙燈顯微鏡、間接檢眼鏡、眼壓、眼B型超聲、光相干斷層掃描(OCT)檢查。矯正視力檢查為Snellen視力表,眼壓檢查為非接觸眼壓計。所有患眼視網膜均在位。同一患眼多次手術者除外。
采用隨機數字表法將患者分為傳統23G硅油取出手術組(A組)和改良式23G縫合切口硅油取出手術組(B組)。分別為87例88只眼和90例92只眼。A組87例中,男性51例,女性36例;平均年齡(43.0±11.4)歲;平均矯正視力 0.24±0.11;平均眼 壓(18.07±4.23) mmHg(1 mmHg=0.133 kPa)。B組 90例中,男性61例,女性29例;平均年齡 (44.2±11.6)歲;平均矯正視力0.26±0.12;平均眼壓(17.86± 3.73) mmHg。兩組患者性別(χ2=1.596)、平均年齡、平均矯正視力(t=0.785)、平均眼壓(t=0.352)比較,差異均無統計學意義(P>0.05)。兩組患者原發疾病(χ2=1.982)、晶狀體狀態(χ2=2.605)比較,差異均無統計學意義(P>0.05)(表 1)。
所有患者1期均行玻璃體切割硅油填充手術,必要時聯合晶狀體切除、眼內激光光凝、電凝、剝膜、視網膜切開等。硅油取出手術時,A組患者采用傳統23G玻璃體切割系統行硅油取出,標準套管針頭,分別于顳上及顳下方經睫狀體平坦部結膜鞏膜30°穿刺,放置灌注管及硅油注吸管,啟動負壓吸引至硅油取凈后伸入23G導光纖維檢查視網膜情況,如視網膜情況良好則給予拔除套管針,壓迫穿刺點約30 s,觀察有無滲漏。如無滲漏,不予縫合;如持續滲漏,則予以縫合[1]。B組患者采用改良式23G縫合切口硅油取出手術,在顳上及顳下象限,擬行鞏膜穿刺口處做預置“U”形縫線,再將套管針頭插入“U”形縫線中央(圖 1),取硅油步驟同上;待硅油取出后即上方套管已無硅油溢出,三通管打開氣體通道,笛針進入玻璃體腔,顯微鏡直視下行氣液交換,調整眼球方向至清晰可見氣液界面(圖 2),殘余硅油小滴浮于氣液交界面,笛針吸出于液體表面將其吸出,如此反復氣液交換5次以上盡可能取盡殘留硅油。伸入23G導光纖維檢查視網膜情況,如視網膜情況良好則給予拔除套管針,結扎預置縫線閉合切口。所有手術均由同一醫師完成。手術結束時記錄手術時間,A組為制作第一個鞏膜穿刺口,B組為預置第一針縫線至最后一個切口關閉時間。
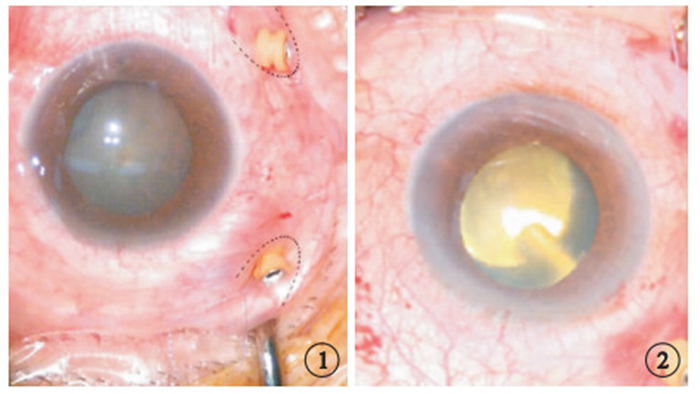
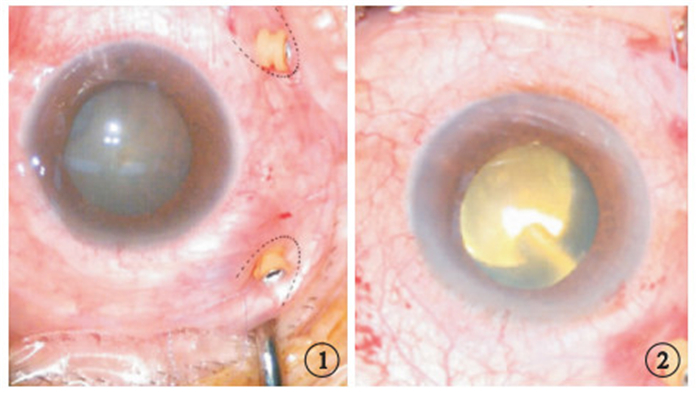 圖1
手術示意圖。虛線所示為縫線經結膜及板層鞏膜行“U”字形預置縫線 ? ?圖 2 手術示意圖。黃色反光處為顯微鏡直視下所見氣液交界面,漂浮油滴位于此界面上
圖1
手術示意圖。虛線所示為縫線經結膜及板層鞏膜行“U”字形預置縫線 ? ?圖 2 手術示意圖。黃色反光處為顯微鏡直視下所見氣液交界面,漂浮油滴位于此界面上
手術后隨訪3個月。手術后1 d,1周,3個月采用與手術前相同的設備和方法行相關檢查。觀察矯正視力、眼壓變化,硅油殘留、脈絡膜脫離、玻璃體積血、視網膜脫離、眼內炎等并發癥發生情況。矯近視力提高≥2行為視力提高;手術后1周內眼壓<6 mmHg為一過性低眼壓。手術中需處理眼底情況者未納入統計范圍。
采用SPSS 13.0統計學軟件進行統計學分析處理。數據采用均數±標準差(
2 結果
A、B組平均手術時間分別為(25.92±6.74)、(27.87±6.68) min,兩組間平均手術時間比較,差異無統計學意義(t=1.95,P=0.05)。
末次隨訪時,A組矯正視力提高52只眼,占59.1%;B組矯正視力提高60只眼,占65.2%。兩組患眼手術后1 d,1周,3個月平均矯正視力比較,差異無統計學意義(t=0.873、1.115、0.141,P>0.05)(表 2)。兩組患眼手術后平均眼壓均較手術前降低。手術后1 d,兩組患眼平均眼壓比較,差異有統計學意義(t=2.550,P=0.012);手術后1周(t=1.451),3個月(t=1.062)平均眼壓比較,差異均無統計學意義(P>0.05)(表 3)。手術后1 d,A組患眼中出現一過性低眼壓25只眼,占A組患眼的28.4%;B組患眼中出現一過性低眼壓5只眼,占B組患眼的5.4%。A組患眼手術后出現一過性低眼壓者明顯多于B組,差異有統計學意義(P<0.01)。
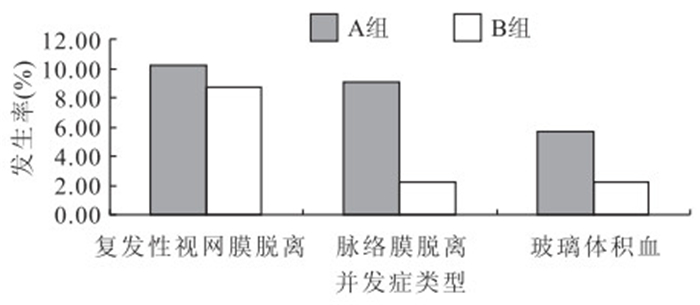
隨訪期間,A組88只眼中,上方玻璃體腔仍可見硅油殘留小滴7只眼,占A組患眼的8.0%;B組92只眼中,可見硅油殘留小滴1只眼,占B組患眼的1.1%。A組患眼存在硅油殘留小滴明顯多于B組患眼,差異有統計學意義(P<0.05)。手術后,A組患眼發生脈絡膜脫離8只眼,占A組患眼的9.1%;B組患眼發生脈絡膜脫離2只眼,占B組患眼的2.2%。A組手術后發生脈絡膜脫離患眼明顯多于B組,差異有統計學意義(P<0.05)。A組患眼中,發生玻璃體積血、視網膜再脫離為5、9只眼,分別占A組患眼的5.7%、10.2%;B組患眼中,發生玻璃體積血、視網膜再脫離為2、8只眼,分別占B組患眼的2.2%、8.7%。兩組患眼玻璃體積血、視網膜再脫離發生率比較,差異均無統計學意義(P>0.05)(圖 3)。
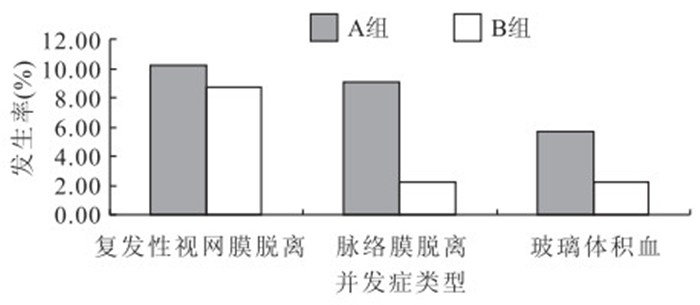 圖3
兩組患患手術后并發癥發生率
圖3
兩組患患手術后并發癥發生率
脈絡膜脫離、玻璃體積血者未給予處理,隨訪期間均自行好轉;視網膜再脫離者均行2次玻璃體切割、眼內激光光凝,解除視網膜牽引,再次注入硅油。兩組患者在隨訪期間均未發生眼內炎。
3 討論
硅油填充是玻璃體切割手術治療復雜增生性玻璃體視網膜病變的重要手段[2]。由于硅油存留眼內會引起并發性白內障、繼發性青光眼、硅油乳化、角膜變性等并發癥,需要適時取出[3-5]。23G經結膜無縫線玻璃體切割硅油取出手術具有手術創傷小,方便快捷,手術后反應輕等優點,已經成為硅油取出的主要手術方式。但手術后低眼壓、硅油殘留、脈絡膜脫離等仍較為常見[6-8]。本研究分別采用傳統23G免縫合切口硅油取出手術和改良式23G縫合切口硅油取出手術,即在穿刺口預置縫線,手術中在雙切口模式下反復行氣液交換,拔出穿刺管的同時縫合穿刺口。結果顯示改良式23G硅油取出手術可有效減少硅油取出手術后硅油殘留、一過性低眼壓及脈絡膜脫離等并發癥的發生,提高了手術的安全性。
本研究納入患者均為首次因視網膜脫離或PDR行玻璃體切割硅油填充手術后需行硅油取出者,排除同一患眼多次手術者,隨機分組,有效避免了因病情復雜程度、病種、性別、年齡等不同而影響對結果的分析。所有手術均由同一有經驗的玻璃體手術醫生完成,避免手術者不同而對結果產生的偏倚。本研究結果顯示,B組雖然增加了預置縫線和氣液交換的步驟,手術時間較A組延長,但兩組間手術時間并未產生有統計學意義的差異。
目前業界公認硅油取出并不提高或降低矯正視力,本研究結果也證實了這一結論,無論是傳統23G硅油取出手術還是改良式23G縫合切口硅油取出手術,其手術前后視力均未發現有統計學意義的提高或降低。
手術后一過性低眼壓定義為手術后1周內眼壓低于6 mmHg,一般手術后4個月內可以恢復[9]。本研究中,手術后1 d A組28.4%的患眼發生一過性低眼壓,而B組患眼僅有5.4%的患眼發生一過性低眼壓,差異有統計學意義。文獻報道,硅油取出手術后低眼壓發生率為5.0%~51.4%[10-13],本研究中B組患眼手術后低眼壓發生率為5.4%,低于多數文獻報道的硅油取出手術后低眼壓發生率。低眼壓發生原因與多次手術、前部視網膜冷凍、硅油損傷睫狀上皮等有關。由于患者經歷多次內眼手術,其鞏膜彈性較差,切口愈合也較差,硅油取出手術后發生低眼壓比例較高。雖然傳統23G硅油取出手術后較少出現因縫線引起的炎癥反應,但切口不縫合,導致手術后眼球內填充液外流的幾率增加,造成眼球內壓過低,進一步導致脈絡膜脫離、玻璃體積血或視網膜脫離復發等并發癥。由此可見,硅油取出手術后眼壓的穩定有利于減少并發癥的發生。此外,上述并發癥除了與低眼壓相關外,還與手術前視網膜復位不良、視網膜增生、新生血管未控制等因素密切相關。本研究納入的患眼手術前進行了詳細的眼底檢查,排除了以上因素,因此本組患者上述并發癥的發生與低眼壓密切相關。
硅油殘留可引起手術后高眼壓甚至繼發性青光眼。硅油取出過程中由于水的沖擊使得油滴變細小,進入前房后堵塞房角,引起手術后眼壓增高。Honavar等[14]發現硅油填充手術后繼發性青光眼中50%以上是前房硅油及硅油乳化導致。有研究證實硅油乳化或者吞噬了硅油小滴的巨噬細胞也可以堵塞小梁網[15],與此同時,硅油小滴可能對小梁細胞產生毒性作用導致小梁組織變性,因此應避免手術后硅油殘留。本研究中B組患眼手術后硅油殘留明顯少于A組患眼,提示改良式硅油取出手術可以有效降低手術后繼發性青光眼的可能,提高手術的安全性。
本研究在傳統23G硅油取出手術基礎上增加了兩切口預置縫線,可以有效關閉鞏膜切口,避免了手術后不縫合以及拔出套管后結膜水腫無法縫合鞏膜所導致的低眼壓情況,有效控制脈絡膜脫離及玻璃體積血等并發癥的發生。傳統手術方式在兩切口模式下,因不便操作而放棄氣液交換,或者行氣液交換而增加鞏膜切口,使手術步驟變得繁瑣。本研究在兩切口模式下調整眼球位置至可看清氣液界面,多次利用笛針進行部分氣液交換,置換出液體表面漂浮的硅油小滴,將虹膜后及周邊玻璃體部的殘余硅油滴沖出眼內,利于充分取出硅油,并可根據病情增加切口以行剝膜、眼內激光光凝等眼內操作;與傳統手術方式相比較,更為簡單有效。但改良手術增加了預置縫線,手術后患者舒適度較差,必要時可于手術后1周拆除縫線,不適癥狀可得到有效緩解。
目前硅油取出手術主要采用23G免縫合玻璃體切割系統行硅油取出,但因切口未縫合,切口閉合性較差,手術后常發生低眼壓、脈絡膜脫離、視網膜再脫離等并發癥。本研究對傳統23G兩通道免縫合硅油取出手術進行了改良并對一組患者行硅油取出手術,觀察改良式23G縫合切口硅油取出手術較傳統23G硅油取出手術的優效性。現將結果報道如下。
1 對象和方法
前瞻性臨床研究。2012年6月至2013年6月在第三軍醫大學大坪醫院眼科行硅油取出手術的連續病例177例180只納入研究。其中,男性112例113只眼,女性65例67只眼;年齡20~70歲,平均年齡(43.8±10.3)歲。患者中,孔源性視網膜脫離117例120只眼,占患者的66.1%;增生型糖尿病視網膜病變(PDR)44例44只眼,占患者的24.9%;外傷性視網膜脫離16例16只眼,占患者的9.0%。硅油填充時間2~11個月,平均填充時間4個月。均行矯正視力、裂隙燈顯微鏡、間接檢眼鏡、眼壓、眼B型超聲、光相干斷層掃描(OCT)檢查。矯正視力檢查為Snellen視力表,眼壓檢查為非接觸眼壓計。所有患眼視網膜均在位。同一患眼多次手術者除外。
采用隨機數字表法將患者分為傳統23G硅油取出手術組(A組)和改良式23G縫合切口硅油取出手術組(B組)。分別為87例88只眼和90例92只眼。A組87例中,男性51例,女性36例;平均年齡(43.0±11.4)歲;平均矯正視力 0.24±0.11;平均眼 壓(18.07±4.23) mmHg(1 mmHg=0.133 kPa)。B組 90例中,男性61例,女性29例;平均年齡 (44.2±11.6)歲;平均矯正視力0.26±0.12;平均眼壓(17.86± 3.73) mmHg。兩組患者性別(χ2=1.596)、平均年齡、平均矯正視力(t=0.785)、平均眼壓(t=0.352)比較,差異均無統計學意義(P>0.05)。兩組患者原發疾病(χ2=1.982)、晶狀體狀態(χ2=2.605)比較,差異均無統計學意義(P>0.05)(表 1)。
所有患者1期均行玻璃體切割硅油填充手術,必要時聯合晶狀體切除、眼內激光光凝、電凝、剝膜、視網膜切開等。硅油取出手術時,A組患者采用傳統23G玻璃體切割系統行硅油取出,標準套管針頭,分別于顳上及顳下方經睫狀體平坦部結膜鞏膜30°穿刺,放置灌注管及硅油注吸管,啟動負壓吸引至硅油取凈后伸入23G導光纖維檢查視網膜情況,如視網膜情況良好則給予拔除套管針,壓迫穿刺點約30 s,觀察有無滲漏。如無滲漏,不予縫合;如持續滲漏,則予以縫合[1]。B組患者采用改良式23G縫合切口硅油取出手術,在顳上及顳下象限,擬行鞏膜穿刺口處做預置“U”形縫線,再將套管針頭插入“U”形縫線中央(圖 1),取硅油步驟同上;待硅油取出后即上方套管已無硅油溢出,三通管打開氣體通道,笛針進入玻璃體腔,顯微鏡直視下行氣液交換,調整眼球方向至清晰可見氣液界面(圖 2),殘余硅油小滴浮于氣液交界面,笛針吸出于液體表面將其吸出,如此反復氣液交換5次以上盡可能取盡殘留硅油。伸入23G導光纖維檢查視網膜情況,如視網膜情況良好則給予拔除套管針,結扎預置縫線閉合切口。所有手術均由同一醫師完成。手術結束時記錄手術時間,A組為制作第一個鞏膜穿刺口,B組為預置第一針縫線至最后一個切口關閉時間。
 圖1
手術示意圖。虛線所示為縫線經結膜及板層鞏膜行“U”字形預置縫線 ? ?圖 2 手術示意圖。黃色反光處為顯微鏡直視下所見氣液交界面,漂浮油滴位于此界面上
圖1
手術示意圖。虛線所示為縫線經結膜及板層鞏膜行“U”字形預置縫線 ? ?圖 2 手術示意圖。黃色反光處為顯微鏡直視下所見氣液交界面,漂浮油滴位于此界面上
手術后隨訪3個月。手術后1 d,1周,3個月采用與手術前相同的設備和方法行相關檢查。觀察矯正視力、眼壓變化,硅油殘留、脈絡膜脫離、玻璃體積血、視網膜脫離、眼內炎等并發癥發生情況。矯近視力提高≥2行為視力提高;手術后1周內眼壓<6 mmHg為一過性低眼壓。手術中需處理眼底情況者未納入統計范圍。
采用SPSS 13.0統計學軟件進行統計學分析處理。數據采用均數±標準差(
2 結果
A、B組平均手術時間分別為(25.92±6.74)、(27.87±6.68) min,兩組間平均手術時間比較,差異無統計學意義(t=1.95,P=0.05)。
末次隨訪時,A組矯正視力提高52只眼,占59.1%;B組矯正視力提高60只眼,占65.2%。兩組患眼手術后1 d,1周,3個月平均矯正視力比較,差異無統計學意義(t=0.873、1.115、0.141,P>0.05)(表 2)。兩組患眼手術后平均眼壓均較手術前降低。手術后1 d,兩組患眼平均眼壓比較,差異有統計學意義(t=2.550,P=0.012);手術后1周(t=1.451),3個月(t=1.062)平均眼壓比較,差異均無統計學意義(P>0.05)(表 3)。手術后1 d,A組患眼中出現一過性低眼壓25只眼,占A組患眼的28.4%;B組患眼中出現一過性低眼壓5只眼,占B組患眼的5.4%。A組患眼手術后出現一過性低眼壓者明顯多于B組,差異有統計學意義(P<0.01)。
隨訪期間,A組88只眼中,上方玻璃體腔仍可見硅油殘留小滴7只眼,占A組患眼的8.0%;B組92只眼中,可見硅油殘留小滴1只眼,占B組患眼的1.1%。A組患眼存在硅油殘留小滴明顯多于B組患眼,差異有統計學意義(P<0.05)。手術后,A組患眼發生脈絡膜脫離8只眼,占A組患眼的9.1%;B組患眼發生脈絡膜脫離2只眼,占B組患眼的2.2%。A組手術后發生脈絡膜脫離患眼明顯多于B組,差異有統計學意義(P<0.05)。A組患眼中,發生玻璃體積血、視網膜再脫離為5、9只眼,分別占A組患眼的5.7%、10.2%;B組患眼中,發生玻璃體積血、視網膜再脫離為2、8只眼,分別占B組患眼的2.2%、8.7%。兩組患眼玻璃體積血、視網膜再脫離發生率比較,差異均無統計學意義(P>0.05)(圖 3)。
 圖3
兩組患患手術后并發癥發生率
圖3
兩組患患手術后并發癥發生率
脈絡膜脫離、玻璃體積血者未給予處理,隨訪期間均自行好轉;視網膜再脫離者均行2次玻璃體切割、眼內激光光凝,解除視網膜牽引,再次注入硅油。兩組患者在隨訪期間均未發生眼內炎。
3 討論
硅油填充是玻璃體切割手術治療復雜增生性玻璃體視網膜病變的重要手段[2]。由于硅油存留眼內會引起并發性白內障、繼發性青光眼、硅油乳化、角膜變性等并發癥,需要適時取出[3-5]。23G經結膜無縫線玻璃體切割硅油取出手術具有手術創傷小,方便快捷,手術后反應輕等優點,已經成為硅油取出的主要手術方式。但手術后低眼壓、硅油殘留、脈絡膜脫離等仍較為常見[6-8]。本研究分別采用傳統23G免縫合切口硅油取出手術和改良式23G縫合切口硅油取出手術,即在穿刺口預置縫線,手術中在雙切口模式下反復行氣液交換,拔出穿刺管的同時縫合穿刺口。結果顯示改良式23G硅油取出手術可有效減少硅油取出手術后硅油殘留、一過性低眼壓及脈絡膜脫離等并發癥的發生,提高了手術的安全性。
本研究納入患者均為首次因視網膜脫離或PDR行玻璃體切割硅油填充手術后需行硅油取出者,排除同一患眼多次手術者,隨機分組,有效避免了因病情復雜程度、病種、性別、年齡等不同而影響對結果的分析。所有手術均由同一有經驗的玻璃體手術醫生完成,避免手術者不同而對結果產生的偏倚。本研究結果顯示,B組雖然增加了預置縫線和氣液交換的步驟,手術時間較A組延長,但兩組間手術時間并未產生有統計學意義的差異。
目前業界公認硅油取出并不提高或降低矯正視力,本研究結果也證實了這一結論,無論是傳統23G硅油取出手術還是改良式23G縫合切口硅油取出手術,其手術前后視力均未發現有統計學意義的提高或降低。
手術后一過性低眼壓定義為手術后1周內眼壓低于6 mmHg,一般手術后4個月內可以恢復[9]。本研究中,手術后1 d A組28.4%的患眼發生一過性低眼壓,而B組患眼僅有5.4%的患眼發生一過性低眼壓,差異有統計學意義。文獻報道,硅油取出手術后低眼壓發生率為5.0%~51.4%[10-13],本研究中B組患眼手術后低眼壓發生率為5.4%,低于多數文獻報道的硅油取出手術后低眼壓發生率。低眼壓發生原因與多次手術、前部視網膜冷凍、硅油損傷睫狀上皮等有關。由于患者經歷多次內眼手術,其鞏膜彈性較差,切口愈合也較差,硅油取出手術后發生低眼壓比例較高。雖然傳統23G硅油取出手術后較少出現因縫線引起的炎癥反應,但切口不縫合,導致手術后眼球內填充液外流的幾率增加,造成眼球內壓過低,進一步導致脈絡膜脫離、玻璃體積血或視網膜脫離復發等并發癥。由此可見,硅油取出手術后眼壓的穩定有利于減少并發癥的發生。此外,上述并發癥除了與低眼壓相關外,還與手術前視網膜復位不良、視網膜增生、新生血管未控制等因素密切相關。本研究納入的患眼手術前進行了詳細的眼底檢查,排除了以上因素,因此本組患者上述并發癥的發生與低眼壓密切相關。
硅油殘留可引起手術后高眼壓甚至繼發性青光眼。硅油取出過程中由于水的沖擊使得油滴變細小,進入前房后堵塞房角,引起手術后眼壓增高。Honavar等[14]發現硅油填充手術后繼發性青光眼中50%以上是前房硅油及硅油乳化導致。有研究證實硅油乳化或者吞噬了硅油小滴的巨噬細胞也可以堵塞小梁網[15],與此同時,硅油小滴可能對小梁細胞產生毒性作用導致小梁組織變性,因此應避免手術后硅油殘留。本研究中B組患眼手術后硅油殘留明顯少于A組患眼,提示改良式硅油取出手術可以有效降低手術后繼發性青光眼的可能,提高手術的安全性。
本研究在傳統23G硅油取出手術基礎上增加了兩切口預置縫線,可以有效關閉鞏膜切口,避免了手術后不縫合以及拔出套管后結膜水腫無法縫合鞏膜所導致的低眼壓情況,有效控制脈絡膜脫離及玻璃體積血等并發癥的發生。傳統手術方式在兩切口模式下,因不便操作而放棄氣液交換,或者行氣液交換而增加鞏膜切口,使手術步驟變得繁瑣。本研究在兩切口模式下調整眼球位置至可看清氣液界面,多次利用笛針進行部分氣液交換,置換出液體表面漂浮的硅油小滴,將虹膜后及周邊玻璃體部的殘余硅油滴沖出眼內,利于充分取出硅油,并可根據病情增加切口以行剝膜、眼內激光光凝等眼內操作;與傳統手術方式相比較,更為簡單有效。但改良手術增加了預置縫線,手術后患者舒適度較差,必要時可于手術后1周拆除縫線,不適癥狀可得到有效緩解。