引用本文: 黃敏慧, 郜忠海, 林列興, 李力, 李青. 頸動脈狹窄患者眼缺血表現及其影響因素分析. 中華眼底病雜志, 2014, 30(5): 473-476. doi: 10.3760/cma.j.issn.1005-1015.2014.05.011 復制
頸動脈狹窄可導致黑矇、視網膜中央或分支動脈阻塞、靜脈淤滯性視網膜病變、新生血管性青光眼、缺血性視神經病變及眼缺血綜合征等急性或慢性眼部缺血性表現[1]。這一類患者往往首診于眼科,其眼部癥狀或體征對頸動脈狹窄具有重要預警作用[2]。對伴有頸動脈狹窄相關眼部缺血表現的患者進行頸動脈系統檢查,及時發現病變、盡早診斷與治療,不僅有利于改善患者血循環,防腦血管意外,還能保護其視功能[3]。為此,我們觀察了一組頸動脈狹窄所致眼部缺血表現患者的臨床特征,初步分析了頸動脈狹窄與眼缺血表現的相關性,現將結果報道如下。
1 對象和方法
前瞻性研究。2011年7月至2013年6月在福建省立醫院神經科經彩色多普勒超聲、CT血管成像(CTA)檢查確診為頸動脈狹窄的132例患者納入本研究。其中,男性91例,女性41例;年齡39~81歲,平均年齡(63.59±8.36)歲。
所有患者均行彩色多普勒超聲及CTA檢查。CTA所用CT掃描為Siememens、Emotion 16排螺旋 CT機。造影劑劑量為1.5 ml/kg,使用非離子型對比劑歐乃派克(含碘300 mg/ml),注射速率3 ml/s,掃描延遲時間,對比劑自動跟蹤技術進行。掃描Tope像以后,肘靜脈注射準備完畢,選取掃描范圍,從顱頂至主動脈弓范圍,平掃結束后,選擇主動脈弓平面作為跟蹤對比劑濃度區域,其域值設100 Hu。對比劑注射和CT增強掃描同時進行,當對比劑濃度達到100 Hu 時CT 掃描自動開始,直至掃描區域結束。頭頸部增強掃描條件:28 mAs,120 kV,層厚1.0 mm,Acq 16×1.2。平掃掃描和增強掃描結束后,在工作站對原始圖像進行后處理,即容積顯示法、最大密度投影、多平面重建進行圖像重建,采用仿真血管內窺鏡進行血管內病灶成像。觀察患者頸動脈狹窄程度與狹窄部位分布情況。以彩色多普勒超聲、CTA檢查提示頸動脈狹窄程度≥30%,排除非粥樣硬化性狹窄、先天性肌纖維發育不良、頸動脈走行異常、頸動脈周圍病、伴有顱內動脈明顯狹窄及伴有全身進展性周圍血管病后確診為頸動脈狹窄[4]。頸動脈狹窄程度分為4級[5]:≤50%為輕度狹窄,>50%但≤75%為中度狹窄,>75%但≤99%為重度狹窄,100%為閉塞。
所有患者均詳細詢問病史,并行視力、眼壓、裂隙燈顯微鏡、散瞳后直接檢眼鏡及雙目間接檢眼鏡檢查。120例患者同時進行熒光素眼底血管造影(FFA)檢查,36例患者同時行視覺電生理檢查。參照文獻[1]的診斷標準確立視網膜中央或分支動脈阻塞、靜脈淤滯性視網膜病變、新生血管性青光眼、缺血性視神經病變及眼缺血綜合征等眼部缺血性疾病的診斷。所有確診者排除糖尿病視網膜病變、高血壓相關眼底改變等全身疾病導致的視網膜缺血性改變。參照文獻[6, 7]的標準確立眼缺血表現的癥狀與體征。癥狀:一過性黑矇、閃光、眼及眼眶周圍疼痛、復視、視力減退等;體征:眼內壓增高、虹膜紅變、視野改變、眼底斑片狀出血以及視網膜動脈阻塞、視神經萎縮等。
采用SPSS 19.0軟件行統計學分析處理。對頸動脈狹窄程度及部位分布與眼缺血表現行Logistic回歸分析。P<0.05為差異有統計學意義。
2 結果
132例患者中,頸動脈輕度狹窄16例,占12.1%;中度狹窄46例,占34.8%;重度狹窄50例,占37.9%;閉塞20例,占15.2%。頸動脈狹窄分布在頸外動脈21例,占15.9%;頸內動脈46例,占34.8%;頸內外動脈分叉處55例,占41.7%;頸總動脈10例,占7.6%。
132例患者中,伴有眼缺血性疾病和癥狀者54例,占40.9%。其中,表現為缺血性視神經病變者比例最高,視網膜中央或分支動脈阻塞者比例最低(表 1)。眼缺血的癥狀、體征中,一過性黑矇所占比例最高,眼內壓增高者比例最低(表 2)。
頸動脈中度、重度狹窄的患者眼缺血表現發生率較高(表 3)。頸動脈狹窄部位位于頸內外動脈分叉處、頸內動脈顱外段患者眼缺血表現發生率較高(表 4)。
Logistic回歸分析結果顯示,頸動脈狹窄程度與眼缺血表現有明顯相關性(r=0.287,P=0.018)(圖 1~3); 頸動脈狹窄部位與眼缺血表現無相關性(P>0.05)。
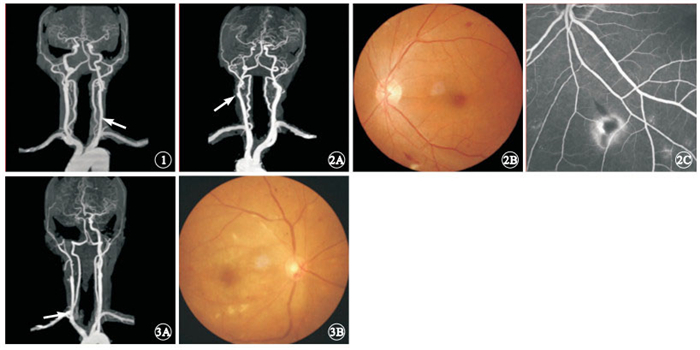 圖1
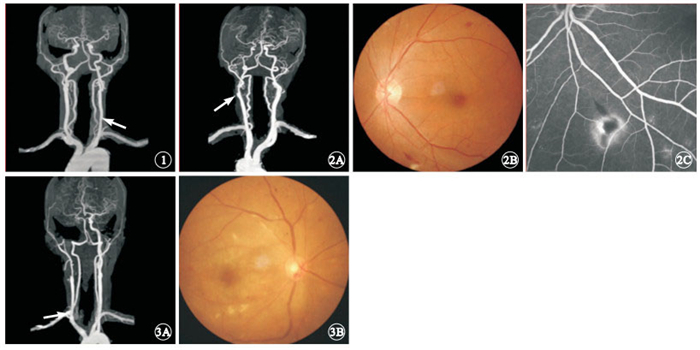
頸動脈輕度狹窄患者頭頸部CTA像。左側頸內動脈官腔輕 度狹窄(白箭),患者有一過性黑矇 ? ?圖 2 頸動脈中度狹窄患者頭頸部CTA、彩色眼底、FFA像。2A. 后前位CTA像,左側頸內動脈官腔中度狹窄(白箭);2B. 左眼彩色眼底像,視網膜少量出血;2C. FFA像,可見遮蔽熒光及熒光滲漏 ? ?圖 3 頸動脈閉塞患者頭頸部CTA、彩色眼底像。3A. CTA像,右側頸內動脈起始部官腔閉塞(白箭);3B.右眼彩色眼底像,視盤顏色淡,后極部可見棉絨斑
圖1
頸動脈輕度狹窄患者頭頸部CTA像。左側頸內動脈官腔輕 度狹窄(白箭),患者有一過性黑矇 ? ?圖 2 頸動脈中度狹窄患者頭頸部CTA、彩色眼底、FFA像。2A. 后前位CTA像,左側頸內動脈官腔中度狹窄(白箭);2B. 左眼彩色眼底像,視網膜少量出血;2C. FFA像,可見遮蔽熒光及熒光滲漏 ? ?圖 3 頸動脈閉塞患者頭頸部CTA、彩色眼底像。3A. CTA像,右側頸內動脈起始部官腔閉塞(白箭);3B.右眼彩色眼底像,視盤顏色淡,后極部可見棉絨斑
3 討論
一直以來數字減影血管造影(DSA)被視為頸動脈狹窄的診斷金標準[8]。但DSA是一種有創性檢查,因具有一定危險性且費用較高,限制了該技術在診斷頸動脈狹窄中的應用。采用彩色多普勒超聲檢查對頸動脈狹窄進行診斷已在臨床普及,但其在準確度、敏感度方面仍有待提高,且對操作者專業技術能力要求較高。CTA 屬于無創性影像學檢查,具有安全經濟、圖像分辨率高、簡便等優勢,目前正越來越廣泛地應用于血管及血管相關性病變的診斷[9]。研究表明,在診斷頸動脈狹窄方面,CTA、DSA均具有較高的敏感性及特異性[10, 11]。因此,本研究采用CTA取代DSA作為頸動脈狹窄的影像學確診手段,安全快速,結論可靠。
眼動脈作為頸內動脈的第一主要分支,是眼部供血的主要來源。頸動脈狹窄可導致眼部血液動力學改變,而當眼動脈血流緩慢甚至逆流時便可導致眼缺血性疾病。Klijn等[12] 對110例頸動脈狹窄患者進行觀察分析,發現29.0%的有眼部癥狀患者合并有靜脈淤滯性視網膜病變,其中4例最終發展為眼缺血綜合征。Lawrence和Oderich[13]研究發現,70.3%的有眼部癥狀頸動脈狹窄患者頸動脈狹窄程度在50%以上。本研究結果顯示,40.9%的患者發生了不同程度的眼缺血表現。提示當患者出現了眼部癥狀時,其頸動脈狹窄可能已經發展到一定的程度。我們還發現,眼部缺血性疾病所占比例由多到少依次為缺血性視神經病變、靜脈淤滯性視網膜病變、眼缺血綜合征、新生血管性青光眼、視網膜中央或分支動脈阻塞。眼前后節均有受累,但以眼后節為主。這很可能是因為眼前節由頸內及頸外動脈雙動脈供血,且眼前節側支循環比較豐富,具有代償能力[14]。
本研究結果顯示,頸動脈狹窄程度與眼缺血表現具有明顯相關性。即頸動脈狹窄越明顯,眼缺血表現越嚴重。眼部血供來自頸部血管,當頸動脈發生狹窄,勢必影響眼部的血流動力學,從而發生相應癥狀與體 征。值得注意的是,本組37.9%的患者頸動脈重度狹窄,15.2%的患者頸動脈閉塞,但卻并不是所有頸動脈狹窄程度較重的患者均患有眼部缺血性疾病。可見臨床癥狀與供血動脈阻塞并非絕對平行關系,這可能與頭頸部血管有很強代償能力相關[15]。代償機制啟動后,側支循環開放,有側支血流供應,故眼缺血表現不明顯。血管狹窄程度越嚴重,代償能力就越弱;當代償不足時,眼部出現相應癥狀。但有關代償發生的具體時間和機制還有待進一步研究。
眼動脈雖起自頸內動脈,但眼前節是由頸內動脈和頸外動脈供血,因此我們在頸動脈狹窄部位分布時將頸外動脈作為一個類別。結果發現,頸外動脈狹窄患者亦出現眼缺血表現,且頸動脈狹窄部位與眼部是否缺血無明顯相關。我們初步考慮微栓子學說在眼缺血性疾病病因中很可能占相當比例,即頸動脈狹窄處動脈粥樣斑塊脫落形成微栓子阻塞眼部細小動脈,造成相應部位缺血表現[16]。
本研究是針對頸動脈狹窄與眼缺血表現的初步研究,有關頸動脈狹窄累及眼部血供時血流動力學改變的具體時間及其整個病程的變化情況還有待進一步研究加以探討。
頸動脈狹窄可導致黑矇、視網膜中央或分支動脈阻塞、靜脈淤滯性視網膜病變、新生血管性青光眼、缺血性視神經病變及眼缺血綜合征等急性或慢性眼部缺血性表現[1]。這一類患者往往首診于眼科,其眼部癥狀或體征對頸動脈狹窄具有重要預警作用[2]。對伴有頸動脈狹窄相關眼部缺血表現的患者進行頸動脈系統檢查,及時發現病變、盡早診斷與治療,不僅有利于改善患者血循環,防腦血管意外,還能保護其視功能[3]。為此,我們觀察了一組頸動脈狹窄所致眼部缺血表現患者的臨床特征,初步分析了頸動脈狹窄與眼缺血表現的相關性,現將結果報道如下。
1 對象和方法
前瞻性研究。2011年7月至2013年6月在福建省立醫院神經科經彩色多普勒超聲、CT血管成像(CTA)檢查確診為頸動脈狹窄的132例患者納入本研究。其中,男性91例,女性41例;年齡39~81歲,平均年齡(63.59±8.36)歲。
所有患者均行彩色多普勒超聲及CTA檢查。CTA所用CT掃描為Siememens、Emotion 16排螺旋 CT機。造影劑劑量為1.5 ml/kg,使用非離子型對比劑歐乃派克(含碘300 mg/ml),注射速率3 ml/s,掃描延遲時間,對比劑自動跟蹤技術進行。掃描Tope像以后,肘靜脈注射準備完畢,選取掃描范圍,從顱頂至主動脈弓范圍,平掃結束后,選擇主動脈弓平面作為跟蹤對比劑濃度區域,其域值設100 Hu。對比劑注射和CT增強掃描同時進行,當對比劑濃度達到100 Hu 時CT 掃描自動開始,直至掃描區域結束。頭頸部增強掃描條件:28 mAs,120 kV,層厚1.0 mm,Acq 16×1.2。平掃掃描和增強掃描結束后,在工作站對原始圖像進行后處理,即容積顯示法、最大密度投影、多平面重建進行圖像重建,采用仿真血管內窺鏡進行血管內病灶成像。觀察患者頸動脈狹窄程度與狹窄部位分布情況。以彩色多普勒超聲、CTA檢查提示頸動脈狹窄程度≥30%,排除非粥樣硬化性狹窄、先天性肌纖維發育不良、頸動脈走行異常、頸動脈周圍病、伴有顱內動脈明顯狹窄及伴有全身進展性周圍血管病后確診為頸動脈狹窄[4]。頸動脈狹窄程度分為4級[5]:≤50%為輕度狹窄,>50%但≤75%為中度狹窄,>75%但≤99%為重度狹窄,100%為閉塞。
所有患者均詳細詢問病史,并行視力、眼壓、裂隙燈顯微鏡、散瞳后直接檢眼鏡及雙目間接檢眼鏡檢查。120例患者同時進行熒光素眼底血管造影(FFA)檢查,36例患者同時行視覺電生理檢查。參照文獻[1]的診斷標準確立視網膜中央或分支動脈阻塞、靜脈淤滯性視網膜病變、新生血管性青光眼、缺血性視神經病變及眼缺血綜合征等眼部缺血性疾病的診斷。所有確診者排除糖尿病視網膜病變、高血壓相關眼底改變等全身疾病導致的視網膜缺血性改變。參照文獻[6, 7]的標準確立眼缺血表現的癥狀與體征。癥狀:一過性黑矇、閃光、眼及眼眶周圍疼痛、復視、視力減退等;體征:眼內壓增高、虹膜紅變、視野改變、眼底斑片狀出血以及視網膜動脈阻塞、視神經萎縮等。
采用SPSS 19.0軟件行統計學分析處理。對頸動脈狹窄程度及部位分布與眼缺血表現行Logistic回歸分析。P<0.05為差異有統計學意義。
2 結果
132例患者中,頸動脈輕度狹窄16例,占12.1%;中度狹窄46例,占34.8%;重度狹窄50例,占37.9%;閉塞20例,占15.2%。頸動脈狹窄分布在頸外動脈21例,占15.9%;頸內動脈46例,占34.8%;頸內外動脈分叉處55例,占41.7%;頸總動脈10例,占7.6%。
132例患者中,伴有眼缺血性疾病和癥狀者54例,占40.9%。其中,表現為缺血性視神經病變者比例最高,視網膜中央或分支動脈阻塞者比例最低(表 1)。眼缺血的癥狀、體征中,一過性黑矇所占比例最高,眼內壓增高者比例最低(表 2)。
頸動脈中度、重度狹窄的患者眼缺血表現發生率較高(表 3)。頸動脈狹窄部位位于頸內外動脈分叉處、頸內動脈顱外段患者眼缺血表現發生率較高(表 4)。
Logistic回歸分析結果顯示,頸動脈狹窄程度與眼缺血表現有明顯相關性(r=0.287,P=0.018)(圖 1~3); 頸動脈狹窄部位與眼缺血表現無相關性(P>0.05)。
 圖1
頸動脈輕度狹窄患者頭頸部CTA像。左側頸內動脈官腔輕 度狹窄(白箭),患者有一過性黑矇 ? ?圖 2 頸動脈中度狹窄患者頭頸部CTA、彩色眼底、FFA像。2A. 后前位CTA像,左側頸內動脈官腔中度狹窄(白箭);2B. 左眼彩色眼底像,視網膜少量出血;2C. FFA像,可見遮蔽熒光及熒光滲漏 ? ?圖 3 頸動脈閉塞患者頭頸部CTA、彩色眼底像。3A. CTA像,右側頸內動脈起始部官腔閉塞(白箭);3B.右眼彩色眼底像,視盤顏色淡,后極部可見棉絨斑
圖1
頸動脈輕度狹窄患者頭頸部CTA像。左側頸內動脈官腔輕 度狹窄(白箭),患者有一過性黑矇 ? ?圖 2 頸動脈中度狹窄患者頭頸部CTA、彩色眼底、FFA像。2A. 后前位CTA像,左側頸內動脈官腔中度狹窄(白箭);2B. 左眼彩色眼底像,視網膜少量出血;2C. FFA像,可見遮蔽熒光及熒光滲漏 ? ?圖 3 頸動脈閉塞患者頭頸部CTA、彩色眼底像。3A. CTA像,右側頸內動脈起始部官腔閉塞(白箭);3B.右眼彩色眼底像,視盤顏色淡,后極部可見棉絨斑
3 討論
一直以來數字減影血管造影(DSA)被視為頸動脈狹窄的診斷金標準[8]。但DSA是一種有創性檢查,因具有一定危險性且費用較高,限制了該技術在診斷頸動脈狹窄中的應用。采用彩色多普勒超聲檢查對頸動脈狹窄進行診斷已在臨床普及,但其在準確度、敏感度方面仍有待提高,且對操作者專業技術能力要求較高。CTA 屬于無創性影像學檢查,具有安全經濟、圖像分辨率高、簡便等優勢,目前正越來越廣泛地應用于血管及血管相關性病變的診斷[9]。研究表明,在診斷頸動脈狹窄方面,CTA、DSA均具有較高的敏感性及特異性[10, 11]。因此,本研究采用CTA取代DSA作為頸動脈狹窄的影像學確診手段,安全快速,結論可靠。
眼動脈作為頸內動脈的第一主要分支,是眼部供血的主要來源。頸動脈狹窄可導致眼部血液動力學改變,而當眼動脈血流緩慢甚至逆流時便可導致眼缺血性疾病。Klijn等[12] 對110例頸動脈狹窄患者進行觀察分析,發現29.0%的有眼部癥狀患者合并有靜脈淤滯性視網膜病變,其中4例最終發展為眼缺血綜合征。Lawrence和Oderich[13]研究發現,70.3%的有眼部癥狀頸動脈狹窄患者頸動脈狹窄程度在50%以上。本研究結果顯示,40.9%的患者發生了不同程度的眼缺血表現。提示當患者出現了眼部癥狀時,其頸動脈狹窄可能已經發展到一定的程度。我們還發現,眼部缺血性疾病所占比例由多到少依次為缺血性視神經病變、靜脈淤滯性視網膜病變、眼缺血綜合征、新生血管性青光眼、視網膜中央或分支動脈阻塞。眼前后節均有受累,但以眼后節為主。這很可能是因為眼前節由頸內及頸外動脈雙動脈供血,且眼前節側支循環比較豐富,具有代償能力[14]。
本研究結果顯示,頸動脈狹窄程度與眼缺血表現具有明顯相關性。即頸動脈狹窄越明顯,眼缺血表現越嚴重。眼部血供來自頸部血管,當頸動脈發生狹窄,勢必影響眼部的血流動力學,從而發生相應癥狀與體 征。值得注意的是,本組37.9%的患者頸動脈重度狹窄,15.2%的患者頸動脈閉塞,但卻并不是所有頸動脈狹窄程度較重的患者均患有眼部缺血性疾病。可見臨床癥狀與供血動脈阻塞并非絕對平行關系,這可能與頭頸部血管有很強代償能力相關[15]。代償機制啟動后,側支循環開放,有側支血流供應,故眼缺血表現不明顯。血管狹窄程度越嚴重,代償能力就越弱;當代償不足時,眼部出現相應癥狀。但有關代償發生的具體時間和機制還有待進一步研究。
眼動脈雖起自頸內動脈,但眼前節是由頸內動脈和頸外動脈供血,因此我們在頸動脈狹窄部位分布時將頸外動脈作為一個類別。結果發現,頸外動脈狹窄患者亦出現眼缺血表現,且頸動脈狹窄部位與眼部是否缺血無明顯相關。我們初步考慮微栓子學說在眼缺血性疾病病因中很可能占相當比例,即頸動脈狹窄處動脈粥樣斑塊脫落形成微栓子阻塞眼部細小動脈,造成相應部位缺血表現[16]。
本研究是針對頸動脈狹窄與眼缺血表現的初步研究,有關頸動脈狹窄累及眼部血供時血流動力學改變的具體時間及其整個病程的變化情況還有待進一步研究加以探討。