引用本文: 田超偉, 王雨生, 竇國睿, 蘇曉娜. 分段鞏膜外墊壓手術治療多發裂孔性視網膜脫離的臨床觀察. 中華眼底病雜志, 2014, 30(4): 357-360. doi: 10.3760/cma.j.issn.1005-1015.2014.04.006 復制
目前治療多發裂孔性視網膜脫離的主要方法有玻璃體內注氣、鞏膜外墊壓或環扎手術以及玻璃體視網膜手術[1-3]。但當多個裂孔分布于不同象限或同一象限的不同緯度且跨度較大時,行鞏膜外墊壓或環扎手術存在技術上的困難,而玻璃體視網膜手術又對患眼的創傷相對較大[4]。對于此類多發裂孔性視網膜脫離患眼,較難確定手術方式。為尋找治療該病的合適治療方案,我們對一組多發裂孔性視網膜脫離患眼實施了分段鞏膜外墊壓手術治療,現將結果報道如下。
1 對象和方法
回顧性臨床研究。2009年12月至2011年12月在第四軍醫大學西京醫院眼科行分段鞏膜外墊壓手術治療的多發裂孔性視網膜脫離患者17例17只眼納入本研究。患者中,男性9例9只眼,女性8例8只眼;年齡21~59歲,平均年齡46歲。病程3 d~2年,病程中位數為(16±5) d。均為單眼發病。其中,伴C1~C3級增生性玻璃體視網膜病變(PVR)3只眼,均是以視網膜下膜為主的陳舊性視網膜脫離。所有患眼視網膜脫離裂孔數≥2個。排除伴有黃斑裂孔、后極部裂孔及巨大裂孔者,以視網膜前膜為主的PVR者。
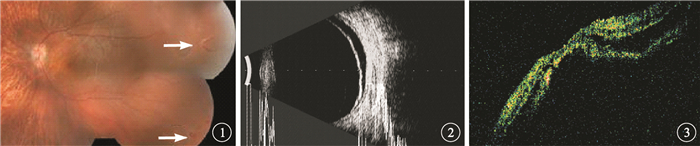
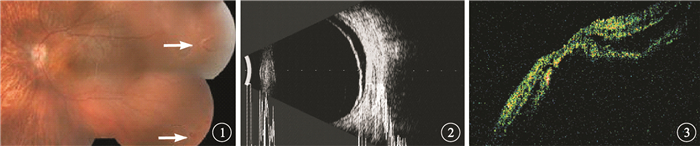
所有患眼常規行矯正視力、眼壓、裂隙燈顯微鏡、眼底彩色照相、A型和(或)B型超聲、視覺電生理、光相干斷層掃描(OCT)檢查,視力≥0.3者同時行視野檢查。患眼矯正視力為數指~0.8。其中,數指~<0.1者9只眼,占52.9%;0.1~0.2者5只眼,占29.4%;0.3~0.8者3只眼,占17.7%。眼壓5~24 mmHg(1 mmHg=0.133 kPa)。眼底檢查發現,患眼裂孔數≥2個,位于不同象限或同一象限的不同緯度,且跨度較大(圖 1)。裂孔分布于不同象限8只眼,分布于同一象限不同緯度9只眼。存在2個裂孔3只眼,占17.7%;3個裂孔5只眼,占29.4%;>3個裂孔9只眼,占52.9%。馬蹄孔4只眼,占23.5%;撕裂孔1只眼,占5.9%;變性孔3只眼,占17.6%;合并馬蹄孔與變性孔7只眼,占41.2%;合并馬蹄孔與撕裂孔1只眼,占5.9%;合并撕裂孔與變性孔1只眼,占5.9%。存在變性孔11只眼,其變性孔均位于赤道或赤道前,其中6只眼的多發變性孔以橫行分布為主。A型和(或)B型超聲檢查結果顯示,所有患眼視網膜脫離(圖 2)。視覺電生理檢查結果顯示,所有患眼視網膜功能下降。OCT檢查結果顯示,黃斑區視網膜脫離13只眼(圖 3),黃斑區未脫離4只眼。視力≥0.3的3只眼視野檢查結果顯示,視網膜脫離相對應區域視敏度明顯降低或視野缺損。
所有患眼均行分段鞏膜外墊壓手術治療。手術中準確定位并標記裂孔,泡狀脫離且裂孔位于泡狀脫離區域內或陳舊性視網膜脫離者放出部分視網膜下液。放液后再次確認裂孔位置,裂孔周圍冷凍。裂孔較大或卷邊者手術中不進行冷凍。分別采用硅膠海綿或硅膠輪胎分段墊壓,相互組合,使裂孔位于墊壓嵴上。患眼中,采用硅膠海綿與海綿組合5只眼,硅膠海綿與輪胎組合4只眼,硅膠輪胎與輪胎組合2只眼,組合成分≥3種者6只眼。存在多發變性孔的6只眼采用與角膜緣平行的輪胎橫形外墊壓與其他墊壓相組合的方式。17只眼中,采用與角膜緣垂直的海綿縱形外墊壓與其他墊壓方式相結合者15只眼。手術中放液后眼壓為T-2的3只眼及上方裂孔墊壓嵴和裂孔之間距離過遠不能隱約看到墊壓嵴的1只眼手術中注入消毒空氣0.5~1.0 ml。手術完畢時患者光感明確。手術后觀察患眼眼壓變化,對眼壓超過30 mmHg者對癥處理。手術中未進行冷凍的裂孔較大或卷邊者,手術后1周補充視網膜激光光凝。
手術后隨訪時間6個月~1年,平均隨訪時間9.3個月。采用與手術前相同的檢查設備和方法行相關檢查,觀察患眼視網膜復位、眼壓、矯正視力、視野以及并發癥發生情況。視網膜復位:眼底照相及B型超聲檢查顯示視網膜神經上皮層和色素上皮層貼伏,包括OCT檢查顯示黃斑區殘留少量視網膜下液者;視網膜復位不良:眼底照相及B型超聲檢查顯示視網膜神經上皮層和色素上皮層分離者。視野改善:視力低于0.3者主訴眼前黑影消失或變淡,視力超過0.3者視野檢查結果顯示視網膜脫離相對應區域視敏度較手術前明顯提高。
2 結果
17只眼中,視網膜復位(圖 4,5)15只眼,占88.2%;視網膜復位不良2只眼,占11.8%。視網膜復位的15只眼中,手術3個月后視網膜脫離復發1只眼,行玻璃體切割手術聯合硅油填充后視網膜部分復位。視網膜復位不良的2只眼中,行玻璃體切割手術聯合硅油填充后視網膜復位1只眼,行長效氣體注入后視網膜復位1只眼。17只眼中,一次手術視網膜復位14只眼,占82.4%。末次隨訪時,16只眼視網膜復位,占94.1%。2例硅油填充眼均未取硅油,未見硅油相關并發癥發生。
手術后1周內患眼眼壓為7~35 mmHg;手術1周后患眼眼壓為9~25 mmHg。17只眼中,矯正視力提高>2行9只眼,占52.9%;提高1~2行5只眼,占29.4%;無明顯變化3只眼,占17.7%。矯正視力無明顯變化的3只眼中,硅油填充視網膜復位不良1只眼,高度近視合并黃斑病變且既往視力較差1只眼,高度近視冷凍治療后視網膜色素加重1只眼。17只眼均無復視發生,屈光度及散光度數增加均未超過3.00 D。
OCT檢查結果顯示,手術后1周內黃斑視網膜神經上皮層下積液完全吸收(圖 6)14只眼;殘留少量視網膜下液1只眼,長期觀察未有明顯進展,為陳舊性視網膜脫離者;存在較多視網膜下液2只眼,為視網膜脫離復位不良者。
手術后所有患眼視野均有不同程度改善。手術前視力<0.3者,手術后主訴眼前黑影消失或變淡;手術前視力≥0.3者,手術后視野檢查結果顯示,視網膜脫離相對應區域視敏度較手術前明顯提高,其中手術1個月后視野完全恢復正常2只眼。
所有患眼手術中無嚴重并發癥發生。手術后3個月發生PVR 1只眼,即為視網膜脫離復發而行玻璃體切割手術治療者。
3 討論
在孔源性視網膜脫離患眼中,較分散的多發裂孔尤其赤道前后分布且子午線間距較大或裂孔同時位于上下不同象限時,常因裂孔、玻璃體或其他局部因素的影響,較難確定手術方式[5]。目前大多數手術醫師仍習慣于選擇傳統鞏膜扣帶手術,雖可得到一定的臨床效果,但往往存在諸多影響視網膜解剖或功能預后的問題,甚至導致更棘手的不良后果[5, 6]。由于操作困難、裂孔難以相互兼顧、加壓不確定性、外加壓不足以封閉所有裂孔或孔緣偏離手術嵴、玻璃體牽拉等因素,目前多數醫師已傾向于行玻璃體切割手術[5-8]。但玻璃體切割手術的固有并發癥較多,遠期仍有一定的不確定性,是選擇傳統的外路手術還是玻璃體切割手術仍存在一定爭議[4, 9-11]。如何采取手術微量化的原則,盡可能以最小的損傷達到更穩妥的一次性視網膜永久性復位,從而最大限度的恢復患眼視功能是值得重視的問題。本研究結果顯示,采用分段鞏膜外墊壓手術治療多發裂孔性視網膜脫離,一次手術視網膜復位率可達82.4%,手術后視力也明顯提高。但這需要精心設計手術方案,準確定位,相互兼顧,合理組合墊壓材料。
多發裂孔的存在往往和視網膜變性程度及玻璃體牽拉有關。多發性變性孔多位于赤道附近,且橫行分布的幾率較大,而牽拉孔或牽拉孔合并變性孔時,分布常常較為分散[12]。與之相符,本組患眼中11只眼存在變性孔,且均位于赤道或赤道前,其中6只眼的多發變性孔以橫行分布為主。對于這類橫行分布的多發裂孔,若位于同一緯度,采用硅膠輪胎橫行墊壓或聯合環扎可取得一定的視網膜復位率。而當裂孔為多發牽拉孔或合并有變性孔且分布在不同象限或同一象限的不同緯度時,采取外路手術需考慮到裂孔大小、類型、分布、相互之間的距離和關系等諸多因素。依據本組患眼的手術經驗,采取單純橫行墊壓或聯合環扎手術存在較大的不確定性,分段墊壓更為合適。
墊壓材料的選擇和組合直接關系到手術的成功與否。牽拉孔、撕裂孔多采取硅膠海綿縱行墊壓,利用海綿膨脹的優勢,可以做到裂孔的有效封閉,同時避免環形墊壓帶來裂孔的魚嘴樣現象[13, 14]。橫行分布的多發裂孔,當裂孔彼此太近而以至于不能用單獨的放射狀海綿墊壓時,可選擇硅膠輪胎橫行墊壓,互相兼顧;但橫行墊壓不宜過長,嵴不宜過高,否則墊壓嵴上容易產生縱向皺褶,影響視網膜復位。牽拉孔、撕裂孔位于同一象限不同緯度時宜采取硅膠海綿的縱行墊壓,若相距較近,可同時墊壓,使之均位于墊壓嵴上;若相距太遠或位于不同象限,需分段墊壓。為便于操作,必要時可離斷直肌[15]。
手術中應精心設計和合理組合硅膠海綿和硅膠輪胎。當放射狀和環形墊壓彼此相連時,其連接處不能提供有用的頂壓,因此該區域不能位于將要頂壓的裂孔上;如果放射狀和環形墊壓連接處有裂孔,應選擇另一種墊壓結構[16]。分段墊壓時由于墊壓物較多,墊壓不宜過大,盡可能采取微量化的原則,避免大包圍式的墊壓,墊壓物的安置應該準確,墊壓物過于靠后、過高,容易出現視網膜皺褶。多個墊壓物容易引起手術后復視、大的屈光度改變,特別是散光度數的增加。本組患眼手術后均未發生復視,且其屈光度及散光度數增加均未超過3.00 D。這可能與我們墊壓時特別注意墊壓物之間的相互組合及位置分配,避免了相互之間的干擾有關。
本組患眼中,1只眼于手術3個月后視網膜脫離復發。考慮和手術中冷凍及手術后發生PVR有關。當裂孔太多而多數為較大的牽拉孔或撕裂孔時不建議手術中冷凍。一方面冷凍可加重手術后PVR的發生;另一方面冷凍時反復的頂壓可造成玻璃體的移行或嵌頓,不利于視網膜復位。
盡管本研究結果表明,采用分段鞏膜外墊壓手術治療多發裂孔性視網膜脫離可獲得較好的臨床效果;但由于本研究樣本量較小,且缺乏有效對照,有關分段鞏膜外墊壓手術治療多發裂孔性視網膜脫離的遠期效果和安全性尚需進一步追蹤觀察。
目前治療多發裂孔性視網膜脫離的主要方法有玻璃體內注氣、鞏膜外墊壓或環扎手術以及玻璃體視網膜手術[1-3]。但當多個裂孔分布于不同象限或同一象限的不同緯度且跨度較大時,行鞏膜外墊壓或環扎手術存在技術上的困難,而玻璃體視網膜手術又對患眼的創傷相對較大[4]。對于此類多發裂孔性視網膜脫離患眼,較難確定手術方式。為尋找治療該病的合適治療方案,我們對一組多發裂孔性視網膜脫離患眼實施了分段鞏膜外墊壓手術治療,現將結果報道如下。
1 對象和方法
回顧性臨床研究。2009年12月至2011年12月在第四軍醫大學西京醫院眼科行分段鞏膜外墊壓手術治療的多發裂孔性視網膜脫離患者17例17只眼納入本研究。患者中,男性9例9只眼,女性8例8只眼;年齡21~59歲,平均年齡46歲。病程3 d~2年,病程中位數為(16±5) d。均為單眼發病。其中,伴C1~C3級增生性玻璃體視網膜病變(PVR)3只眼,均是以視網膜下膜為主的陳舊性視網膜脫離。所有患眼視網膜脫離裂孔數≥2個。排除伴有黃斑裂孔、后極部裂孔及巨大裂孔者,以視網膜前膜為主的PVR者。
所有患眼常規行矯正視力、眼壓、裂隙燈顯微鏡、眼底彩色照相、A型和(或)B型超聲、視覺電生理、光相干斷層掃描(OCT)檢查,視力≥0.3者同時行視野檢查。患眼矯正視力為數指~0.8。其中,數指~<0.1者9只眼,占52.9%;0.1~0.2者5只眼,占29.4%;0.3~0.8者3只眼,占17.7%。眼壓5~24 mmHg(1 mmHg=0.133 kPa)。眼底檢查發現,患眼裂孔數≥2個,位于不同象限或同一象限的不同緯度,且跨度較大(圖 1)。裂孔分布于不同象限8只眼,分布于同一象限不同緯度9只眼。存在2個裂孔3只眼,占17.7%;3個裂孔5只眼,占29.4%;>3個裂孔9只眼,占52.9%。馬蹄孔4只眼,占23.5%;撕裂孔1只眼,占5.9%;變性孔3只眼,占17.6%;合并馬蹄孔與變性孔7只眼,占41.2%;合并馬蹄孔與撕裂孔1只眼,占5.9%;合并撕裂孔與變性孔1只眼,占5.9%。存在變性孔11只眼,其變性孔均位于赤道或赤道前,其中6只眼的多發變性孔以橫行分布為主。A型和(或)B型超聲檢查結果顯示,所有患眼視網膜脫離(圖 2)。視覺電生理檢查結果顯示,所有患眼視網膜功能下降。OCT檢查結果顯示,黃斑區視網膜脫離13只眼(圖 3),黃斑區未脫離4只眼。視力≥0.3的3只眼視野檢查結果顯示,視網膜脫離相對應區域視敏度明顯降低或視野缺損。
所有患眼均行分段鞏膜外墊壓手術治療。手術中準確定位并標記裂孔,泡狀脫離且裂孔位于泡狀脫離區域內或陳舊性視網膜脫離者放出部分視網膜下液。放液后再次確認裂孔位置,裂孔周圍冷凍。裂孔較大或卷邊者手術中不進行冷凍。分別采用硅膠海綿或硅膠輪胎分段墊壓,相互組合,使裂孔位于墊壓嵴上。患眼中,采用硅膠海綿與海綿組合5只眼,硅膠海綿與輪胎組合4只眼,硅膠輪胎與輪胎組合2只眼,組合成分≥3種者6只眼。存在多發變性孔的6只眼采用與角膜緣平行的輪胎橫形外墊壓與其他墊壓相組合的方式。17只眼中,采用與角膜緣垂直的海綿縱形外墊壓與其他墊壓方式相結合者15只眼。手術中放液后眼壓為T-2的3只眼及上方裂孔墊壓嵴和裂孔之間距離過遠不能隱約看到墊壓嵴的1只眼手術中注入消毒空氣0.5~1.0 ml。手術完畢時患者光感明確。手術后觀察患眼眼壓變化,對眼壓超過30 mmHg者對癥處理。手術中未進行冷凍的裂孔較大或卷邊者,手術后1周補充視網膜激光光凝。
手術后隨訪時間6個月~1年,平均隨訪時間9.3個月。采用與手術前相同的檢查設備和方法行相關檢查,觀察患眼視網膜復位、眼壓、矯正視力、視野以及并發癥發生情況。視網膜復位:眼底照相及B型超聲檢查顯示視網膜神經上皮層和色素上皮層貼伏,包括OCT檢查顯示黃斑區殘留少量視網膜下液者;視網膜復位不良:眼底照相及B型超聲檢查顯示視網膜神經上皮層和色素上皮層分離者。視野改善:視力低于0.3者主訴眼前黑影消失或變淡,視力超過0.3者視野檢查結果顯示視網膜脫離相對應區域視敏度較手術前明顯提高。
2 結果
17只眼中,視網膜復位(圖 4,5)15只眼,占88.2%;視網膜復位不良2只眼,占11.8%。視網膜復位的15只眼中,手術3個月后視網膜脫離復發1只眼,行玻璃體切割手術聯合硅油填充后視網膜部分復位。視網膜復位不良的2只眼中,行玻璃體切割手術聯合硅油填充后視網膜復位1只眼,行長效氣體注入后視網膜復位1只眼。17只眼中,一次手術視網膜復位14只眼,占82.4%。末次隨訪時,16只眼視網膜復位,占94.1%。2例硅油填充眼均未取硅油,未見硅油相關并發癥發生。
手術后1周內患眼眼壓為7~35 mmHg;手術1周后患眼眼壓為9~25 mmHg。17只眼中,矯正視力提高>2行9只眼,占52.9%;提高1~2行5只眼,占29.4%;無明顯變化3只眼,占17.7%。矯正視力無明顯變化的3只眼中,硅油填充視網膜復位不良1只眼,高度近視合并黃斑病變且既往視力較差1只眼,高度近視冷凍治療后視網膜色素加重1只眼。17只眼均無復視發生,屈光度及散光度數增加均未超過3.00 D。
OCT檢查結果顯示,手術后1周內黃斑視網膜神經上皮層下積液完全吸收(圖 6)14只眼;殘留少量視網膜下液1只眼,長期觀察未有明顯進展,為陳舊性視網膜脫離者;存在較多視網膜下液2只眼,為視網膜脫離復位不良者。
手術后所有患眼視野均有不同程度改善。手術前視力<0.3者,手術后主訴眼前黑影消失或變淡;手術前視力≥0.3者,手術后視野檢查結果顯示,視網膜脫離相對應區域視敏度較手術前明顯提高,其中手術1個月后視野完全恢復正常2只眼。
所有患眼手術中無嚴重并發癥發生。手術后3個月發生PVR 1只眼,即為視網膜脫離復發而行玻璃體切割手術治療者。
3 討論
在孔源性視網膜脫離患眼中,較分散的多發裂孔尤其赤道前后分布且子午線間距較大或裂孔同時位于上下不同象限時,常因裂孔、玻璃體或其他局部因素的影響,較難確定手術方式[5]。目前大多數手術醫師仍習慣于選擇傳統鞏膜扣帶手術,雖可得到一定的臨床效果,但往往存在諸多影響視網膜解剖或功能預后的問題,甚至導致更棘手的不良后果[5, 6]。由于操作困難、裂孔難以相互兼顧、加壓不確定性、外加壓不足以封閉所有裂孔或孔緣偏離手術嵴、玻璃體牽拉等因素,目前多數醫師已傾向于行玻璃體切割手術[5-8]。但玻璃體切割手術的固有并發癥較多,遠期仍有一定的不確定性,是選擇傳統的外路手術還是玻璃體切割手術仍存在一定爭議[4, 9-11]。如何采取手術微量化的原則,盡可能以最小的損傷達到更穩妥的一次性視網膜永久性復位,從而最大限度的恢復患眼視功能是值得重視的問題。本研究結果顯示,采用分段鞏膜外墊壓手術治療多發裂孔性視網膜脫離,一次手術視網膜復位率可達82.4%,手術后視力也明顯提高。但這需要精心設計手術方案,準確定位,相互兼顧,合理組合墊壓材料。
多發裂孔的存在往往和視網膜變性程度及玻璃體牽拉有關。多發性變性孔多位于赤道附近,且橫行分布的幾率較大,而牽拉孔或牽拉孔合并變性孔時,分布常常較為分散[12]。與之相符,本組患眼中11只眼存在變性孔,且均位于赤道或赤道前,其中6只眼的多發變性孔以橫行分布為主。對于這類橫行分布的多發裂孔,若位于同一緯度,采用硅膠輪胎橫行墊壓或聯合環扎可取得一定的視網膜復位率。而當裂孔為多發牽拉孔或合并有變性孔且分布在不同象限或同一象限的不同緯度時,采取外路手術需考慮到裂孔大小、類型、分布、相互之間的距離和關系等諸多因素。依據本組患眼的手術經驗,采取單純橫行墊壓或聯合環扎手術存在較大的不確定性,分段墊壓更為合適。
墊壓材料的選擇和組合直接關系到手術的成功與否。牽拉孔、撕裂孔多采取硅膠海綿縱行墊壓,利用海綿膨脹的優勢,可以做到裂孔的有效封閉,同時避免環形墊壓帶來裂孔的魚嘴樣現象[13, 14]。橫行分布的多發裂孔,當裂孔彼此太近而以至于不能用單獨的放射狀海綿墊壓時,可選擇硅膠輪胎橫行墊壓,互相兼顧;但橫行墊壓不宜過長,嵴不宜過高,否則墊壓嵴上容易產生縱向皺褶,影響視網膜復位。牽拉孔、撕裂孔位于同一象限不同緯度時宜采取硅膠海綿的縱行墊壓,若相距較近,可同時墊壓,使之均位于墊壓嵴上;若相距太遠或位于不同象限,需分段墊壓。為便于操作,必要時可離斷直肌[15]。
手術中應精心設計和合理組合硅膠海綿和硅膠輪胎。當放射狀和環形墊壓彼此相連時,其連接處不能提供有用的頂壓,因此該區域不能位于將要頂壓的裂孔上;如果放射狀和環形墊壓連接處有裂孔,應選擇另一種墊壓結構[16]。分段墊壓時由于墊壓物較多,墊壓不宜過大,盡可能采取微量化的原則,避免大包圍式的墊壓,墊壓物的安置應該準確,墊壓物過于靠后、過高,容易出現視網膜皺褶。多個墊壓物容易引起手術后復視、大的屈光度改變,特別是散光度數的增加。本組患眼手術后均未發生復視,且其屈光度及散光度數增加均未超過3.00 D。這可能與我們墊壓時特別注意墊壓物之間的相互組合及位置分配,避免了相互之間的干擾有關。
本組患眼中,1只眼于手術3個月后視網膜脫離復發。考慮和手術中冷凍及手術后發生PVR有關。當裂孔太多而多數為較大的牽拉孔或撕裂孔時不建議手術中冷凍。一方面冷凍可加重手術后PVR的發生;另一方面冷凍時反復的頂壓可造成玻璃體的移行或嵌頓,不利于視網膜復位。
盡管本研究結果表明,采用分段鞏膜外墊壓手術治療多發裂孔性視網膜脫離可獲得較好的臨床效果;但由于本研究樣本量較小,且缺乏有效對照,有關分段鞏膜外墊壓手術治療多發裂孔性視網膜脫離的遠期效果和安全性尚需進一步追蹤觀察。