引用本文: 王明揚, 王光璐. 11例遲發性視錐細胞營養不良患者的臨床特征觀察. 中華眼底病雜志, 2014, 30(3): 274-277. doi: 10.3760/cma.j.issn.1005-1015.2014.03.012 復制
視錐細胞營養不良(cone dystrophy)主要損害視錐細胞,也可伴有不同程度的視桿細胞損害。多見于青少年患者,50歲以上患者被定義為遲發性視錐細胞營養不良(LOCD)[1]。本病臨床少見,發病隱匿,視力呈緩慢下降趨勢,早期診斷困難或誤診為其他眼底疾病[1]。由于本病多為青少年患者,老年患者更易發生漏診和誤診。目前對LOCD僅有少量病例報道[2, 3]。尚無系統臨床觀察報道。我們對一組LOCD患者的臨床資料進行了回顧性分析。現將結果報道如下。
1 對象和方法
2008年至2012年北京同仁醫院眼科中心門診檢查確診的LOCD患者11例15只眼納入研究。其中,男性7例,女性4例;雙眼4例,單眼7例。年齡50~79歲,平均年齡60.2歲。視力≤0.05者4只眼;0.06~0.2者5只眼;0.3~1.0者6只眼。病程2個月~5年。家族史無特殊。所有患者主訴視力逐漸下降,其中畏光和晝盲者1例。顱腦CT、核磁共振成像(MRI)檢查正常1例。患者均行視力、裂隙燈顯微鏡、間接檢眼鏡、閃光視網膜電圖(F-ERG)、多焦視網膜電圖(mfERG)檢查。行熒光素眼底血管造影(FFA)檢查11只眼、光相干斷層掃描 (OCT)檢查13只眼、色盲檢查6只眼。檢查結果符合LOCD臨床診斷標準[1]。既往有眼病史者除外。
采用美國EDI公司Veris Science 4.9視誘發反應成像系統行mfERG檢查。視錐細胞中心部分為黃斑中心7°范圍內,刺激矩陣圖上約2.5環;視錐細胞周邊部分為中心7°以外的視網膜。中心部分表現異常為在3D地形圖上,中心尖峰降低甚至消失。周邊部分表現 異常為在中心以外的視網膜,由偽彩色綠色轉呈藍色。局部mfERG反應波上,病變處潛伏期延長振幅下降。第1環振幅在≥55 nV/deg2為正常,每下降10 nV/deg2 依次為輕中重度下降。應用德國Roland Consult公司RETI-port ERG記錄系統行F-ERG檢查。波幅下降至正常的75%、50%、25%分別為輕中重度下降。俞自萍色盲表及石原忍色盲檢查表行色盲檢查。石原忍色盲檢查表,除標準圖數字能識別外,其余圖數字均不能識別或識別不全數字者為紅綠色盲。與紅綠色盲相似,但色盲患者識別不全的數字能識別出者為紅綠色弱。 應用美國Optovue公司譜域-OCT儀行OCT檢查,通過中心的線狀掃描,主要檢查黃斑區色素上皮改變并測量中心凹視網膜厚度。黃斑中心凹視網膜厚度正常為黃斑區曲線平滑,無異常組織變化出現,厚度在標準范圍內[4]。視力≤0.05為盲,0.06~0.2為低視力。
2 結果
行色覺檢查的6只眼中,紅綠色盲4只眼;紅綠色弱2只眼。
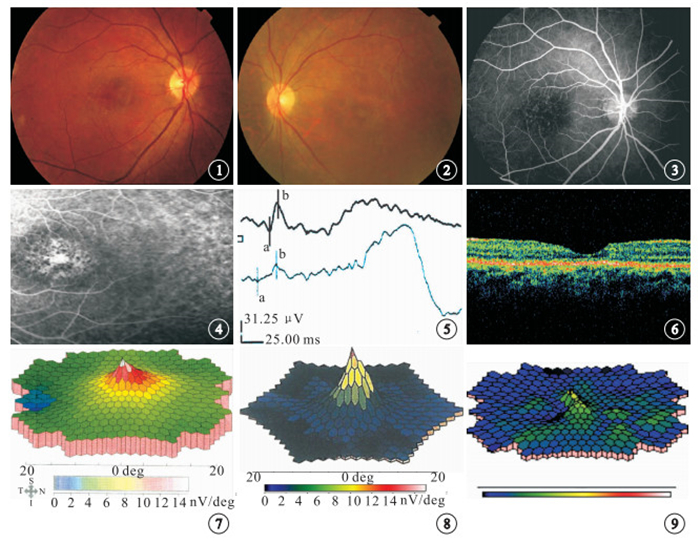
眼底檢查結果顯示,眼底正常11只眼;視盤正常,黃斑色素紊亂4只眼,其中黃斑卵圓形萎縮區2只眼(圖 1,2)。行FFA檢查的11只眼中,黃斑色素紊亂表現為熒光遮蔽及透見熒光點相間(圖 3)4只眼;黃斑卵圓形萎縮區改變2只眼(圖 4);正常5只眼。
F-ERG檢查結果顯示,明視b波振幅下降(圖 5)6只眼,占40.0%。其中,輕度4只眼;中重度各1只眼。明視、暗視b波振幅均下降9只眼,占60.0%。mfERG檢查結果顯示,視錐細胞中心部分異常者5只眼;中心部分及周邊部分均異常者10只眼(圖 7~9)。行OCT檢查的13只眼中,黃斑色素上皮改變3只眼;黃斑中心凹視網膜厚度正常8只眼;黃斑薄變5只眼(圖 6)。黃斑中心凹視網膜厚度正常8只眼,病程2個月~2年;低視力或以下5只眼。黃斑薄變的5只眼,黃斑中心凹視網膜厚度83~111 μm。病程均在1年以上;低視力或以下3只眼。
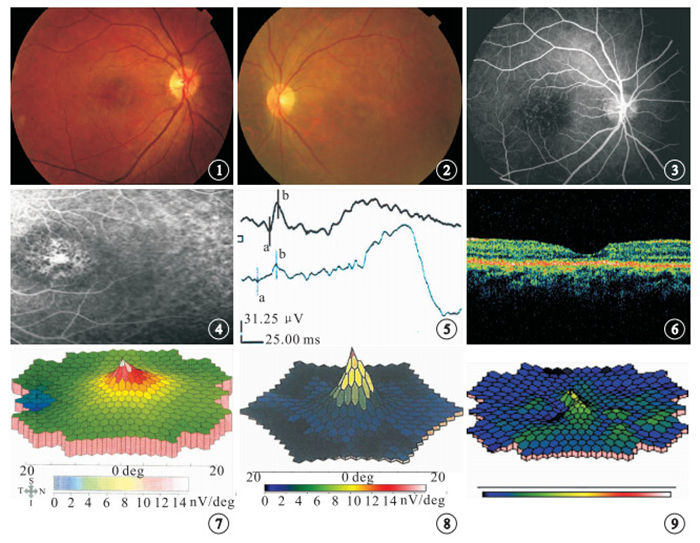 圖1
右眼彩色眼底像。黃斑區輕度色素紊亂 ? ?圖 2 左眼彩色眼底像。黃斑卵圓形萎縮區 ? ?圖 3 右眼FFA像。黃斑區有多數細小點狀強熒光 ? ?圖 4 左眼FFA像。黃斑卵圓萎縮區可見遮蔽及透見色素點相間 ? ?圖 5 ERG圖。明視ERG b波波幅下降 ? ?圖 6 右眼OCT水平方向掃描像。黃斑區視網膜光帶薄變,厚度78 μm;視細胞層及RPE光帶薄變萎縮 ? ?圖 7 mfERG圖。視錐細胞中心受累,尖鋒不可見 ? ?圖 8 mfERG圖。視錐細胞周邊部受累。中心尖鋒好,其周邊部分呈藍色 ? ?圖 9 mfERG圖。視錐細胞中心及周邊部分均受累,中心尖鋒不見,其周邊部分也呈藍色
圖1
右眼彩色眼底像。黃斑區輕度色素紊亂 ? ?圖 2 左眼彩色眼底像。黃斑卵圓形萎縮區 ? ?圖 3 右眼FFA像。黃斑區有多數細小點狀強熒光 ? ?圖 4 左眼FFA像。黃斑卵圓萎縮區可見遮蔽及透見色素點相間 ? ?圖 5 ERG圖。明視ERG b波波幅下降 ? ?圖 6 右眼OCT水平方向掃描像。黃斑區視網膜光帶薄變,厚度78 μm;視細胞層及RPE光帶薄變萎縮 ? ?圖 7 mfERG圖。視錐細胞中心受累,尖鋒不可見 ? ?圖 8 mfERG圖。視錐細胞周邊部受累。中心尖鋒好,其周邊部分呈藍色 ? ?圖 9 mfERG圖。視錐細胞中心及周邊部分均受累,中心尖鋒不見,其周邊部分也呈藍色
3 討論
LOCD由Agarwal[1]提出并描述其特征。其后此疾病名稱也被其他學者所引用[2, 3]。本病具有視錐細胞營養不良的基本特征,與青少年患者相同,但發病時年齡通常大于50歲,中心或旁中心視力緩慢進行性下降,早期眼底改變并不明顯,視力可正常或近正常。患者發病年齡越早,視力下降、畏光和晝盲癥狀越明顯。同期觀察的另一組青少年視錐細胞營養不良患者中,畏光和晝盲者占52.4%。而本組患者僅1例有畏光和晝盲癥狀,明顯低于青少年患者。由于LOCD早期眼底、FFA檢查均正常,以致早期診斷困難。但有兩點可供參考,其一,色覺異常,可出現在眼底、F-ERG和視野改變之前;其二,視盤顳側顏色淡。有時成為此病唯一的早期異常表現[1]。但明確診斷仍需F-ERG檢查,早期錐細胞反應下降而桿細胞反應正常或輕度下降是診斷本病的金標準。本組60.0%的患眼晚期桿細胞受累。
隨著病情發展,黃斑部出現較常見的色素紊亂,卵圓形萎縮區(牛眼)似Stargardt病,另外還可見彌漫性色素改變或色素聚集或地圖樣萎縮、限局性脈絡膜視網膜病灶、黃斑葡萄腫等多種表現[1]。本組40.0%的患眼存在前兩種改變。有文獻報告,患者中除錐細胞 功能下降外,還伴有桿細胞功能超常者即波幅甚至可達1000 mV[5-7]。作者認為是一種新的視網膜營養不良疾病,可能系環狀核苷酸磷酸二酯酶(cyclic nucleotide phosphodiesterace)缺失所致。本組患者中未觀察到此種改變。
本病有2種類型,1型僅為錐細胞受累;2型除錐細胞受累外,晚期桿細胞亦受累,但以錐細胞受累為主[1]。少數2型患者晚期出現血管變細,色素遷移,即發展呈錐桿型色素變性。錐桿型與桿錐型(典型)色素變性差異在于前者早期出現視力受累,色素遷移少,夜盲不甚明顯。本組患者中,1、2型均有,但未見錐桿型色素變性者。臨床上一些患者在視力、色覺、ERG等方面表現不同。部分患者視力好,而F-ERG表現異常;部分患者視力下降,但F-ERG表現正常或接近正常。上述2種類型分類尚不能完全解釋這些臨床現象。Agarwal[1]提出一種設想,將視錐細胞分為中心部分及周邊部分,受累部位不同,臨床表現也不同。如中心部位受累,隱匿性黃班營養不良即為例證,表現為中心視力下降,如少量中心纖維殘留,視力也可較好以及色覺障礙,F-ERG表現可正常。周邊部位受累,視力及色覺則不受影響,F-ERG表現異常。此設想可以解釋臨床的不同表現,而局部ERG和mfERG檢查提供了這方面的佐證。Miyake[8]研發的黃斑局部ERG 以及90年代在臨床上應用的mfERG幫助我們對黃斑功能有了進一步的了解。mfERG可提供刺激矩陣圖,3D振幅地形圖以及局部ERG三個檢查部分。本組患者中,mfERG檢查結果顯示,黃斑視錐細胞中心部分受累5只眼,晚期黃斑中心及周邊部分均受累10只眼。mfERG夠較好確定視錐細胞受累部位是中心和(或)周邊,并有數字反應受累程度[8],是極佳的補充檢查。
OCT檢查能提供黃斑部視網膜組織結構精細的斷層圖像[9, 10],有助于了解組織結構的變化,并可進行測量。本病主要是視網膜層的光感受器以及視網膜色素上皮(RPE)層的退變萎縮導致黃斑薄變,早期黃斑中心視網膜厚度正常。隨疾病的進展,視細胞層和RPE層才出現薄變。本組患者中黃斑區中心凹視網膜厚度正常,組織結構無明顯改變者,視功能可正常或已嚴重受損。說明組織形態改變往往落后于功能的改變。視力受損程度并非與黃斑厚度改變完全一致。
本病的鑒別診斷至關重要。(1)球后視神經炎[11]。LOCD與球后視神經炎均表現為早期視力下降,眼底檢查正常,視野檢查存在中心暗點。但球后視神經炎視覺誘發電位檢查結果異常而ERG檢查結果正常,此為重要的鑒別點。晚期視神經萎縮而不出現黃斑部病變。此外,患者有眼球轉動疼痛史,皮質類固醇治療大多有效。(2)Leber遺傳性視神經病變[11]。該病一般發病年齡較早;眼底檢查早期視盤及其周邊可有異常血管充血但不滲漏,晚期視神經萎縮,顳側蒼白;F-ERG檢查結果多正常;視野檢查可有較大中心暗點。線粒體DNA檢查11778、3460、14484位點可有表達。(3)Stargardt病。常伴有散在黃色斑點及脈絡膜湮沒癥,LOCD則無此表現。Stargardt病和LOCD都有相似的黃斑牛眼樣病變,但前者F-ERG檢查顯示視錐細胞功能損害相對較輕。Couras等[7]認為Stargardt病的黃斑病變只有在嚴重時F-ERG才表現異常。(4)急性隱匿性視網膜外層區域性病變(AZOOR)。AZOOR表現為視力下降而眼底檢查正常或大致正常;視野檢查可見暗點;F-ERG檢查結果異常。但AZOOR暗點范圍與區域性病變區一致,僅在病變區內F-ERG檢查結果才表現異常,晚期隱匿病變區出現色素紊亂[1]。(5)老年性黃斑變性(AMD)。Ladewig等[3]將LOCD和AMD相比較,兩者同為老年患者,視力下降、色覺異常、中心視野缺損為共同點。但F-ERG檢查前者錐細胞嚴重受損,桿細胞中度受損,后極部無玻璃膜疣。因此,如果老年患者視力進行性下降但無玻璃膜疣,LOCD病應加以考慮。
視錐細胞營養不良(cone dystrophy)主要損害視錐細胞,也可伴有不同程度的視桿細胞損害。多見于青少年患者,50歲以上患者被定義為遲發性視錐細胞營養不良(LOCD)[1]。本病臨床少見,發病隱匿,視力呈緩慢下降趨勢,早期診斷困難或誤診為其他眼底疾病[1]。由于本病多為青少年患者,老年患者更易發生漏診和誤診。目前對LOCD僅有少量病例報道[2, 3]。尚無系統臨床觀察報道。我們對一組LOCD患者的臨床資料進行了回顧性分析。現將結果報道如下。
1 對象和方法
2008年至2012年北京同仁醫院眼科中心門診檢查確診的LOCD患者11例15只眼納入研究。其中,男性7例,女性4例;雙眼4例,單眼7例。年齡50~79歲,平均年齡60.2歲。視力≤0.05者4只眼;0.06~0.2者5只眼;0.3~1.0者6只眼。病程2個月~5年。家族史無特殊。所有患者主訴視力逐漸下降,其中畏光和晝盲者1例。顱腦CT、核磁共振成像(MRI)檢查正常1例。患者均行視力、裂隙燈顯微鏡、間接檢眼鏡、閃光視網膜電圖(F-ERG)、多焦視網膜電圖(mfERG)檢查。行熒光素眼底血管造影(FFA)檢查11只眼、光相干斷層掃描 (OCT)檢查13只眼、色盲檢查6只眼。檢查結果符合LOCD臨床診斷標準[1]。既往有眼病史者除外。
采用美國EDI公司Veris Science 4.9視誘發反應成像系統行mfERG檢查。視錐細胞中心部分為黃斑中心7°范圍內,刺激矩陣圖上約2.5環;視錐細胞周邊部分為中心7°以外的視網膜。中心部分表現異常為在3D地形圖上,中心尖峰降低甚至消失。周邊部分表現 異常為在中心以外的視網膜,由偽彩色綠色轉呈藍色。局部mfERG反應波上,病變處潛伏期延長振幅下降。第1環振幅在≥55 nV/deg2為正常,每下降10 nV/deg2 依次為輕中重度下降。應用德國Roland Consult公司RETI-port ERG記錄系統行F-ERG檢查。波幅下降至正常的75%、50%、25%分別為輕中重度下降。俞自萍色盲表及石原忍色盲檢查表行色盲檢查。石原忍色盲檢查表,除標準圖數字能識別外,其余圖數字均不能識別或識別不全數字者為紅綠色盲。與紅綠色盲相似,但色盲患者識別不全的數字能識別出者為紅綠色弱。 應用美國Optovue公司譜域-OCT儀行OCT檢查,通過中心的線狀掃描,主要檢查黃斑區色素上皮改變并測量中心凹視網膜厚度。黃斑中心凹視網膜厚度正常為黃斑區曲線平滑,無異常組織變化出現,厚度在標準范圍內[4]。視力≤0.05為盲,0.06~0.2為低視力。
2 結果
行色覺檢查的6只眼中,紅綠色盲4只眼;紅綠色弱2只眼。
眼底檢查結果顯示,眼底正常11只眼;視盤正常,黃斑色素紊亂4只眼,其中黃斑卵圓形萎縮區2只眼(圖 1,2)。行FFA檢查的11只眼中,黃斑色素紊亂表現為熒光遮蔽及透見熒光點相間(圖 3)4只眼;黃斑卵圓形萎縮區改變2只眼(圖 4);正常5只眼。
F-ERG檢查結果顯示,明視b波振幅下降(圖 5)6只眼,占40.0%。其中,輕度4只眼;中重度各1只眼。明視、暗視b波振幅均下降9只眼,占60.0%。mfERG檢查結果顯示,視錐細胞中心部分異常者5只眼;中心部分及周邊部分均異常者10只眼(圖 7~9)。行OCT檢查的13只眼中,黃斑色素上皮改變3只眼;黃斑中心凹視網膜厚度正常8只眼;黃斑薄變5只眼(圖 6)。黃斑中心凹視網膜厚度正常8只眼,病程2個月~2年;低視力或以下5只眼。黃斑薄變的5只眼,黃斑中心凹視網膜厚度83~111 μm。病程均在1年以上;低視力或以下3只眼。
 圖1
右眼彩色眼底像。黃斑區輕度色素紊亂 ? ?圖 2 左眼彩色眼底像。黃斑卵圓形萎縮區 ? ?圖 3 右眼FFA像。黃斑區有多數細小點狀強熒光 ? ?圖 4 左眼FFA像。黃斑卵圓萎縮區可見遮蔽及透見色素點相間 ? ?圖 5 ERG圖。明視ERG b波波幅下降 ? ?圖 6 右眼OCT水平方向掃描像。黃斑區視網膜光帶薄變,厚度78 μm;視細胞層及RPE光帶薄變萎縮 ? ?圖 7 mfERG圖。視錐細胞中心受累,尖鋒不可見 ? ?圖 8 mfERG圖。視錐細胞周邊部受累。中心尖鋒好,其周邊部分呈藍色 ? ?圖 9 mfERG圖。視錐細胞中心及周邊部分均受累,中心尖鋒不見,其周邊部分也呈藍色
圖1
右眼彩色眼底像。黃斑區輕度色素紊亂 ? ?圖 2 左眼彩色眼底像。黃斑卵圓形萎縮區 ? ?圖 3 右眼FFA像。黃斑區有多數細小點狀強熒光 ? ?圖 4 左眼FFA像。黃斑卵圓萎縮區可見遮蔽及透見色素點相間 ? ?圖 5 ERG圖。明視ERG b波波幅下降 ? ?圖 6 右眼OCT水平方向掃描像。黃斑區視網膜光帶薄變,厚度78 μm;視細胞層及RPE光帶薄變萎縮 ? ?圖 7 mfERG圖。視錐細胞中心受累,尖鋒不可見 ? ?圖 8 mfERG圖。視錐細胞周邊部受累。中心尖鋒好,其周邊部分呈藍色 ? ?圖 9 mfERG圖。視錐細胞中心及周邊部分均受累,中心尖鋒不見,其周邊部分也呈藍色
3 討論
LOCD由Agarwal[1]提出并描述其特征。其后此疾病名稱也被其他學者所引用[2, 3]。本病具有視錐細胞營養不良的基本特征,與青少年患者相同,但發病時年齡通常大于50歲,中心或旁中心視力緩慢進行性下降,早期眼底改變并不明顯,視力可正常或近正常。患者發病年齡越早,視力下降、畏光和晝盲癥狀越明顯。同期觀察的另一組青少年視錐細胞營養不良患者中,畏光和晝盲者占52.4%。而本組患者僅1例有畏光和晝盲癥狀,明顯低于青少年患者。由于LOCD早期眼底、FFA檢查均正常,以致早期診斷困難。但有兩點可供參考,其一,色覺異常,可出現在眼底、F-ERG和視野改變之前;其二,視盤顳側顏色淡。有時成為此病唯一的早期異常表現[1]。但明確診斷仍需F-ERG檢查,早期錐細胞反應下降而桿細胞反應正常或輕度下降是診斷本病的金標準。本組60.0%的患眼晚期桿細胞受累。
隨著病情發展,黃斑部出現較常見的色素紊亂,卵圓形萎縮區(牛眼)似Stargardt病,另外還可見彌漫性色素改變或色素聚集或地圖樣萎縮、限局性脈絡膜視網膜病灶、黃斑葡萄腫等多種表現[1]。本組40.0%的患眼存在前兩種改變。有文獻報告,患者中除錐細胞 功能下降外,還伴有桿細胞功能超常者即波幅甚至可達1000 mV[5-7]。作者認為是一種新的視網膜營養不良疾病,可能系環狀核苷酸磷酸二酯酶(cyclic nucleotide phosphodiesterace)缺失所致。本組患者中未觀察到此種改變。
本病有2種類型,1型僅為錐細胞受累;2型除錐細胞受累外,晚期桿細胞亦受累,但以錐細胞受累為主[1]。少數2型患者晚期出現血管變細,色素遷移,即發展呈錐桿型色素變性。錐桿型與桿錐型(典型)色素變性差異在于前者早期出現視力受累,色素遷移少,夜盲不甚明顯。本組患者中,1、2型均有,但未見錐桿型色素變性者。臨床上一些患者在視力、色覺、ERG等方面表現不同。部分患者視力好,而F-ERG表現異常;部分患者視力下降,但F-ERG表現正常或接近正常。上述2種類型分類尚不能完全解釋這些臨床現象。Agarwal[1]提出一種設想,將視錐細胞分為中心部分及周邊部分,受累部位不同,臨床表現也不同。如中心部位受累,隱匿性黃班營養不良即為例證,表現為中心視力下降,如少量中心纖維殘留,視力也可較好以及色覺障礙,F-ERG表現可正常。周邊部位受累,視力及色覺則不受影響,F-ERG表現異常。此設想可以解釋臨床的不同表現,而局部ERG和mfERG檢查提供了這方面的佐證。Miyake[8]研發的黃斑局部ERG 以及90年代在臨床上應用的mfERG幫助我們對黃斑功能有了進一步的了解。mfERG可提供刺激矩陣圖,3D振幅地形圖以及局部ERG三個檢查部分。本組患者中,mfERG檢查結果顯示,黃斑視錐細胞中心部分受累5只眼,晚期黃斑中心及周邊部分均受累10只眼。mfERG夠較好確定視錐細胞受累部位是中心和(或)周邊,并有數字反應受累程度[8],是極佳的補充檢查。
OCT檢查能提供黃斑部視網膜組織結構精細的斷層圖像[9, 10],有助于了解組織結構的變化,并可進行測量。本病主要是視網膜層的光感受器以及視網膜色素上皮(RPE)層的退變萎縮導致黃斑薄變,早期黃斑中心視網膜厚度正常。隨疾病的進展,視細胞層和RPE層才出現薄變。本組患者中黃斑區中心凹視網膜厚度正常,組織結構無明顯改變者,視功能可正常或已嚴重受損。說明組織形態改變往往落后于功能的改變。視力受損程度并非與黃斑厚度改變完全一致。
本病的鑒別診斷至關重要。(1)球后視神經炎[11]。LOCD與球后視神經炎均表現為早期視力下降,眼底檢查正常,視野檢查存在中心暗點。但球后視神經炎視覺誘發電位檢查結果異常而ERG檢查結果正常,此為重要的鑒別點。晚期視神經萎縮而不出現黃斑部病變。此外,患者有眼球轉動疼痛史,皮質類固醇治療大多有效。(2)Leber遺傳性視神經病變[11]。該病一般發病年齡較早;眼底檢查早期視盤及其周邊可有異常血管充血但不滲漏,晚期視神經萎縮,顳側蒼白;F-ERG檢查結果多正常;視野檢查可有較大中心暗點。線粒體DNA檢查11778、3460、14484位點可有表達。(3)Stargardt病。常伴有散在黃色斑點及脈絡膜湮沒癥,LOCD則無此表現。Stargardt病和LOCD都有相似的黃斑牛眼樣病變,但前者F-ERG檢查顯示視錐細胞功能損害相對較輕。Couras等[7]認為Stargardt病的黃斑病變只有在嚴重時F-ERG才表現異常。(4)急性隱匿性視網膜外層區域性病變(AZOOR)。AZOOR表現為視力下降而眼底檢查正常或大致正常;視野檢查可見暗點;F-ERG檢查結果異常。但AZOOR暗點范圍與區域性病變區一致,僅在病變區內F-ERG檢查結果才表現異常,晚期隱匿病變區出現色素紊亂[1]。(5)老年性黃斑變性(AMD)。Ladewig等[3]將LOCD和AMD相比較,兩者同為老年患者,視力下降、色覺異常、中心視野缺損為共同點。但F-ERG檢查前者錐細胞嚴重受損,桿細胞中度受損,后極部無玻璃膜疣。因此,如果老年患者視力進行性下降但無玻璃膜疣,LOCD病應加以考慮。