引用本文: 常永業, 解世朋, 王浩, 石慧君, 管敏鑫, 張銘連. 30歲以后發病的Leber遺傳性視神經病變患者的臨床特征. 中華眼底病雜志, 2014, 30(3): 270-273. doi: 10.3760/cma.j.issn.1005-1015.2014.03.011 復制
Leber遺傳性視神經病變(LHON)是線粒體DNA (mtDNA)突 變引起的母系遺傳性眼病,臨床表現為急性或亞急性發病,嚴重損害患者雙眼中心視力[1]。其以青少年發病為多見,發病年齡多在15~25歲[2]。 也有研究發現少量30歲以上發病的患者,但均未對其臨床表現進行詳細分析研究[3, 4]。臨床對于部分無明確家族病史、30歲以后發病的LHON患者容易漏診、誤診。為此,我們對一組30歲以后發病的LHON患者的臨床特征進行了觀察,現將結果報道如下。
1 對象和方法
2006年1月至2012年1月在河北省眼科醫院確診為LHON的9例患者18只眼納入本研究。所有患者均為男性。發病年齡34~56歲,平均年齡(45.22±6.91)歲。其中,發病年齡30~40歲3例,40歲以上6例。病程7 d~21個月,病程中位數5個月。其中,病程<6個月6例12只眼,病程≥6個月3例6只眼。參照文獻[5]確立LHON診斷標準:(1)雙眼視力先后急性或亞急性下降。(2)急性期視盤充血,周圍毛細血管擴張、紆曲,神經纖維層腫脹,但熒光素眼底血管造影(FFA)檢查無熒光滲漏。(3)早期眼底可正常,晚期視神經萎縮。(4)視野為中心、旁中心或盲中心暗點。(5)視覺誘發電位(VEP)振幅和潛伏期異常。(6)排除顱內腫物及中樞神經系統疾病,排除中毒性、缺血性、放射性等其他視神經疾病。(7)母系家族遺傳史。本組患者的納入標準:(1)發病年齡30歲以上,雙眼同時或先后發病。(2)有或無母系家族遺傳史。(3)mtDNA檢測基因位點突變陽性。(4)隨訪時間6個月以上。采用頭顱CT或核磁共振成像(MRI)檢查排除顱內疾患,并排除Best病、Stargardt病等引起中心視力下降的視網膜營養不良性疾病。
所有患者均詳細詢問病史及家族史,并行視力、裂隙燈顯微鏡、直接檢眼鏡、眼底照相檢查。視力檢查采用Snellen視力表進行。部分患者同時行視野、VEP、FFA及頭顱MRI檢查。其中,6例11只眼行視野檢查,4例8只眼行VEP檢查,2例4只眼行FFA檢查,4例行頭顱MRI檢查。觀察患者的各項檢查表現。
經河北省眼科醫院倫理道德委員會許可并取得患者的知情同意后,委托浙江大學生命科學院mtDNA檢測。抽取患者外周靜脈血2 ml,采用濾紙片法郵寄至浙江大學生命科學院。取1 cm2的濾紙片放到1.5 ml 的離心管中,加入滅菌的 DNA提取緩沖液500 μl 至離心管中,然后再加入 30 μl 新鮮配制的蛋白酶K溶液,混勻,置于37℃水浴箱過夜。放入乙二胺四乙酸抗凝管中,采用酚-氯仿抽提法提取外周血白細胞DNA。應用Primer 3軟件設計mtDNA目的片段引物,聚合酶鏈式反應(PCR)擴增片 段。引物序列為17F(5′-TCACTCTCACTGCCCAAGAA-3′)、17R(5′-GGAGAATGGGGGATAGGTGT-3′)、 21F(5′-G CATAATTAAACTTTACTTC-3′)、21R(5′-AGAAT ATTGAGGCGCCATTG-3′)。PCR反應體系為50 μl: 25 μl Taq Mix,上下游物各1 μl、基因組DNA 80 ng,加去離子水至50 μl。PCR反應條件:95 ℃預變性30 s,56 ℃退火30 s,72 ℃延伸30 s,重復循環36次,最后72 ℃延伸10 min。采用15 g/L瓊脂糖凝膠電泳觀察PCR擴增產物是否為單一目的條帶,切膠回收,過柱純化后由上海快基生物科技有限公司進行測序反應并進行測序結果分析。
隨訪時間6個月~2年,平均隨訪時間1年。觀察患者的視力情況。以視力提高2行及以上為視力提高,提高或下降1行或視力無變化者為視力穩定,下降2行及以上為視力下降。視力低于0.1者每提高0.02作為提高1行統計。
采用SPSS 16.0統計軟件行統計學分析。將患者視力換算為最小分辨角對數視力進行統計分析。患者初始視力和隨訪視力比較采用配對t檢驗,P<0.05為差異有統計學意義。
2 結果
9例患者中,有母系家族遺傳史者7例,占77.78%;無母系家族遺傳史者2例,占22.22%。有外傷史者1例。雙眼同時發病5例,占55.56%;雙眼先后發病4例,占44.44%。雙眼先后發病的間隔時間為15 d~9個月。視力突然下降3例,占33.33%;逐漸下降6例,占66.67%。
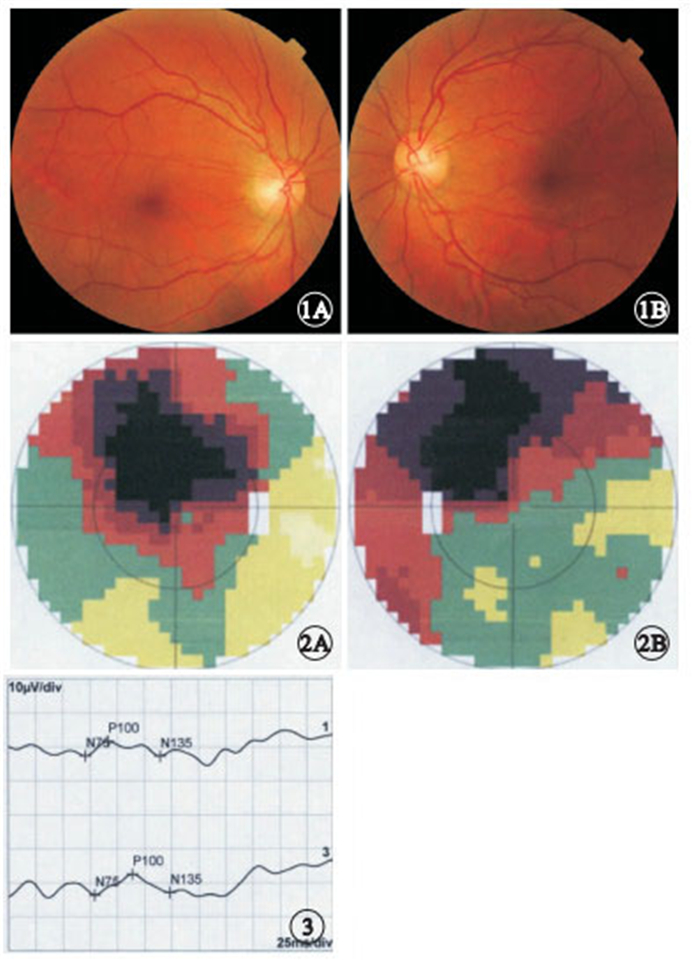
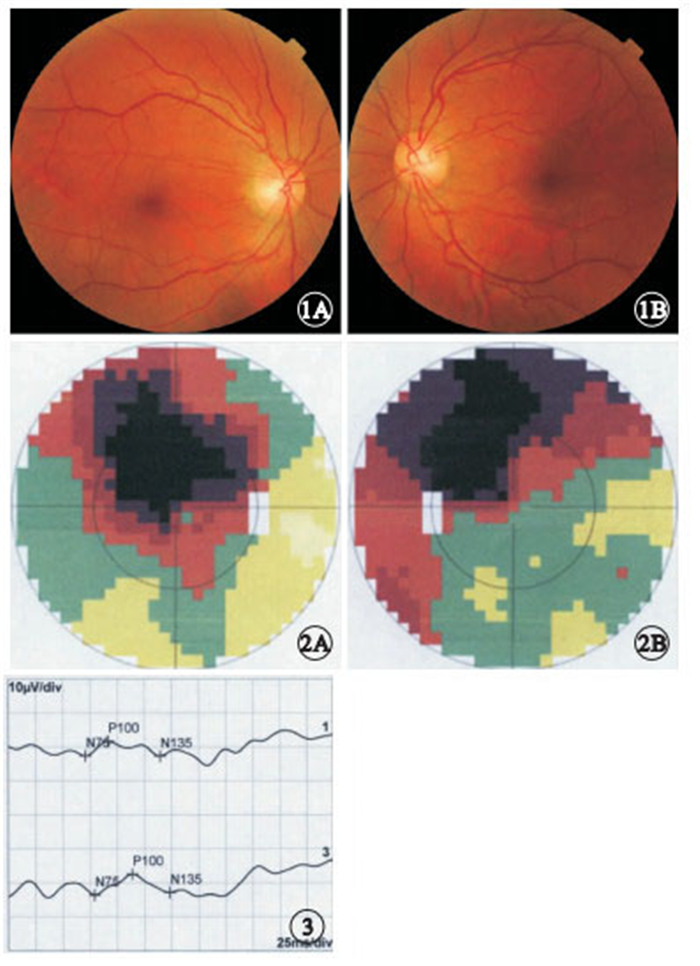
18只眼中,視力光感1只眼,占5.55%;數指3只眼,占16.67%;0.01~0.1 者7只眼,占38.89%;0.12~0.3者3只眼,占16.67%;≥0.4者4只眼,占22.22%,其中視力1.5者1只眼,視力0.8者1只眼。視力光感者有外傷史。瞳孔對光反射正常16只眼,占88.88%;瞳孔直接對光反射消失1只眼,占5.55%;瞳孔傳入障礙1只眼,占5.55%。瞳孔直接對光反射消失者有外傷史。視盤顏色淡紅、邊界清楚(圖 1)8只眼,占44.44%;視盤充血、邊界模糊、視盤表面毛細血管擴張3只眼,占16.67%;視盤顏色淡白、邊界清楚7只眼,占38.89%。
行視野檢查的11只眼中,表現為中心暗點或旁中心暗點(圖 2)9只眼,占81.82%;表現為視野縮窄2只眼,占18.18%。行VEP檢查的8只眼中,表現為P100波潛伏期延長4只眼,占50.00%;表現為振幅降低6只眼,占75.00%;未引出波形2只眼,占25.00%;同時表現為P100波潛伏期延長和振幅降低(圖 3)4只眼,占50.00%。行FFA檢查的4只眼中,無異常熒光2只眼,造影早期表現為視盤及盤周早期毛細血管擴張1只眼,造影晚期表現為視盤顳側強熒光2只眼。行頭顱MRI檢查的4例患者均未見異常。
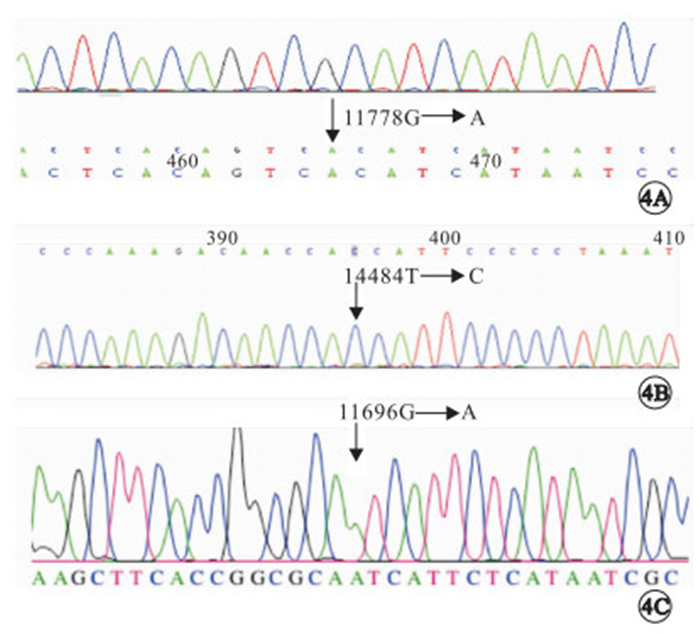
mtDNA檢測發現,9例患者中,G11778A位點突變陽性(圖 4)7例,占77.78%;T14484C位點突變陽性1例,占11.11%;G11696A位點突變陽性1例,占11.11%。
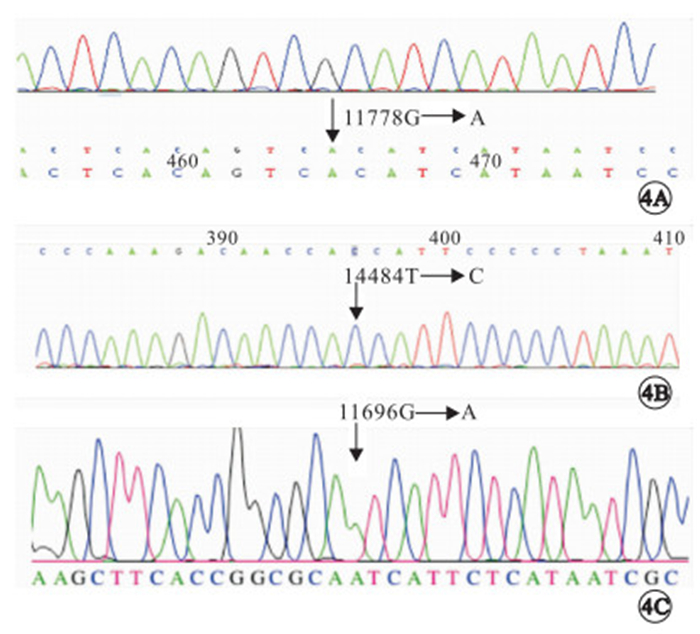 圖4
患者mtDNA檢測像。4A. G11778A位點突變陽性;4B. T14484C位點突變陽性;4C. G11696A位點突變陽性
圖4
患者mtDNA檢測像。4A. G11778A位點突變陽性;4B. T14484C位點突變陽性;4C. G11696A位點突變陽性
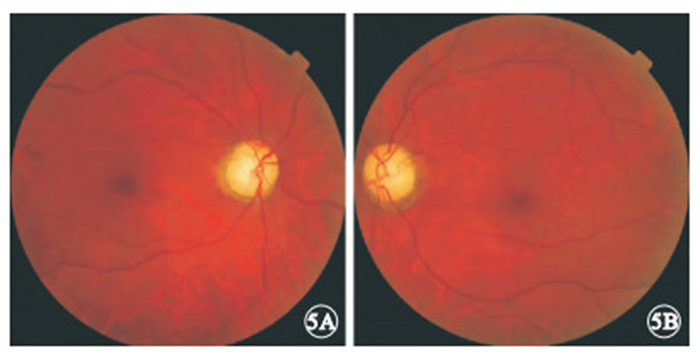
末次隨訪時,所有患眼眼底表現為視盤顏色淡白、邊界清楚(圖 5)。18只眼中,視力光感1只眼,占5.55%;數指4只眼,占22.22%;0.01~0.1者6只眼,占33.33%;0.12~0.3者3只眼,占16.67%;≥0.4者4只眼,占22.22%。與初始視力比較,差異無統計學意義(t=0.502,P=0.623)。視力提高者9只眼,占50.00%;穩定7只眼,占38.89%;下降2只眼,占11.11%。視力提高的9只眼中,G11778A突變位點5只眼;T14484C突變位點2只眼,其視力分別由0.05、0.04提高至0.07、0.05;G11696A突變位點2只眼,其視力分別由0.3、0.12均提高至0.5。視力下降的2只眼均為G11778A突變位點,其視力分別由1.0、0.8均下降至數指。
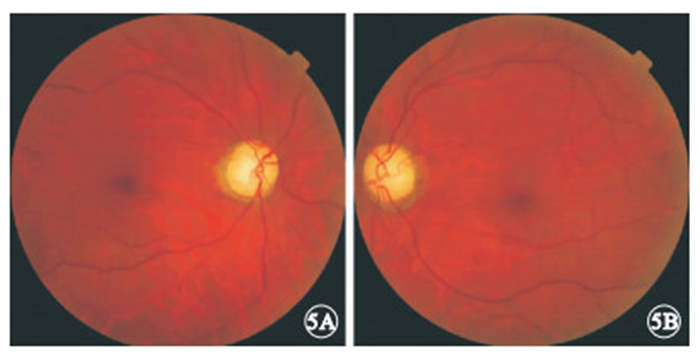 圖5
圖 1患者末次隨訪時彩色眼底像。 5A.右眼;5B.左眼。可見其視盤顏色淡白、邊界清楚
圖5
圖 1患者末次隨訪時彩色眼底像。 5A.右眼;5B.左眼。可見其視盤顏色淡白、邊界清楚
3 討論
本組患者均為男性,其中7例有母系家族遺傳史。雙眼先后發病或同時發病,表現為進行性、無痛性視力下降。除1例有外傷史的患者視力為光感外,無外傷史患者的視力最差為數指;55.55%的患眼視力低于0.1。瞳孔對光反射大多正常。早期視盤顏色正常或視盤表面毛細血管擴張,約6個月后視盤顏色逐漸變淡白。視野主要表現為中心暗點或旁中心暗點。VEP表現為潛伏期延長,振幅降低。以G11778A位點突變多見。以上這些臨床表現均符合LHON的發病特征[4]。對于發病年齡較大的LHON患者,家族史容易忽視或遺忘,且中年患者病史較青少年復雜,患者可能合并外傷、高血壓、糖尿病、吸煙導致的全身代謝性疾病,臨床診斷往往更多的傾向于缺血性視神經病變、煙草中毒性弱視、顱內占位性病變等,從而忽視LHON的可能。提示對于病因不明、雙眼視力先后或同時下降、視盤萎縮較為緩慢的中年男性視神經疾病患者,無論有無家族史,均應行基因檢測排除LHON的可能。我們還發現,本組9例LHON患者發病年齡均在34歲以上,且未發現女性患者,其原因可能與LHON的女性發病率較低,發病年齡偏低有關。
Ostra等[6]和Hwang等[7]報道,LHON在發病后6~12個月可逐漸恢復視力,G11778A位點基因突變者在平均發病36個月后僅有4.00%的患者視力有所恢復,而T14484C位點基因突變者視力恢復最好,71.00%的患者視力最終恢復到≥0.25。本研究結果顯示,視力提高的9只眼中,G11778A突變位點5只眼;T14484C突變位點2只眼,其視力分別由0.05、0.04提高至0.07、0.05;G11696A突變位點2只眼,其視力分別由0.3、0.12均提高至0.5。與Ostra等[7]和Hwang等[8]研究結果比較,本組G11778A位點基因突變者視力提高率較高,T14484C位點基因突變者視力恢復較差。我們還發現,視力下降的2只眼均為G11778A突變位點,其視力分別由1.0、0.8均下降至數指。我們分析相同位點基因突變者視力預后的差異可能與病程長短有關。
本研究結果表明,LHON患者的視力預后可能與基因突變類型及病程長短有關。但由于本研究樣本量較小、隨訪時間有限,有關發病年齡及不同位點對視力預后的確切影響還有待今后擴大觀察樣本、延長隨訪時間來進一步研究總結。
Leber遺傳性視神經病變(LHON)是線粒體DNA (mtDNA)突 變引起的母系遺傳性眼病,臨床表現為急性或亞急性發病,嚴重損害患者雙眼中心視力[1]。其以青少年發病為多見,發病年齡多在15~25歲[2]。 也有研究發現少量30歲以上發病的患者,但均未對其臨床表現進行詳細分析研究[3, 4]。臨床對于部分無明確家族病史、30歲以后發病的LHON患者容易漏診、誤診。為此,我們對一組30歲以后發病的LHON患者的臨床特征進行了觀察,現將結果報道如下。
1 對象和方法
2006年1月至2012年1月在河北省眼科醫院確診為LHON的9例患者18只眼納入本研究。所有患者均為男性。發病年齡34~56歲,平均年齡(45.22±6.91)歲。其中,發病年齡30~40歲3例,40歲以上6例。病程7 d~21個月,病程中位數5個月。其中,病程<6個月6例12只眼,病程≥6個月3例6只眼。參照文獻[5]確立LHON診斷標準:(1)雙眼視力先后急性或亞急性下降。(2)急性期視盤充血,周圍毛細血管擴張、紆曲,神經纖維層腫脹,但熒光素眼底血管造影(FFA)檢查無熒光滲漏。(3)早期眼底可正常,晚期視神經萎縮。(4)視野為中心、旁中心或盲中心暗點。(5)視覺誘發電位(VEP)振幅和潛伏期異常。(6)排除顱內腫物及中樞神經系統疾病,排除中毒性、缺血性、放射性等其他視神經疾病。(7)母系家族遺傳史。本組患者的納入標準:(1)發病年齡30歲以上,雙眼同時或先后發病。(2)有或無母系家族遺傳史。(3)mtDNA檢測基因位點突變陽性。(4)隨訪時間6個月以上。采用頭顱CT或核磁共振成像(MRI)檢查排除顱內疾患,并排除Best病、Stargardt病等引起中心視力下降的視網膜營養不良性疾病。
所有患者均詳細詢問病史及家族史,并行視力、裂隙燈顯微鏡、直接檢眼鏡、眼底照相檢查。視力檢查采用Snellen視力表進行。部分患者同時行視野、VEP、FFA及頭顱MRI檢查。其中,6例11只眼行視野檢查,4例8只眼行VEP檢查,2例4只眼行FFA檢查,4例行頭顱MRI檢查。觀察患者的各項檢查表現。
經河北省眼科醫院倫理道德委員會許可并取得患者的知情同意后,委托浙江大學生命科學院mtDNA檢測。抽取患者外周靜脈血2 ml,采用濾紙片法郵寄至浙江大學生命科學院。取1 cm2的濾紙片放到1.5 ml 的離心管中,加入滅菌的 DNA提取緩沖液500 μl 至離心管中,然后再加入 30 μl 新鮮配制的蛋白酶K溶液,混勻,置于37℃水浴箱過夜。放入乙二胺四乙酸抗凝管中,采用酚-氯仿抽提法提取外周血白細胞DNA。應用Primer 3軟件設計mtDNA目的片段引物,聚合酶鏈式反應(PCR)擴增片 段。引物序列為17F(5′-TCACTCTCACTGCCCAAGAA-3′)、17R(5′-GGAGAATGGGGGATAGGTGT-3′)、 21F(5′-G CATAATTAAACTTTACTTC-3′)、21R(5′-AGAAT ATTGAGGCGCCATTG-3′)。PCR反應體系為50 μl: 25 μl Taq Mix,上下游物各1 μl、基因組DNA 80 ng,加去離子水至50 μl。PCR反應條件:95 ℃預變性30 s,56 ℃退火30 s,72 ℃延伸30 s,重復循環36次,最后72 ℃延伸10 min。采用15 g/L瓊脂糖凝膠電泳觀察PCR擴增產物是否為單一目的條帶,切膠回收,過柱純化后由上海快基生物科技有限公司進行測序反應并進行測序結果分析。
隨訪時間6個月~2年,平均隨訪時間1年。觀察患者的視力情況。以視力提高2行及以上為視力提高,提高或下降1行或視力無變化者為視力穩定,下降2行及以上為視力下降。視力低于0.1者每提高0.02作為提高1行統計。
采用SPSS 16.0統計軟件行統計學分析。將患者視力換算為最小分辨角對數視力進行統計分析。患者初始視力和隨訪視力比較采用配對t檢驗,P<0.05為差異有統計學意義。
2 結果
9例患者中,有母系家族遺傳史者7例,占77.78%;無母系家族遺傳史者2例,占22.22%。有外傷史者1例。雙眼同時發病5例,占55.56%;雙眼先后發病4例,占44.44%。雙眼先后發病的間隔時間為15 d~9個月。視力突然下降3例,占33.33%;逐漸下降6例,占66.67%。
18只眼中,視力光感1只眼,占5.55%;數指3只眼,占16.67%;0.01~0.1 者7只眼,占38.89%;0.12~0.3者3只眼,占16.67%;≥0.4者4只眼,占22.22%,其中視力1.5者1只眼,視力0.8者1只眼。視力光感者有外傷史。瞳孔對光反射正常16只眼,占88.88%;瞳孔直接對光反射消失1只眼,占5.55%;瞳孔傳入障礙1只眼,占5.55%。瞳孔直接對光反射消失者有外傷史。視盤顏色淡紅、邊界清楚(圖 1)8只眼,占44.44%;視盤充血、邊界模糊、視盤表面毛細血管擴張3只眼,占16.67%;視盤顏色淡白、邊界清楚7只眼,占38.89%。
行視野檢查的11只眼中,表現為中心暗點或旁中心暗點(圖 2)9只眼,占81.82%;表現為視野縮窄2只眼,占18.18%。行VEP檢查的8只眼中,表現為P100波潛伏期延長4只眼,占50.00%;表現為振幅降低6只眼,占75.00%;未引出波形2只眼,占25.00%;同時表現為P100波潛伏期延長和振幅降低(圖 3)4只眼,占50.00%。行FFA檢查的4只眼中,無異常熒光2只眼,造影早期表現為視盤及盤周早期毛細血管擴張1只眼,造影晚期表現為視盤顳側強熒光2只眼。行頭顱MRI檢查的4例患者均未見異常。
mtDNA檢測發現,9例患者中,G11778A位點突變陽性(圖 4)7例,占77.78%;T14484C位點突變陽性1例,占11.11%;G11696A位點突變陽性1例,占11.11%。
 圖4
患者mtDNA檢測像。4A. G11778A位點突變陽性;4B. T14484C位點突變陽性;4C. G11696A位點突變陽性
圖4
患者mtDNA檢測像。4A. G11778A位點突變陽性;4B. T14484C位點突變陽性;4C. G11696A位點突變陽性
末次隨訪時,所有患眼眼底表現為視盤顏色淡白、邊界清楚(圖 5)。18只眼中,視力光感1只眼,占5.55%;數指4只眼,占22.22%;0.01~0.1者6只眼,占33.33%;0.12~0.3者3只眼,占16.67%;≥0.4者4只眼,占22.22%。與初始視力比較,差異無統計學意義(t=0.502,P=0.623)。視力提高者9只眼,占50.00%;穩定7只眼,占38.89%;下降2只眼,占11.11%。視力提高的9只眼中,G11778A突變位點5只眼;T14484C突變位點2只眼,其視力分別由0.05、0.04提高至0.07、0.05;G11696A突變位點2只眼,其視力分別由0.3、0.12均提高至0.5。視力下降的2只眼均為G11778A突變位點,其視力分別由1.0、0.8均下降至數指。
 圖5
圖 1患者末次隨訪時彩色眼底像。 5A.右眼;5B.左眼。可見其視盤顏色淡白、邊界清楚
圖5
圖 1患者末次隨訪時彩色眼底像。 5A.右眼;5B.左眼。可見其視盤顏色淡白、邊界清楚
3 討論
本組患者均為男性,其中7例有母系家族遺傳史。雙眼先后發病或同時發病,表現為進行性、無痛性視力下降。除1例有外傷史的患者視力為光感外,無外傷史患者的視力最差為數指;55.55%的患眼視力低于0.1。瞳孔對光反射大多正常。早期視盤顏色正常或視盤表面毛細血管擴張,約6個月后視盤顏色逐漸變淡白。視野主要表現為中心暗點或旁中心暗點。VEP表現為潛伏期延長,振幅降低。以G11778A位點突變多見。以上這些臨床表現均符合LHON的發病特征[4]。對于發病年齡較大的LHON患者,家族史容易忽視或遺忘,且中年患者病史較青少年復雜,患者可能合并外傷、高血壓、糖尿病、吸煙導致的全身代謝性疾病,臨床診斷往往更多的傾向于缺血性視神經病變、煙草中毒性弱視、顱內占位性病變等,從而忽視LHON的可能。提示對于病因不明、雙眼視力先后或同時下降、視盤萎縮較為緩慢的中年男性視神經疾病患者,無論有無家族史,均應行基因檢測排除LHON的可能。我們還發現,本組9例LHON患者發病年齡均在34歲以上,且未發現女性患者,其原因可能與LHON的女性發病率較低,發病年齡偏低有關。
Ostra等[6]和Hwang等[7]報道,LHON在發病后6~12個月可逐漸恢復視力,G11778A位點基因突變者在平均發病36個月后僅有4.00%的患者視力有所恢復,而T14484C位點基因突變者視力恢復最好,71.00%的患者視力最終恢復到≥0.25。本研究結果顯示,視力提高的9只眼中,G11778A突變位點5只眼;T14484C突變位點2只眼,其視力分別由0.05、0.04提高至0.07、0.05;G11696A突變位點2只眼,其視力分別由0.3、0.12均提高至0.5。與Ostra等[7]和Hwang等[8]研究結果比較,本組G11778A位點基因突變者視力提高率較高,T14484C位點基因突變者視力恢復較差。我們還發現,視力下降的2只眼均為G11778A突變位點,其視力分別由1.0、0.8均下降至數指。我們分析相同位點基因突變者視力預后的差異可能與病程長短有關。
本研究結果表明,LHON患者的視力預后可能與基因突變類型及病程長短有關。但由于本研究樣本量較小、隨訪時間有限,有關發病年齡及不同位點對視力預后的確切影響還有待今后擴大觀察樣本、延長隨訪時間來進一步研究總結。