引用本文: 張昊, 王海林, 王齊, 楊雪. 間接脈絡膜破裂傷患眼光相干斷層掃描圖像特征. 中華眼底病雜志, 2014, 30(3): 266-269. doi: 10.3760/cma.j.issn.1005-1015.2014.03.010 復制
間接脈絡膜破裂傷是玻璃膜、視網膜色素上皮(RPE)連同脈絡膜內層的損傷斷裂,主要是由于外力作用于眼球,力量沿眼球壁和玻璃體傳達至后極部所致[1]。其破裂位置遠離外力作用點,多發生于后極部,以視盤為中心呈弧形或新月形分布[2]。既往與之相關的臨床研究較多是一般性臨床表現的描述或熒光素眼底血管造影(FFA)圖像特征報道[3-7],有關其光相干斷層掃描(OCT)的圖像特征還少見報道。為此,我們觀察了一組間接脈絡膜破裂傷患眼的OCT圖像特征,現將結果報道如下。
1 對象和方法
2011年3月至2013年12月在沈陽市第四人民醫院眼科確診為間接脈絡膜破裂傷的15例患者16只眼納入本研究。其中,男性11例12只眼,女性4例4只眼。年齡19~57歲,平均年齡(37.5±11.6)歲。病程2 d~43年。雙眼1例,單眼14例。參照文獻[8]的分期標準,以發病到確診時間在2周內為急性期,超過2周為愈合期。15例16只眼中,急性期6例6只眼,愈合期9例10只眼。急性期患者平均病程(7.17±4.62) d,愈合期患者平均病程(7.93±13.64)年。 參照文獻[9, 10]的標準確立本組患者的納入標準:(1)有明確的外傷史。(2)不同程度的視力下降或視物模糊。(3)眼底檢查可見新月形、弧形裂痕,伴或不伴有出血。(4)FFA檢查可見后極部新月形、弧形病灶。排除外傷史不明確、破裂傷、嚴重屈光間質混濁、裂痕位于周邊部或病變部位OCT檢查不能探及者。
所有患者均行熒光素眼底血管造影(FFA)檢查,確定脈絡膜破裂傷的位置、范圍和程度。16只眼脈絡膜破裂位置均位于后極部。其中,累及中心凹區13只眼,占81.25%。多發性破裂4只眼,占25.0%。FFA檢查發現,繼發脈絡膜新生血管(CNV)1只眼,占6.25%。急性期患眼主要表現為早期不同程度遮蔽熒光,晚期熒光著染伴輕度熒光滲漏。愈合期患眼主要表現為早期透見熒光,晚期熒光著染,全層脈絡膜破裂始終為弱熒光。
15例患者中,11例患者采用海德堡Spectralis HRA+OCT影像診斷平臺(德國海德堡公司)行OCT聯合FFA或近紅外眼底照相檢查,4例患者采用Cirrus頻域OCT儀(德國Carl Zeiss公司)行OCT檢查。海德堡Spectralis HRA+OCT檢查的掃描區域盡可能涵蓋全部病灶,掃描范圍根據病灶的大小做相應調整,掃描方式為多線連續掃描,所有操作由同一名技師完成。圖像質量較差者行重復檢查,取質量較高的圖像進行分析。Cirrus頻域OCT檢查采用5條線高清掃描方式,掃描FFA檢查發現的最寬或滲漏最明顯的區域,所有操作由同一名技師完成。觀察不同時期脈絡膜破裂傷患眼OCT影像中光感受器內外節連接(IS/OS)層、RPE層的反光帶完整性以及脈絡膜、RPE脈絡膜毛細血管復合體的形態。IS/OS層、RPE層的反光帶完整性的判定標準參照文獻[11]的方法確立。逐條觀察OCT掃描線,只要有一條掃描線出現異常改變即列入統計。參照文獻[12]的方法,將患眼的OCT表現分為Ⅰ、Ⅱ型。Ⅰ型為RPE脈絡膜毛細血管復合體向眼球內隆起,Ⅱ型表現為RPE脈絡膜反光帶向眼球外凹陷。急性期4只眼完成3~6個月的隨訪,動態觀察其OCT的變化情況。
采用SPSS 18.0統計軟件行統計學分析。急性期與愈合期Ⅰ型OCT表現所占比例以及急性期與愈合期患眼RPE反光帶中斷所占比例比較均采用Spearman檢驗。P<0.05為差異有統計學意義。
2 結果
OCT檢查發現,間接脈絡膜破裂傷患眼主要表現為RPE脈絡膜毛細血管復合體向眼球內隆起或向眼球外凹陷,IS/OS反光帶模糊或消失,RPE反光帶中斷或減弱,脈絡膜局部變薄。
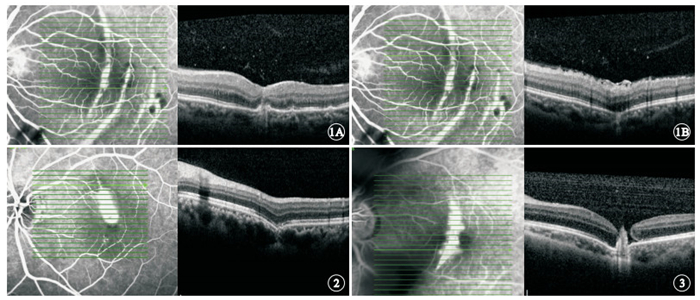
急性期6只眼中,Ⅰ型(圖 1A)4只眼,占66.67%;Ⅱ型(圖 1B)5只眼,占83.33%。同時具備Ⅰ、Ⅱ型OCT表現3只眼,占50.00%。愈合期10只眼中,Ⅰ型2只眼,占20.00%;Ⅱ型(圖 2)8只眼,占80.00%。
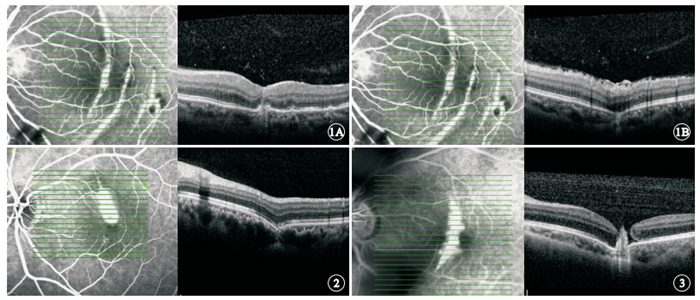 圖1
急性期患眼OCT像。1A. Ⅰ型,RPE脈絡膜毛細血管復合體向眼球內隆起,同時RPE反光帶中斷、IS/OS層反光帶局部消失;1B.Ⅱ型,RPE脈絡膜毛細血管復合體向眼球外凹陷,同時RPE反光帶中斷、IS/OS層反光帶局部消失、局部脈絡膜變薄、視網膜前膜 ? ?圖 2 愈合期患眼OCT像。Ⅱ型,RPE脈絡膜毛細血管復合體向眼球外凹陷,IS/OS反光帶及RPE反光帶模糊減弱,局部脈絡膜變薄 ? ?圖 3 急性期伴黃斑裂孔患眼OCT像。OCT表現為Ⅰ型,RPE脈絡膜毛細血管復合體向眼球內隆起,同時RPE反光帶中斷、IS/OS層反光帶局部消失,伴發黃斑裂孔,局部脈絡膜變薄
圖1
急性期患眼OCT像。1A. Ⅰ型,RPE脈絡膜毛細血管復合體向眼球內隆起,同時RPE反光帶中斷、IS/OS層反光帶局部消失;1B.Ⅱ型,RPE脈絡膜毛細血管復合體向眼球外凹陷,同時RPE反光帶中斷、IS/OS層反光帶局部消失、局部脈絡膜變薄、視網膜前膜 ? ?圖 2 愈合期患眼OCT像。Ⅱ型,RPE脈絡膜毛細血管復合體向眼球外凹陷,IS/OS反光帶及RPE反光帶模糊減弱,局部脈絡膜變薄 ? ?圖 3 急性期伴黃斑裂孔患眼OCT像。OCT表現為Ⅰ型,RPE脈絡膜毛細血管復合體向眼球內隆起,同時RPE反光帶中斷、IS/OS層反光帶局部消失,伴發黃斑裂孔,局部脈絡膜變薄
急性期6只眼中,表現為IS/OS反光帶模糊或消失6只眼,占100.00%;表現為RPE反光帶中斷5只眼,占83.33%(圖 1);表現為脈絡膜局部變薄4只眼,占66.67%。愈合期10只眼中,表現為IS/OS反光帶模糊或消失7只眼,占70.00%;表現為RPE反光帶中斷1只眼,占10.00%;表現為脈絡膜局部變薄7只眼,占70.00%。
急性期6只眼中,伴發黃斑裂孔(圖 3)2只眼,伴發黃斑區神經上皮脫離2只眼。 愈合期10只眼中,繼發CNV 1只眼(圖 4),伴發黃斑裂孔2只眼,伴發神經上皮層萎縮3只眼。
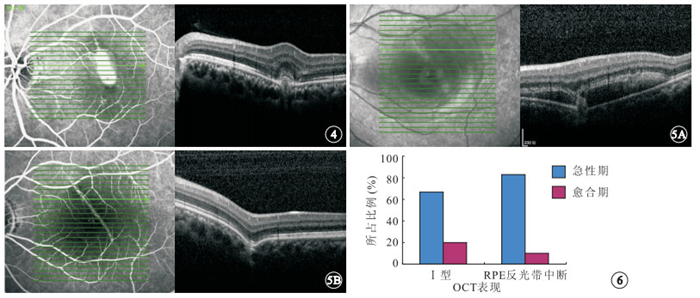 圖4
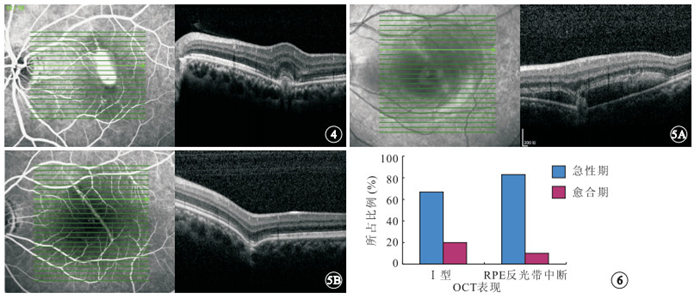
愈合期、繼發CNV患眼OCT像。圖 2同眼,可見繼發性CNV病灶 ? ?圖 5 同一患眼不同時期OCT像。5A. 急性期,OCT表現為Ⅰ型;5B. 愈合期,OCT表現為Ⅱ型 ? ?圖 6 急性期與愈合期Ⅰ型OCT表現所占比例及RPE反光帶中斷所占比例比較
圖4
愈合期、繼發CNV患眼OCT像。圖 2同眼,可見繼發性CNV病灶 ? ?圖 5 同一患眼不同時期OCT像。5A. 急性期,OCT表現為Ⅰ型;5B. 愈合期,OCT表現為Ⅱ型 ? ?圖 6 急性期與愈合期Ⅰ型OCT表現所占比例及RPE反光帶中斷所占比例比較
完成隨訪的4只急性期患眼中,由急性期OCT表現為Ⅰ型而在愈合期轉變為Ⅱ型者(圖 5)2只眼,占50.00%。
統計學分析結果顯示,急性期Ⅰ型OCT表現所占比例明顯高于愈合期,急性期與愈合期Ⅰ型OCT表現所占比例比較,差異有統計學意義(P=0.001)。急性期RPE反光帶中斷所占比例明顯高于愈合期,急性期與愈合期RPE反光帶中斷所占比例比較,差異也有統計學意義(P=0.002)(圖 6)。
3 討論
本研究結果顯示,間接脈絡膜破裂傷在OCT影像上可以表現為RPE反光帶中斷、IS/OS反光帶消失或減弱、脈絡膜變薄、RPE脈絡膜毛細血管復合體隆起或凹陷。Aguilar和Green[8]通過組織病理學研究發現,間接脈絡膜破裂傷急性期常表現為RPE斷裂,急性期RPE斷裂后會發生增生,原來斷裂的位置可以被增生的RPE細胞和纖維瘢痕組織愈合。我們還發現,RPE反光帶中斷在間接脈絡膜破裂傷的急性期和愈合期均可以見到,但急性期更為常見。急性期和愈合期RPE反光帶的OCT表現有所不同,這也符合組織病理學研究提示的RPE斷裂再修復的過程。
IS/OS層是視細胞內外節連接處,又被稱為視細胞完整性層,中心凹區的IS/OS層完整性與視力相關。OCT檢查可以清楚的觀察到這一層次的變化。本研究結果顯示,間接脈絡膜破裂傷急性期均表現為IS/OS反光帶模糊或消失,愈合期更多表現為IS/OS反光帶模糊。提示間接脈絡膜破裂傷不僅是Bruch膜、RPE、脈絡膜毛細血管水平的損傷,視細胞的內外節會同時受損,這種損傷是可以部分恢復的。我們還發現,間接脈絡膜破裂傷急性期和愈合期均可以出現局部脈絡膜變薄。這從影像學的角度說明,脈絡膜變 薄在脈絡膜破裂傷中是一種常見的現象,它是脈絡膜損傷和修復的結果。此外,脈絡膜破裂傷還可以累及內層視網膜,出現神經上皮萎縮、神經上皮脫離、黃斑裂孔或繼發CNV。
Nair等[12]觀察發現,間接脈絡膜破裂傷急性期OCT可以表現為RPE脈絡膜毛細血管復合體向眼球內隆起或向眼球外凹陷,并由此將其分為Ⅰ、Ⅱ型,并且不同的表型在隨訪期間表現是穩定的。本研究結果顯示,間接脈絡膜破裂傷急性期患眼可以同時具備Ⅰ、Ⅱ型OCT表現,說明這兩種表型可以同時出現在同一患眼。而急性期表現為Ⅰ型的患眼在愈合期還可能轉變成Ⅱ型,這與Nair等[12]報道結果相悖。我們還發現,急性期Ⅰ型OCT表現所占比例明顯高于愈合期。提示RPE脈絡膜毛細血管復合體向眼球內隆起更多見于急性期,隨著病程的進展它可能轉變成RPE脈絡膜毛細血管復合體向眼球外凹陷,這可能是RPE脈絡膜毛細血管復合體損傷再修復的過程。但其具體的病理生理學過程尚不清楚,還需要進一步的研究。
研究表明,間接脈絡膜破裂傷累及或接近中心凹的患眼更容易繼發CNV[13]。本組81.25%的患眼其破裂傷累及中心凹,但僅有1只眼發生了繼發性CNV。我們分析這可能是因為在間接脈絡膜破裂傷急性期,早期的纖維血管增生雖然已經出現,但其在FFA影像中不能完全表現出來,且其隨著病程的發展可能部分消退,或繼續增生到視網膜下,最終形成CNV。
間接脈絡膜破裂傷是玻璃膜、視網膜色素上皮(RPE)連同脈絡膜內層的損傷斷裂,主要是由于外力作用于眼球,力量沿眼球壁和玻璃體傳達至后極部所致[1]。其破裂位置遠離外力作用點,多發生于后極部,以視盤為中心呈弧形或新月形分布[2]。既往與之相關的臨床研究較多是一般性臨床表現的描述或熒光素眼底血管造影(FFA)圖像特征報道[3-7],有關其光相干斷層掃描(OCT)的圖像特征還少見報道。為此,我們觀察了一組間接脈絡膜破裂傷患眼的OCT圖像特征,現將結果報道如下。
1 對象和方法
2011年3月至2013年12月在沈陽市第四人民醫院眼科確診為間接脈絡膜破裂傷的15例患者16只眼納入本研究。其中,男性11例12只眼,女性4例4只眼。年齡19~57歲,平均年齡(37.5±11.6)歲。病程2 d~43年。雙眼1例,單眼14例。參照文獻[8]的分期標準,以發病到確診時間在2周內為急性期,超過2周為愈合期。15例16只眼中,急性期6例6只眼,愈合期9例10只眼。急性期患者平均病程(7.17±4.62) d,愈合期患者平均病程(7.93±13.64)年。 參照文獻[9, 10]的標準確立本組患者的納入標準:(1)有明確的外傷史。(2)不同程度的視力下降或視物模糊。(3)眼底檢查可見新月形、弧形裂痕,伴或不伴有出血。(4)FFA檢查可見后極部新月形、弧形病灶。排除外傷史不明確、破裂傷、嚴重屈光間質混濁、裂痕位于周邊部或病變部位OCT檢查不能探及者。
所有患者均行熒光素眼底血管造影(FFA)檢查,確定脈絡膜破裂傷的位置、范圍和程度。16只眼脈絡膜破裂位置均位于后極部。其中,累及中心凹區13只眼,占81.25%。多發性破裂4只眼,占25.0%。FFA檢查發現,繼發脈絡膜新生血管(CNV)1只眼,占6.25%。急性期患眼主要表現為早期不同程度遮蔽熒光,晚期熒光著染伴輕度熒光滲漏。愈合期患眼主要表現為早期透見熒光,晚期熒光著染,全層脈絡膜破裂始終為弱熒光。
15例患者中,11例患者采用海德堡Spectralis HRA+OCT影像診斷平臺(德國海德堡公司)行OCT聯合FFA或近紅外眼底照相檢查,4例患者采用Cirrus頻域OCT儀(德國Carl Zeiss公司)行OCT檢查。海德堡Spectralis HRA+OCT檢查的掃描區域盡可能涵蓋全部病灶,掃描范圍根據病灶的大小做相應調整,掃描方式為多線連續掃描,所有操作由同一名技師完成。圖像質量較差者行重復檢查,取質量較高的圖像進行分析。Cirrus頻域OCT檢查采用5條線高清掃描方式,掃描FFA檢查發現的最寬或滲漏最明顯的區域,所有操作由同一名技師完成。觀察不同時期脈絡膜破裂傷患眼OCT影像中光感受器內外節連接(IS/OS)層、RPE層的反光帶完整性以及脈絡膜、RPE脈絡膜毛細血管復合體的形態。IS/OS層、RPE層的反光帶完整性的判定標準參照文獻[11]的方法確立。逐條觀察OCT掃描線,只要有一條掃描線出現異常改變即列入統計。參照文獻[12]的方法,將患眼的OCT表現分為Ⅰ、Ⅱ型。Ⅰ型為RPE脈絡膜毛細血管復合體向眼球內隆起,Ⅱ型表現為RPE脈絡膜反光帶向眼球外凹陷。急性期4只眼完成3~6個月的隨訪,動態觀察其OCT的變化情況。
采用SPSS 18.0統計軟件行統計學分析。急性期與愈合期Ⅰ型OCT表現所占比例以及急性期與愈合期患眼RPE反光帶中斷所占比例比較均采用Spearman檢驗。P<0.05為差異有統計學意義。
2 結果
OCT檢查發現,間接脈絡膜破裂傷患眼主要表現為RPE脈絡膜毛細血管復合體向眼球內隆起或向眼球外凹陷,IS/OS反光帶模糊或消失,RPE反光帶中斷或減弱,脈絡膜局部變薄。
急性期6只眼中,Ⅰ型(圖 1A)4只眼,占66.67%;Ⅱ型(圖 1B)5只眼,占83.33%。同時具備Ⅰ、Ⅱ型OCT表現3只眼,占50.00%。愈合期10只眼中,Ⅰ型2只眼,占20.00%;Ⅱ型(圖 2)8只眼,占80.00%。
 圖1
急性期患眼OCT像。1A. Ⅰ型,RPE脈絡膜毛細血管復合體向眼球內隆起,同時RPE反光帶中斷、IS/OS層反光帶局部消失;1B.Ⅱ型,RPE脈絡膜毛細血管復合體向眼球外凹陷,同時RPE反光帶中斷、IS/OS層反光帶局部消失、局部脈絡膜變薄、視網膜前膜 ? ?圖 2 愈合期患眼OCT像。Ⅱ型,RPE脈絡膜毛細血管復合體向眼球外凹陷,IS/OS反光帶及RPE反光帶模糊減弱,局部脈絡膜變薄 ? ?圖 3 急性期伴黃斑裂孔患眼OCT像。OCT表現為Ⅰ型,RPE脈絡膜毛細血管復合體向眼球內隆起,同時RPE反光帶中斷、IS/OS層反光帶局部消失,伴發黃斑裂孔,局部脈絡膜變薄
圖1
急性期患眼OCT像。1A. Ⅰ型,RPE脈絡膜毛細血管復合體向眼球內隆起,同時RPE反光帶中斷、IS/OS層反光帶局部消失;1B.Ⅱ型,RPE脈絡膜毛細血管復合體向眼球外凹陷,同時RPE反光帶中斷、IS/OS層反光帶局部消失、局部脈絡膜變薄、視網膜前膜 ? ?圖 2 愈合期患眼OCT像。Ⅱ型,RPE脈絡膜毛細血管復合體向眼球外凹陷,IS/OS反光帶及RPE反光帶模糊減弱,局部脈絡膜變薄 ? ?圖 3 急性期伴黃斑裂孔患眼OCT像。OCT表現為Ⅰ型,RPE脈絡膜毛細血管復合體向眼球內隆起,同時RPE反光帶中斷、IS/OS層反光帶局部消失,伴發黃斑裂孔,局部脈絡膜變薄
急性期6只眼中,表現為IS/OS反光帶模糊或消失6只眼,占100.00%;表現為RPE反光帶中斷5只眼,占83.33%(圖 1);表現為脈絡膜局部變薄4只眼,占66.67%。愈合期10只眼中,表現為IS/OS反光帶模糊或消失7只眼,占70.00%;表現為RPE反光帶中斷1只眼,占10.00%;表現為脈絡膜局部變薄7只眼,占70.00%。
急性期6只眼中,伴發黃斑裂孔(圖 3)2只眼,伴發黃斑區神經上皮脫離2只眼。 愈合期10只眼中,繼發CNV 1只眼(圖 4),伴發黃斑裂孔2只眼,伴發神經上皮層萎縮3只眼。
 圖4
愈合期、繼發CNV患眼OCT像。圖 2同眼,可見繼發性CNV病灶 ? ?圖 5 同一患眼不同時期OCT像。5A. 急性期,OCT表現為Ⅰ型;5B. 愈合期,OCT表現為Ⅱ型 ? ?圖 6 急性期與愈合期Ⅰ型OCT表現所占比例及RPE反光帶中斷所占比例比較
圖4
愈合期、繼發CNV患眼OCT像。圖 2同眼,可見繼發性CNV病灶 ? ?圖 5 同一患眼不同時期OCT像。5A. 急性期,OCT表現為Ⅰ型;5B. 愈合期,OCT表現為Ⅱ型 ? ?圖 6 急性期與愈合期Ⅰ型OCT表現所占比例及RPE反光帶中斷所占比例比較
完成隨訪的4只急性期患眼中,由急性期OCT表現為Ⅰ型而在愈合期轉變為Ⅱ型者(圖 5)2只眼,占50.00%。
統計學分析結果顯示,急性期Ⅰ型OCT表現所占比例明顯高于愈合期,急性期與愈合期Ⅰ型OCT表現所占比例比較,差異有統計學意義(P=0.001)。急性期RPE反光帶中斷所占比例明顯高于愈合期,急性期與愈合期RPE反光帶中斷所占比例比較,差異也有統計學意義(P=0.002)(圖 6)。
3 討論
本研究結果顯示,間接脈絡膜破裂傷在OCT影像上可以表現為RPE反光帶中斷、IS/OS反光帶消失或減弱、脈絡膜變薄、RPE脈絡膜毛細血管復合體隆起或凹陷。Aguilar和Green[8]通過組織病理學研究發現,間接脈絡膜破裂傷急性期常表現為RPE斷裂,急性期RPE斷裂后會發生增生,原來斷裂的位置可以被增生的RPE細胞和纖維瘢痕組織愈合。我們還發現,RPE反光帶中斷在間接脈絡膜破裂傷的急性期和愈合期均可以見到,但急性期更為常見。急性期和愈合期RPE反光帶的OCT表現有所不同,這也符合組織病理學研究提示的RPE斷裂再修復的過程。
IS/OS層是視細胞內外節連接處,又被稱為視細胞完整性層,中心凹區的IS/OS層完整性與視力相關。OCT檢查可以清楚的觀察到這一層次的變化。本研究結果顯示,間接脈絡膜破裂傷急性期均表現為IS/OS反光帶模糊或消失,愈合期更多表現為IS/OS反光帶模糊。提示間接脈絡膜破裂傷不僅是Bruch膜、RPE、脈絡膜毛細血管水平的損傷,視細胞的內外節會同時受損,這種損傷是可以部分恢復的。我們還發現,間接脈絡膜破裂傷急性期和愈合期均可以出現局部脈絡膜變薄。這從影像學的角度說明,脈絡膜變 薄在脈絡膜破裂傷中是一種常見的現象,它是脈絡膜損傷和修復的結果。此外,脈絡膜破裂傷還可以累及內層視網膜,出現神經上皮萎縮、神經上皮脫離、黃斑裂孔或繼發CNV。
Nair等[12]觀察發現,間接脈絡膜破裂傷急性期OCT可以表現為RPE脈絡膜毛細血管復合體向眼球內隆起或向眼球外凹陷,并由此將其分為Ⅰ、Ⅱ型,并且不同的表型在隨訪期間表現是穩定的。本研究結果顯示,間接脈絡膜破裂傷急性期患眼可以同時具備Ⅰ、Ⅱ型OCT表現,說明這兩種表型可以同時出現在同一患眼。而急性期表現為Ⅰ型的患眼在愈合期還可能轉變成Ⅱ型,這與Nair等[12]報道結果相悖。我們還發現,急性期Ⅰ型OCT表現所占比例明顯高于愈合期。提示RPE脈絡膜毛細血管復合體向眼球內隆起更多見于急性期,隨著病程的進展它可能轉變成RPE脈絡膜毛細血管復合體向眼球外凹陷,這可能是RPE脈絡膜毛細血管復合體損傷再修復的過程。但其具體的病理生理學過程尚不清楚,還需要進一步的研究。
研究表明,間接脈絡膜破裂傷累及或接近中心凹的患眼更容易繼發CNV[13]。本組81.25%的患眼其破裂傷累及中心凹,但僅有1只眼發生了繼發性CNV。我們分析這可能是因為在間接脈絡膜破裂傷急性期,早期的纖維血管增生雖然已經出現,但其在FFA影像中不能完全表現出來,且其隨著病程的發展可能部分消退,或繼續增生到視網膜下,最終形成CNV。