引用本文: 張雄澤, 文峰. 息肉樣脈絡膜血管病變中分支血管網的影像特征. 中華眼底病雜志, 2014, 30(3): 230-234. doi: 10.3760/cma.j.issn.1005-1015.2014.03.002 復制
息肉樣脈絡膜血管病變(PCV)以吲哚青綠血管造影(ICGA)檢查顯示的息肉樣脈絡膜血管擴張灶為典型特征,息肉樣病灶常位于異常的脈絡膜分支血管網(BVN)末端[1, 2]。目前有關PCV息肉樣病灶的影像特征報道較多,主要集中于眼底橘紅色改變、熒光素眼底血管造影(FFA)像中帶切跡的色素上皮脫離(PED)、ICGA早期像中可伴搏動的囊袋樣強熒光和晚期像中沖刷現象以及光相干斷層掃描(OCT)像中貼近視網膜色素上皮(RPE)外側的管腔樣結構[1, 3-5]。而針對BVN的影像特征研究相對較少[6-8]。由于PCV的光動力療法治療范圍囊括BVN和息肉樣病灶[2],因此為了有效治療并避免不必要的激光暴露損傷,在確切影像學的引導下劃定BVN范圍尤為重要。為此,我們對一組PCV患者的BVN影像特征進行了觀察,現將結果報道如下。
1 對象和方法
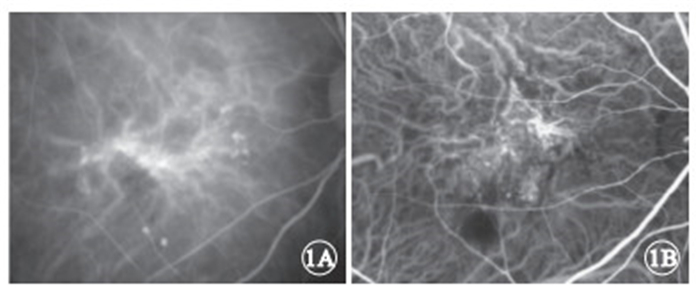
前瞻性病例系列研究。2013年3月至2014年1月在中山大學中山眼科中心黃斑病專科初診為PCV且未經治療的80例患者90只眼納入本研究。其中,男性58例,女性22例;年齡49~85歲,平均年齡61.4歲。所有患者均根據ICGA早期像顯示來自脈絡膜循環的特征性息肉樣強熒光伴或不伴異常BVN(圖 1)確診為PCV[2]。排除新生血管性老年性黃斑變性及視網膜血管瘤樣增生者;眼底存在中心性漿液性脈絡膜視網膜病變、病理性近視、眼底血管樣條紋、脈絡膜破裂、視網膜大動脈瘤、糖尿病視網膜病變、視網膜靜脈阻塞等PCV以外的其他病理性改變者。
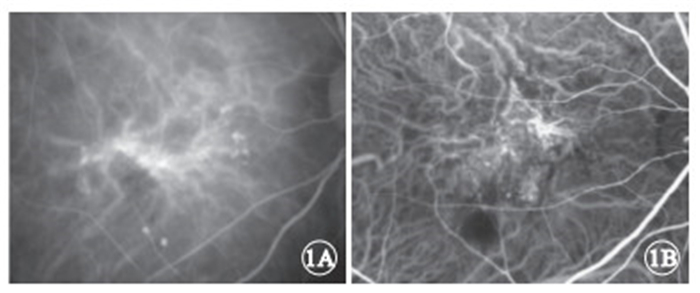 圖1
PCV患眼ICGA早期像。1A. 閃光造影儀檢查像;1B.共聚焦激光造影儀檢查像。均可見BVN及其末端的息肉樣病灶
圖1
PCV患眼ICGA早期像。1A. 閃光造影儀檢查像;1B.共聚焦激光造影儀檢查像。均可見BVN及其末端的息肉樣病灶
所有患者均行最佳矯正視力、裂隙燈顯微鏡、散瞳后90 D前置鏡、眼底彩色照相、FFA、ICGA和OCT 檢查。眼底彩色照相、FFA、ICGA和OCT檢查由同一位醫師操作。眼底彩色照相采用Zeiss FF450閃光造影儀(閃光造影儀)進行;OCT檢查采用Zeiss Cirrus 4000進行。OCT檢查時,對病灶行水平和縱向高清單線掃描,選用信號強度大于7的圖像存儲。根據患者病歷號奇偶數進行隨機分配,其中40例42只眼采用閃光造影儀行FFA和ICGA檢查,40例48只眼采用海德堡Spectralis HRA共聚焦激光造影儀(共聚焦激光造影儀)行FFA和ICGA檢查。FFA造影時間持續15 min,ICGA造影時間持續30 min。以視網膜靜脈完全回流前為FFA早期,造影劑注射后大于10 min為FFA晚期。以造影劑注射后小于5 min為ICGA早期,造影劑注射后大于10 min為ICGA晚期。
FFA檢查顯示的熒光逐漸增強的視網膜下邊界清楚的欠均質強熒光斑視為纖維血管性PED;ICGA檢查造影劑注射10 min后顯示的邊界清楚、類似苔蘚樣外觀的欠均質強熒光斑視為晚期苔蘚樣強熒光斑;OCT檢查顯示的RPE光帶與Bruch膜光帶較大范圍的淺脫離,脫離腔內中等反射填充視為雙層征[6]。
觀察并分析患者BVN在眼底、FFA、ICGA和OCT檢查中的不同影像特征。閱片分別由兩名醫師獨立完成,不一致之處討論后確定。應用Microsoft Excel 2010軟件對數據進行統計分析。
2 結果
90只眼中,伴有BVN者76只眼,占84.4%。采用閃光造影儀檢查的42只眼中,伴有BVN者33只眼,占78.6%;伴大量視網膜下出血3只眼,占7.1%;僅顯示息肉樣病灶6只眼,占14.3%。采用共聚焦激光造影儀檢查的48只眼中,伴有BVN者43只眼,占89.6%;伴大量視網膜下出血4只眼,占8.3%;僅顯示息肉樣病灶1只眼,占2.1%。共聚焦激光造影儀較閃光造影儀檢查顯示的BVN行徑和小分支更清晰。
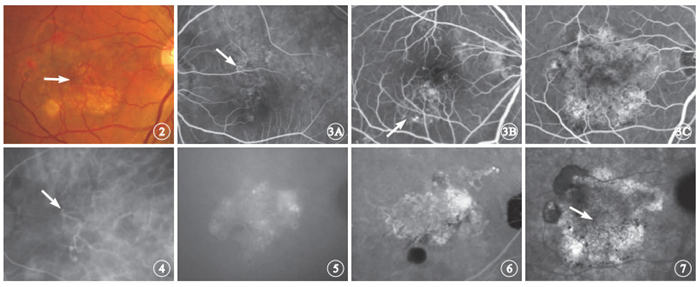
眼底檢查發現,90只眼中,可見橘紅色病灶32只眼,占35.6%;未見橘紅色病灶58只眼,占64.4%。橘紅色病灶中含有與BVN對應的分支狀成分(圖 2)18只眼,占所有患眼的20.0%,占伴有BVN患眼的23.7%。
FFA檢查發現,伴有BVN的76只眼中,早期可透見部分或全部BVN者56只眼(圖 3A),占73.7%;造影全程BVN僅顯示為對應的分支狀透見熒光3只眼(圖 3B),占3.9%;表現為隱匿性脈絡膜新生血管(CNV)73只眼,占96.1%,其中表現為纖維血管性PED(圖 3C)21只眼,占伴有BVN患眼的27.6%。
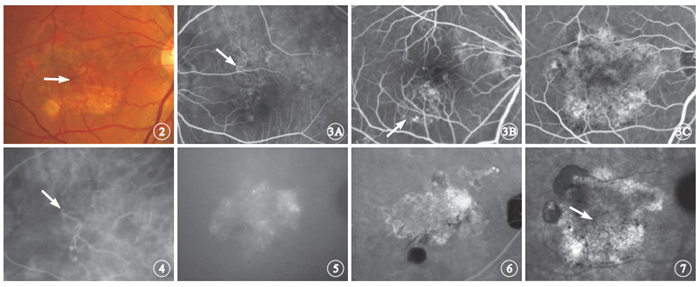 圖2
PCV患眼彩色眼底像。黃斑區可見較多橘紅色分支(白箭)和息肉樣改變 ? ?圖 3 伴有BVN患眼FFA早期像。3A. 黃斑區透見大部分BVN結構,可見BVN起點(白箭);3B. 可見與BVN對應的分支狀透見熒光,不伴滲漏(白箭);3C. 可見纖維血管性PED表現 ? ?圖 4 圖 3A同眼ICGA早期像。可見BVN及其末端息肉樣病灶,BVN起點明顯(白箭) ? ?圖 5 圖 1A同眼閃光造影儀ICGA晚期像。造影30 min時可見苔蘚樣強熒光斑,范圍與圖 1A顯示的BVN范圍接近,強熒光內有多發息肉樣病灶沖刷現象,但BVN沖刷現象不明顯 ? ?圖 6 圖 1B同眼共聚焦激光造影儀ICGA晚期像。造影20 min時可見苔蘚樣強熒光斑,范圍大于圖 1B顯示的BVN范圍 ? ?圖 7 圖 2同眼ICGA晚期像。可見苔蘚樣強熒光斑,強熒光中心可見BVN較大分支的沖刷現象(白箭)
圖2
PCV患眼彩色眼底像。黃斑區可見較多橘紅色分支(白箭)和息肉樣改變 ? ?圖 3 伴有BVN患眼FFA早期像。3A. 黃斑區透見大部分BVN結構,可見BVN起點(白箭);3B. 可見與BVN對應的分支狀透見熒光,不伴滲漏(白箭);3C. 可見纖維血管性PED表現 ? ?圖 4 圖 3A同眼ICGA早期像。可見BVN及其末端息肉樣病灶,BVN起點明顯(白箭) ? ?圖 5 圖 1A同眼閃光造影儀ICGA晚期像。造影30 min時可見苔蘚樣強熒光斑,范圍與圖 1A顯示的BVN范圍接近,強熒光內有多發息肉樣病灶沖刷現象,但BVN沖刷現象不明顯 ? ?圖 6 圖 1B同眼共聚焦激光造影儀ICGA晚期像。造影20 min時可見苔蘚樣強熒光斑,范圍大于圖 1B顯示的BVN范圍 ? ?圖 7 圖 2同眼ICGA晚期像。可見苔蘚樣強熒光斑,強熒光中心可見BVN較大分支的沖刷現象(白箭)
ICGA檢查發現,伴有BVN的76只眼,其BVN顯影均早于息肉樣病灶,BVN和息肉樣病灶均位于正常脈絡膜循環表面。其中,息肉樣病灶位于BVN末端62只眼(圖 4),占81.6%;息肉樣病灶位于BVN血管中段,局部膨大14只眼,占18.4%。造影晚期顯示與BVN對應的苔蘚樣強熒光斑(圖 5,6)69只眼,占90.8%;不表現為苔蘚樣強熒光斑7只眼,占9.2%。苔蘚樣強熒光斑范圍均等于或大于ICGA早期顯示的BVN和息肉樣病灶范圍(圖 5,6)。FFA表現為纖維血管性PED者,其苔蘚樣強熒光斑范圍與纖維血管性PED范圍一致。
ICGA晚期顯示與BVN對應的苔蘚樣強熒光斑69只眼中,采用閃光造影儀檢查31只眼,采用共聚焦激光造影儀檢查40只眼。ICGA晚期不表現為苔蘚樣強熒光斑的7只眼中,BVN位于漿液性PED內2只眼,BVN滲漏明顯、強熒光邊界不清楚5只眼。另有2只眼采用閃光造影儀ICGA檢查,其早期僅顯示息肉樣病灶,未見BVN,但晚期亦顯示有小范圍的苔蘚樣強熒光斑。閃光造影儀ICGA檢查發現,苔蘚樣強熒光斑在造影劑注射后25~30 min時輪廓和結構顯示最為理想(圖 5),造影劑注射后25 min前熒光輪廓較模糊。共聚焦激光造影儀ICGA檢查發現,苔蘚樣強熒光斑在造影劑注射后15~20 min時輪廓和結構顯示最為理想(圖 6),造影劑注射20 min后熒光逐漸消退。閃光造影儀ICGA檢查發現,苔蘚樣強熒光斑內BVN沖刷現象不明顯,而息肉樣病灶沖刷現象較明顯(圖 5)。共聚焦激光造影儀ICGA檢查發現,苔蘚樣強熒光斑內BVN的較粗大分支大多顯示沖刷現象(圖 7),而息肉樣病灶沖刷現象不明顯。
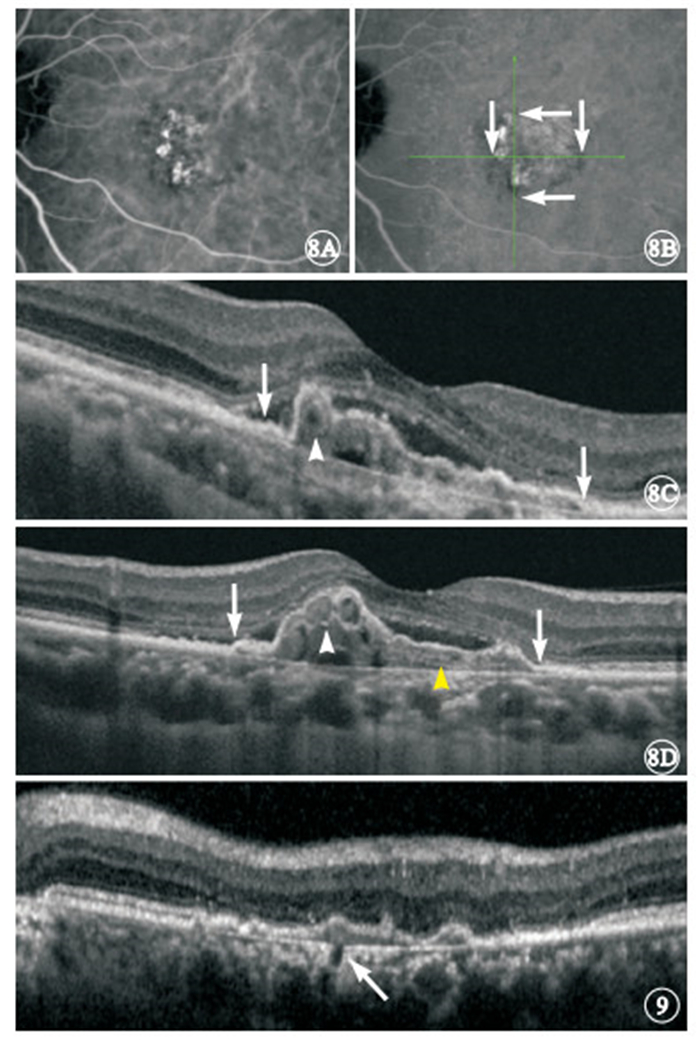
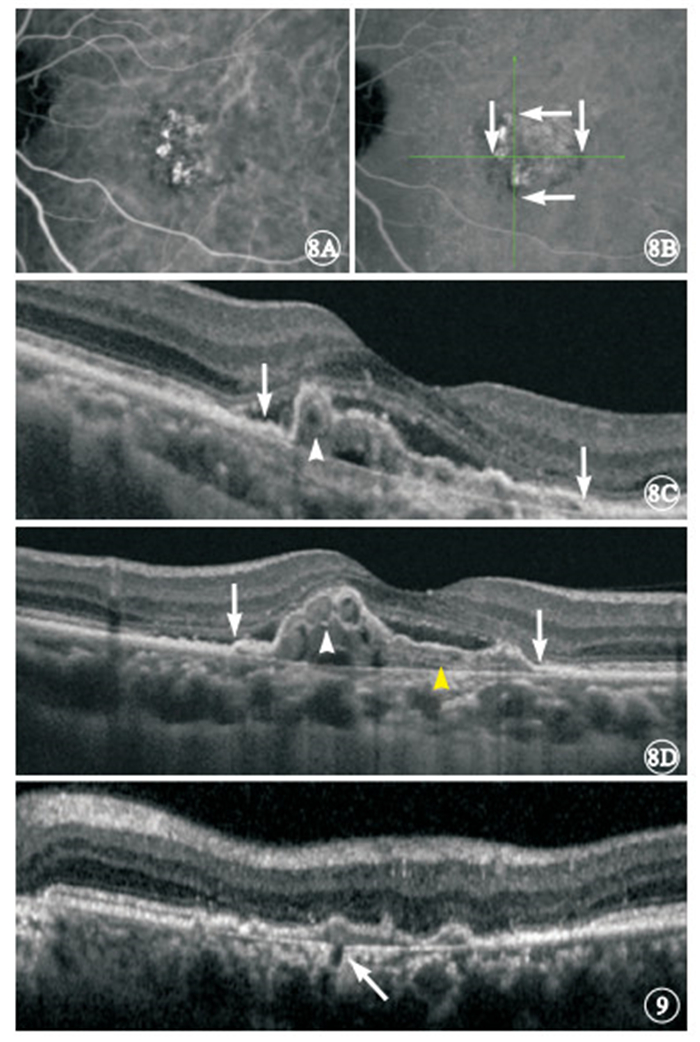
OCT檢查發現,伴有BVN的76只眼中,可見雙層征72只眼,占94.7%;僅顯示漿液血液性PED 4只眼,占5.3%。OCT表現為雙層征的72只眼中,雙層征脫離腔內存在與ICGA影像中息肉樣病灶對應的管腔樣結構(圖 8)15只眼,占20.8%;雙層征脫離腔內的中等反射填充不均勻,夾雜點狀和線狀強反射(圖 8)65只眼,占90.3%;雙層征底部存在與ICGA影像中的BVN起點對應的短段弱反射和Bruch膜缺口(圖 9)2只眼,占2.8%。OCT表現為雙層征的72只眼中,與ICGA晚期顯示的苔蘚樣強熒光斑范圍吻合63只眼(圖 8),占87.5%;與ICGA晚期顯示的苔蘚樣強熒光斑范圍不吻合9只眼,占12.5%,不吻合的因素包括視網膜下纖維瘢痕、神經上皮脫離、陳舊性視網膜下出血、視網膜脈絡膜萎縮和RPE撕裂。
3 討論
息肉樣病灶是PCV確診的必要條件,BVN與其聯系密切。本研究結果顯示,大部分PCV患眼均存在BVN,息肉樣病灶大多位于BVN末端。與Imamura等[1]研究結果一致。同時BVN具有多個與息肉樣病灶類似的影像特點,包括眼底可見的橘紅色改變、ICGA早期顯影和晚期沖刷現象。說明BVN與息肉樣病灶本質一致,息肉樣病灶是依附于BVN的局部瘤樣擴張。我們發現,BVN在眼底可呈現出視網膜下的橘紅色分支,FFA影像中可顯示為背景熒光之上的分支狀透見熒光,ICGA影像中均位于正常脈絡膜循環表面。說明其位置在脈絡膜毛細血管層之上。我們通過OCT檢查發現,BVN起點對應的短段弱反射和Bruch膜缺口以及雙層征中存在大量的點線狀強反射。提示BVN一開始就突破Burch膜匍匐于RPE與Bruch膜的脫離腔中。息肉樣病灶在OCT影像中顯示為雙層征脫離腔中的管腔樣結構,與Khan等[9]報道結果一致。Khan等[9]據此推測,息肉樣病灶起源于長期存在的CNV而非既存的脈絡膜血管,認為PCV是一種新生血管病變而非脈絡膜血管病變。PCV也因此被建議歸類為1型CNV的亞型[10]。我們認為,息肉樣病灶和BVN整體很可能作為CNV生長于Bruch膜內表面。雖然PCV形態上符合1型CNV的描述,但其與老年性黃斑變性中的CNV發病機制是否一致仍待進一步探討。
FFA影像中隱匿性CNV的病灶真實輪廓難辨。Yannuzzi等[11]根據ICGA晚期表現的強熒光將隱匿性CNV分為熱點狀和斑狀。Otani等[12] 最早建議在ICGA晚期斑狀強熒光引導下對PCV病灶進行定位較準確的光動力療法治療。Kang等[13]將PCV的ICGA晚期強熒光描述為“晚期地圖狀強熒光”,認為其對PCV的診斷敏感且特異。本研究觀察發現,PCV的晚期強熒光由于枝蔓較多且含有BVN和息肉樣病灶的沖刷弱熒光,以“地圖”形容并不貼切,而“苔蘚樣強熒光斑”更契合其形態特征。本組伴有BVN的患眼中,有90.8%的患眼ICGA晚期呈苔蘚樣強熒光斑,低于Kang等[13] 報道的100.0%。ICGA檢查時漿液血液性PED的存在和BVN的滲漏導致不顯示為苔蘚樣強熒光斑。苔蘚樣強熒光斑對BVN范圍的顯示較ICGA檢查更全面,與FFA檢查顯示的纖維血管性PED范圍一致;同時OCT檢查顯示雙層征的患眼中,87.5%的患眼雙層征范圍與苔蘚樣強熒光斑范圍吻合,略低于Kim等[8]報道的96.6%。該強熒光斑征象的成因來自雙層征內容物對吲哚青綠染料的滯留,即纖維血管性PED內BVN和息肉樣病灶等纖維血管成分的染料著染及滲漏造成的PED內染料積存。我們認為依據ICGA晚期苔蘚樣強熒光斑劃定PCV病灶范圍是相對準確的。
閃光造影儀和共聚焦激光造影儀的ICGA成像原理不同,其成像特征存在差異。共聚焦激光造影儀對早期BVN行徑和小分支以及晚期BVN沖刷現象的顯示相比閃光造影儀似乎更優。兩者ICGA晚期均可以清晰顯示苔蘚樣強熒光斑,但最優圖像出現的時間存在約10 min的差距。因此選取造影圖像根據晚期苔蘚樣強熒光斑進行PCV病灶范圍劃定時應注意造影計時。但由于本研究未使用同一批患者進行自身對照研究,有關兩種ICGA造影儀及成像顯影技術對BVN顯影的差異還有待客觀比較。
絕大多數的BVN在FFA影像中表現為隱匿性CNV。但本組伴有BVN的患眼中,73.7%的患眼FFA早期可透見部分或全部BVN,臨床中該造影征象常被誤認為典型CNV成分。由于BVN位于RPE下,其表面沒有脈絡膜毛細血管層形成的背景熒光掩蓋,因此較大BVN分支容易在FFA早期被透見顯影,但隨后FFA影像中表現的無源性熒光滲漏和積存并非主要來自于這部分顯影血管。這需要與多數2型CNV在FFA影像中的典型CNV表現相鑒別[10]。
本研究納入對象均為未經治療的初診PCV患者,其病程相對較短;同時本研究為斷面調查,缺乏隨訪資料,其研究結果可能存在一定的局限性。再加上本研究未納入其他CNV病種進行影像比較,有關BVN呈現的影像特征對PCV的特異性有待進一步研究。
息肉樣脈絡膜血管病變(PCV)以吲哚青綠血管造影(ICGA)檢查顯示的息肉樣脈絡膜血管擴張灶為典型特征,息肉樣病灶常位于異常的脈絡膜分支血管網(BVN)末端[1, 2]。目前有關PCV息肉樣病灶的影像特征報道較多,主要集中于眼底橘紅色改變、熒光素眼底血管造影(FFA)像中帶切跡的色素上皮脫離(PED)、ICGA早期像中可伴搏動的囊袋樣強熒光和晚期像中沖刷現象以及光相干斷層掃描(OCT)像中貼近視網膜色素上皮(RPE)外側的管腔樣結構[1, 3-5]。而針對BVN的影像特征研究相對較少[6-8]。由于PCV的光動力療法治療范圍囊括BVN和息肉樣病灶[2],因此為了有效治療并避免不必要的激光暴露損傷,在確切影像學的引導下劃定BVN范圍尤為重要。為此,我們對一組PCV患者的BVN影像特征進行了觀察,現將結果報道如下。
1 對象和方法
前瞻性病例系列研究。2013年3月至2014年1月在中山大學中山眼科中心黃斑病專科初診為PCV且未經治療的80例患者90只眼納入本研究。其中,男性58例,女性22例;年齡49~85歲,平均年齡61.4歲。所有患者均根據ICGA早期像顯示來自脈絡膜循環的特征性息肉樣強熒光伴或不伴異常BVN(圖 1)確診為PCV[2]。排除新生血管性老年性黃斑變性及視網膜血管瘤樣增生者;眼底存在中心性漿液性脈絡膜視網膜病變、病理性近視、眼底血管樣條紋、脈絡膜破裂、視網膜大動脈瘤、糖尿病視網膜病變、視網膜靜脈阻塞等PCV以外的其他病理性改變者。
 圖1
PCV患眼ICGA早期像。1A. 閃光造影儀檢查像;1B.共聚焦激光造影儀檢查像。均可見BVN及其末端的息肉樣病灶
圖1
PCV患眼ICGA早期像。1A. 閃光造影儀檢查像;1B.共聚焦激光造影儀檢查像。均可見BVN及其末端的息肉樣病灶
所有患者均行最佳矯正視力、裂隙燈顯微鏡、散瞳后90 D前置鏡、眼底彩色照相、FFA、ICGA和OCT 檢查。眼底彩色照相、FFA、ICGA和OCT檢查由同一位醫師操作。眼底彩色照相采用Zeiss FF450閃光造影儀(閃光造影儀)進行;OCT檢查采用Zeiss Cirrus 4000進行。OCT檢查時,對病灶行水平和縱向高清單線掃描,選用信號強度大于7的圖像存儲。根據患者病歷號奇偶數進行隨機分配,其中40例42只眼采用閃光造影儀行FFA和ICGA檢查,40例48只眼采用海德堡Spectralis HRA共聚焦激光造影儀(共聚焦激光造影儀)行FFA和ICGA檢查。FFA造影時間持續15 min,ICGA造影時間持續30 min。以視網膜靜脈完全回流前為FFA早期,造影劑注射后大于10 min為FFA晚期。以造影劑注射后小于5 min為ICGA早期,造影劑注射后大于10 min為ICGA晚期。
FFA檢查顯示的熒光逐漸增強的視網膜下邊界清楚的欠均質強熒光斑視為纖維血管性PED;ICGA檢查造影劑注射10 min后顯示的邊界清楚、類似苔蘚樣外觀的欠均質強熒光斑視為晚期苔蘚樣強熒光斑;OCT檢查顯示的RPE光帶與Bruch膜光帶較大范圍的淺脫離,脫離腔內中等反射填充視為雙層征[6]。
觀察并分析患者BVN在眼底、FFA、ICGA和OCT檢查中的不同影像特征。閱片分別由兩名醫師獨立完成,不一致之處討論后確定。應用Microsoft Excel 2010軟件對數據進行統計分析。
2 結果
90只眼中,伴有BVN者76只眼,占84.4%。采用閃光造影儀檢查的42只眼中,伴有BVN者33只眼,占78.6%;伴大量視網膜下出血3只眼,占7.1%;僅顯示息肉樣病灶6只眼,占14.3%。采用共聚焦激光造影儀檢查的48只眼中,伴有BVN者43只眼,占89.6%;伴大量視網膜下出血4只眼,占8.3%;僅顯示息肉樣病灶1只眼,占2.1%。共聚焦激光造影儀較閃光造影儀檢查顯示的BVN行徑和小分支更清晰。
眼底檢查發現,90只眼中,可見橘紅色病灶32只眼,占35.6%;未見橘紅色病灶58只眼,占64.4%。橘紅色病灶中含有與BVN對應的分支狀成分(圖 2)18只眼,占所有患眼的20.0%,占伴有BVN患眼的23.7%。
FFA檢查發現,伴有BVN的76只眼中,早期可透見部分或全部BVN者56只眼(圖 3A),占73.7%;造影全程BVN僅顯示為對應的分支狀透見熒光3只眼(圖 3B),占3.9%;表現為隱匿性脈絡膜新生血管(CNV)73只眼,占96.1%,其中表現為纖維血管性PED(圖 3C)21只眼,占伴有BVN患眼的27.6%。
 圖2
PCV患眼彩色眼底像。黃斑區可見較多橘紅色分支(白箭)和息肉樣改變 ? ?圖 3 伴有BVN患眼FFA早期像。3A. 黃斑區透見大部分BVN結構,可見BVN起點(白箭);3B. 可見與BVN對應的分支狀透見熒光,不伴滲漏(白箭);3C. 可見纖維血管性PED表現 ? ?圖 4 圖 3A同眼ICGA早期像。可見BVN及其末端息肉樣病灶,BVN起點明顯(白箭) ? ?圖 5 圖 1A同眼閃光造影儀ICGA晚期像。造影30 min時可見苔蘚樣強熒光斑,范圍與圖 1A顯示的BVN范圍接近,強熒光內有多發息肉樣病灶沖刷現象,但BVN沖刷現象不明顯 ? ?圖 6 圖 1B同眼共聚焦激光造影儀ICGA晚期像。造影20 min時可見苔蘚樣強熒光斑,范圍大于圖 1B顯示的BVN范圍 ? ?圖 7 圖 2同眼ICGA晚期像。可見苔蘚樣強熒光斑,強熒光中心可見BVN較大分支的沖刷現象(白箭)
圖2
PCV患眼彩色眼底像。黃斑區可見較多橘紅色分支(白箭)和息肉樣改變 ? ?圖 3 伴有BVN患眼FFA早期像。3A. 黃斑區透見大部分BVN結構,可見BVN起點(白箭);3B. 可見與BVN對應的分支狀透見熒光,不伴滲漏(白箭);3C. 可見纖維血管性PED表現 ? ?圖 4 圖 3A同眼ICGA早期像。可見BVN及其末端息肉樣病灶,BVN起點明顯(白箭) ? ?圖 5 圖 1A同眼閃光造影儀ICGA晚期像。造影30 min時可見苔蘚樣強熒光斑,范圍與圖 1A顯示的BVN范圍接近,強熒光內有多發息肉樣病灶沖刷現象,但BVN沖刷現象不明顯 ? ?圖 6 圖 1B同眼共聚焦激光造影儀ICGA晚期像。造影20 min時可見苔蘚樣強熒光斑,范圍大于圖 1B顯示的BVN范圍 ? ?圖 7 圖 2同眼ICGA晚期像。可見苔蘚樣強熒光斑,強熒光中心可見BVN較大分支的沖刷現象(白箭)
ICGA檢查發現,伴有BVN的76只眼,其BVN顯影均早于息肉樣病灶,BVN和息肉樣病灶均位于正常脈絡膜循環表面。其中,息肉樣病灶位于BVN末端62只眼(圖 4),占81.6%;息肉樣病灶位于BVN血管中段,局部膨大14只眼,占18.4%。造影晚期顯示與BVN對應的苔蘚樣強熒光斑(圖 5,6)69只眼,占90.8%;不表現為苔蘚樣強熒光斑7只眼,占9.2%。苔蘚樣強熒光斑范圍均等于或大于ICGA早期顯示的BVN和息肉樣病灶范圍(圖 5,6)。FFA表現為纖維血管性PED者,其苔蘚樣強熒光斑范圍與纖維血管性PED范圍一致。
ICGA晚期顯示與BVN對應的苔蘚樣強熒光斑69只眼中,采用閃光造影儀檢查31只眼,采用共聚焦激光造影儀檢查40只眼。ICGA晚期不表現為苔蘚樣強熒光斑的7只眼中,BVN位于漿液性PED內2只眼,BVN滲漏明顯、強熒光邊界不清楚5只眼。另有2只眼采用閃光造影儀ICGA檢查,其早期僅顯示息肉樣病灶,未見BVN,但晚期亦顯示有小范圍的苔蘚樣強熒光斑。閃光造影儀ICGA檢查發現,苔蘚樣強熒光斑在造影劑注射后25~30 min時輪廓和結構顯示最為理想(圖 5),造影劑注射后25 min前熒光輪廓較模糊。共聚焦激光造影儀ICGA檢查發現,苔蘚樣強熒光斑在造影劑注射后15~20 min時輪廓和結構顯示最為理想(圖 6),造影劑注射20 min后熒光逐漸消退。閃光造影儀ICGA檢查發現,苔蘚樣強熒光斑內BVN沖刷現象不明顯,而息肉樣病灶沖刷現象較明顯(圖 5)。共聚焦激光造影儀ICGA檢查發現,苔蘚樣強熒光斑內BVN的較粗大分支大多顯示沖刷現象(圖 7),而息肉樣病灶沖刷現象不明顯。
OCT檢查發現,伴有BVN的76只眼中,可見雙層征72只眼,占94.7%;僅顯示漿液血液性PED 4只眼,占5.3%。OCT表現為雙層征的72只眼中,雙層征脫離腔內存在與ICGA影像中息肉樣病灶對應的管腔樣結構(圖 8)15只眼,占20.8%;雙層征脫離腔內的中等反射填充不均勻,夾雜點狀和線狀強反射(圖 8)65只眼,占90.3%;雙層征底部存在與ICGA影像中的BVN起點對應的短段弱反射和Bruch膜缺口(圖 9)2只眼,占2.8%。OCT表現為雙層征的72只眼中,與ICGA晚期顯示的苔蘚樣強熒光斑范圍吻合63只眼(圖 8),占87.5%;與ICGA晚期顯示的苔蘚樣強熒光斑范圍不吻合9只眼,占12.5%,不吻合的因素包括視網膜下纖維瘢痕、神經上皮脫離、陳舊性視網膜下出血、視網膜脈絡膜萎縮和RPE撕裂。
3 討論
息肉樣病灶是PCV確診的必要條件,BVN與其聯系密切。本研究結果顯示,大部分PCV患眼均存在BVN,息肉樣病灶大多位于BVN末端。與Imamura等[1]研究結果一致。同時BVN具有多個與息肉樣病灶類似的影像特點,包括眼底可見的橘紅色改變、ICGA早期顯影和晚期沖刷現象。說明BVN與息肉樣病灶本質一致,息肉樣病灶是依附于BVN的局部瘤樣擴張。我們發現,BVN在眼底可呈現出視網膜下的橘紅色分支,FFA影像中可顯示為背景熒光之上的分支狀透見熒光,ICGA影像中均位于正常脈絡膜循環表面。說明其位置在脈絡膜毛細血管層之上。我們通過OCT檢查發現,BVN起點對應的短段弱反射和Bruch膜缺口以及雙層征中存在大量的點線狀強反射。提示BVN一開始就突破Burch膜匍匐于RPE與Bruch膜的脫離腔中。息肉樣病灶在OCT影像中顯示為雙層征脫離腔中的管腔樣結構,與Khan等[9]報道結果一致。Khan等[9]據此推測,息肉樣病灶起源于長期存在的CNV而非既存的脈絡膜血管,認為PCV是一種新生血管病變而非脈絡膜血管病變。PCV也因此被建議歸類為1型CNV的亞型[10]。我們認為,息肉樣病灶和BVN整體很可能作為CNV生長于Bruch膜內表面。雖然PCV形態上符合1型CNV的描述,但其與老年性黃斑變性中的CNV發病機制是否一致仍待進一步探討。
FFA影像中隱匿性CNV的病灶真實輪廓難辨。Yannuzzi等[11]根據ICGA晚期表現的強熒光將隱匿性CNV分為熱點狀和斑狀。Otani等[12] 最早建議在ICGA晚期斑狀強熒光引導下對PCV病灶進行定位較準確的光動力療法治療。Kang等[13]將PCV的ICGA晚期強熒光描述為“晚期地圖狀強熒光”,認為其對PCV的診斷敏感且特異。本研究觀察發現,PCV的晚期強熒光由于枝蔓較多且含有BVN和息肉樣病灶的沖刷弱熒光,以“地圖”形容并不貼切,而“苔蘚樣強熒光斑”更契合其形態特征。本組伴有BVN的患眼中,有90.8%的患眼ICGA晚期呈苔蘚樣強熒光斑,低于Kang等[13] 報道的100.0%。ICGA檢查時漿液血液性PED的存在和BVN的滲漏導致不顯示為苔蘚樣強熒光斑。苔蘚樣強熒光斑對BVN范圍的顯示較ICGA檢查更全面,與FFA檢查顯示的纖維血管性PED范圍一致;同時OCT檢查顯示雙層征的患眼中,87.5%的患眼雙層征范圍與苔蘚樣強熒光斑范圍吻合,略低于Kim等[8]報道的96.6%。該強熒光斑征象的成因來自雙層征內容物對吲哚青綠染料的滯留,即纖維血管性PED內BVN和息肉樣病灶等纖維血管成分的染料著染及滲漏造成的PED內染料積存。我們認為依據ICGA晚期苔蘚樣強熒光斑劃定PCV病灶范圍是相對準確的。
閃光造影儀和共聚焦激光造影儀的ICGA成像原理不同,其成像特征存在差異。共聚焦激光造影儀對早期BVN行徑和小分支以及晚期BVN沖刷現象的顯示相比閃光造影儀似乎更優。兩者ICGA晚期均可以清晰顯示苔蘚樣強熒光斑,但最優圖像出現的時間存在約10 min的差距。因此選取造影圖像根據晚期苔蘚樣強熒光斑進行PCV病灶范圍劃定時應注意造影計時。但由于本研究未使用同一批患者進行自身對照研究,有關兩種ICGA造影儀及成像顯影技術對BVN顯影的差異還有待客觀比較。
絕大多數的BVN在FFA影像中表現為隱匿性CNV。但本組伴有BVN的患眼中,73.7%的患眼FFA早期可透見部分或全部BVN,臨床中該造影征象常被誤認為典型CNV成分。由于BVN位于RPE下,其表面沒有脈絡膜毛細血管層形成的背景熒光掩蓋,因此較大BVN分支容易在FFA早期被透見顯影,但隨后FFA影像中表現的無源性熒光滲漏和積存并非主要來自于這部分顯影血管。這需要與多數2型CNV在FFA影像中的典型CNV表現相鑒別[10]。
本研究納入對象均為未經治療的初診PCV患者,其病程相對較短;同時本研究為斷面調查,缺乏隨訪資料,其研究結果可能存在一定的局限性。再加上本研究未納入其他CNV病種進行影像比較,有關BVN呈現的影像特征對PCV的特異性有待進一步研究。