引用本文: 劉玨君, 陳長征, 易佐慧子, 王曉玲, 許阿敏, 何璐. 特發性脈絡膜新生血管患眼抗血管內皮生長因子藥物治療后血流密度變化. 中華眼底病雜志, 2019, 35(1): 31-35. doi: 10.3760/cma.j.issn.1005-1015.2019.01.007 復制
特發性脈絡膜新生血管(ICNV)以局限于黃斑區孤立的CNV病灶為主要特征,其病理基礎與新生血管性老年性黃斑變性(nAMD)相似[1-2]。OCT血管成像(OCTA)能分層顯示OCT斷面對應的視網膜及脈絡膜層血管形態,尤其對新生血管性疾病具有獨特成像優勢[3]。有研究表明,OCTA結合OCT對CNV診斷的靈敏度可達到100%[4]。多項研究結果顯示,抗VEGF藥物應用于ICNV治療能明顯改善病情[5-6]。既往評價抗VEGF藥物治療nAMD的療效主要依靠OCT觀察視網膜下液吸收情況[1, 7-8],而今OCTA量化分析血流面積減少程度亦可作為其療效評價指標[9]。我們應用OCTA對一組ICNV患者抗VEGF藥物治療后的血管形態及血流密度變化進行了定量分析,以探討OCTA在其治療隨訪中的臨床應用價值。現將結果報道如下。
1 對象和方法
本研究為獲得醫院倫理委員會批準并取得患者書面知情同意的回顧性病例分析。2017年5月至2018年5月于武漢人民醫院眼科中心檢查并確診為ICNV的16例患者16只眼納入本研究。其中,男性4例4只眼,女性12例12只眼;年齡20~49歲,平均年齡(33.94±9.83)歲。病程1~20周,平均病程(5.13±4.44)周。所有患者均為單眼發病;右、左眼各8只。參照文獻[1-2]的標準確立本組患者的納入標準:(1)年齡<50歲;(2)中心或旁中心視力下降,可伴有視物變形;(3)黃斑區CNV,可伴有出血;(4)FFA及OCT檢查顯示黃斑中心凹或中心凹旁CNV。排除標準:(1)屈光度≥?6.00 D及病理性近視;(2)AMD;(3)外傷引起的CNV;(4)伴有全身或眼底免疫相關疾病或感染性疾病者;(5)既往有內眼手術或激光光凝治療史;(6)既往接受過抗VEGF藥物治療;(7)OCTA圖像偽影影響圖像分析者。
患眼均行BCVA、間接檢眼鏡、眼底彩色照相(德國卡爾蔡司公司)、FFA(HAR2,德國海德堡公司)及SD-OCT、OCTA(RTVue OCT,量化2.0,美國Optovue公司)檢查。所有檢查由同一位經驗豐富的眼科醫師完成。BCVA記錄時換算為logMAR視力。OCT及OCTA掃描開啟眼球追蹤模式,按操作標準完成掃描[10]。多次掃描留存清晰度最高的圖像。SD-OCT儀光源中心波長約840 nm(帶寬45 nm),軸向掃描頻率為70 kHz。記錄OCT-Retina map模式的黃斑中心凹視網膜厚度(CMT)值。OCTA利用分頻幅去相干血管成像算法,即將同一位置反復掃描的OCT頻幅分成數段,分別使用去相關法進行分析,然后再合并帶寬繼而獲得平均去相干血流圖像,三維顯示視網膜與部分脈絡膜血流[11]。一次OCTA圖像獲取需1次x掃描疊加1次y掃描,而每次x掃描或y掃描包含304或400次B-scan且在每個位置重復2次,耗時約3.0~4.5 s。在Angio-OCT 3 mm×3 mm模式的外層視網膜層面(上邊界為外叢狀層下10 μm,下邊界為Bruch膜上10 μm)對CNV進行定量分析,即利用軟件手動繪畫功能勾畫CNV邊界,軟件自動測量CNV病灶選定面積(CSA)及CNV血流面積(CFA)。OCTA圖像分析時結合en-face及B-scan像,若發現分層有誤則手動調整視網膜分層。
患眼平均logMAR BCVA 0.336±0.163、CMT(268.500±57.927)μm、CSA(0.651±0.521)mm2、CFA(0.327±0.278)mm2。所有患眼FFA均表現為早期強熒光,晚期不同程度熒光素滲漏。OCT檢查,所有患眼均為Ⅱ型CNV,即表現為突破Bruch膜、位于神經上皮下RPE上的強反射信號,伴或不伴視網膜下或層間積液[12-13];其中,中心凹下型(CNV病灶位于黃斑中心凹下)10只眼;旁中心凹型(CNV病灶位于中心凹以外)6只眼。OCTA檢查,患眼外層視網膜層均可見CNV血管形態。參照文獻[14]的方法觀察CNV血管形態特征并對其進行分型(圖1)。DN型:密集網絡狀,短小的毛細血管成分占50%以上;LN型:稀疏網絡狀,以簡單線性分支血管為主,毛細血管成分占50%以下;MN型:即混合型,難以分辨LN型和DN型。
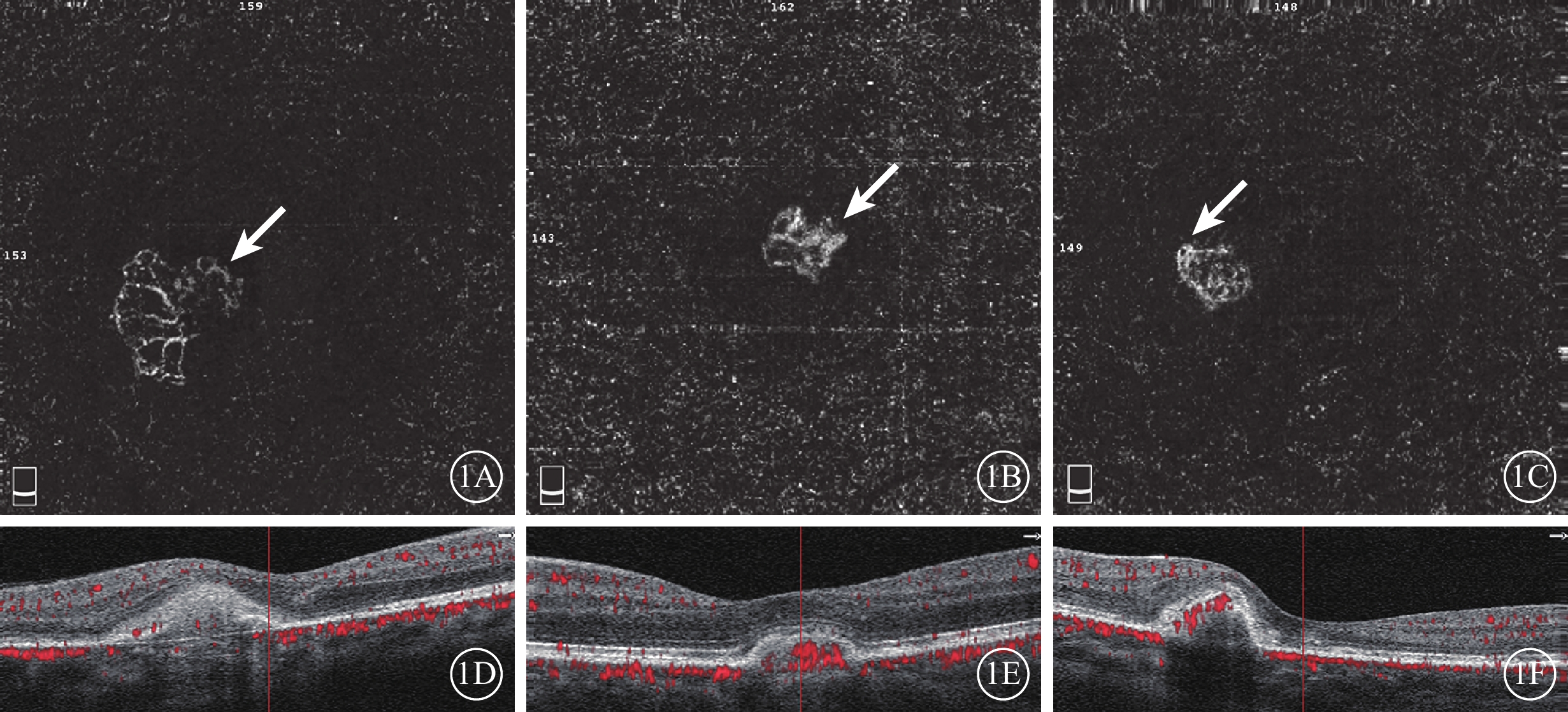 圖1
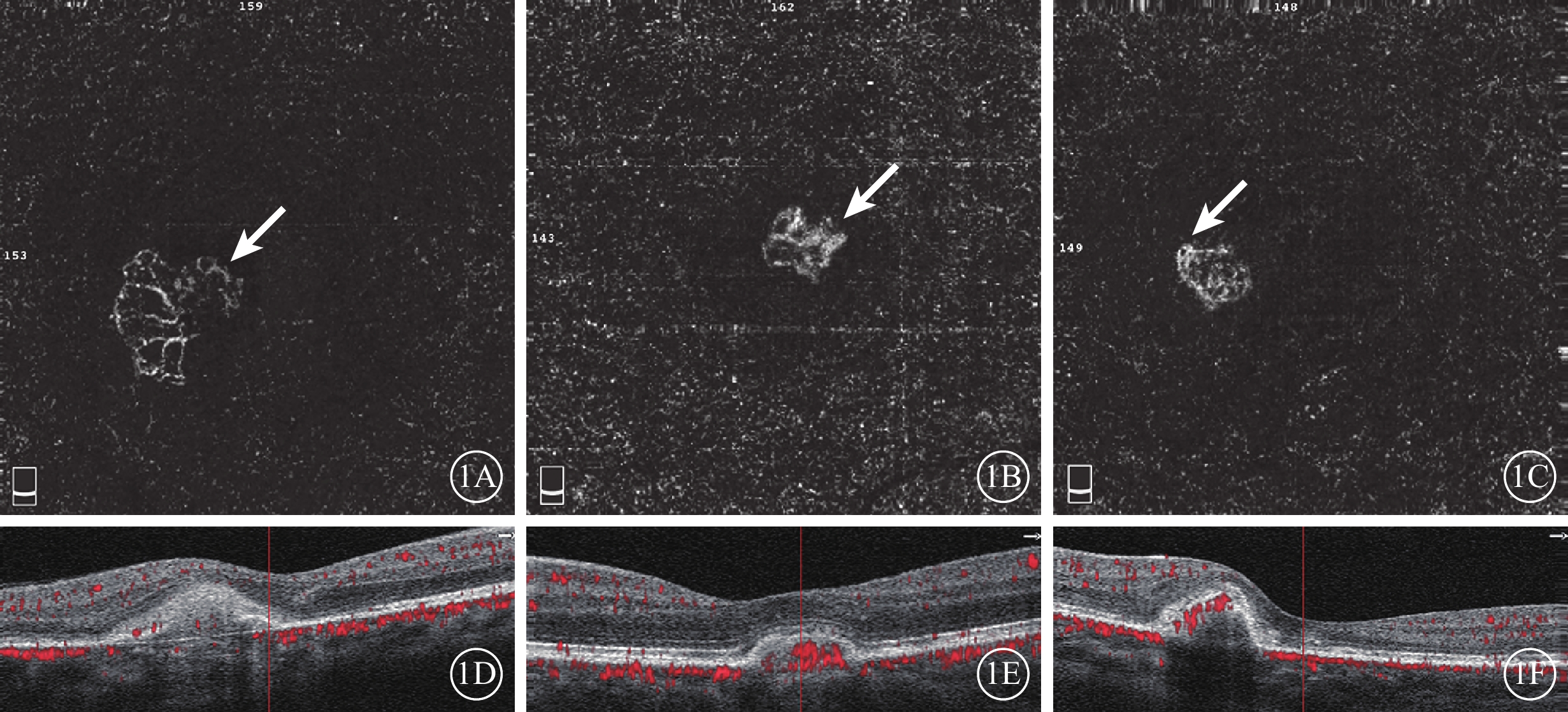
ICNV患眼治療前外層視網膜OCTA像及B-scan像。1A示DN型OCTA像,可見大量毛細血管及部分線性血管、血管相互吻合的新生血管叢(白箭);1B示LN型OCTA像,可見管徑短粗的新生血管叢(白箭);1C示MN型OCTA像,可見細小線性血管組成的新生血管叢(白箭);1D~1F分別示與1A~1C對應的B-scan像,均可見視網膜下強反射信號CNV病灶
圖1
ICNV患眼治療前外層視網膜OCTA像及B-scan像。1A示DN型OCTA像,可見大量毛細血管及部分線性血管、血管相互吻合的新生血管叢(白箭);1B示LN型OCTA像,可見管徑短粗的新生血管叢(白箭);1C示MN型OCTA像,可見細小線性血管組成的新生血管叢(白箭);1D~1F分別示與1A~1C對應的B-scan像,均可見視網膜下強反射信號CNV病灶
患眼均行玻璃體腔注射10 mg/ml雷珠單抗0.05 ml(含雷珠單抗0.5 mg)治療,由同一位眼科醫師在手術室完成。治療后1個月采用與治療前相同設備和方法行BCVA、眼底彩色照相、OCT及OCTA檢查。平均隨訪時間(29.7±0.9)周。對比觀察治療前后CMT、CSA、CFA、BCVA變化,并同時觀察CNV治療前后血管形態變化。
采用SPSS 23.0軟件行統計學分析,數據以均數±標準差(
 ±s)表示。治療前后CMT、CSA、CFA比較采用配對t檢驗。采用Pearson相關性分析法分析治療后logMAR BCVA與治療前后CMT、CSA、CFA的相關性。P<0.05為差異有統計學意義。
±s)表示。治療前后CMT、CSA、CFA比較采用配對t檢驗。采用Pearson相關性分析法分析治療后logMAR BCVA與治療前后CMT、CSA、CFA的相關性。P<0.05為差異有統計學意義。
2 結果
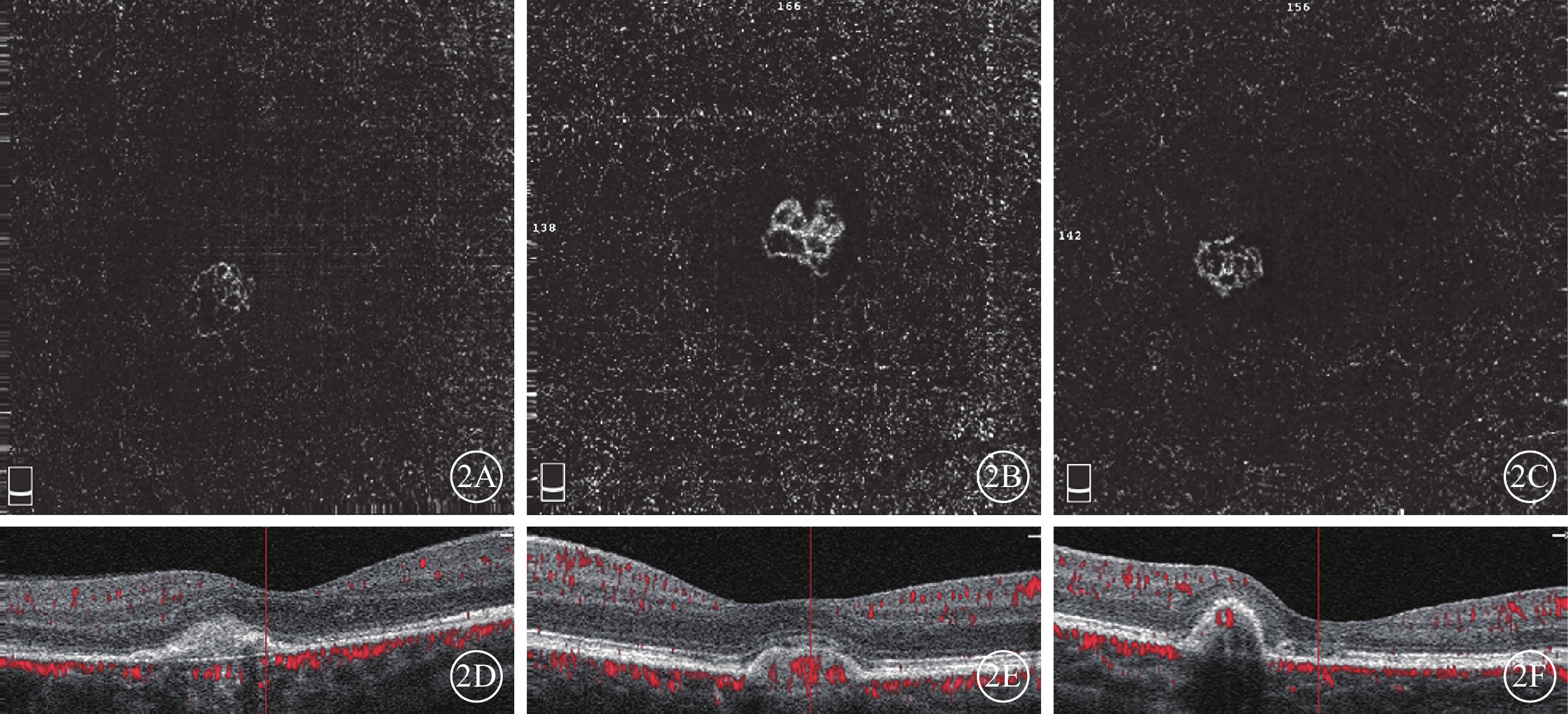
治療后1個月,患眼平均logMAR BCVA 0.176±0.111、CMT(232.500±18.910)μm、CSA(0.420±0.439)mm2、CFA(0.215±0.274)mm2。其平均CMT、CSA、CFA變化百分比分別為(10.940±14.098)%、(36.790±31.451)%、(41.126±33.717)%。與治療前比較,患眼logMAR BCVA(t=5.471,P<0.001)、CMT(t=2.527,P=0.023)、CSA(t=4.039,P=0.001)、CFA(t=4.214,P=0.001)均降低,差異均有統計學意義。16只眼中,CMT、CFA、CSA均減少11只眼;CFA及CSA減少但CMT無明顯變化3只眼;CFA、CSA及CMT均無明顯變化2只眼(圖2)。16只眼中,DN型7只眼,LN型4只眼,MN型5只眼。平均CFA分別減少(73.420±20.321)%,(25.487±12.436)%,(16.460±16.110)%。
Pearson相關性分析結果顯示,患眼治療后logMAR BCVA與治療前后CSA呈中度正相關(r=0.553、0.560,P=0.026、0.024);與治療前后CFA呈強正相關(r=0.669、0.606,P=0.005、0.013);與治療前后CMT無顯著相關性(r=0.144、?0.149,P=0.594、0.583)。
3 討論
臨床上常通過OCT檢查觀察患眼視網膜水腫、視網膜下積液、RPE改變等間接征象來預測CNV活動性或靜止性及其抗VEGF藥物治療療效[2, 7]。隨著OCTA的廣泛應用,近年研究發現,在nAMD-CNV自然病程的不同時期、單次或反復抗VEGF藥物治療后,CNV的OCTA圖像呈現不同的形態特征,這些特征可能反映了CNV的血管成熟度或活動性,亦有助于預測抗VEGF藥物治療療效[15]。Chen等[9]在ICNV關于OCTA的研究中也發現,ICNV血管形態特點可能與抗VEGF藥物治療療效有關。
本研究結果顯示,68.75%的患眼OCTA與OCT呈現一致性變化,即CSA、CFA及CMT較治療前均減少,且患眼BCVA較治療前均有不同程度提高。這與既往研究結果一致[9, 16]。提示OCTA定量分析CNV血流面積有助于評估抗VEGF藥物治療療效。多數學者認為,CNV形態主要由管徑細小的毛細血管和主干或分支血管組成,在CNV發生發展的不同階段組成比例不同[14, 17]。CNV早期表現為以毛細血管為主(占50%以上)的密集網絡狀(DN型)[14],對抗VEGF藥物敏感;隨病程延長,新生血管發生管腔重塑,芽狀毛細血管減少,OCTA表現為以簡單線性分支血管為主的稀疏網絡狀(LN型)[14-15]。本研究患眼治療前OCT有不同程度的視網膜水腫或視網膜下積液,OCTA顯示病灶內均有不同程度的芽狀毛細血管叢;其中,DN型7只眼,治療后平均CFA減少(73.420±20.321)%;LN型4只眼,治療后OCTA顯示殘留部分線性血管,平均CFA減少(25.487±12.436)%。CNV病灶縮小主要與病灶內的毛細血管減少有關,與既往相關研究結果一致[1, 14, 17-19]。提示ICNV抗VEGF藥物治療療效可能與OCTA血管形態中芽狀毛細血管與簡單線型分支血管的組成比例有關。
本組有3只眼抗VEGF藥物治療后CFA及CSA減少,但CMT無明顯變化;所有患眼CFA減少(41.126±33.717)%,明顯高于CMT減少的(10.940±14.098)%。提示OCTA直接顯示新生血管形態,可能發現OCT無法顯示的一些細微變化。Chen等[9]應用OCTA觀察發現,ICNV抗VEGF藥物治療后1 d血流密度變化顯著大于OCT可見的厚度變化。提示OCTA較OCT對新生血管早期變化更敏感。此外,本研究中有1只眼抗VEGF藥物治療后1個月CFA明顯減少,但OCTA提示CNV復發,病灶內出現少量新的芽狀小血管。這與既往研究發現CNV經抗VEGF藥物治療后1 d至1周部分小血管即可消退,2~4周可見CNV再次生長等結論相符[9, 18]。但值得注意的是,本研究選取單一時間點隨訪可能一定程度上低估了OCTA反映抗VEGF藥物治療療效的能力。
有學者認為,抗VEGF藥物治療ICNV的療效優于nAMD-CNV,通常nAMD需注射次數更多[9, 16, 18, 20]。基于OCTA的研究發現,Ⅰ型和Ⅱ型CNV的OCTA血管形態存在差異,nAMD通常以Ⅰ型CNV為主,較Ⅱ型CNV抗VEGF藥物的療效差[12]。本組所有ICNV患眼由短小的毛細血管或分支血管組成,與其他nAMD-CNV研究結果相比較,ICNV外層視網膜層CNV病灶更小、基線時平均CFA更低[9, 16, 18, 20]。其中2只眼抗VEGF藥物治療前后OCT及OCTA影像特征均無明顯變化,治療前OCT可見中強反射信號團塊且無視網膜下積液,我們推測為非活動性ICNV。與文獻報道中非活動性nAMD-CNV OCTA形態比較,ICNV外層視網膜層缺少滋養血管。Chen等[9]研究發現,ICNV OCTA形態與nAMD存在差異,抗VEGF藥物治療療效不同可能與之有關。然而,目前報道均為小樣本回顧性病例分析,未來還需更大樣本的前瞻性研究對nAMD與ICNV的OCTA所見形態特點及其與抗VEGF藥物治療療效關系進行探討。
本研究中雖然有2只眼OCT及OCTA均無明顯變化、1只眼復發,但所有患眼平均CSA、CFA、CMT均減少,較Chen等[9]研究結果偏低。我們分析可能與以下因素有關:(1)本研究納入病例中,少數患者病程長,血管成熟度可能更高,治療后變化相對小;(2)本研究采用Optovue基于3D PAR三維去投影技術的OCTA掃描模式,較以往采用的二維去投影技術對偽影處理更好[21-22]。我們對治療后BCVA與治療前后CFA、CMT進行相關性分析,并結合文獻分析認為CFA及CMT均在一定程度上影響ICNV患者視力預后,而CFA影響更顯著,CMT為繼發于血管滲透性增加或RPE受損的表現,可能受多種因素影響[23]。本研究中BCVA與CMT無顯著相關可能是因為納入觀察的病例數較少,部分患眼病灶位于旁中心凹,CMT不能完全反映病灶真實變化。
本研究存在以下不足:(1)排除了固視能力差及圖像顯示不清者,導致選擇偏倚;(2)隨訪時間點單一;(3)手動繪畫病灶邊界可能存在誤差;(4)僅分析了外層視網膜CNV血管形態,未能就脈絡膜毛細血管層進行分析。盡管如此,本研究結果依然可以表明OCTA能清晰顯示ICNV結構形態,輔助OCT診斷ICNV,量化分析ICNV血流面積有助于評價抗VEGF藥物治療療效。此外,OCTA能夠發現OCT無法識別的微小血管改變,便于臨床動態觀察CNV的發生發展過程,提升對疾病的認識及抗VEGF藥物治療療效評估的準確性。
特發性脈絡膜新生血管(ICNV)以局限于黃斑區孤立的CNV病灶為主要特征,其病理基礎與新生血管性老年性黃斑變性(nAMD)相似[1-2]。OCT血管成像(OCTA)能分層顯示OCT斷面對應的視網膜及脈絡膜層血管形態,尤其對新生血管性疾病具有獨特成像優勢[3]。有研究表明,OCTA結合OCT對CNV診斷的靈敏度可達到100%[4]。多項研究結果顯示,抗VEGF藥物應用于ICNV治療能明顯改善病情[5-6]。既往評價抗VEGF藥物治療nAMD的療效主要依靠OCT觀察視網膜下液吸收情況[1, 7-8],而今OCTA量化分析血流面積減少程度亦可作為其療效評價指標[9]。我們應用OCTA對一組ICNV患者抗VEGF藥物治療后的血管形態及血流密度變化進行了定量分析,以探討OCTA在其治療隨訪中的臨床應用價值。現將結果報道如下。
1 對象和方法
本研究為獲得醫院倫理委員會批準并取得患者書面知情同意的回顧性病例分析。2017年5月至2018年5月于武漢人民醫院眼科中心檢查并確診為ICNV的16例患者16只眼納入本研究。其中,男性4例4只眼,女性12例12只眼;年齡20~49歲,平均年齡(33.94±9.83)歲。病程1~20周,平均病程(5.13±4.44)周。所有患者均為單眼發病;右、左眼各8只。參照文獻[1-2]的標準確立本組患者的納入標準:(1)年齡<50歲;(2)中心或旁中心視力下降,可伴有視物變形;(3)黃斑區CNV,可伴有出血;(4)FFA及OCT檢查顯示黃斑中心凹或中心凹旁CNV。排除標準:(1)屈光度≥?6.00 D及病理性近視;(2)AMD;(3)外傷引起的CNV;(4)伴有全身或眼底免疫相關疾病或感染性疾病者;(5)既往有內眼手術或激光光凝治療史;(6)既往接受過抗VEGF藥物治療;(7)OCTA圖像偽影影響圖像分析者。
患眼均行BCVA、間接檢眼鏡、眼底彩色照相(德國卡爾蔡司公司)、FFA(HAR2,德國海德堡公司)及SD-OCT、OCTA(RTVue OCT,量化2.0,美國Optovue公司)檢查。所有檢查由同一位經驗豐富的眼科醫師完成。BCVA記錄時換算為logMAR視力。OCT及OCTA掃描開啟眼球追蹤模式,按操作標準完成掃描[10]。多次掃描留存清晰度最高的圖像。SD-OCT儀光源中心波長約840 nm(帶寬45 nm),軸向掃描頻率為70 kHz。記錄OCT-Retina map模式的黃斑中心凹視網膜厚度(CMT)值。OCTA利用分頻幅去相干血管成像算法,即將同一位置反復掃描的OCT頻幅分成數段,分別使用去相關法進行分析,然后再合并帶寬繼而獲得平均去相干血流圖像,三維顯示視網膜與部分脈絡膜血流[11]。一次OCTA圖像獲取需1次x掃描疊加1次y掃描,而每次x掃描或y掃描包含304或400次B-scan且在每個位置重復2次,耗時約3.0~4.5 s。在Angio-OCT 3 mm×3 mm模式的外層視網膜層面(上邊界為外叢狀層下10 μm,下邊界為Bruch膜上10 μm)對CNV進行定量分析,即利用軟件手動繪畫功能勾畫CNV邊界,軟件自動測量CNV病灶選定面積(CSA)及CNV血流面積(CFA)。OCTA圖像分析時結合en-face及B-scan像,若發現分層有誤則手動調整視網膜分層。
患眼平均logMAR BCVA 0.336±0.163、CMT(268.500±57.927)μm、CSA(0.651±0.521)mm2、CFA(0.327±0.278)mm2。所有患眼FFA均表現為早期強熒光,晚期不同程度熒光素滲漏。OCT檢查,所有患眼均為Ⅱ型CNV,即表現為突破Bruch膜、位于神經上皮下RPE上的強反射信號,伴或不伴視網膜下或層間積液[12-13];其中,中心凹下型(CNV病灶位于黃斑中心凹下)10只眼;旁中心凹型(CNV病灶位于中心凹以外)6只眼。OCTA檢查,患眼外層視網膜層均可見CNV血管形態。參照文獻[14]的方法觀察CNV血管形態特征并對其進行分型(圖1)。DN型:密集網絡狀,短小的毛細血管成分占50%以上;LN型:稀疏網絡狀,以簡單線性分支血管為主,毛細血管成分占50%以下;MN型:即混合型,難以分辨LN型和DN型。
 圖1
ICNV患眼治療前外層視網膜OCTA像及B-scan像。1A示DN型OCTA像,可見大量毛細血管及部分線性血管、血管相互吻合的新生血管叢(白箭);1B示LN型OCTA像,可見管徑短粗的新生血管叢(白箭);1C示MN型OCTA像,可見細小線性血管組成的新生血管叢(白箭);1D~1F分別示與1A~1C對應的B-scan像,均可見視網膜下強反射信號CNV病灶
圖1
ICNV患眼治療前外層視網膜OCTA像及B-scan像。1A示DN型OCTA像,可見大量毛細血管及部分線性血管、血管相互吻合的新生血管叢(白箭);1B示LN型OCTA像,可見管徑短粗的新生血管叢(白箭);1C示MN型OCTA像,可見細小線性血管組成的新生血管叢(白箭);1D~1F分別示與1A~1C對應的B-scan像,均可見視網膜下強反射信號CNV病灶
患眼均行玻璃體腔注射10 mg/ml雷珠單抗0.05 ml(含雷珠單抗0.5 mg)治療,由同一位眼科醫師在手術室完成。治療后1個月采用與治療前相同設備和方法行BCVA、眼底彩色照相、OCT及OCTA檢查。平均隨訪時間(29.7±0.9)周。對比觀察治療前后CMT、CSA、CFA、BCVA變化,并同時觀察CNV治療前后血管形態變化。
采用SPSS 23.0軟件行統計學分析,數據以均數±標準差(
 ±s)表示。治療前后CMT、CSA、CFA比較采用配對t檢驗。采用Pearson相關性分析法分析治療后logMAR BCVA與治療前后CMT、CSA、CFA的相關性。P<0.05為差異有統計學意義。
±s)表示。治療前后CMT、CSA、CFA比較采用配對t檢驗。采用Pearson相關性分析法分析治療后logMAR BCVA與治療前后CMT、CSA、CFA的相關性。P<0.05為差異有統計學意義。
2 結果
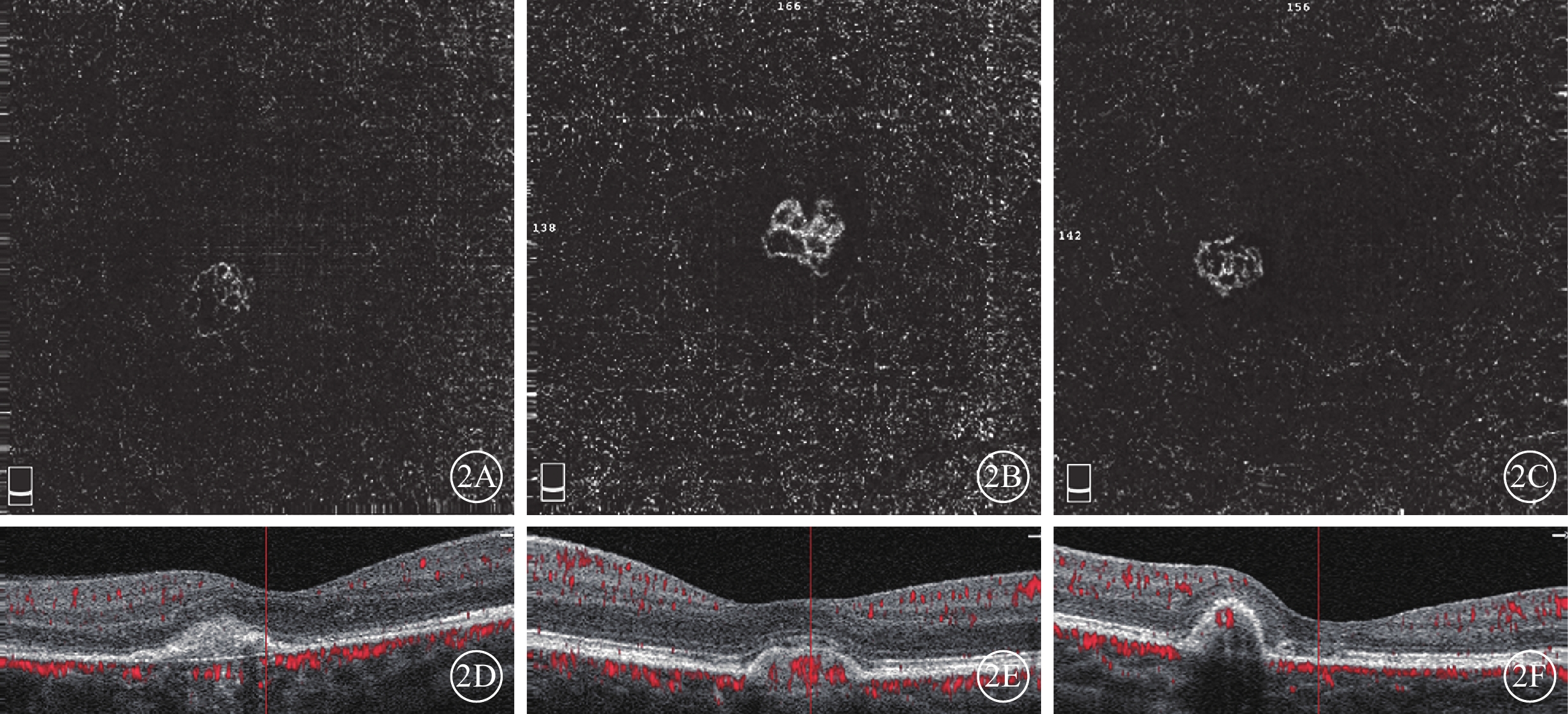
治療后1個月,患眼平均logMAR BCVA 0.176±0.111、CMT(232.500±18.910)μm、CSA(0.420±0.439)mm2、CFA(0.215±0.274)mm2。其平均CMT、CSA、CFA變化百分比分別為(10.940±14.098)%、(36.790±31.451)%、(41.126±33.717)%。與治療前比較,患眼logMAR BCVA(t=5.471,P<0.001)、CMT(t=2.527,P=0.023)、CSA(t=4.039,P=0.001)、CFA(t=4.214,P=0.001)均降低,差異均有統計學意義。16只眼中,CMT、CFA、CSA均減少11只眼;CFA及CSA減少但CMT無明顯變化3只眼;CFA、CSA及CMT均無明顯變化2只眼(圖2)。16只眼中,DN型7只眼,LN型4只眼,MN型5只眼。平均CFA分別減少(73.420±20.321)%,(25.487±12.436)%,(16.460±16.110)%。
Pearson相關性分析結果顯示,患眼治療后logMAR BCVA與治療前后CSA呈中度正相關(r=0.553、0.560,P=0.026、0.024);與治療前后CFA呈強正相關(r=0.669、0.606,P=0.005、0.013);與治療前后CMT無顯著相關性(r=0.144、?0.149,P=0.594、0.583)。
3 討論
臨床上常通過OCT檢查觀察患眼視網膜水腫、視網膜下積液、RPE改變等間接征象來預測CNV活動性或靜止性及其抗VEGF藥物治療療效[2, 7]。隨著OCTA的廣泛應用,近年研究發現,在nAMD-CNV自然病程的不同時期、單次或反復抗VEGF藥物治療后,CNV的OCTA圖像呈現不同的形態特征,這些特征可能反映了CNV的血管成熟度或活動性,亦有助于預測抗VEGF藥物治療療效[15]。Chen等[9]在ICNV關于OCTA的研究中也發現,ICNV血管形態特點可能與抗VEGF藥物治療療效有關。
本研究結果顯示,68.75%的患眼OCTA與OCT呈現一致性變化,即CSA、CFA及CMT較治療前均減少,且患眼BCVA較治療前均有不同程度提高。這與既往研究結果一致[9, 16]。提示OCTA定量分析CNV血流面積有助于評估抗VEGF藥物治療療效。多數學者認為,CNV形態主要由管徑細小的毛細血管和主干或分支血管組成,在CNV發生發展的不同階段組成比例不同[14, 17]。CNV早期表現為以毛細血管為主(占50%以上)的密集網絡狀(DN型)[14],對抗VEGF藥物敏感;隨病程延長,新生血管發生管腔重塑,芽狀毛細血管減少,OCTA表現為以簡單線性分支血管為主的稀疏網絡狀(LN型)[14-15]。本研究患眼治療前OCT有不同程度的視網膜水腫或視網膜下積液,OCTA顯示病灶內均有不同程度的芽狀毛細血管叢;其中,DN型7只眼,治療后平均CFA減少(73.420±20.321)%;LN型4只眼,治療后OCTA顯示殘留部分線性血管,平均CFA減少(25.487±12.436)%。CNV病灶縮小主要與病灶內的毛細血管減少有關,與既往相關研究結果一致[1, 14, 17-19]。提示ICNV抗VEGF藥物治療療效可能與OCTA血管形態中芽狀毛細血管與簡單線型分支血管的組成比例有關。
本組有3只眼抗VEGF藥物治療后CFA及CSA減少,但CMT無明顯變化;所有患眼CFA減少(41.126±33.717)%,明顯高于CMT減少的(10.940±14.098)%。提示OCTA直接顯示新生血管形態,可能發現OCT無法顯示的一些細微變化。Chen等[9]應用OCTA觀察發現,ICNV抗VEGF藥物治療后1 d血流密度變化顯著大于OCT可見的厚度變化。提示OCTA較OCT對新生血管早期變化更敏感。此外,本研究中有1只眼抗VEGF藥物治療后1個月CFA明顯減少,但OCTA提示CNV復發,病灶內出現少量新的芽狀小血管。這與既往研究發現CNV經抗VEGF藥物治療后1 d至1周部分小血管即可消退,2~4周可見CNV再次生長等結論相符[9, 18]。但值得注意的是,本研究選取單一時間點隨訪可能一定程度上低估了OCTA反映抗VEGF藥物治療療效的能力。
有學者認為,抗VEGF藥物治療ICNV的療效優于nAMD-CNV,通常nAMD需注射次數更多[9, 16, 18, 20]。基于OCTA的研究發現,Ⅰ型和Ⅱ型CNV的OCTA血管形態存在差異,nAMD通常以Ⅰ型CNV為主,較Ⅱ型CNV抗VEGF藥物的療效差[12]。本組所有ICNV患眼由短小的毛細血管或分支血管組成,與其他nAMD-CNV研究結果相比較,ICNV外層視網膜層CNV病灶更小、基線時平均CFA更低[9, 16, 18, 20]。其中2只眼抗VEGF藥物治療前后OCT及OCTA影像特征均無明顯變化,治療前OCT可見中強反射信號團塊且無視網膜下積液,我們推測為非活動性ICNV。與文獻報道中非活動性nAMD-CNV OCTA形態比較,ICNV外層視網膜層缺少滋養血管。Chen等[9]研究發現,ICNV OCTA形態與nAMD存在差異,抗VEGF藥物治療療效不同可能與之有關。然而,目前報道均為小樣本回顧性病例分析,未來還需更大樣本的前瞻性研究對nAMD與ICNV的OCTA所見形態特點及其與抗VEGF藥物治療療效關系進行探討。
本研究中雖然有2只眼OCT及OCTA均無明顯變化、1只眼復發,但所有患眼平均CSA、CFA、CMT均減少,較Chen等[9]研究結果偏低。我們分析可能與以下因素有關:(1)本研究納入病例中,少數患者病程長,血管成熟度可能更高,治療后變化相對小;(2)本研究采用Optovue基于3D PAR三維去投影技術的OCTA掃描模式,較以往采用的二維去投影技術對偽影處理更好[21-22]。我們對治療后BCVA與治療前后CFA、CMT進行相關性分析,并結合文獻分析認為CFA及CMT均在一定程度上影響ICNV患者視力預后,而CFA影響更顯著,CMT為繼發于血管滲透性增加或RPE受損的表現,可能受多種因素影響[23]。本研究中BCVA與CMT無顯著相關可能是因為納入觀察的病例數較少,部分患眼病灶位于旁中心凹,CMT不能完全反映病灶真實變化。
本研究存在以下不足:(1)排除了固視能力差及圖像顯示不清者,導致選擇偏倚;(2)隨訪時間點單一;(3)手動繪畫病灶邊界可能存在誤差;(4)僅分析了外層視網膜CNV血管形態,未能就脈絡膜毛細血管層進行分析。盡管如此,本研究結果依然可以表明OCTA能清晰顯示ICNV結構形態,輔助OCT診斷ICNV,量化分析ICNV血流面積有助于評價抗VEGF藥物治療療效。此外,OCTA能夠發現OCT無法識別的微小血管改變,便于臨床動態觀察CNV的發生發展過程,提升對疾病的認識及抗VEGF藥物治療療效評估的準確性。