引用本文: 鞏鴻霞, 王蘭惠. 非動脈炎性前部缺血性視神經病變黃斑微視野特征及其與視力和黃斑神經節細胞復合體的相關性分析. 中華眼底病雜志, 2018, 34(1): 34-37. doi: 10.3760/cma.j.issn.1005-1015.2018.01.009 復制
非動脈炎性前部缺血性視神經病變(NAION)是由供應視盤的睫狀后動脈系統的灌注不良導致的視盤缺血性改變[1-5]。既往多數集中于NAION視神經研究[6]。近年,有研究發現黃斑區神經節細胞復合體(GCC)與視野及視功能預后相關[7-9],但尚缺乏足夠臨床證據支持。微視野是一種新型黃斑功能檢測工具,可以精確測量黃斑區視網膜敏感度(MS),分析黃斑區功能[10-12]。我們對一組早期NAION患者進行了微視野檢查,并與視力、黃斑區GCC進行相關性分析,為進一步了解NAION致病機制以及探尋治療方案提供幫助。現將結果報道如下。
1 對象和方法
回顧性病例分析。2016年6月至2017年8月在我院檢查確診的NAION患者38例54只眼納入研究。所有受檢眼均行最佳矯正視力(BCVA)、裂隙燈顯微鏡、間接檢眼鏡、眼底彩色照相、光相干斷層掃描(OCT)、視野、微視野檢查。參照文獻[13]確立本組患者NAION診斷標準。(1)突發無痛性視力下降;(2)視盤水腫、顏色淡,可有邊緣裂隙狀出血;(3)相對性瞳孔傳入阻滯;(4)色覺減弱;(5)視野缺損符合視神經病變改變:與生理盲點相連的視野缺損、弧形缺損或象限缺損;(6)眼壓正常。排除標準:(1)動脈炎性前部缺血性視神經病變;(2)等效球鏡度數>3.00 D;(3)既往有白內障、其他黃斑病變等眼部疾病史;(4)既往有影響研究結果的全身疾病以及用藥、手術史;(5)雙眼固視能力差。
隨機選取25例25只患眼、29例29只對側正常眼分別作為病例組、對照組。病例組25例25只眼中,男性10例10只眼,女性15例15只眼;平均年齡(54.57±6.24)歲。發病至就診時平均時間(11.56±5.42)d。對照組29例29只眼中,男性13例13只眼,女性16例16只眼;平均年齡(57.33±6.02)歲;發病至就診時平均時間(11.56±5.42)d。兩組受檢者年齡(t=?0.647)、性別構成比、眼別(χ2=0.128、0.099)、眼壓(t=0.376)比較,差異均無統計學意義 (P>0.05)。
采用國際標準視力表行BCVA檢查,統計時換算為最小分辨角對數(logMAR);“數指”和“手動”視力換算參照文獻[14]方法;采用德國Zeiss公司Bisucam Pronm眼底照相系統行眼底彩色照相。
采用美國Optovue公司RTVue100-2 OCT儀對黃斑區進行掃描。選擇GCC模式,掃描直徑7 mm,采樣直徑6 mm,測量GCC厚度。GCC厚度是從內界膜到視網膜內叢狀層(IPL)邊界之間的所有黃斑各層的總平均厚度;上下方GCC厚度是水平子午線上下黃斑區域的內界膜至IPL邊界之間的平均厚度[7-9]。掃描時同時獲取GCC整體丟失體積(GLV)與局部丟失體積(FLV)。
采用美國Humphrey視野計測量中央視野30°光閾值;屈光不正者佩戴眼鏡矯正后測量。采用意大利CenterVue公司黃斑完整性評估儀(MAIA微視野計)行微視野檢查。選擇4-2閾值刺激模式,測試范圍為黃斑區10°,光標大小為Goldmann Ⅲ號視標,亮度0~36 dB,背景亮度1.27 cd/m2;刺激點數為37,呈內中外三層同心圓排列,中心層刺激點數為1,外層刺激點為12。檢測可信度通過假陽性進行評估,假陽性>25%則從研究中排除。記錄受檢眼黃斑10°區域平均MS、黃斑中心凹2°和4°固視率。系統自動計算固視范圍63%及95%的雙曲線橢圓面積(BCEA),即63%BCEA和95%BCEA。黃斑中心凹2°固視率以黃斑中心凹為中心,2°為直徑的圓內注視,以P1表示;黃斑中心凹4°固視率是以黃斑中心凹為中心,4°為直徑的圓內固視,以P2表示。參照文獻[11]標準評估固視穩定性,以P1≥75%為固視穩定;P1<75%且P2≥75%為固視相對穩定;P2≥75%為固視不穩定。檢查由有經驗的技師完成。
采用SPSS17.0 統計軟件行統計學分析。計量資料以均數±標準差(
 )表示。兩組受檢眼GCC、上下方GCC、FLV比較行t檢驗;GLV經檢驗不符合正態分布行秩和檢驗;采用Spearman相關分析法分析GCC與微視野、BCVA的相關性。P<0.05為差異有統計學意義。
)表示。兩組受檢眼GCC、上下方GCC、FLV比較行t檢驗;GLV經檢驗不符合正態分布行秩和檢驗;采用Spearman相關分析法分析GCC與微視野、BCVA的相關性。P<0.05為差異有統計學意義。
2 結果
病例組患眼BCVA數指~1.0,平均logMAR BCVA 0.68±0.79。對照組受檢眼BCVA 0.8~1.0,平均logMAR BCVA 0.07±0.06。
病例組、對照組受檢眼MS分別為(13.5±9.75)、(28.2±2.05)dB;兩組受檢眼MS比較,差異有統計學意義(t=?2.507,P=0.037)。病例組25只眼中,固視穩定11只眼,占44.0%;固視相對穩定7只眼,占28.0%;固視不穩定(圖1)7只眼,占28.0%。
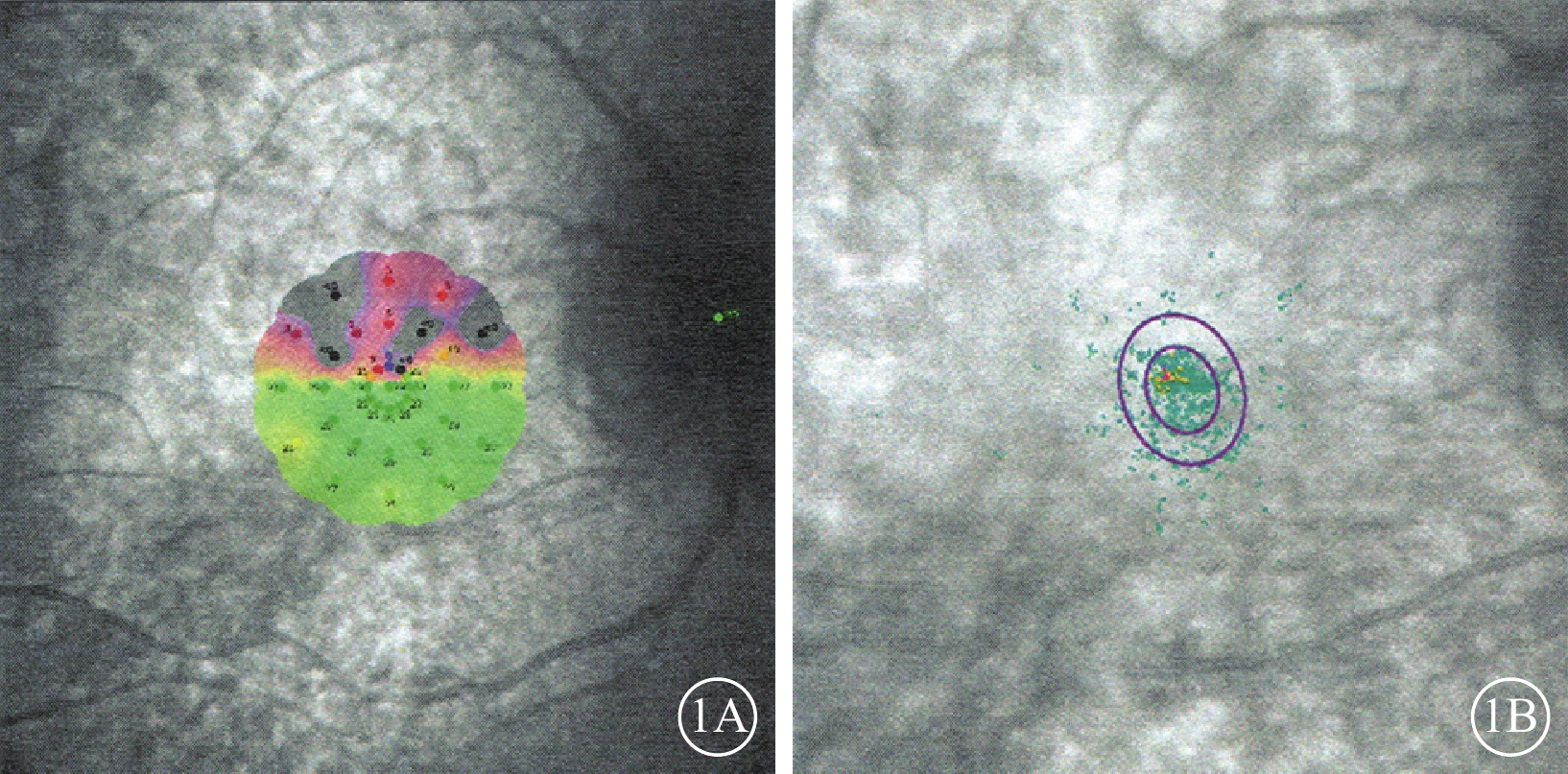
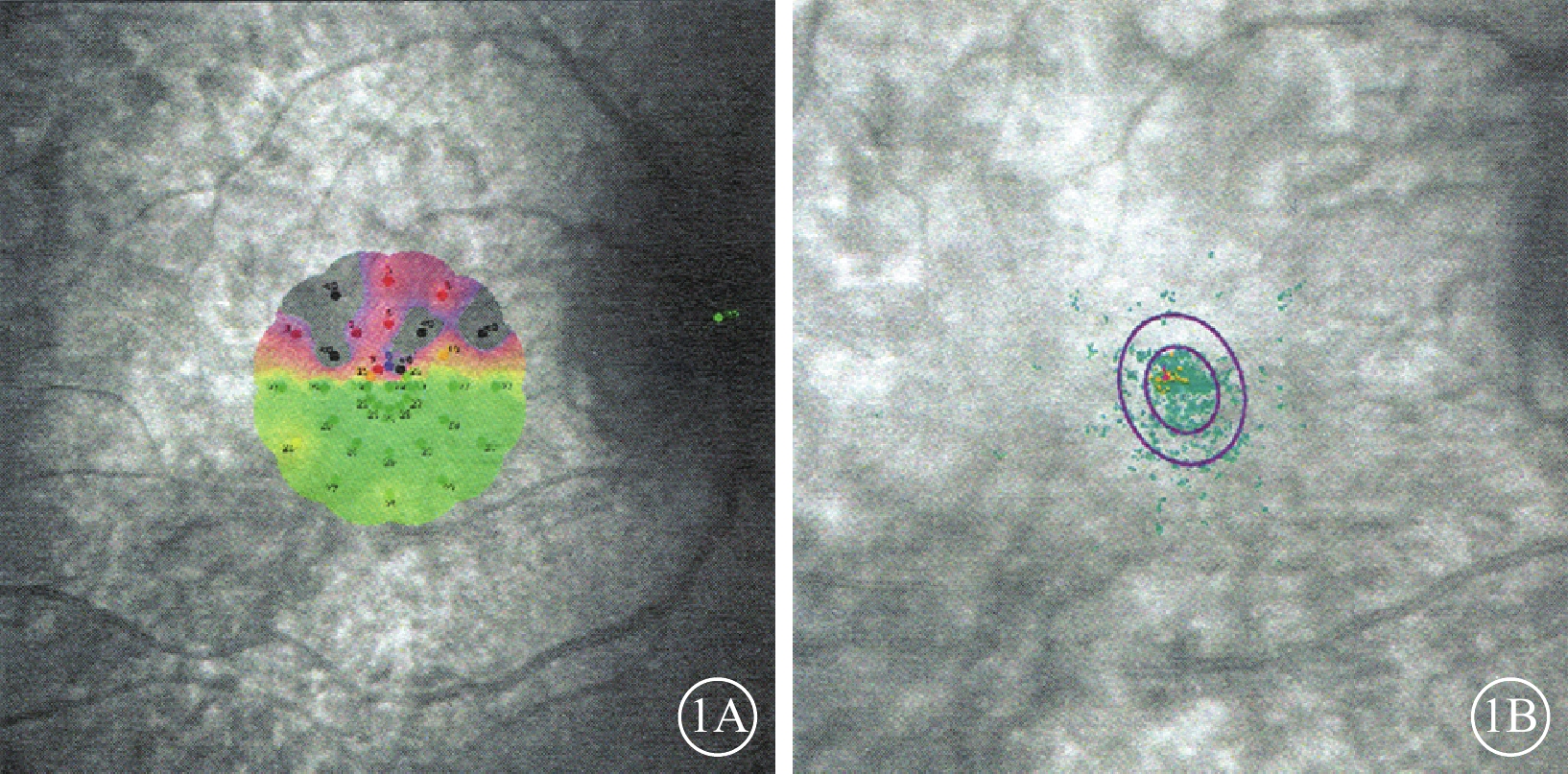 圖1
病例組患眼微視野檢查結果圖。1A. MS為19.0 dB;P1、P2分別為81%、95%;1B. 圖1A同眼63%BCEA、95%BCEA分別為2.6°2、7.7°2
圖1
病例組患眼微視野檢查結果圖。1A. MS為19.0 dB;P1、P2分別為81%、95%;1B. 圖1A同眼63%BCEA、95%BCEA分別為2.6°2、7.7°2
病例組、對照組受檢眼黃斑區GCC、上下方GCC、FLV、GLV比較,差異均無統計學意義(P>0.05)(表1)。
相關性分析結果顯示,BCVA與MS有顯著相關性(r=?0.809,P=?0.005);與黃斑區GCC、上下GCC、FLV、GLV無相關性(r=?0.98、?0.466、?0.061、0.442、0.442,P=0.817、?0.244、0.885、0.273、0.273)。MS與GCC、上下GCC、FLV、GLV無相關性(r=0.238、0.524、0.286、0.643、?0.619,P=0.570、0.183、0.493、0.086、0.102)。
3 討論
NAION是源于視盤低灌注的視神經損傷性疾病[1-5],其具體機制尚不清楚[15-17]。既往大量研究集中于視盤及視盤周圍視網膜,由于NAION視盤水腫,其形態信息較難準確獲得。有研究發現,NAION患眼黃斑區GCC厚度與視野和視力預后有顯著相關性[7];黃斑區GCC的測量可為NAION視功能判斷提供客觀幫助。MAIA微視野計是目前最新的第三代微視黃斑評估儀,用于精確評估黃斑區功能,靈敏性高[12],臨床多用于黃斑區手術后的療效觀察。本研究應用微視野并聯合OCT對NAION患者黃斑區功能及其視力關系進行分析;納入觀察的患者為隨機選擇,符合NAION診斷標準,且除外影響研究結果的全身和局部因素;所有檢查儀器經過校正,由有經驗醫師(技師)進行檢查。所得結果準確可靠。
既往有研究采用多焦視網膜電圖觀察病程2周內的NAION患眼黃斑功能,發現1、2環P1波振幅及1環P1波、N1波振幅較對側健康眼明顯降低[18]。Hedges等[16]研究也發現NAION患眼存在黃斑區形態改變。本研究結果顯示,病例組患眼平均黃斑區GCC、上下GCC均較對照組受檢眼降低,黃斑GLV、FLV均較對照組受檢眼增多。減少的GCC以上方最多,但差異無統計學意義;其原因可能是本研究納入觀察的患眼平均病程較短,GCC尚未出現顯著性改變。有研究發現,NAION患眼黃斑區GCC顯著變薄始于發病1個月以后,并在1年內持續進展,而在最初發病時無顯著改變[8, 9],上方GCC較下方GCC更顯著改變也與NAION下方視野高喪失率表現一致[7]。 Guo等[19] 對NAION動物模型及組織學研究發現,建模后1周內即出現視網膜神經節細胞(RGC)軸突變性,2~3周RGC凋亡達最高峰;黃斑區GCC于2周后逐漸變薄[8, 20]。本研究結果顯示,病例組患眼在黃斑區GCC尚未出現顯著性異常時,MS即已明顯降低;提示即使在NAION早期黃斑功能已發生損害,因而微視野更能敏感體現這一改變。我們認為NAION患眼黃斑區損傷可能與以下因素有關。(1)繼發于視盤的黃斑區視網膜下積液和滲出[16];(2)視盤及盤周微環境破壞,視神經體液可能沿視神經徑向影響到黃斑區;(3)視盤周圍有雙層毛細血管系統,黃斑區僅有一層,約50%的RGC位于黃斑區[21],NAION發病時灌注急性減少,而黃斑更易出現缺血缺氧性損害。
相關性分析結果顯示,MS與BCVA呈顯著相性,說明黃斑區功能損害參與了NAION視力損害;MS與黃斑區GCC無相關性,其原因可能是本組患眼尚處于疾病早期,視覺敏感度異常可能在結構異常之前出現;此外,NAION黃斑區功能損害可能存在更復雜的損傷機制影響視覺傳導。而微視野MS反應光感受器及其傳導的完整性,更能準確反應視功能[22]。
本研究不足之處在于納入觀察的樣本量較小且為橫斷面研究。其結果有待于大樣本及長期隨訪研究結果加以驗證。
非動脈炎性前部缺血性視神經病變(NAION)是由供應視盤的睫狀后動脈系統的灌注不良導致的視盤缺血性改變[1-5]。既往多數集中于NAION視神經研究[6]。近年,有研究發現黃斑區神經節細胞復合體(GCC)與視野及視功能預后相關[7-9],但尚缺乏足夠臨床證據支持。微視野是一種新型黃斑功能檢測工具,可以精確測量黃斑區視網膜敏感度(MS),分析黃斑區功能[10-12]。我們對一組早期NAION患者進行了微視野檢查,并與視力、黃斑區GCC進行相關性分析,為進一步了解NAION致病機制以及探尋治療方案提供幫助。現將結果報道如下。
1 對象和方法
回顧性病例分析。2016年6月至2017年8月在我院檢查確診的NAION患者38例54只眼納入研究。所有受檢眼均行最佳矯正視力(BCVA)、裂隙燈顯微鏡、間接檢眼鏡、眼底彩色照相、光相干斷層掃描(OCT)、視野、微視野檢查。參照文獻[13]確立本組患者NAION診斷標準。(1)突發無痛性視力下降;(2)視盤水腫、顏色淡,可有邊緣裂隙狀出血;(3)相對性瞳孔傳入阻滯;(4)色覺減弱;(5)視野缺損符合視神經病變改變:與生理盲點相連的視野缺損、弧形缺損或象限缺損;(6)眼壓正常。排除標準:(1)動脈炎性前部缺血性視神經病變;(2)等效球鏡度數>3.00 D;(3)既往有白內障、其他黃斑病變等眼部疾病史;(4)既往有影響研究結果的全身疾病以及用藥、手術史;(5)雙眼固視能力差。
隨機選取25例25只患眼、29例29只對側正常眼分別作為病例組、對照組。病例組25例25只眼中,男性10例10只眼,女性15例15只眼;平均年齡(54.57±6.24)歲。發病至就診時平均時間(11.56±5.42)d。對照組29例29只眼中,男性13例13只眼,女性16例16只眼;平均年齡(57.33±6.02)歲;發病至就診時平均時間(11.56±5.42)d。兩組受檢者年齡(t=?0.647)、性別構成比、眼別(χ2=0.128、0.099)、眼壓(t=0.376)比較,差異均無統計學意義 (P>0.05)。
采用國際標準視力表行BCVA檢查,統計時換算為最小分辨角對數(logMAR);“數指”和“手動”視力換算參照文獻[14]方法;采用德國Zeiss公司Bisucam Pronm眼底照相系統行眼底彩色照相。
采用美國Optovue公司RTVue100-2 OCT儀對黃斑區進行掃描。選擇GCC模式,掃描直徑7 mm,采樣直徑6 mm,測量GCC厚度。GCC厚度是從內界膜到視網膜內叢狀層(IPL)邊界之間的所有黃斑各層的總平均厚度;上下方GCC厚度是水平子午線上下黃斑區域的內界膜至IPL邊界之間的平均厚度[7-9]。掃描時同時獲取GCC整體丟失體積(GLV)與局部丟失體積(FLV)。
采用美國Humphrey視野計測量中央視野30°光閾值;屈光不正者佩戴眼鏡矯正后測量。采用意大利CenterVue公司黃斑完整性評估儀(MAIA微視野計)行微視野檢查。選擇4-2閾值刺激模式,測試范圍為黃斑區10°,光標大小為Goldmann Ⅲ號視標,亮度0~36 dB,背景亮度1.27 cd/m2;刺激點數為37,呈內中外三層同心圓排列,中心層刺激點數為1,外層刺激點為12。檢測可信度通過假陽性進行評估,假陽性>25%則從研究中排除。記錄受檢眼黃斑10°區域平均MS、黃斑中心凹2°和4°固視率。系統自動計算固視范圍63%及95%的雙曲線橢圓面積(BCEA),即63%BCEA和95%BCEA。黃斑中心凹2°固視率以黃斑中心凹為中心,2°為直徑的圓內注視,以P1表示;黃斑中心凹4°固視率是以黃斑中心凹為中心,4°為直徑的圓內固視,以P2表示。參照文獻[11]標準評估固視穩定性,以P1≥75%為固視穩定;P1<75%且P2≥75%為固視相對穩定;P2≥75%為固視不穩定。檢查由有經驗的技師完成。
采用SPSS17.0 統計軟件行統計學分析。計量資料以均數±標準差(
 )表示。兩組受檢眼GCC、上下方GCC、FLV比較行t檢驗;GLV經檢驗不符合正態分布行秩和檢驗;采用Spearman相關分析法分析GCC與微視野、BCVA的相關性。P<0.05為差異有統計學意義。
)表示。兩組受檢眼GCC、上下方GCC、FLV比較行t檢驗;GLV經檢驗不符合正態分布行秩和檢驗;采用Spearman相關分析法分析GCC與微視野、BCVA的相關性。P<0.05為差異有統計學意義。
2 結果
病例組患眼BCVA數指~1.0,平均logMAR BCVA 0.68±0.79。對照組受檢眼BCVA 0.8~1.0,平均logMAR BCVA 0.07±0.06。
病例組、對照組受檢眼MS分別為(13.5±9.75)、(28.2±2.05)dB;兩組受檢眼MS比較,差異有統計學意義(t=?2.507,P=0.037)。病例組25只眼中,固視穩定11只眼,占44.0%;固視相對穩定7只眼,占28.0%;固視不穩定(圖1)7只眼,占28.0%。
 圖1
病例組患眼微視野檢查結果圖。1A. MS為19.0 dB;P1、P2分別為81%、95%;1B. 圖1A同眼63%BCEA、95%BCEA分別為2.6°2、7.7°2
圖1
病例組患眼微視野檢查結果圖。1A. MS為19.0 dB;P1、P2分別為81%、95%;1B. 圖1A同眼63%BCEA、95%BCEA分別為2.6°2、7.7°2
病例組、對照組受檢眼黃斑區GCC、上下方GCC、FLV、GLV比較,差異均無統計學意義(P>0.05)(表1)。
相關性分析結果顯示,BCVA與MS有顯著相關性(r=?0.809,P=?0.005);與黃斑區GCC、上下GCC、FLV、GLV無相關性(r=?0.98、?0.466、?0.061、0.442、0.442,P=0.817、?0.244、0.885、0.273、0.273)。MS與GCC、上下GCC、FLV、GLV無相關性(r=0.238、0.524、0.286、0.643、?0.619,P=0.570、0.183、0.493、0.086、0.102)。
3 討論
NAION是源于視盤低灌注的視神經損傷性疾病[1-5],其具體機制尚不清楚[15-17]。既往大量研究集中于視盤及視盤周圍視網膜,由于NAION視盤水腫,其形態信息較難準確獲得。有研究發現,NAION患眼黃斑區GCC厚度與視野和視力預后有顯著相關性[7];黃斑區GCC的測量可為NAION視功能判斷提供客觀幫助。MAIA微視野計是目前最新的第三代微視黃斑評估儀,用于精確評估黃斑區功能,靈敏性高[12],臨床多用于黃斑區手術后的療效觀察。本研究應用微視野并聯合OCT對NAION患者黃斑區功能及其視力關系進行分析;納入觀察的患者為隨機選擇,符合NAION診斷標準,且除外影響研究結果的全身和局部因素;所有檢查儀器經過校正,由有經驗醫師(技師)進行檢查。所得結果準確可靠。
既往有研究采用多焦視網膜電圖觀察病程2周內的NAION患眼黃斑功能,發現1、2環P1波振幅及1環P1波、N1波振幅較對側健康眼明顯降低[18]。Hedges等[16]研究也發現NAION患眼存在黃斑區形態改變。本研究結果顯示,病例組患眼平均黃斑區GCC、上下GCC均較對照組受檢眼降低,黃斑GLV、FLV均較對照組受檢眼增多。減少的GCC以上方最多,但差異無統計學意義;其原因可能是本研究納入觀察的患眼平均病程較短,GCC尚未出現顯著性改變。有研究發現,NAION患眼黃斑區GCC顯著變薄始于發病1個月以后,并在1年內持續進展,而在最初發病時無顯著改變[8, 9],上方GCC較下方GCC更顯著改變也與NAION下方視野高喪失率表現一致[7]。 Guo等[19] 對NAION動物模型及組織學研究發現,建模后1周內即出現視網膜神經節細胞(RGC)軸突變性,2~3周RGC凋亡達最高峰;黃斑區GCC于2周后逐漸變薄[8, 20]。本研究結果顯示,病例組患眼在黃斑區GCC尚未出現顯著性異常時,MS即已明顯降低;提示即使在NAION早期黃斑功能已發生損害,因而微視野更能敏感體現這一改變。我們認為NAION患眼黃斑區損傷可能與以下因素有關。(1)繼發于視盤的黃斑區視網膜下積液和滲出[16];(2)視盤及盤周微環境破壞,視神經體液可能沿視神經徑向影響到黃斑區;(3)視盤周圍有雙層毛細血管系統,黃斑區僅有一層,約50%的RGC位于黃斑區[21],NAION發病時灌注急性減少,而黃斑更易出現缺血缺氧性損害。
相關性分析結果顯示,MS與BCVA呈顯著相性,說明黃斑區功能損害參與了NAION視力損害;MS與黃斑區GCC無相關性,其原因可能是本組患眼尚處于疾病早期,視覺敏感度異常可能在結構異常之前出現;此外,NAION黃斑區功能損害可能存在更復雜的損傷機制影響視覺傳導。而微視野MS反應光感受器及其傳導的完整性,更能準確反應視功能[22]。
本研究不足之處在于納入觀察的樣本量較小且為橫斷面研究。其結果有待于大樣本及長期隨訪研究結果加以驗證。