引用本文: 劉麗婭, 陳桂芬, 馬景學, 安建斌. 先天性視網膜動靜脈畸形并發視網膜分支靜脈阻塞二例. 中華眼底病雜志, 2016, 32(4): 432-433. doi: 10.3760/cma.j.issn.1005-1015.2016.04.021 復制
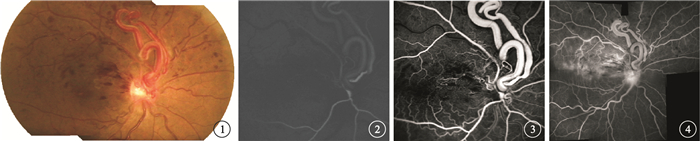
例 1????患者女,56歲。因右眼視物不清2個月于2005年6月20日來我院就診。既往無全身和家族遺傳病史。眼科檢查:右眼視力0.4,矯正0.4;左眼視力1.0。雙眼眼前節、眼壓檢查均正常。眼底檢查,右眼視盤表面及正上方可見高約4個視盤直徑(DD)的粗大盤繞異常交通支,顳側支血管較鼻側支血管管徑粗大;視網膜靜脈紆曲、擴張,上半側更為顯著;視盤顳側可見片狀、火焰狀出血,上半側視網膜散在多處點、片狀出血,黃斑區可見出血及水腫,中心凹反光消失(圖 1)。熒光素眼底血管造影(FFA)檢查,動脈期異常交通支迅速充盈但熒光較弱,鼻側支(動脈側)先于顳側支(靜脈側)充盈;靜脈期鼻上及顳上分支靜脈充盈遲緩,視盤與黃斑之間火焰狀出血及上方視網膜散在點、片狀出血呈遮蔽熒光,視盤表面及周圍毛細血管擴張。隨后上半側各分支靜脈管壁開始出現熒光素著染及滲漏、周圍毛細血管亦擴張及滲漏。晚期顳上象限熒光素滲漏呈大片強熒光,黃斑區熒光素積存呈囊樣水腫,視盤呈強熒光(圖 2~4)。左眼眼底、FFA檢查正常。頭顱MRI檢查未見明顯異常。診斷:右眼先天性視網膜動靜脈畸形合并上半側視網膜分支靜脈阻塞(BRVO)。
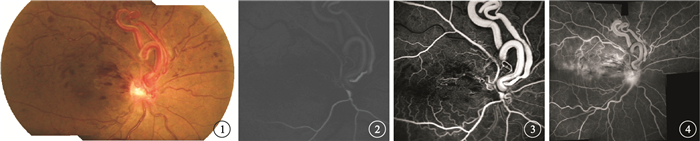 圖1
右眼彩色眼底像。可見自視盤發出的粗大異常交通支,上半視網膜散在點、片狀出血 圖 2 右眼FFA動脈期像。7 s異常交通支充盈初現弱熒光,鼻側支(動脈側)熒光強于顳側支(靜脈側) 圖 3 右眼FFA靜脈期像。11 s異常交通支完全充盈,鼻上及顳上分支靜脈充盈明顯延遲,沿血管走行火焰狀及點、片狀出血呈遮蔽熒光 圖 4 右眼FFA晚期像。12 min顳上象限呈強熒光,黃斑區熒光素積存呈囊樣水腫
圖1
右眼彩色眼底像。可見自視盤發出的粗大異常交通支,上半視網膜散在點、片狀出血 圖 2 右眼FFA動脈期像。7 s異常交通支充盈初現弱熒光,鼻側支(動脈側)熒光強于顳側支(靜脈側) 圖 3 右眼FFA靜脈期像。11 s異常交通支完全充盈,鼻上及顳上分支靜脈充盈明顯延遲,沿血管走行火焰狀及點、片狀出血呈遮蔽熒光 圖 4 右眼FFA晚期像。12 min顳上象限呈強熒光,黃斑區熒光素積存呈囊樣水腫
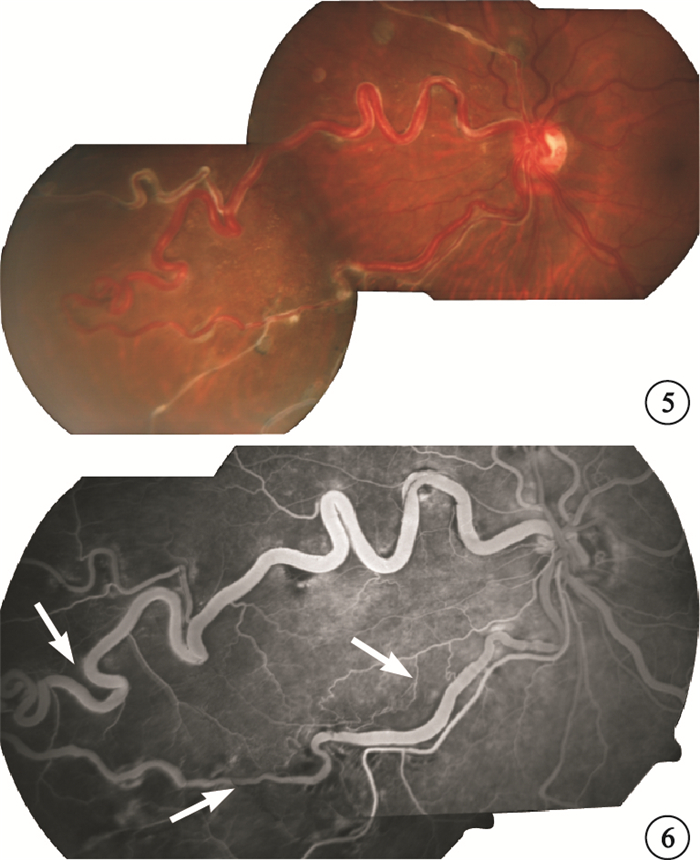
例 2????患者男,55歲。因左眼視物不清3年于2009年8月3日來我院就診。既往史、家族史無特殊。眼科檢查:右眼視力1.0;左眼視力0.3,矯正0.8。雙眼眼前節、眼壓檢查均正常。眼底檢查,左眼可見自視盤鼻側分別向上、下方發出的蛇形粗大血管,于鼻側周邊距視盤約10 DD處吻合形成交通支。上支血管較下支血管管徑粗大,交通支旁及遠端血管均狹細并可見白鞘,鼻上交通支近視盤處及遠端交通支內可見散在黃白色小點狀硬性滲出(圖 5)。FFA檢查,根據早期熒光素充盈情況判斷鼻上支血管為靜脈側,鼻下交通支距視盤3、5 DD處,鼻上交通支遠端(周邊部)均可見片狀毛細血管無灌注區。右眼眼底、FFA檢查正常。頭顱MRI檢查未見明顯異常。診斷:左眼先天性視網膜血管畸形合并陳舊性鼻側BRVO。
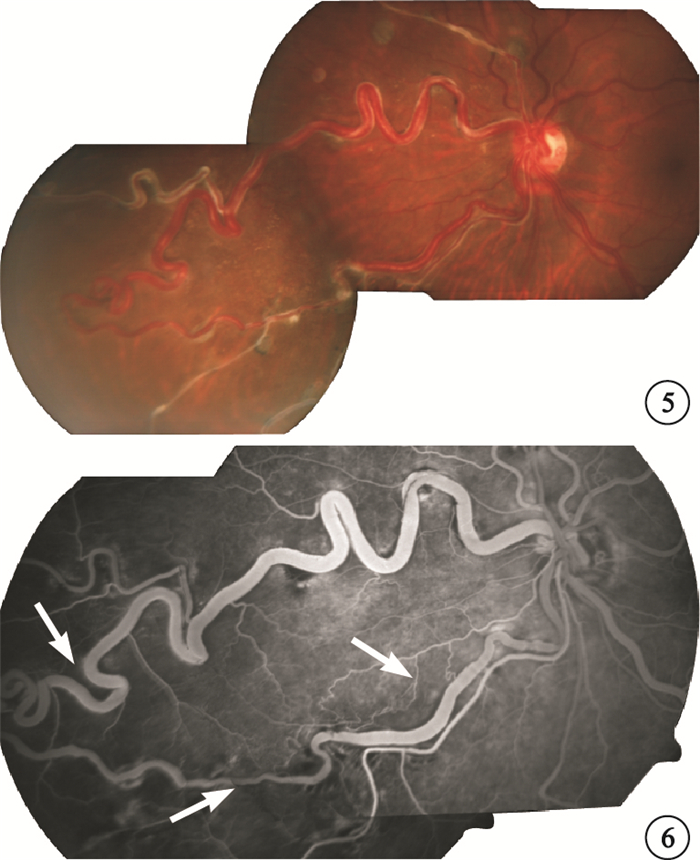 圖5
左眼彩色眼底像。自視盤鼻側上下向視網膜周邊延伸的蛇形粗大血管,于鼻側周邊部連接形成交通支 圖 6 左眼FFA靜脈期像。34 s鼻下交通支距視盤3、5 DD處及鼻上交通支遠端(周邊部)均可見片狀毛細血管無灌注區(白箭)
圖5
左眼彩色眼底像。自視盤鼻側上下向視網膜周邊延伸的蛇形粗大血管,于鼻側周邊部連接形成交通支 圖 6 左眼FFA靜脈期像。34 s鼻下交通支距視盤3、5 DD處及鼻上交通支遠端(周邊部)均可見片狀毛細血管無灌注區(白箭)
討論????先天性視網膜動靜脈畸形屬于視網膜血管先天異常性疾病,國內學者稱為“視網膜蔓狀血管瘤”。但其并非真正意義上的腫瘤,僅是先天性血管畸形,新近有學者建議將其更名為“先天性視網膜動靜脈畸形”[1],更符合疾病的病理改變。本病如同時合并腦血管畸形稱為“Wyburn-Mason”綜合征[2]。多數患者無并發癥,視力不受影響,通常無自覺癥狀。少數患者可發生眼部并發癥,最常見為視網膜靜脈阻塞[3-7],其他包括玻璃體積血、視網膜內或前出血、黃斑出血、新生血管性青光眼等[3]。Qin等[3]分析總結了167例該病患者的臨床資料,發現其中19.16%的患者伴合并癥,而合并視網膜靜脈阻塞者多達46.88%。本文2例患者均因出現BRVO導致視力下降就診,其發病機制主要與靜脈血流異常密切相關,動靜脈直接交通可導致靜脈壓力升高,長期的高靜脈壓力促使靜脈壁增厚、內皮細胞損害和增生,進而血栓形成,從而發生視網膜靜脈阻塞。Archer等[8]將本病分為三種類型:Ⅰ型為小口徑的動靜脈交通,其間可見毛細血管網,通常穩定,很少影響視力。Ⅱ型為較大口徑、直接的動靜脈交通,中間無毛細血管網,長時間血管壓力異常可導致靜脈血栓形成和血視網膜屏障破壞導致視網膜并發癥,如累及黃斑則視力受累。Ⅲ型為廣泛、錯綜復雜的大 口徑動靜脈交通,導致嚴重視力喪失,通常合并腦血管畸形。本文2例患者均表現為無毛細血管網的動靜脈直接交通,且并發BRVO,無腦血管畸形,屬于上述分型的Ⅱ型。
本病如無其他并發癥通常無需治療,但由于血管畸形可導致血流動力學異常,從而使病情進展,因此需長期觀察隨訪。一旦發生視網膜靜脈阻塞、玻璃體積血等并發癥,可行視網膜激光光凝、玻璃體切割手術等治療。此外,常規對患者行頭顱MRI檢查以排除腦血管畸形也顯得尤為重要。
例 1????患者女,56歲。因右眼視物不清2個月于2005年6月20日來我院就診。既往無全身和家族遺傳病史。眼科檢查:右眼視力0.4,矯正0.4;左眼視力1.0。雙眼眼前節、眼壓檢查均正常。眼底檢查,右眼視盤表面及正上方可見高約4個視盤直徑(DD)的粗大盤繞異常交通支,顳側支血管較鼻側支血管管徑粗大;視網膜靜脈紆曲、擴張,上半側更為顯著;視盤顳側可見片狀、火焰狀出血,上半側視網膜散在多處點、片狀出血,黃斑區可見出血及水腫,中心凹反光消失(圖 1)。熒光素眼底血管造影(FFA)檢查,動脈期異常交通支迅速充盈但熒光較弱,鼻側支(動脈側)先于顳側支(靜脈側)充盈;靜脈期鼻上及顳上分支靜脈充盈遲緩,視盤與黃斑之間火焰狀出血及上方視網膜散在點、片狀出血呈遮蔽熒光,視盤表面及周圍毛細血管擴張。隨后上半側各分支靜脈管壁開始出現熒光素著染及滲漏、周圍毛細血管亦擴張及滲漏。晚期顳上象限熒光素滲漏呈大片強熒光,黃斑區熒光素積存呈囊樣水腫,視盤呈強熒光(圖 2~4)。左眼眼底、FFA檢查正常。頭顱MRI檢查未見明顯異常。診斷:右眼先天性視網膜動靜脈畸形合并上半側視網膜分支靜脈阻塞(BRVO)。
 圖1
右眼彩色眼底像。可見自視盤發出的粗大異常交通支,上半視網膜散在點、片狀出血 圖 2 右眼FFA動脈期像。7 s異常交通支充盈初現弱熒光,鼻側支(動脈側)熒光強于顳側支(靜脈側) 圖 3 右眼FFA靜脈期像。11 s異常交通支完全充盈,鼻上及顳上分支靜脈充盈明顯延遲,沿血管走行火焰狀及點、片狀出血呈遮蔽熒光 圖 4 右眼FFA晚期像。12 min顳上象限呈強熒光,黃斑區熒光素積存呈囊樣水腫
圖1
右眼彩色眼底像。可見自視盤發出的粗大異常交通支,上半視網膜散在點、片狀出血 圖 2 右眼FFA動脈期像。7 s異常交通支充盈初現弱熒光,鼻側支(動脈側)熒光強于顳側支(靜脈側) 圖 3 右眼FFA靜脈期像。11 s異常交通支完全充盈,鼻上及顳上分支靜脈充盈明顯延遲,沿血管走行火焰狀及點、片狀出血呈遮蔽熒光 圖 4 右眼FFA晚期像。12 min顳上象限呈強熒光,黃斑區熒光素積存呈囊樣水腫
例 2????患者男,55歲。因左眼視物不清3年于2009年8月3日來我院就診。既往史、家族史無特殊。眼科檢查:右眼視力1.0;左眼視力0.3,矯正0.8。雙眼眼前節、眼壓檢查均正常。眼底檢查,左眼可見自視盤鼻側分別向上、下方發出的蛇形粗大血管,于鼻側周邊距視盤約10 DD處吻合形成交通支。上支血管較下支血管管徑粗大,交通支旁及遠端血管均狹細并可見白鞘,鼻上交通支近視盤處及遠端交通支內可見散在黃白色小點狀硬性滲出(圖 5)。FFA檢查,根據早期熒光素充盈情況判斷鼻上支血管為靜脈側,鼻下交通支距視盤3、5 DD處,鼻上交通支遠端(周邊部)均可見片狀毛細血管無灌注區。右眼眼底、FFA檢查正常。頭顱MRI檢查未見明顯異常。診斷:左眼先天性視網膜血管畸形合并陳舊性鼻側BRVO。
 圖5
左眼彩色眼底像。自視盤鼻側上下向視網膜周邊延伸的蛇形粗大血管,于鼻側周邊部連接形成交通支 圖 6 左眼FFA靜脈期像。34 s鼻下交通支距視盤3、5 DD處及鼻上交通支遠端(周邊部)均可見片狀毛細血管無灌注區(白箭)
圖5
左眼彩色眼底像。自視盤鼻側上下向視網膜周邊延伸的蛇形粗大血管,于鼻側周邊部連接形成交通支 圖 6 左眼FFA靜脈期像。34 s鼻下交通支距視盤3、5 DD處及鼻上交通支遠端(周邊部)均可見片狀毛細血管無灌注區(白箭)
討論????先天性視網膜動靜脈畸形屬于視網膜血管先天異常性疾病,國內學者稱為“視網膜蔓狀血管瘤”。但其并非真正意義上的腫瘤,僅是先天性血管畸形,新近有學者建議將其更名為“先天性視網膜動靜脈畸形”[1],更符合疾病的病理改變。本病如同時合并腦血管畸形稱為“Wyburn-Mason”綜合征[2]。多數患者無并發癥,視力不受影響,通常無自覺癥狀。少數患者可發生眼部并發癥,最常見為視網膜靜脈阻塞[3-7],其他包括玻璃體積血、視網膜內或前出血、黃斑出血、新生血管性青光眼等[3]。Qin等[3]分析總結了167例該病患者的臨床資料,發現其中19.16%的患者伴合并癥,而合并視網膜靜脈阻塞者多達46.88%。本文2例患者均因出現BRVO導致視力下降就診,其發病機制主要與靜脈血流異常密切相關,動靜脈直接交通可導致靜脈壓力升高,長期的高靜脈壓力促使靜脈壁增厚、內皮細胞損害和增生,進而血栓形成,從而發生視網膜靜脈阻塞。Archer等[8]將本病分為三種類型:Ⅰ型為小口徑的動靜脈交通,其間可見毛細血管網,通常穩定,很少影響視力。Ⅱ型為較大口徑、直接的動靜脈交通,中間無毛細血管網,長時間血管壓力異常可導致靜脈血栓形成和血視網膜屏障破壞導致視網膜并發癥,如累及黃斑則視力受累。Ⅲ型為廣泛、錯綜復雜的大 口徑動靜脈交通,導致嚴重視力喪失,通常合并腦血管畸形。本文2例患者均表現為無毛細血管網的動靜脈直接交通,且并發BRVO,無腦血管畸形,屬于上述分型的Ⅱ型。
本病如無其他并發癥通常無需治療,但由于血管畸形可導致血流動力學異常,從而使病情進展,因此需長期觀察隨訪。一旦發生視網膜靜脈阻塞、玻璃體積血等并發癥,可行視網膜激光光凝、玻璃體切割手術等治療。此外,常規對患者行頭顱MRI檢查以排除腦血管畸形也顯得尤為重要。