引用本文: 王敏, 田國紅, 項俊. 醫源性急性眼動脈栓塞一例. 中華眼底病雜志, 2014, 30(6): 628-629. doi: 10.3760/cma.j.issn.1005-1015.2014.06.026 復制
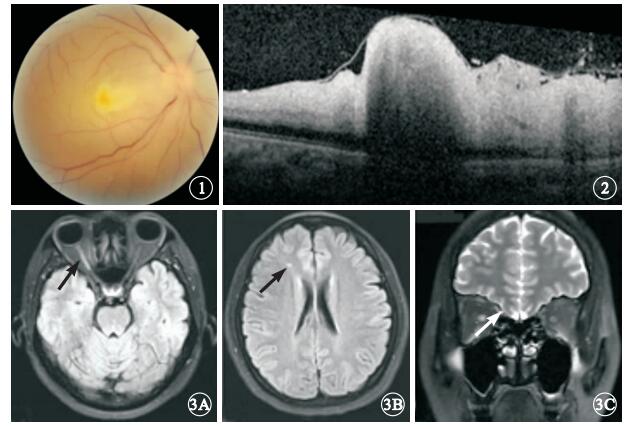
患者女,37歲。行隆鼻手術中突然右眼失明28 h于2013年9月4日來我院就診。患者1 d前在美容院行隆鼻手術,右側鼻根部位注射膠原蛋白0.5 ml,注射醫生在鼻根部注射部位給予按摩后患者隨即出現心悸、頭暈、惡心等不適。醫生判斷為過敏反應給予地塞米松10 mg肌肉注射,患者閉目休息。2 h后患者睜眼發現右眼視物不見,眼球周圍脹痛。當地醫院檢查,右眼視力無光感,眼底視網膜蒼白。診斷視網膜中央動脈阻塞(CRAO),給予硝酸甘油擴張血管等治療。為進一步診治來我院就診。眼科檢查:右眼視力無光感,左眼視力1.2。瞳孔直徑右眼5 mm,左眼3 mm。左眼直接對光反射正常,間接對光反射消失;右眼直、間接對光反射均消失。眼壓右眼8 mmHg(1 mmHg=0.133 kPa), 左眼12 mmHg。右眼上瞼下垂,遮蓋瞳孔上緣1/3,眼球各方向活動均受限;結膜無充血,角膜透明,房水混濁(+)。眼底檢查,視網膜彌漫性水腫,顏色蒼白;黃斑區灰白色隆起,未見櫻桃紅,視盤水腫(圖 1)。左眼眼前節、眼底檢查正常。頻域光相干斷層掃描(SD-OCT)檢查,右眼內層視網膜彌漫性水腫、高度隆起(圖 2)。眼部彩色多普勒檢查,右眼視網膜中央動脈、睫狀后動脈及眼動脈血流均未探及,球后僅探及低速反向眼上靜脈血流信號。眼眶MRI檢查,軸位T2加權見右側視神經全程強信號,后極部視網膜、右眼眶內眼外肌部分強信號;右側額葉點狀缺血灶,彌散加權(DWI)右視神經急性期缺血(圖 3)。因患者對熒光素鈉過敏,未行熒光素眼底血管造影檢查。全身檢查:血壓130/70 mmHg血常規、血糖、血脂和肝腎功能等實驗室檢查未見異常。診斷:右眼醫源性急性眼動脈栓塞。治療:靜脈給予甲潑尼龍琥珀酸鈉240 mg,連續3 d,同時輔以神經保護劑。1個月后隨訪,患者右眼視力無光感;眼前節未見異常;眼底黃斑區水腫消退,視盤下方和鼻側視網膜分支血管閉塞,視盤周圍視網膜前機化膜形成。上瞼高度及眼球運動基本恢復正常。眼壓正常。
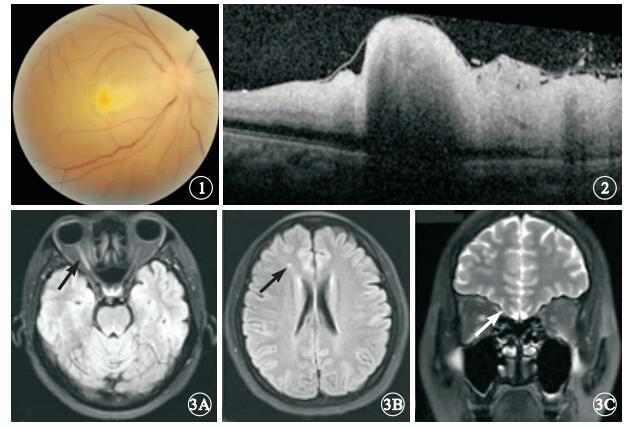 圖1
右眼彩色眼底像。視網膜彌漫性水腫,顏色蒼白,黃斑區未見典型櫻桃紅,視盤水腫??圖 2??右眼SD-OCT像。內層視網膜明顯水腫,黃斑部高度隆起??圖 3??頭顱MRI像。3A.軸位T2 Flair加權,右側視神經全程強信號(黑箭);3B.右側額葉點狀缺血灶(黑箭);3C.Stair序列,右側視神經信號異常(白箭)
圖1
右眼彩色眼底像。視網膜彌漫性水腫,顏色蒼白,黃斑區未見典型櫻桃紅,視盤水腫??圖 2??右眼SD-OCT像。內層視網膜明顯水腫,黃斑部高度隆起??圖 3??頭顱MRI像。3A.軸位T2 Flair加權,右側視神經全程強信號(黑箭);3B.右側額葉點狀缺血灶(黑箭);3C.Stair序列,右側視神經信號異常(白箭)
討論??醫源性急性眼動脈栓塞臨床上較為少見,本例患者為明確的填充劑栓塞導致的眼動脈急性缺血,引發嚴重視網膜、視神經、眼內肌(瞳孔括約肌受累)、眼外肌缺血,視力下降、眼肌麻痹、眼內炎癥反應。腦內右側額葉點狀缺血灶推測為個別栓子逆向入頸內動脈,繼而至大腦中動脈,通過腦底Willis環栓塞至大腦前動脈小血管導致。
額部皮下注射膠原蛋白美容致視力喪失的的報道較少[1]。Park等[2]報道2002年至2013年來自韓國首爾由美容手術導致的12例醫源性視網膜動脈栓塞患者的臨床特征及預后。12例患者中,7例為眼動脈栓塞,2例CRAO,3例視網膜分支動脈栓塞(BRAO),其中2例并發腦栓塞。注射的填充劑包括自體脂肪、透明質酸、膠原蛋白。注射部位為眉間或(和)鼻唇溝。所有眼動脈栓塞患者均有眼球及眼眶周圍疼痛、視力均為無光感,且預后差。
視網膜中央動脈管徑為160 μm左右,眼動脈為2 mm,因此透明質酸(400 μm)容易造成CRAO和BRAO,少有眼動脈栓塞。自體脂肪填充物由于大小不一,造成栓塞部位不定,常伴發腦內微栓塞。栓子進入動脈的路徑在面部美容手術中由于注射的壓力可以逆血流而行,與頸部大動脈支架和內膜剝離手術中出現的栓子脫落順血流栓塞遠端臟器不同。眉間注射時滑車上動脈、眶上動脈、角動脈和鼻外側動脈推測為栓子進入部位[3]。眼動脈分為3組,分別是眶組、眶外組、眼組。眶組包括淚腺動脈和眼肌動脈;眶外組包括篩前、后動脈,眶上動脈,鼻背動脈。本例患者在鼻根部注射并給予按摩后膠原蛋白通過鼻背動脈逆行入眼動脈導致其栓塞。
急性眼動脈栓塞尚無有效治療方法。從發病機制上推測急性期患者眼部低灌注,眼壓降低,故不應采用降低眼壓、擴張視網膜動脈、溶解血栓等處理。全身糖皮質激素治療有助于減輕患者眼部突發缺血的應激反應,神經保護劑在急性期可減少自由基堆積及細胞缺血再灌注凋亡,作用均有待進一步證實。眼動脈栓塞患者預后差,隨訪時應注意新生血管性青光眼及其他后期并發癥。
患者女,37歲。行隆鼻手術中突然右眼失明28 h于2013年9月4日來我院就診。患者1 d前在美容院行隆鼻手術,右側鼻根部位注射膠原蛋白0.5 ml,注射醫生在鼻根部注射部位給予按摩后患者隨即出現心悸、頭暈、惡心等不適。醫生判斷為過敏反應給予地塞米松10 mg肌肉注射,患者閉目休息。2 h后患者睜眼發現右眼視物不見,眼球周圍脹痛。當地醫院檢查,右眼視力無光感,眼底視網膜蒼白。診斷視網膜中央動脈阻塞(CRAO),給予硝酸甘油擴張血管等治療。為進一步診治來我院就診。眼科檢查:右眼視力無光感,左眼視力1.2。瞳孔直徑右眼5 mm,左眼3 mm。左眼直接對光反射正常,間接對光反射消失;右眼直、間接對光反射均消失。眼壓右眼8 mmHg(1 mmHg=0.133 kPa), 左眼12 mmHg。右眼上瞼下垂,遮蓋瞳孔上緣1/3,眼球各方向活動均受限;結膜無充血,角膜透明,房水混濁(+)。眼底檢查,視網膜彌漫性水腫,顏色蒼白;黃斑區灰白色隆起,未見櫻桃紅,視盤水腫(圖 1)。左眼眼前節、眼底檢查正常。頻域光相干斷層掃描(SD-OCT)檢查,右眼內層視網膜彌漫性水腫、高度隆起(圖 2)。眼部彩色多普勒檢查,右眼視網膜中央動脈、睫狀后動脈及眼動脈血流均未探及,球后僅探及低速反向眼上靜脈血流信號。眼眶MRI檢查,軸位T2加權見右側視神經全程強信號,后極部視網膜、右眼眶內眼外肌部分強信號;右側額葉點狀缺血灶,彌散加權(DWI)右視神經急性期缺血(圖 3)。因患者對熒光素鈉過敏,未行熒光素眼底血管造影檢查。全身檢查:血壓130/70 mmHg血常規、血糖、血脂和肝腎功能等實驗室檢查未見異常。診斷:右眼醫源性急性眼動脈栓塞。治療:靜脈給予甲潑尼龍琥珀酸鈉240 mg,連續3 d,同時輔以神經保護劑。1個月后隨訪,患者右眼視力無光感;眼前節未見異常;眼底黃斑區水腫消退,視盤下方和鼻側視網膜分支血管閉塞,視盤周圍視網膜前機化膜形成。上瞼高度及眼球運動基本恢復正常。眼壓正常。
 圖1
右眼彩色眼底像。視網膜彌漫性水腫,顏色蒼白,黃斑區未見典型櫻桃紅,視盤水腫??圖 2??右眼SD-OCT像。內層視網膜明顯水腫,黃斑部高度隆起??圖 3??頭顱MRI像。3A.軸位T2 Flair加權,右側視神經全程強信號(黑箭);3B.右側額葉點狀缺血灶(黑箭);3C.Stair序列,右側視神經信號異常(白箭)
圖1
右眼彩色眼底像。視網膜彌漫性水腫,顏色蒼白,黃斑區未見典型櫻桃紅,視盤水腫??圖 2??右眼SD-OCT像。內層視網膜明顯水腫,黃斑部高度隆起??圖 3??頭顱MRI像。3A.軸位T2 Flair加權,右側視神經全程強信號(黑箭);3B.右側額葉點狀缺血灶(黑箭);3C.Stair序列,右側視神經信號異常(白箭)
討論??醫源性急性眼動脈栓塞臨床上較為少見,本例患者為明確的填充劑栓塞導致的眼動脈急性缺血,引發嚴重視網膜、視神經、眼內肌(瞳孔括約肌受累)、眼外肌缺血,視力下降、眼肌麻痹、眼內炎癥反應。腦內右側額葉點狀缺血灶推測為個別栓子逆向入頸內動脈,繼而至大腦中動脈,通過腦底Willis環栓塞至大腦前動脈小血管導致。
額部皮下注射膠原蛋白美容致視力喪失的的報道較少[1]。Park等[2]報道2002年至2013年來自韓國首爾由美容手術導致的12例醫源性視網膜動脈栓塞患者的臨床特征及預后。12例患者中,7例為眼動脈栓塞,2例CRAO,3例視網膜分支動脈栓塞(BRAO),其中2例并發腦栓塞。注射的填充劑包括自體脂肪、透明質酸、膠原蛋白。注射部位為眉間或(和)鼻唇溝。所有眼動脈栓塞患者均有眼球及眼眶周圍疼痛、視力均為無光感,且預后差。
視網膜中央動脈管徑為160 μm左右,眼動脈為2 mm,因此透明質酸(400 μm)容易造成CRAO和BRAO,少有眼動脈栓塞。自體脂肪填充物由于大小不一,造成栓塞部位不定,常伴發腦內微栓塞。栓子進入動脈的路徑在面部美容手術中由于注射的壓力可以逆血流而行,與頸部大動脈支架和內膜剝離手術中出現的栓子脫落順血流栓塞遠端臟器不同。眉間注射時滑車上動脈、眶上動脈、角動脈和鼻外側動脈推測為栓子進入部位[3]。眼動脈分為3組,分別是眶組、眶外組、眼組。眶組包括淚腺動脈和眼肌動脈;眶外組包括篩前、后動脈,眶上動脈,鼻背動脈。本例患者在鼻根部注射并給予按摩后膠原蛋白通過鼻背動脈逆行入眼動脈導致其栓塞。
急性眼動脈栓塞尚無有效治療方法。從發病機制上推測急性期患者眼部低灌注,眼壓降低,故不應采用降低眼壓、擴張視網膜動脈、溶解血栓等處理。全身糖皮質激素治療有助于減輕患者眼部突發缺血的應激反應,神經保護劑在急性期可減少自由基堆積及細胞缺血再灌注凋亡,作用均有待進一步證實。眼動脈栓塞患者預后差,隨訪時應注意新生血管性青光眼及其他后期并發癥。