引用本文: 余錚, 王雨晴. 妊娠高血壓綜合征患者頻域光相干斷層掃描檢查. 中華眼底病雜志, 2014, 30(6): 621-622. doi: 10.3760/cma.j.issn.1005-1015.2014.06.021 復制
妊娠高血壓綜合征(PIH)臨床表現除高血壓、蛋白尿、全身水腫外,常合并眼底改變。常規的直接檢眼鏡檢查對視網膜血管的比例、反光、交叉壓跡及出血、滲出較容易辯識,而對于視網膜脫離,尤其是局限性淺脫離觀察困難,容易漏診。頻域光相干斷層掃描(SD-OCT)其軸向分辨率為5~7 μm,橫向分辨10~20 μm,能夠獲得高分辨率眼底斷層圖像,可發現細微的組織學改變。我們對一組例行會診的PIH患者進行了SD-OCT檢查,現將結果報道如下。
1 對象和方法
2012年6月至2013年10月眼科例行會診的PIH患者108例216只眼納入研究。患者平均年齡(28.0±3.5)歲,平均孕周(35.3±3)周。初產婦95例,經產婦13例。主訴視力下降2例。根據文獻[1]標準對PIH進行分級:妊娠期高血壓、輕度子癇前期、重度子癇前期。其中,妊娠期高血壓36例,占33.3%;收縮壓≥140 mmHg(1mmHg=0.133 kPa),舒張壓≥90 mmHg;尿蛋白(-)。輕度子癇前期44例,占40.7%;收縮壓≥140 mmHg,舒張壓≥90 mmHg;尿蛋白(+)。重度子癇前期28例,占25.9%。收縮壓≥160 mmHg,舒張壓≥110 mmHg;尿蛋白(++)及以上。除外慢性高血壓、腎病合并高血壓者。根據Keith-Wagener分級法將視網膜病變分為Ⅰ、Ⅱ、Ⅲ期[2]。Ⅰ期:動脈痙攣期, 視網膜小動脈功能性痙攣和狹窄,可局限于一支或整個眼底動脈縮窄,動靜脈管徑的比例由正常的2:3變為1:2或1:3;Ⅱ期:動脈硬化期;Ⅲ期:視網膜病變期,視網膜水腫、出血、棉絮狀滲出,嚴重者出現視網膜脫離。所有患者均行直接檢眼鏡、SD-OCT檢查。
采用日本Topcan 3D-OCT 1000對患眼黃斑區、視盤進行掃描。選用6.0 mm×6.0 mm掃描模式,包含128×512A掃描。典型圖像儲存于計算機。
重度PIH患者終止妊娠后隨訪1個月,采用手術前相同的設備每3天行SD-OCT檢查,觀察視網膜脫離復位情況。
2 結果
216只眼中,眼底正常者20只眼,占9.3%;Ⅰ期者120只眼,占55.6%;Ⅱ期者42只眼,占19.4%;Ⅲ期者34只眼,占15.7%。
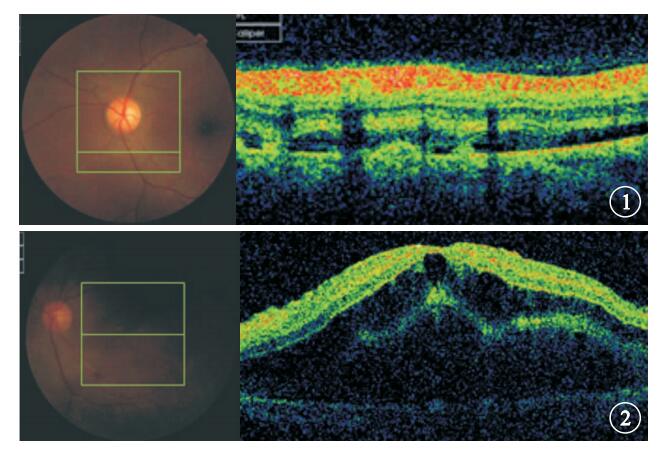
頻域OCT檢查發現,216只眼中,視網膜脫離34只眼,占15.7%。均為輕、重度子癇前期患者。34只眼中,視盤顳側旁局限性或連續性神經上皮淺脫離(圖 1)30只眼,視網膜未見明顯出血及滲出;黃斑區神經上皮淺脫離、視網膜外層水腫、皺褶(圖 2)4只眼,視網膜可見出血及滲出,均為主訴視力下降者。
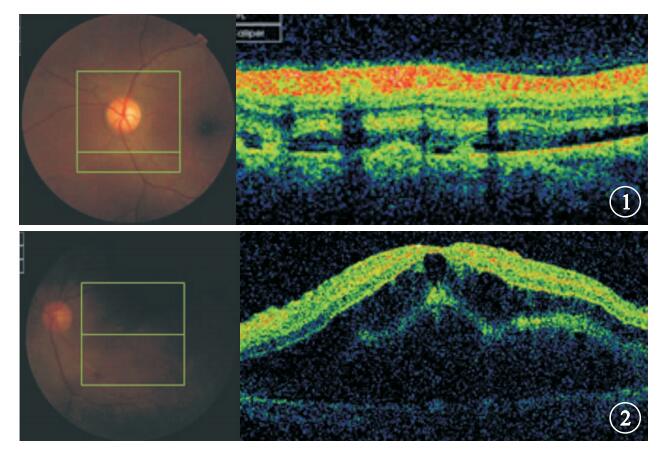 圖1
左眼OCT像。視盤下方可見多個連續的神經上皮淺脫離??圖 2??左眼OCT像。黃斑區神經上皮淺脫離、視網膜外層水腫、皺褶
圖1
左眼OCT像。視盤下方可見多個連續的神經上皮淺脫離??圖 2??左眼OCT像。黃斑區神經上皮淺脫離、視網膜外層水腫、皺褶
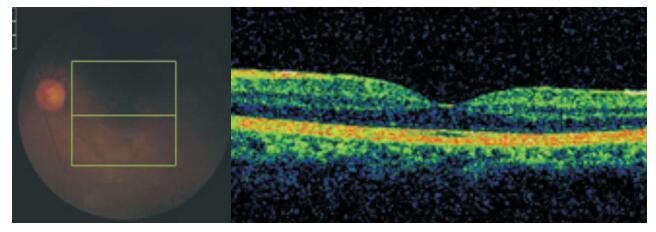
視盤旁淺脫離30只眼,密切觀察眼底,控制患者血壓,對孕周較小者同時給予營養支持和促胎肺成熟藥物。經保守治療1 d,視盤旁淺脫離仍存在,范圍擴大,行剖宮產終止妊娠。黃斑區淺脫離伴有出血、滲出者4只眼,患者立即行剖宮產手術終止妊娠,同時給予降低血壓及全身支持治療。手術后2周所有患眼視網膜均復位(圖 3),出血、滲出吸收;未出現新的出血、滲出。
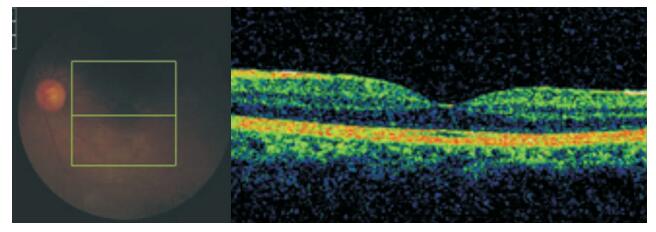 圖3
手術后OCT像。黃斑區視網膜已平伏
圖3
手術后OCT像。黃斑區視網膜已平伏
3 討論
由于視網膜缺血、缺氧,血管通透性增高而發生視網膜水腫、出血,甚至視網膜脫離,其引起的視網膜脫離是由于高血壓使脈絡膜毛細血管及其色素上皮受損而產生滲出液體進入視網膜下。由于PIH視網膜病變出現的遲早和輕重與孕產婦及胎兒健康密切相關,因此視網膜病變的嚴重程度可以作為是否終止妊娠的一項重要指標。楊蘊和楊君[1]報告的520例PIH患者中,合并視網膜脫離13例,其中死亡2例,死亡率15.4%;圍產兒死亡4例,死亡率高達30.8%;胎兒生長受限4例。因此早期獲知PIH病情的嚴重性并及時處理是降低孕產婦及圍產兒死亡的關鍵。傳統的直接檢眼鏡檢查對視網膜血管的比例、反光、交叉壓跡及出血、滲出較容易辯別,而對于視網膜脫離,尤其是局限性淺脫離很難發現。文獻報道,采用常規直接檢眼鏡檢查PIH視網膜脫離發生率為1%~2%[3],而本組患者視網膜脫離發生率為15.7%。其原因為直接檢眼鏡檢查對后極部局限性淺脫離觀察困難,容易遺漏。本研究采用的3D-OCT其軸向分辨率為5 μm,可以清晰呈現視網膜的各層細微結構和病變,能夠發現較早期的局限性淺脫離,提高了視網膜脫離的檢出率。
PIH眼底改變與臨床表現之間存在密切聯系,血壓愈高眼底改變愈明顯,視網膜病變程度愈嚴重。眼底改變僅限視網膜動脈局限性痙攣或普遍性狹窄時,經休息、禁鹽以及鎮靜和降低血壓等措施后,血壓下降者可繼續妊娠,但應嚴密觀察。若治療無效,特別是已發現視網膜水腫、滲出或淺脫離時,則表明視網膜和全身小動脈受到器質性損害,特別是腎臟受損害,為了避免嚴重并發癥,應及時終止妊娠。本組視網膜脫離者均得到妥善處置,母嬰無明顯嚴重并發癥,故而眼底所見可作為處理PIH的重要依據。
PIH患者眼底檢查結果可為產科判斷病情程度制訂治療方案提供重要的依據。OCT檢查無創,方便,建議可作為PIH常規檢查方法[4]。但本研究為回顧性分析,樣本量較小,觀察時限較短,其結果尚待今后進一步研究加以驗證。
妊娠高血壓綜合征(PIH)臨床表現除高血壓、蛋白尿、全身水腫外,常合并眼底改變。常規的直接檢眼鏡檢查對視網膜血管的比例、反光、交叉壓跡及出血、滲出較容易辯識,而對于視網膜脫離,尤其是局限性淺脫離觀察困難,容易漏診。頻域光相干斷層掃描(SD-OCT)其軸向分辨率為5~7 μm,橫向分辨10~20 μm,能夠獲得高分辨率眼底斷層圖像,可發現細微的組織學改變。我們對一組例行會診的PIH患者進行了SD-OCT檢查,現將結果報道如下。
1 對象和方法
2012年6月至2013年10月眼科例行會診的PIH患者108例216只眼納入研究。患者平均年齡(28.0±3.5)歲,平均孕周(35.3±3)周。初產婦95例,經產婦13例。主訴視力下降2例。根據文獻[1]標準對PIH進行分級:妊娠期高血壓、輕度子癇前期、重度子癇前期。其中,妊娠期高血壓36例,占33.3%;收縮壓≥140 mmHg(1mmHg=0.133 kPa),舒張壓≥90 mmHg;尿蛋白(-)。輕度子癇前期44例,占40.7%;收縮壓≥140 mmHg,舒張壓≥90 mmHg;尿蛋白(+)。重度子癇前期28例,占25.9%。收縮壓≥160 mmHg,舒張壓≥110 mmHg;尿蛋白(++)及以上。除外慢性高血壓、腎病合并高血壓者。根據Keith-Wagener分級法將視網膜病變分為Ⅰ、Ⅱ、Ⅲ期[2]。Ⅰ期:動脈痙攣期, 視網膜小動脈功能性痙攣和狹窄,可局限于一支或整個眼底動脈縮窄,動靜脈管徑的比例由正常的2:3變為1:2或1:3;Ⅱ期:動脈硬化期;Ⅲ期:視網膜病變期,視網膜水腫、出血、棉絮狀滲出,嚴重者出現視網膜脫離。所有患者均行直接檢眼鏡、SD-OCT檢查。
采用日本Topcan 3D-OCT 1000對患眼黃斑區、視盤進行掃描。選用6.0 mm×6.0 mm掃描模式,包含128×512A掃描。典型圖像儲存于計算機。
重度PIH患者終止妊娠后隨訪1個月,采用手術前相同的設備每3天行SD-OCT檢查,觀察視網膜脫離復位情況。
2 結果
216只眼中,眼底正常者20只眼,占9.3%;Ⅰ期者120只眼,占55.6%;Ⅱ期者42只眼,占19.4%;Ⅲ期者34只眼,占15.7%。
頻域OCT檢查發現,216只眼中,視網膜脫離34只眼,占15.7%。均為輕、重度子癇前期患者。34只眼中,視盤顳側旁局限性或連續性神經上皮淺脫離(圖 1)30只眼,視網膜未見明顯出血及滲出;黃斑區神經上皮淺脫離、視網膜外層水腫、皺褶(圖 2)4只眼,視網膜可見出血及滲出,均為主訴視力下降者。
 圖1
左眼OCT像。視盤下方可見多個連續的神經上皮淺脫離??圖 2??左眼OCT像。黃斑區神經上皮淺脫離、視網膜外層水腫、皺褶
圖1
左眼OCT像。視盤下方可見多個連續的神經上皮淺脫離??圖 2??左眼OCT像。黃斑區神經上皮淺脫離、視網膜外層水腫、皺褶
視盤旁淺脫離30只眼,密切觀察眼底,控制患者血壓,對孕周較小者同時給予營養支持和促胎肺成熟藥物。經保守治療1 d,視盤旁淺脫離仍存在,范圍擴大,行剖宮產終止妊娠。黃斑區淺脫離伴有出血、滲出者4只眼,患者立即行剖宮產手術終止妊娠,同時給予降低血壓及全身支持治療。手術后2周所有患眼視網膜均復位(圖 3),出血、滲出吸收;未出現新的出血、滲出。
 圖3
手術后OCT像。黃斑區視網膜已平伏
圖3
手術后OCT像。黃斑區視網膜已平伏
3 討論
由于視網膜缺血、缺氧,血管通透性增高而發生視網膜水腫、出血,甚至視網膜脫離,其引起的視網膜脫離是由于高血壓使脈絡膜毛細血管及其色素上皮受損而產生滲出液體進入視網膜下。由于PIH視網膜病變出現的遲早和輕重與孕產婦及胎兒健康密切相關,因此視網膜病變的嚴重程度可以作為是否終止妊娠的一項重要指標。楊蘊和楊君[1]報告的520例PIH患者中,合并視網膜脫離13例,其中死亡2例,死亡率15.4%;圍產兒死亡4例,死亡率高達30.8%;胎兒生長受限4例。因此早期獲知PIH病情的嚴重性并及時處理是降低孕產婦及圍產兒死亡的關鍵。傳統的直接檢眼鏡檢查對視網膜血管的比例、反光、交叉壓跡及出血、滲出較容易辯別,而對于視網膜脫離,尤其是局限性淺脫離很難發現。文獻報道,采用常規直接檢眼鏡檢查PIH視網膜脫離發生率為1%~2%[3],而本組患者視網膜脫離發生率為15.7%。其原因為直接檢眼鏡檢查對后極部局限性淺脫離觀察困難,容易遺漏。本研究采用的3D-OCT其軸向分辨率為5 μm,可以清晰呈現視網膜的各層細微結構和病變,能夠發現較早期的局限性淺脫離,提高了視網膜脫離的檢出率。
PIH眼底改變與臨床表現之間存在密切聯系,血壓愈高眼底改變愈明顯,視網膜病變程度愈嚴重。眼底改變僅限視網膜動脈局限性痙攣或普遍性狹窄時,經休息、禁鹽以及鎮靜和降低血壓等措施后,血壓下降者可繼續妊娠,但應嚴密觀察。若治療無效,特別是已發現視網膜水腫、滲出或淺脫離時,則表明視網膜和全身小動脈受到器質性損害,特別是腎臟受損害,為了避免嚴重并發癥,應及時終止妊娠。本組視網膜脫離者均得到妥善處置,母嬰無明顯嚴重并發癥,故而眼底所見可作為處理PIH的重要依據。
PIH患者眼底檢查結果可為產科判斷病情程度制訂治療方案提供重要的依據。OCT檢查無創,方便,建議可作為PIH常規檢查方法[4]。但本研究為回顧性分析,樣本量較小,觀察時限較短,其結果尚待今后進一步研究加以驗證。