引用本文: 徐曉宇, 肖輝, 米蘭, 鐘毅敏, 楊莎莎, 黃潔蕾, 劉杏. 高分辨率光相干斷層掃描測量正常眼黃斑區節細胞-內叢狀層厚度的一致性及可重復性研究. 中華眼底病雜志, 2014, 30(6): 540-544. doi: 10.3760/cma.j.issn.1005-1015.2014.06.002 復制
視網膜神經節細胞(RGC)在黃斑區高度密集,較多眼部與全身病變均可導致節細胞層(GCL)厚度變化[1, 2]。頻域光相干斷層掃描(OCT)分辨率高,可測量黃斑區神經節細胞復合體(GCC)厚度,即視網膜神經纖維層(RNFL)、GCL和內叢狀層(IPL)3層結構厚度之和。隨著OCT自動分層技術的進步,Cirrus高分辨率OCT(HD-OCT)分析軟件中的節細胞分析(GCA)程序還可單獨分析節細胞-內叢狀層(GCIPL)的厚度。良好的可重復性是一項新技術臨床應用與推廣的基礎,但目前應用GCA程序測量國人GCIPL厚度的可重復性或一致性研究還較為少見。為此,我們采用Cirrus HD-OCT的GCA程序分析了一組正常人黃斑區GCIPL厚度情況,評估了不同掃描程序檢測結果的一致性與可重復性。現將結果報道如下。
1 對象和方法
2013年4~7月在中山大學中山眼科中心門診例行體檢者與本單位職工或學生共54名108只眼納入本研究。其中,男性26名52只眼,女性28名56只眼。年齡19~75歲,平均年齡(46.2±16.5)歲。所有受檢者均接受裸眼視力、最佳矯正視力、Goldmann壓平眼壓計、裂隙燈顯微鏡、前房角鏡、散瞳后90D前置鏡、屈光度、視盤立體照相、自動視野計及OCT檢測。全部檢查在1個月內完成。眼壓8~20 mmHg (1 mmHg=0.133 kPa),平均眼壓(15.0±3.6) mmHg。屈光度-5.50~2.00 D,平均屈光度(-0.45±1.76) D。視野平均缺損(MD)值-2.05~1.74 dB,平均MD值(-0.77±0.84) dB。RNFL厚度82~125 μm,平均RNFL厚度(98.1±9.2) μm。納入標準:(1)年齡≥18歲,相互之間無血緣關系。(2)裸眼視力或最佳矯正視力≥1.0。(3)同日≥5次測量,眼壓峰值≤21 mmHg,眼壓波動≤8 mmHg。(4)杯盤比<0.6,雙眼杯盤比之差≤0.2。(5)房角開放,視野正常,無RNFL缺損。(6)屈光度平均等效球鏡度數-6.00~+2.00 D。排除青光眼、玻璃體視網膜病變、非青光眼性視神經疾病、顱內疾病者;有青光眼家族史、眼部手術史(包括屈光手術史)者;屈光間質混濁影響眼底觀察以及OCT圖像信號強度<6者。
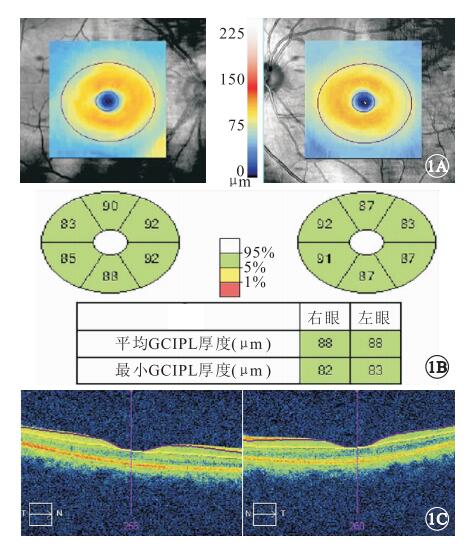
采用Cirrus HD-OCT檢查儀(德國卡爾蔡司公司)的GCA程序測量所有受檢眼的GCIPL厚度。分析范圍為距黃斑中心凹1~4 mm之間的橢圓環形區域,程序自動分辨RNFL外界及IPL外界,GCIPL即位于上述兩條界限之間。測量橢圓形內的平均、最小及顳上方、上方、鼻上方、鼻下方、下方和顳下方6個區段的GCIPL厚度(圖 1)。
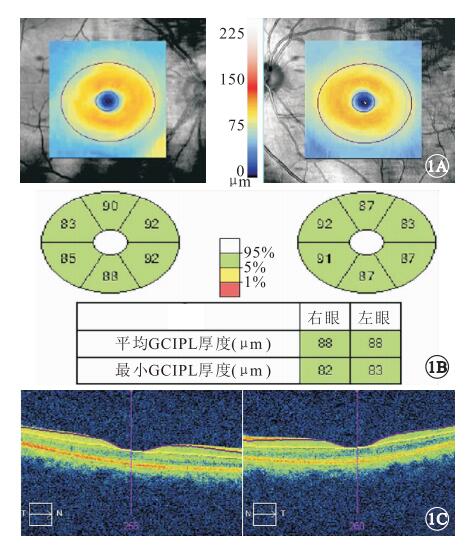 圖1
雙眼GCIPL厚度測量示意圖。1A.黃斑區GCIPL厚度地形圖;1B. GCIPL 6個方位及平均、最小GCIPL厚度測量位點示意圖;1C.黃斑區水平掃描的GCIPL厚度截面圖
圖1
雙眼GCIPL厚度測量示意圖。1A.黃斑區GCIPL厚度地形圖;1B. GCIPL 6個方位及平均、最小GCIPL厚度測量位點示意圖;1C.黃斑區水平掃描的GCIPL厚度截面圖
一致性檢測。檢測前用5 mg/ml復方托吡卡胺滴眼液散瞳,受檢者取坐位,下頜置于頜架,先由一名檢查者調整鏡頭補償其屈光不正,調整眼部位置,采用內注視的方法,成像清晰后開始獲取圖像。由檢查者A和檢查者B分別對所有受檢者雙眼進行檢查,均使用同一臺Cirrus HD-OCT檢查儀。以黃斑容積512×128掃描程序掃描黃斑區,光源波長840 nm,在以黃斑中心凹為中點的6 mm×6 mm的方形區域內進行128條長6 mm的水平掃描,每次掃描為512次A掃描,掃描深度2.0 mm。間隔1 h后,由另一名檢查者完成同樣檢查。完成上述檢查后再間隔1 h,由檢查者A對每位受檢者右眼按上述方法以黃斑容積200×200掃描程序掃描黃斑區,再以黃斑中心凹為中點的6 mm×6 mm的方形區域內進行200條長6 mm的水平掃描,每次掃描像素為200次A掃描,掃描深度2.0 mm。每名檢查者對每只受檢眼重復測量≥3次,每次測量間隔5 min,每次檢查間隙囑受檢者離座自由活動。選取圖像清晰穩定、掃描位置正、信號強度≥6的3次測量結果存儲于計算機內用于研究。
重復性檢測。隨機選取10位受檢者左眼進行研究,男女各5只眼。年齡19~36歲,平均年齡(25.0±5.8)歲。由檢查者A按上述方法以黃斑容積512×128掃描程序連續掃描受檢眼黃斑區10次,每次測量間隔5 min,每次檢查間隙囑受檢者離座自由活動[3]。測量結果存儲于計算機內用于研究。
采用SPSS 20.0統計學軟件行統計分析。以Kolmogorov-Smirov檢驗分析數據的正態性,以Levene檢驗分析方差齊性。呈正態分布且符合方差齊性的多組數據之間差異比較采用單因素方差分析,呈正態分布的兩組數據之間差異比較采用獨立樣本t檢驗。以同一檢查者內和不同檢查者間、同一掃描程序內與不同掃描程序間的類內相關系數(ICC)分析測量的一致性[4]。ICC值>0.800為一致性較好,0.610~0.800為中等,0.410~0.600為一般,0.110~0.400為較低,0.100以下為無一致性[5]。計算行重復性檢測受檢眼的變異系數(CV),評估其重復性與測量精度。CV<5%為可重復性良好[6]。P<0.05為差異有統計學意義。
2 結果
同一檢查者3次測量的受檢眼黃斑區平均(F=0.009、0.001)、最小(F=0.151、0.372)、顳上方(F=0.007、0.001)、上方(F=0.017、0.008)、鼻上方(F=0.059、0.010)、鼻下方(F=0.002、0.022)、下方(F=0.018、0.004)及顳下方(F=0.010、0.009)GCIPL厚度值比較,差異均無統計學意義(P>0.05)。不同檢查者測量的受檢眼黃斑區平均(t=-0.060)、最小(t=-0.444)、顳上方(t=0.191)、上方(t=0.204)、鼻上方(t=0.347)、鼻下方(t=-0.400)、下方(t=-0.361)及顳下方(t=-0.249)GCIPL厚度值比較,差異也無統計學意義(P>0.05)。
同一檢查程序3次測量的受檢眼黃斑區平均(F=0.016、0.006)、最小(F=0.076、0.326)、顳上方(F=0.041、0.023)、上方(F=0.040、0.003)、鼻上方(F=0.020、0.005)、鼻下方(F=0.027、0.041)、下方(F=0.038、0.080)及顳下方(F=0.014、0.012)GCIPL厚度值比較,差異均無統計學意義(P>0.05)。不同檢查程序測量的受檢眼黃斑區平均(t=0.033)、最小(t=0.069)、顳上方(t=0.368)、上方(t=0.095)、鼻上方(t=0.119)、鼻下方(t=-0.245)、下方(t=-0.030)及顳下方(t=0.101)GCIPL厚度值比較,差異也無統計學意義(P>0.05)。
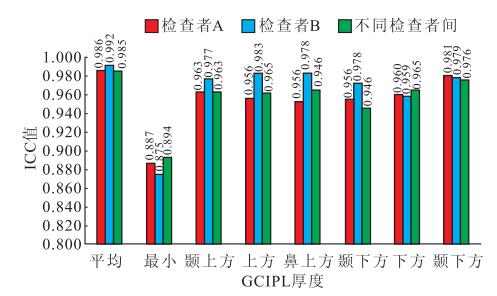
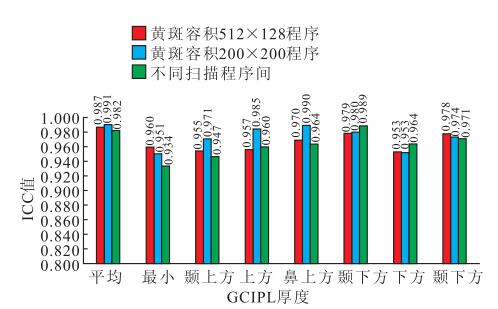
檢查者A、B以黃斑容積512×128掃描程序測得受檢者雙眼黃斑區GCIPL厚度的ICC值分別為0.959~0.995、0.955~0.997;兩名檢查者之間相應的ICC值為0.944~0.993。同一檢查內及不同檢查者之間,其ICC值均>0.800;ICC值最高者為平均GCIPL厚度,ICC值最低者為最小GCIPL厚度(圖 2)。檢查者A分別以黃斑容積512×128、200×200掃描程序測得受檢者右眼黃斑區GCIPL厚度的ICC值分別為0.984~0.996、0.927~0.997;兩種掃描程序之間相應的ICC值為0.966~0.994。同一掃描程序及不同掃描程序之間,其ICC值均>0.800(圖 3)。
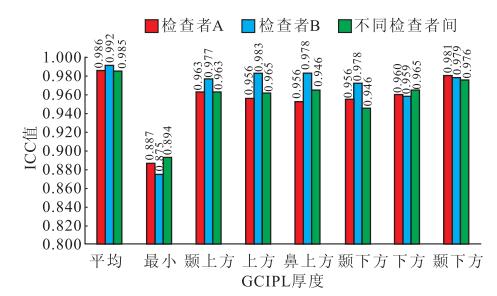 圖2
同一檢查者及不同檢查者之間ICC值比較
圖2
同一檢查者及不同檢查者之間ICC值比較
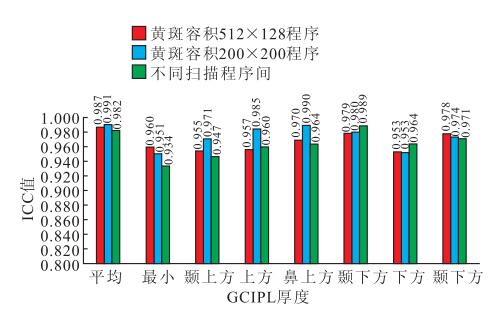 圖3
同一掃描程序及不同掃描程序之間ICC值
圖3
同一掃描程序及不同掃描程序之間ICC值
檢查者A以黃斑容積512×128掃描程序測得10只受檢眼黃斑區平均、最小、顳上方、上方、鼻上方、鼻下方、下方、顳下方GCIPL厚度值的CV分別為(0.70±0.31)%、(1.35±0.86)%、(0.83±0.38)%、(1.05±0.61)%、(1.07±1.10)%、(1.21±1.13)%、(1.19±0.74)%、(1.02±0.53)%。
3 討論
許多眼部及全身疾病均可引起RGC凋亡及其軸索的丟失,測量GCL厚度可能對這些疾病的早期診斷有所幫助[7-10]。頻域OCT RTVue-100實現了黃斑區GCC厚度的測量,其輸出結果包括平均、上方及下方GCC厚度。Cirrus HD-OCT檢查儀的GCA程序剔除了對GCC厚度影響較大的RNFL,采用黃斑容積掃描程序直接測量黃斑區GCIPL厚度。因黃斑中心凹1 mm之內以及4 mm之外的視網膜內層結構過薄,難以探測、分析,故該程序所分析的是以黃斑中心凹為中點,距黃斑中心凹1 mm之外、4 mm之內、長徑4.8 mm、短徑4.0 mm、面積為14.13 mm2的橢圓環形區域,并對測量結果分360°進行分析。以其中最小的數據作為最小GCIPL厚度,同時還可得出平均GCIPL厚度以及顳上方、上方、鼻上方、鼻下方、下方、顳下方各60°共6個區段的GCIPL厚度。這些GCIPL參數在鑒別早期青光眼與正常眼方面的診斷效能與視盤周圍RNFL基本相當[11-13]。
每一項新的診斷技術問世,其測量的可重復性是該技術臨床應用的基礎。而目前關于Cirrus HD-OCT檢查儀測量黃斑區GCIPL厚度的可重復性研究還較為少見。Choi等[14]在同一日內測量成年青光眼患者的GCIPL厚度,同一檢查者內ICC值為0.96~0.99,最小GCIPL厚度的ICC值最低。Mwanza等[15]在2個月內5次測量45歲以上青光眼患者的GCIPL厚度,ICC值為0.94~0.98,其中最小與下方GCIPL厚度的ICC值最低。本研究結果顯示,兩名檢查者內及兩名檢查者間所測得的GCIPL厚度非常接近,同一檢查者內與不同檢查者間所有GCIPL厚度測量值的ICC值均>0.90;除兩名檢查者之間最小GCIPL厚度測量值的ICC值以外,其余均大于0.95。說明測量一致性較好,受測量時空、操作者經驗的影響較小。分析其原因可能有以下幾點。第一,Cirrus HD-OCT檢查儀整合了激光掃描眼底鏡的光源,使OCT拍攝的眼底圖與OCT三維圖像一一對應,以眼底血管為標志對多次掃描結果進行校準,從而保證每次掃描均位于同一位置[16]。第二,Cirrus新版的軟件加強了黃斑中心凹的識別能力,確保了掃描環的位置,減少操作者主觀因素對檢查結果的影響。第三,掃描速度快,降低頭位、眼位輕微移動產生的結果變異及由于運動偽影引起的圖像模糊,減少淚膜質量對檢查結果的干擾。第四,監視屏實時反饋,可及時剔除不合格影像。而最小GCIPL厚度的測量一致性略低于其他區段及平均GCIPL厚度,可能是因為其他GCIPL厚度由60°甚至360°的數據經過平均化得出,而最小GCIPL厚度僅反映360°中1°區域的情況,故較易產生偏差。
本研究結果顯示,同一掃描程序內與不同掃描程序之間所有GCIPL厚度測量結果的差異均無統計學意義,其ICC值均大于0.90;除最小GCIPL厚度外,其余均大于0.98。說明兩種掃描程序的測量結果高度吻合,一致性較好,均可用于黃斑區GCIPL厚度的測量。黃斑容積512×128與黃斑容積200×200掃描程序的掃描區域一致,前者分辨率更高,更有助于檢測細微的黃斑病變。而我們發現的黃斑容積512×128掃描程序測得的GCIPL厚度測量值的一致性并不優于黃斑容積200×200掃描程序,可能是因為前者的掃描耗時較長,從而受淚膜質量、眼位移動等因素的影響更大,在一定程度上影響了測量的一致性。
我們對10只眼分別連續進行10次測量以評估其重復性,發現OCT信號強度均≥6,圖像質量良好;GCA程序對視網膜各層結構分層正確,測量值CV均<1.5%。說明Cirrus HD-OCT檢查儀測量GCIPL厚度具有良好的可重復性及測量精度。
本研究結果表明,應用Cirrus HD-OCT檢查儀測量正常眼黃斑區GCIPL厚度在同一檢查者內、不同檢查者之間以及不同掃描程序之間的一致性、重復性均較好。但本研究亦存在一些不足之處:(1)納入受檢者雙眼的數據進行研究,樣本不相互獨立。考慮到本研究目的是對儀器的操作、數據獲取的精確性、重復性進行研究,而非獲取或確定正常值,故納入雙眼數據對結果影響不大。(2)受檢者均為正常人,在充分散瞳后接受OCT檢查,且僅納入掃描信號強度≥6的結果。但在實際臨床應用中,可能會因為患者屈光間質混濁、不宜散瞳、多次手術影響眼內結構、黃斑病變等各種原因難以獲得高質量的掃描結果,在這些情況下應對測量數值進行分析和解釋。目前已有研究表明,青光眼患者GCC厚度的測量可重復性略差于正常人[15, 17]。因此,若要全面評價Cirrus HD-OCT檢查儀的測量一致性與可重復性,今后還需將研究對象進一步擴展至青光眼等各類眼病及全身病患者。
視網膜神經節細胞(RGC)在黃斑區高度密集,較多眼部與全身病變均可導致節細胞層(GCL)厚度變化[1, 2]。頻域光相干斷層掃描(OCT)分辨率高,可測量黃斑區神經節細胞復合體(GCC)厚度,即視網膜神經纖維層(RNFL)、GCL和內叢狀層(IPL)3層結構厚度之和。隨著OCT自動分層技術的進步,Cirrus高分辨率OCT(HD-OCT)分析軟件中的節細胞分析(GCA)程序還可單獨分析節細胞-內叢狀層(GCIPL)的厚度。良好的可重復性是一項新技術臨床應用與推廣的基礎,但目前應用GCA程序測量國人GCIPL厚度的可重復性或一致性研究還較為少見。為此,我們采用Cirrus HD-OCT的GCA程序分析了一組正常人黃斑區GCIPL厚度情況,評估了不同掃描程序檢測結果的一致性與可重復性。現將結果報道如下。
1 對象和方法
2013年4~7月在中山大學中山眼科中心門診例行體檢者與本單位職工或學生共54名108只眼納入本研究。其中,男性26名52只眼,女性28名56只眼。年齡19~75歲,平均年齡(46.2±16.5)歲。所有受檢者均接受裸眼視力、最佳矯正視力、Goldmann壓平眼壓計、裂隙燈顯微鏡、前房角鏡、散瞳后90D前置鏡、屈光度、視盤立體照相、自動視野計及OCT檢測。全部檢查在1個月內完成。眼壓8~20 mmHg (1 mmHg=0.133 kPa),平均眼壓(15.0±3.6) mmHg。屈光度-5.50~2.00 D,平均屈光度(-0.45±1.76) D。視野平均缺損(MD)值-2.05~1.74 dB,平均MD值(-0.77±0.84) dB。RNFL厚度82~125 μm,平均RNFL厚度(98.1±9.2) μm。納入標準:(1)年齡≥18歲,相互之間無血緣關系。(2)裸眼視力或最佳矯正視力≥1.0。(3)同日≥5次測量,眼壓峰值≤21 mmHg,眼壓波動≤8 mmHg。(4)杯盤比<0.6,雙眼杯盤比之差≤0.2。(5)房角開放,視野正常,無RNFL缺損。(6)屈光度平均等效球鏡度數-6.00~+2.00 D。排除青光眼、玻璃體視網膜病變、非青光眼性視神經疾病、顱內疾病者;有青光眼家族史、眼部手術史(包括屈光手術史)者;屈光間質混濁影響眼底觀察以及OCT圖像信號強度<6者。
采用Cirrus HD-OCT檢查儀(德國卡爾蔡司公司)的GCA程序測量所有受檢眼的GCIPL厚度。分析范圍為距黃斑中心凹1~4 mm之間的橢圓環形區域,程序自動分辨RNFL外界及IPL外界,GCIPL即位于上述兩條界限之間。測量橢圓形內的平均、最小及顳上方、上方、鼻上方、鼻下方、下方和顳下方6個區段的GCIPL厚度(圖 1)。
 圖1
雙眼GCIPL厚度測量示意圖。1A.黃斑區GCIPL厚度地形圖;1B. GCIPL 6個方位及平均、最小GCIPL厚度測量位點示意圖;1C.黃斑區水平掃描的GCIPL厚度截面圖
圖1
雙眼GCIPL厚度測量示意圖。1A.黃斑區GCIPL厚度地形圖;1B. GCIPL 6個方位及平均、最小GCIPL厚度測量位點示意圖;1C.黃斑區水平掃描的GCIPL厚度截面圖
一致性檢測。檢測前用5 mg/ml復方托吡卡胺滴眼液散瞳,受檢者取坐位,下頜置于頜架,先由一名檢查者調整鏡頭補償其屈光不正,調整眼部位置,采用內注視的方法,成像清晰后開始獲取圖像。由檢查者A和檢查者B分別對所有受檢者雙眼進行檢查,均使用同一臺Cirrus HD-OCT檢查儀。以黃斑容積512×128掃描程序掃描黃斑區,光源波長840 nm,在以黃斑中心凹為中點的6 mm×6 mm的方形區域內進行128條長6 mm的水平掃描,每次掃描為512次A掃描,掃描深度2.0 mm。間隔1 h后,由另一名檢查者完成同樣檢查。完成上述檢查后再間隔1 h,由檢查者A對每位受檢者右眼按上述方法以黃斑容積200×200掃描程序掃描黃斑區,再以黃斑中心凹為中點的6 mm×6 mm的方形區域內進行200條長6 mm的水平掃描,每次掃描像素為200次A掃描,掃描深度2.0 mm。每名檢查者對每只受檢眼重復測量≥3次,每次測量間隔5 min,每次檢查間隙囑受檢者離座自由活動。選取圖像清晰穩定、掃描位置正、信號強度≥6的3次測量結果存儲于計算機內用于研究。
重復性檢測。隨機選取10位受檢者左眼進行研究,男女各5只眼。年齡19~36歲,平均年齡(25.0±5.8)歲。由檢查者A按上述方法以黃斑容積512×128掃描程序連續掃描受檢眼黃斑區10次,每次測量間隔5 min,每次檢查間隙囑受檢者離座自由活動[3]。測量結果存儲于計算機內用于研究。
采用SPSS 20.0統計學軟件行統計分析。以Kolmogorov-Smirov檢驗分析數據的正態性,以Levene檢驗分析方差齊性。呈正態分布且符合方差齊性的多組數據之間差異比較采用單因素方差分析,呈正態分布的兩組數據之間差異比較采用獨立樣本t檢驗。以同一檢查者內和不同檢查者間、同一掃描程序內與不同掃描程序間的類內相關系數(ICC)分析測量的一致性[4]。ICC值>0.800為一致性較好,0.610~0.800為中等,0.410~0.600為一般,0.110~0.400為較低,0.100以下為無一致性[5]。計算行重復性檢測受檢眼的變異系數(CV),評估其重復性與測量精度。CV<5%為可重復性良好[6]。P<0.05為差異有統計學意義。
2 結果
同一檢查者3次測量的受檢眼黃斑區平均(F=0.009、0.001)、最小(F=0.151、0.372)、顳上方(F=0.007、0.001)、上方(F=0.017、0.008)、鼻上方(F=0.059、0.010)、鼻下方(F=0.002、0.022)、下方(F=0.018、0.004)及顳下方(F=0.010、0.009)GCIPL厚度值比較,差異均無統計學意義(P>0.05)。不同檢查者測量的受檢眼黃斑區平均(t=-0.060)、最小(t=-0.444)、顳上方(t=0.191)、上方(t=0.204)、鼻上方(t=0.347)、鼻下方(t=-0.400)、下方(t=-0.361)及顳下方(t=-0.249)GCIPL厚度值比較,差異也無統計學意義(P>0.05)。
同一檢查程序3次測量的受檢眼黃斑區平均(F=0.016、0.006)、最小(F=0.076、0.326)、顳上方(F=0.041、0.023)、上方(F=0.040、0.003)、鼻上方(F=0.020、0.005)、鼻下方(F=0.027、0.041)、下方(F=0.038、0.080)及顳下方(F=0.014、0.012)GCIPL厚度值比較,差異均無統計學意義(P>0.05)。不同檢查程序測量的受檢眼黃斑區平均(t=0.033)、最小(t=0.069)、顳上方(t=0.368)、上方(t=0.095)、鼻上方(t=0.119)、鼻下方(t=-0.245)、下方(t=-0.030)及顳下方(t=0.101)GCIPL厚度值比較,差異也無統計學意義(P>0.05)。
檢查者A、B以黃斑容積512×128掃描程序測得受檢者雙眼黃斑區GCIPL厚度的ICC值分別為0.959~0.995、0.955~0.997;兩名檢查者之間相應的ICC值為0.944~0.993。同一檢查內及不同檢查者之間,其ICC值均>0.800;ICC值最高者為平均GCIPL厚度,ICC值最低者為最小GCIPL厚度(圖 2)。檢查者A分別以黃斑容積512×128、200×200掃描程序測得受檢者右眼黃斑區GCIPL厚度的ICC值分別為0.984~0.996、0.927~0.997;兩種掃描程序之間相應的ICC值為0.966~0.994。同一掃描程序及不同掃描程序之間,其ICC值均>0.800(圖 3)。
 圖2
同一檢查者及不同檢查者之間ICC值比較
圖2
同一檢查者及不同檢查者之間ICC值比較
 圖3
同一掃描程序及不同掃描程序之間ICC值
圖3
同一掃描程序及不同掃描程序之間ICC值
檢查者A以黃斑容積512×128掃描程序測得10只受檢眼黃斑區平均、最小、顳上方、上方、鼻上方、鼻下方、下方、顳下方GCIPL厚度值的CV分別為(0.70±0.31)%、(1.35±0.86)%、(0.83±0.38)%、(1.05±0.61)%、(1.07±1.10)%、(1.21±1.13)%、(1.19±0.74)%、(1.02±0.53)%。
3 討論
許多眼部及全身疾病均可引起RGC凋亡及其軸索的丟失,測量GCL厚度可能對這些疾病的早期診斷有所幫助[7-10]。頻域OCT RTVue-100實現了黃斑區GCC厚度的測量,其輸出結果包括平均、上方及下方GCC厚度。Cirrus HD-OCT檢查儀的GCA程序剔除了對GCC厚度影響較大的RNFL,采用黃斑容積掃描程序直接測量黃斑區GCIPL厚度。因黃斑中心凹1 mm之內以及4 mm之外的視網膜內層結構過薄,難以探測、分析,故該程序所分析的是以黃斑中心凹為中點,距黃斑中心凹1 mm之外、4 mm之內、長徑4.8 mm、短徑4.0 mm、面積為14.13 mm2的橢圓環形區域,并對測量結果分360°進行分析。以其中最小的數據作為最小GCIPL厚度,同時還可得出平均GCIPL厚度以及顳上方、上方、鼻上方、鼻下方、下方、顳下方各60°共6個區段的GCIPL厚度。這些GCIPL參數在鑒別早期青光眼與正常眼方面的診斷效能與視盤周圍RNFL基本相當[11-13]。
每一項新的診斷技術問世,其測量的可重復性是該技術臨床應用的基礎。而目前關于Cirrus HD-OCT檢查儀測量黃斑區GCIPL厚度的可重復性研究還較為少見。Choi等[14]在同一日內測量成年青光眼患者的GCIPL厚度,同一檢查者內ICC值為0.96~0.99,最小GCIPL厚度的ICC值最低。Mwanza等[15]在2個月內5次測量45歲以上青光眼患者的GCIPL厚度,ICC值為0.94~0.98,其中最小與下方GCIPL厚度的ICC值最低。本研究結果顯示,兩名檢查者內及兩名檢查者間所測得的GCIPL厚度非常接近,同一檢查者內與不同檢查者間所有GCIPL厚度測量值的ICC值均>0.90;除兩名檢查者之間最小GCIPL厚度測量值的ICC值以外,其余均大于0.95。說明測量一致性較好,受測量時空、操作者經驗的影響較小。分析其原因可能有以下幾點。第一,Cirrus HD-OCT檢查儀整合了激光掃描眼底鏡的光源,使OCT拍攝的眼底圖與OCT三維圖像一一對應,以眼底血管為標志對多次掃描結果進行校準,從而保證每次掃描均位于同一位置[16]。第二,Cirrus新版的軟件加強了黃斑中心凹的識別能力,確保了掃描環的位置,減少操作者主觀因素對檢查結果的影響。第三,掃描速度快,降低頭位、眼位輕微移動產生的結果變異及由于運動偽影引起的圖像模糊,減少淚膜質量對檢查結果的干擾。第四,監視屏實時反饋,可及時剔除不合格影像。而最小GCIPL厚度的測量一致性略低于其他區段及平均GCIPL厚度,可能是因為其他GCIPL厚度由60°甚至360°的數據經過平均化得出,而最小GCIPL厚度僅反映360°中1°區域的情況,故較易產生偏差。
本研究結果顯示,同一掃描程序內與不同掃描程序之間所有GCIPL厚度測量結果的差異均無統計學意義,其ICC值均大于0.90;除最小GCIPL厚度外,其余均大于0.98。說明兩種掃描程序的測量結果高度吻合,一致性較好,均可用于黃斑區GCIPL厚度的測量。黃斑容積512×128與黃斑容積200×200掃描程序的掃描區域一致,前者分辨率更高,更有助于檢測細微的黃斑病變。而我們發現的黃斑容積512×128掃描程序測得的GCIPL厚度測量值的一致性并不優于黃斑容積200×200掃描程序,可能是因為前者的掃描耗時較長,從而受淚膜質量、眼位移動等因素的影響更大,在一定程度上影響了測量的一致性。
我們對10只眼分別連續進行10次測量以評估其重復性,發現OCT信號強度均≥6,圖像質量良好;GCA程序對視網膜各層結構分層正確,測量值CV均<1.5%。說明Cirrus HD-OCT檢查儀測量GCIPL厚度具有良好的可重復性及測量精度。
本研究結果表明,應用Cirrus HD-OCT檢查儀測量正常眼黃斑區GCIPL厚度在同一檢查者內、不同檢查者之間以及不同掃描程序之間的一致性、重復性均較好。但本研究亦存在一些不足之處:(1)納入受檢者雙眼的數據進行研究,樣本不相互獨立。考慮到本研究目的是對儀器的操作、數據獲取的精確性、重復性進行研究,而非獲取或確定正常值,故納入雙眼數據對結果影響不大。(2)受檢者均為正常人,在充分散瞳后接受OCT檢查,且僅納入掃描信號強度≥6的結果。但在實際臨床應用中,可能會因為患者屈光間質混濁、不宜散瞳、多次手術影響眼內結構、黃斑病變等各種原因難以獲得高質量的掃描結果,在這些情況下應對測量數值進行分析和解釋。目前已有研究表明,青光眼患者GCC厚度的測量可重復性略差于正常人[15, 17]。因此,若要全面評價Cirrus HD-OCT檢查儀的測量一致性與可重復性,今后還需將研究對象進一步擴展至青光眼等各類眼病及全身病患者。