引用本文: 謝靜, 王慶瑛, 左相榮. 嬰幼兒結節性硬化癥眼底改變一例. 中華眼底病雜志, 2014, 30(4): 418-418. doi: 10.3760/cma.j.issn.1005-1015.2014.04.025 復制
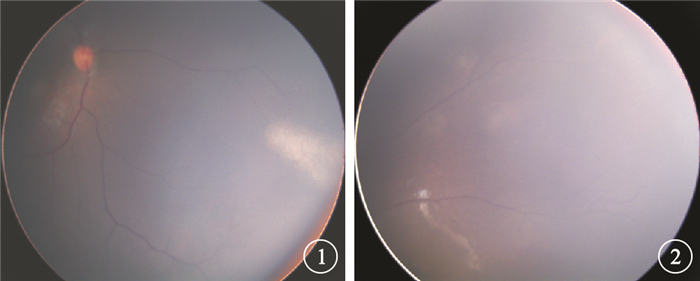
患兒男,11個月。因發熱1 d、間斷抽搐2 h于2013年4月19日就診入院。G2P2,足月順產,出生體重3.1 kg。既往無抽搐史,否認家族中有類似疾病及血族聯姻史。入院后查體:體重10 kg,體溫38.6℃。雙上肢可見散在色素脫失斑,額部有散在蠶豆大小、表面粗糙的小結節,質地硬,枕禿明顯。抽搐時意識喪失,雙眼向上凝視,牙關緊閉,喉痙攣,四肢肌張力增高,大便失禁。抽搐持續約10 min后緩解,意識恢復,精神反應差。間隔約1 h再次出現抽搐。頭顱計算機斷層掃描(CT)檢查顯示,腦內可見多發散在斑片狀低密度影,邊界模糊,多位于皮層下或皮髓交界區,雙側腦室旁見多發結節狀高密度影,邊界清,腦室外形不大,腦溝不深,中線結構居中。提示:(1)?腦內多發缺血灶;(2)?結節性硬化癥(TSC)。廣角數碼視網膜成像系統(RetCam)眼底檢查結果顯示,右眼鼻側周邊視網膜可見一不規則灰白色膠樣不透明扁平病灶,小血管部分被遮蓋(圖 1),左眼顳側視網膜可見散在斑片狀半透明扁平病灶(圖 2)。考慮TSC眼部改變。轉入上一級醫院繼續治療。腦電圖檢查結果顯示重度異常腦電圖,提示癇性活動。前額皮膚結節病理檢查結果顯示,真皮深層膠原纖維組織增生,血管壁增厚,玻璃樣變性,符合TSC皮膚改變。診斷:TSC。實施對癥治療,目前患兒病情平穩。
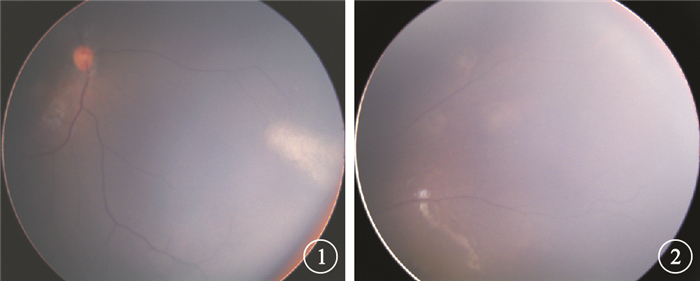 圖1
右眼彩色眼底像。鼻側周邊視網膜可見一不規則灰白色膠樣不透明扁平病灶,小血管部分被遮蓋??圖 2??左眼彩色眼底像。顳側視網膜可見散在斑片狀半透明扁平病灶
圖1
右眼彩色眼底像。鼻側周邊視網膜可見一不規則灰白色膠樣不透明扁平病灶,小血管部分被遮蓋??圖 2??左眼彩色眼底像。顳側視網膜可見散在斑片狀半透明扁平病灶
討論??TSC是由TSC1和TSC2基因突變所致的一種常染色體顯性遺傳性疾病,基因突變引起相應蛋白產物錯構瘤蛋白和結節蛋白生成不足,影響發育早期個體的細胞分化、增生及遷移,從而導致腦、腎、心臟、肺等多器官多系統錯構瘤樣損傷[1]。臨床表現主要有智力低下、癲癇和皮脂腺瘤[2]。其中,最重要且有診斷價值的改變為皮脂腺瘤,其次為頭顱X線或CT檢查時可見到腦內高密度或鈣化結節[3, 4]。本例患兒因抽搐就診,CT及RetCam眼底照相檢查均提示TSC,最終經前額皮膚結節的病理診斷確診。提示臨床醫生,眼底檢查也可作為TSC的輔助檢查之一。本例患兒的雙眼均受累,眼底表現為不規則灰白色膠樣不透明扁平病灶。眼底改變作為某些疾病診斷的依據,早期發現對輔助臨床診斷有重要意義。由于常規的眼底篩查方法不適用于嬰幼兒,因此,我們建議應用RetCam對嬰幼兒的眼底進行檢查。
患兒男,11個月。因發熱1 d、間斷抽搐2 h于2013年4月19日就診入院。G2P2,足月順產,出生體重3.1 kg。既往無抽搐史,否認家族中有類似疾病及血族聯姻史。入院后查體:體重10 kg,體溫38.6℃。雙上肢可見散在色素脫失斑,額部有散在蠶豆大小、表面粗糙的小結節,質地硬,枕禿明顯。抽搐時意識喪失,雙眼向上凝視,牙關緊閉,喉痙攣,四肢肌張力增高,大便失禁。抽搐持續約10 min后緩解,意識恢復,精神反應差。間隔約1 h再次出現抽搐。頭顱計算機斷層掃描(CT)檢查顯示,腦內可見多發散在斑片狀低密度影,邊界模糊,多位于皮層下或皮髓交界區,雙側腦室旁見多發結節狀高密度影,邊界清,腦室外形不大,腦溝不深,中線結構居中。提示:(1)?腦內多發缺血灶;(2)?結節性硬化癥(TSC)。廣角數碼視網膜成像系統(RetCam)眼底檢查結果顯示,右眼鼻側周邊視網膜可見一不規則灰白色膠樣不透明扁平病灶,小血管部分被遮蓋(圖 1),左眼顳側視網膜可見散在斑片狀半透明扁平病灶(圖 2)。考慮TSC眼部改變。轉入上一級醫院繼續治療。腦電圖檢查結果顯示重度異常腦電圖,提示癇性活動。前額皮膚結節病理檢查結果顯示,真皮深層膠原纖維組織增生,血管壁增厚,玻璃樣變性,符合TSC皮膚改變。診斷:TSC。實施對癥治療,目前患兒病情平穩。
 圖1
右眼彩色眼底像。鼻側周邊視網膜可見一不規則灰白色膠樣不透明扁平病灶,小血管部分被遮蓋??圖 2??左眼彩色眼底像。顳側視網膜可見散在斑片狀半透明扁平病灶
圖1
右眼彩色眼底像。鼻側周邊視網膜可見一不規則灰白色膠樣不透明扁平病灶,小血管部分被遮蓋??圖 2??左眼彩色眼底像。顳側視網膜可見散在斑片狀半透明扁平病灶
討論??TSC是由TSC1和TSC2基因突變所致的一種常染色體顯性遺傳性疾病,基因突變引起相應蛋白產物錯構瘤蛋白和結節蛋白生成不足,影響發育早期個體的細胞分化、增生及遷移,從而導致腦、腎、心臟、肺等多器官多系統錯構瘤樣損傷[1]。臨床表現主要有智力低下、癲癇和皮脂腺瘤[2]。其中,最重要且有診斷價值的改變為皮脂腺瘤,其次為頭顱X線或CT檢查時可見到腦內高密度或鈣化結節[3, 4]。本例患兒因抽搐就診,CT及RetCam眼底照相檢查均提示TSC,最終經前額皮膚結節的病理診斷確診。提示臨床醫生,眼底檢查也可作為TSC的輔助檢查之一。本例患兒的雙眼均受累,眼底表現為不規則灰白色膠樣不透明扁平病灶。眼底改變作為某些疾病診斷的依據,早期發現對輔助臨床診斷有重要意義。由于常規的眼底篩查方法不適用于嬰幼兒,因此,我們建議應用RetCam對嬰幼兒的眼底進行檢查。