引用本文: 姜茜亞, 劉玉蓮. 以睫狀視網膜動脈阻塞為首診的頸動脈重度狹窄一例. 中華眼底病雜志, 2018, 34(3): 285-286. doi: 10.3760/cma.j.issn.1005-1015.2018.03.019 復制
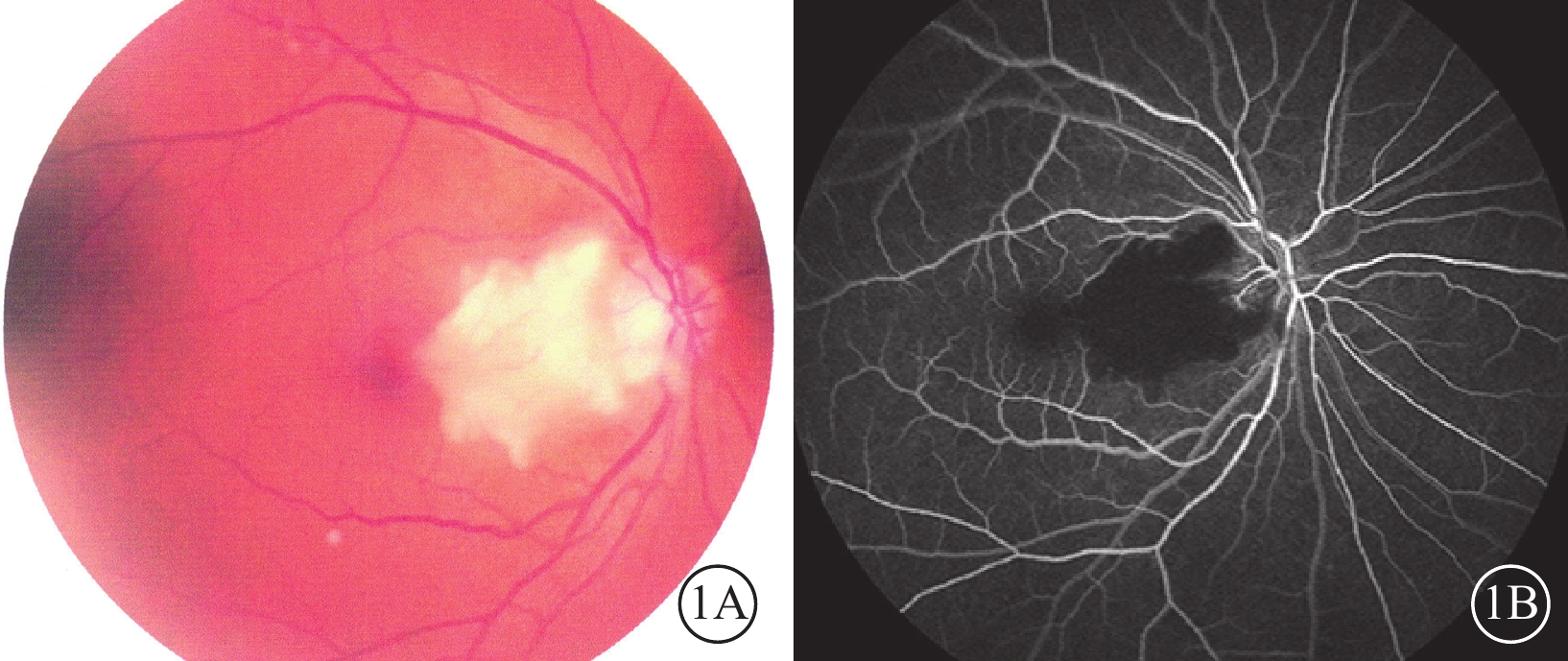
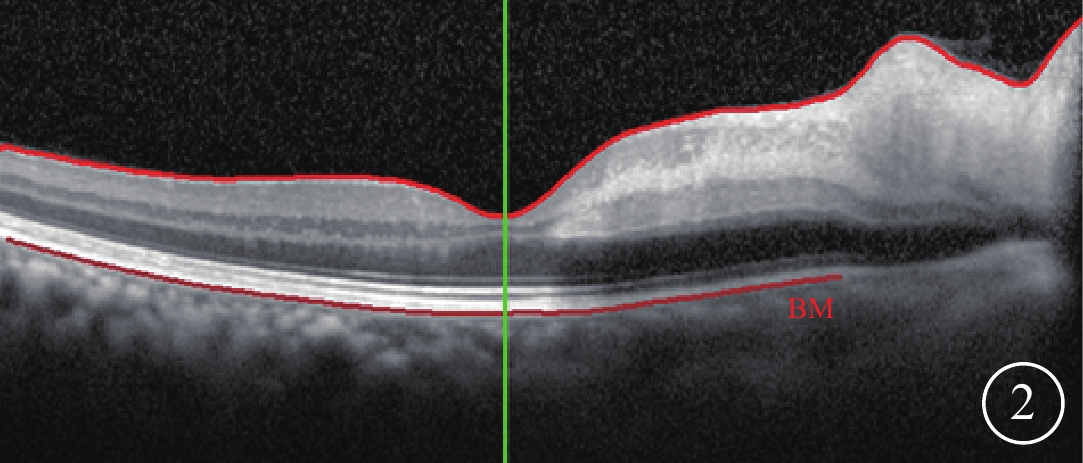
患者男,64歲。因右眼突發視物不清2 d于2017年6月20日到我院眼科就診。既往高血壓病10年,未規律用藥。入院查體,患者神清語明,四肢肌力Ⅴ級,未見明顯腦缺血相關神經系統癥狀及體征。眼部檢查:右眼視力數指/20 cm,左眼視力0.8。右眼眼前節未見明顯異常。眼底檢查,視盤邊界清晰,乳斑束區視網膜可見一類橫橢圓形黃白色水腫區;其余視網膜顏色正常,動脈細,反光增強,靜脈走形未見明顯異常,動靜脈比約1:3,黃斑中心凹反光消失(圖1A)。左眼眼底未見明顯異常。雙眼眼壓19 mmHg(1 mmHg=0.133 kPa)。熒光素眼底血管造影(FFA)檢查,右眼視盤顳側至黃斑區可見片狀背景熒光遮蔽(圖1B)。光相干斷層掃描(OCT)檢查,右眼黃斑鼻側視網膜內層結構水腫增厚(圖2)。診斷:右眼睫狀視網膜動脈阻塞(CLRAO)。
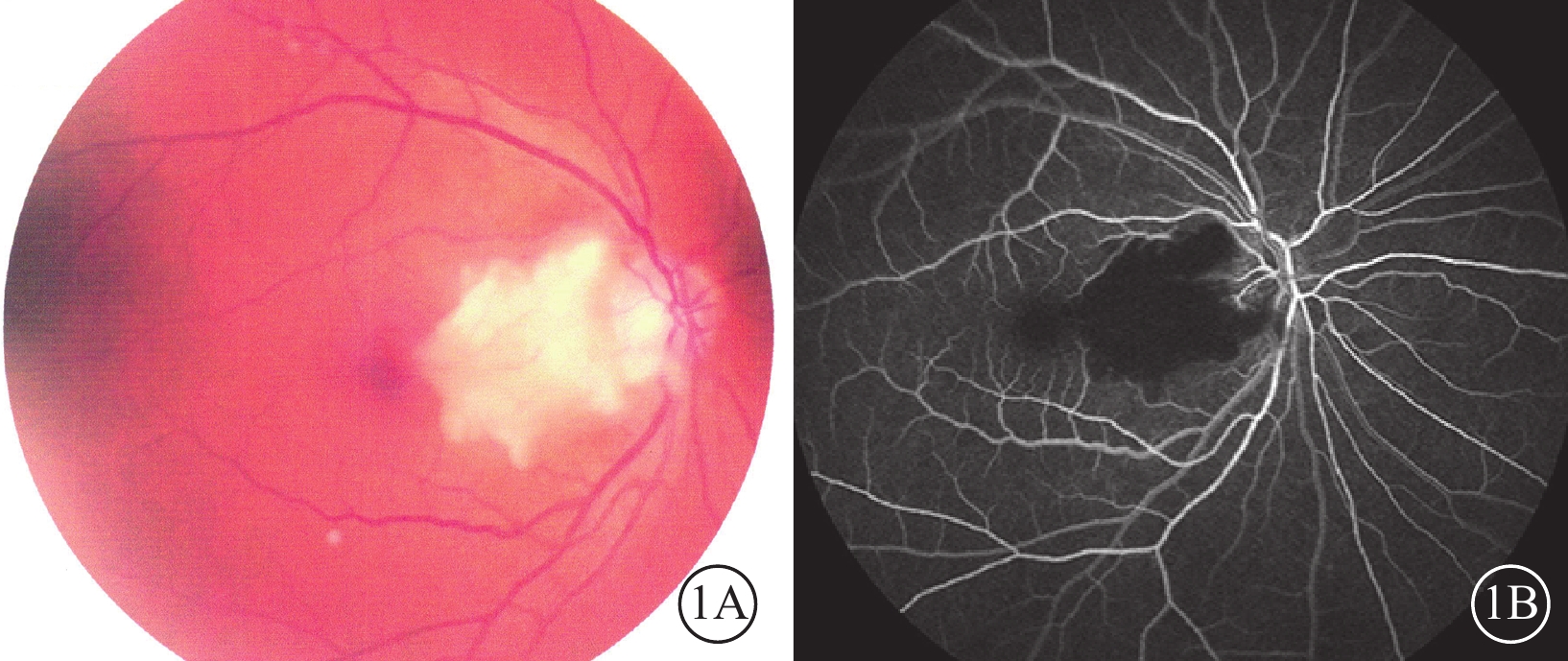 圖1
右眼彩色眼底及FFA像。1A. 彩色眼底像,乳斑束區視網膜可見一類橫橢圓形黃白色水腫區;1B. FFA像,視盤顳側至黃斑區可見片狀背景熒光遮蔽
圖1
右眼彩色眼底及FFA像。1A. 彩色眼底像,乳斑束區視網膜可見一類橫橢圓形黃白色水腫區;1B. FFA像,視盤顳側至黃斑區可見片狀背景熒光遮蔽
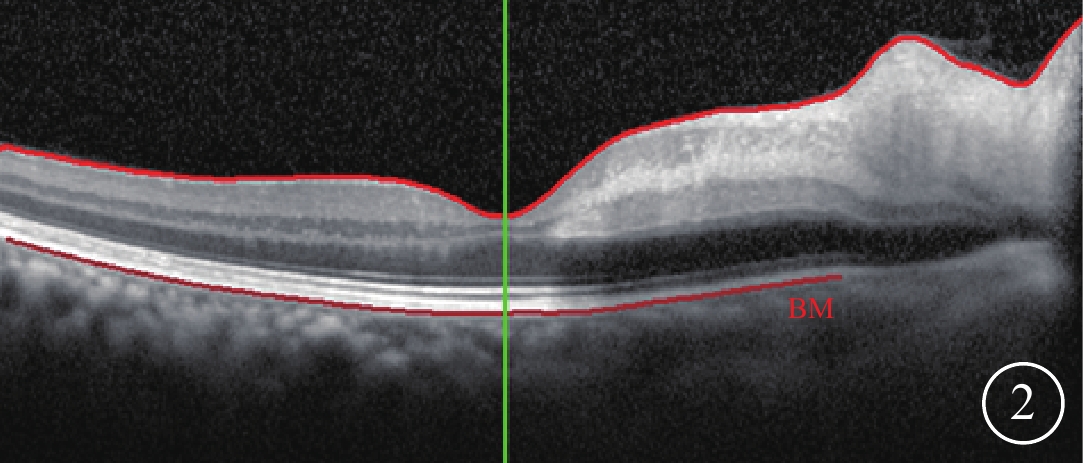 圖2
右眼OCT像。黃斑鼻側視網膜內層結構水腫增厚
圖2
右眼OCT像。黃斑鼻側視網膜內層結構水腫增厚
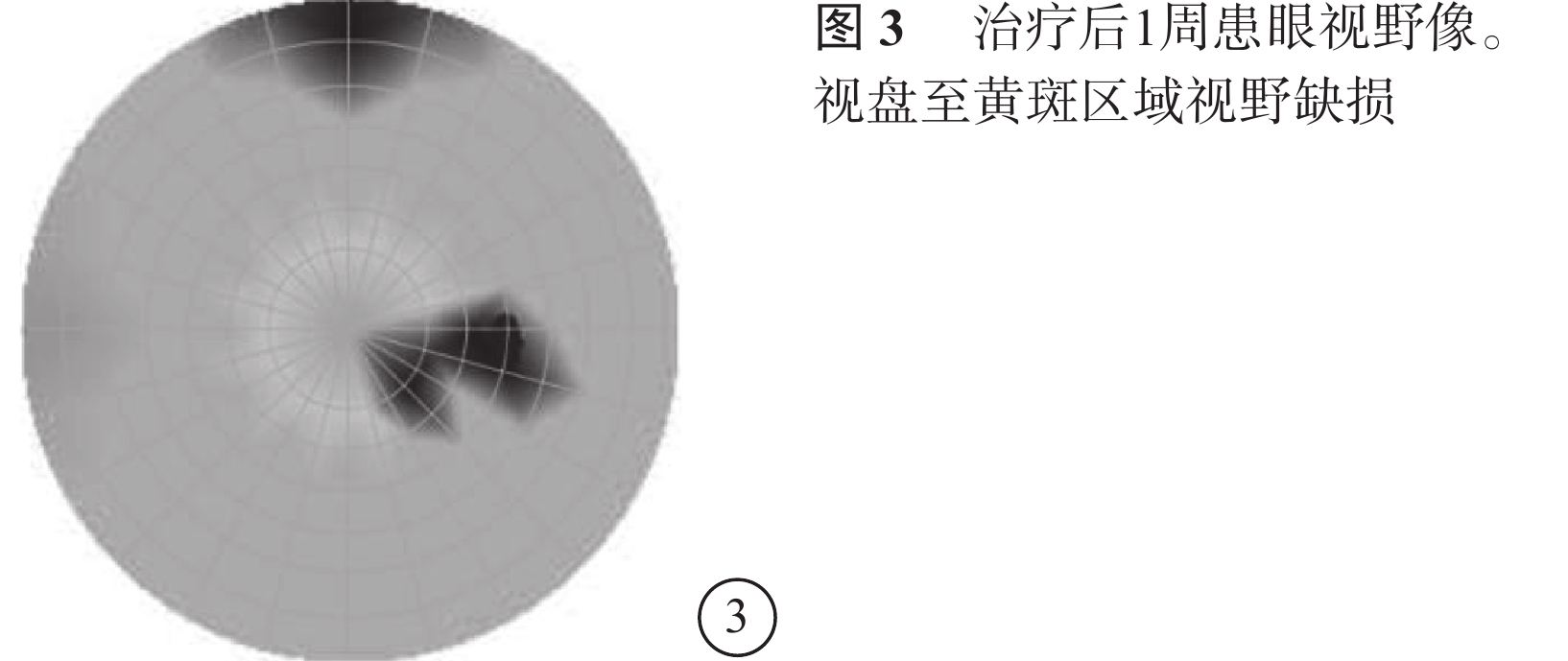
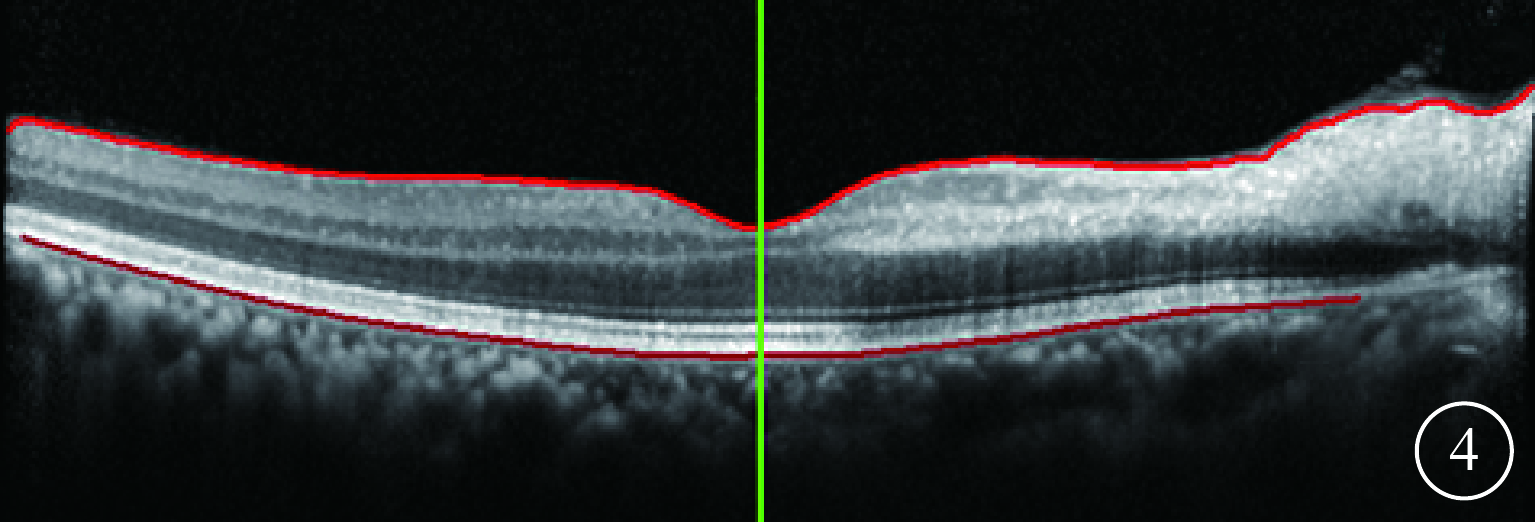
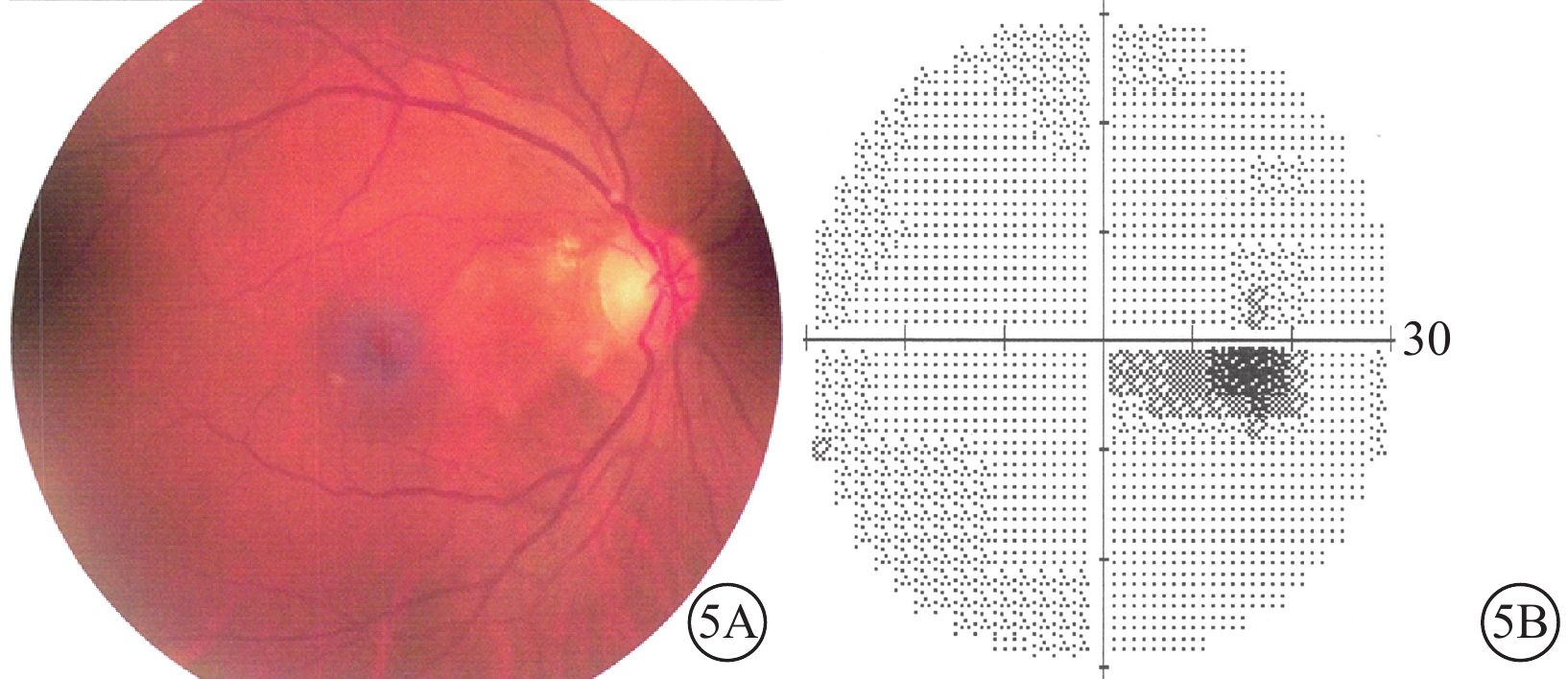
入院后給予擴血管、降眼壓、營養神經、吸氧等對癥支持治療。治療后第3天,患者訴右眼顳側視野范圍較入院時增大,視力0.3;治療后第5天提升至0.5;治療后第11天提升至0.8?2。治療后1周視野檢查,右眼視盤至黃斑區域視野缺損(圖3)。治療后2周,視網膜水腫基本消退。OCT檢查,鼻側視網膜厚度較治療前明顯下降(圖4)。治療后4周,右眼視力恢復至1.0,視網膜水腫基本消退(圖5A),視野缺損范圍明顯縮小(圖5B)。此后多次隨訪視力穩定于1.0。
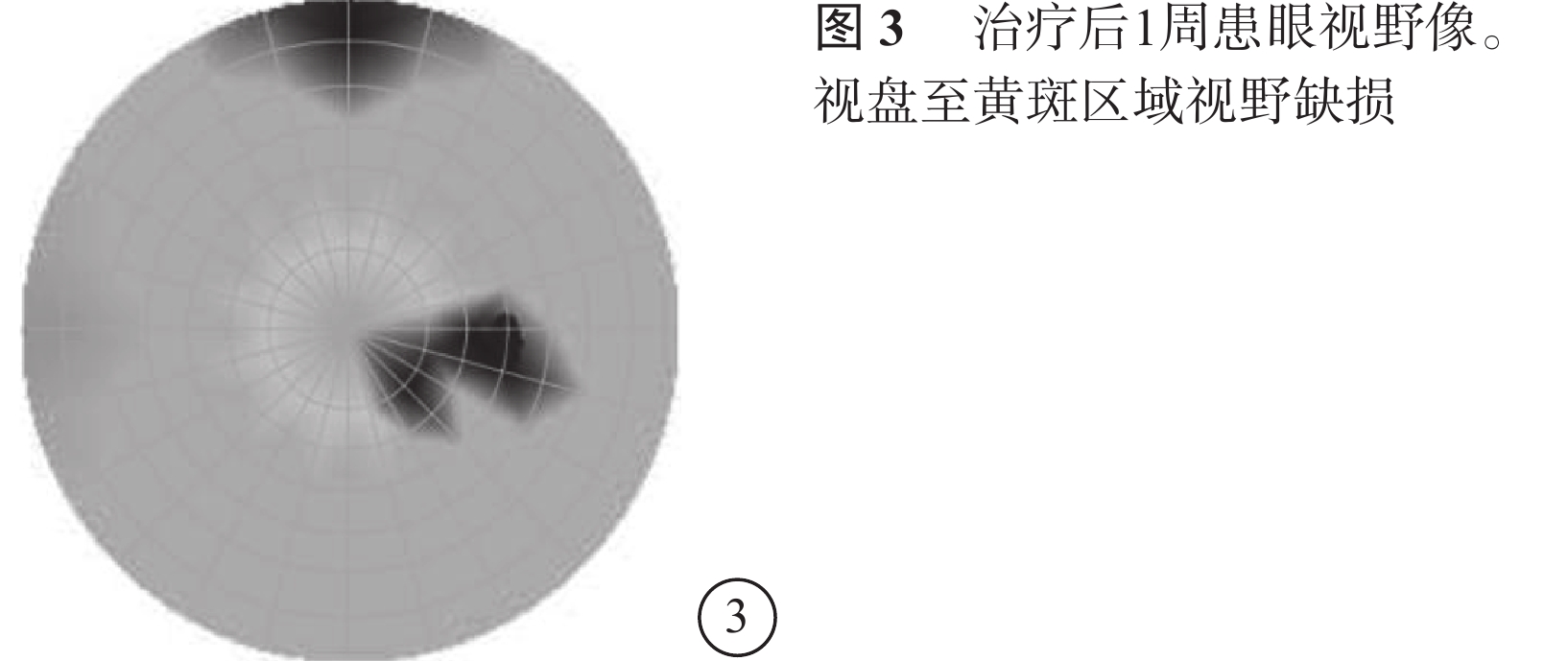
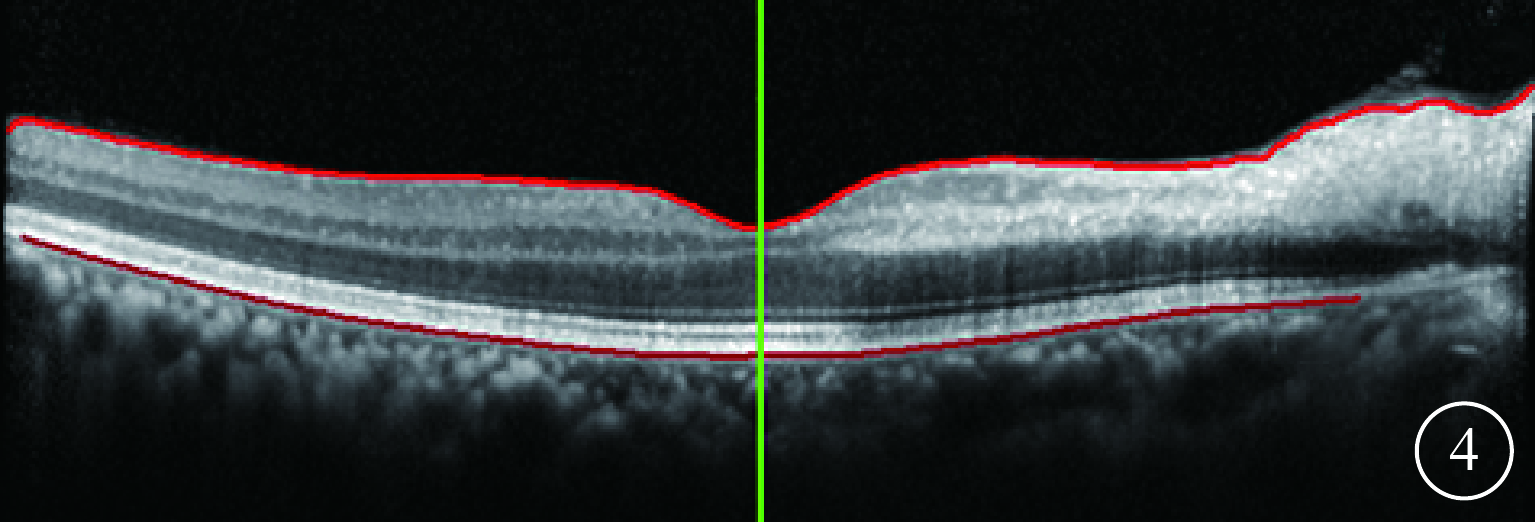 圖4
治療后2周右眼OCT像。黃斑鼻側視網膜內層結構水腫基本消退,厚度降低
圖4
治療后2周右眼OCT像。黃斑鼻側視網膜內層結構水腫基本消退,厚度降低
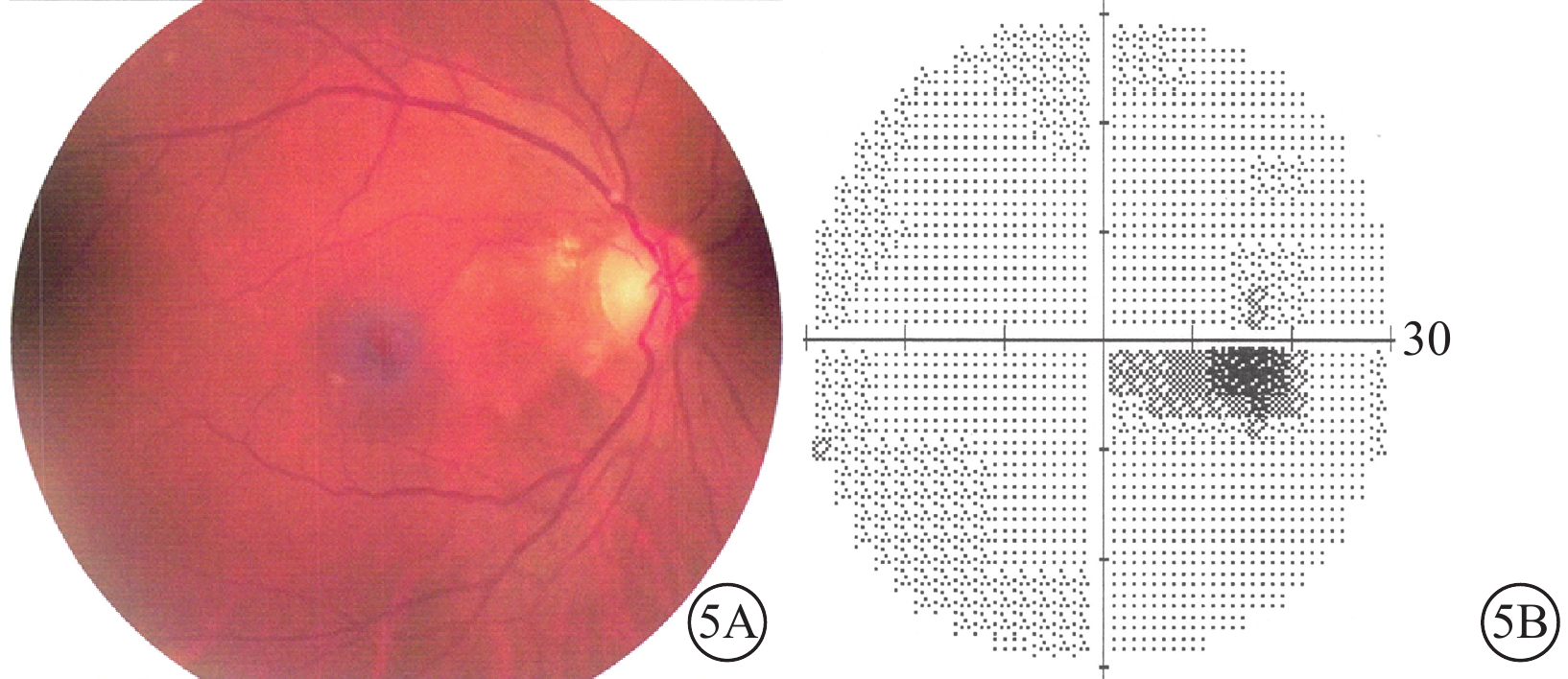 圖5
治療后4周右眼彩色眼底像及視野像。5A. 彩色眼底像,視網膜水腫基本消退;5B. 視野像,視野缺損范圍明顯縮小
圖5
治療后4周右眼彩色眼底像及視野像。5A. 彩色眼底像,視網膜水腫基本消退;5B. 視野像,視野缺損范圍明顯縮小
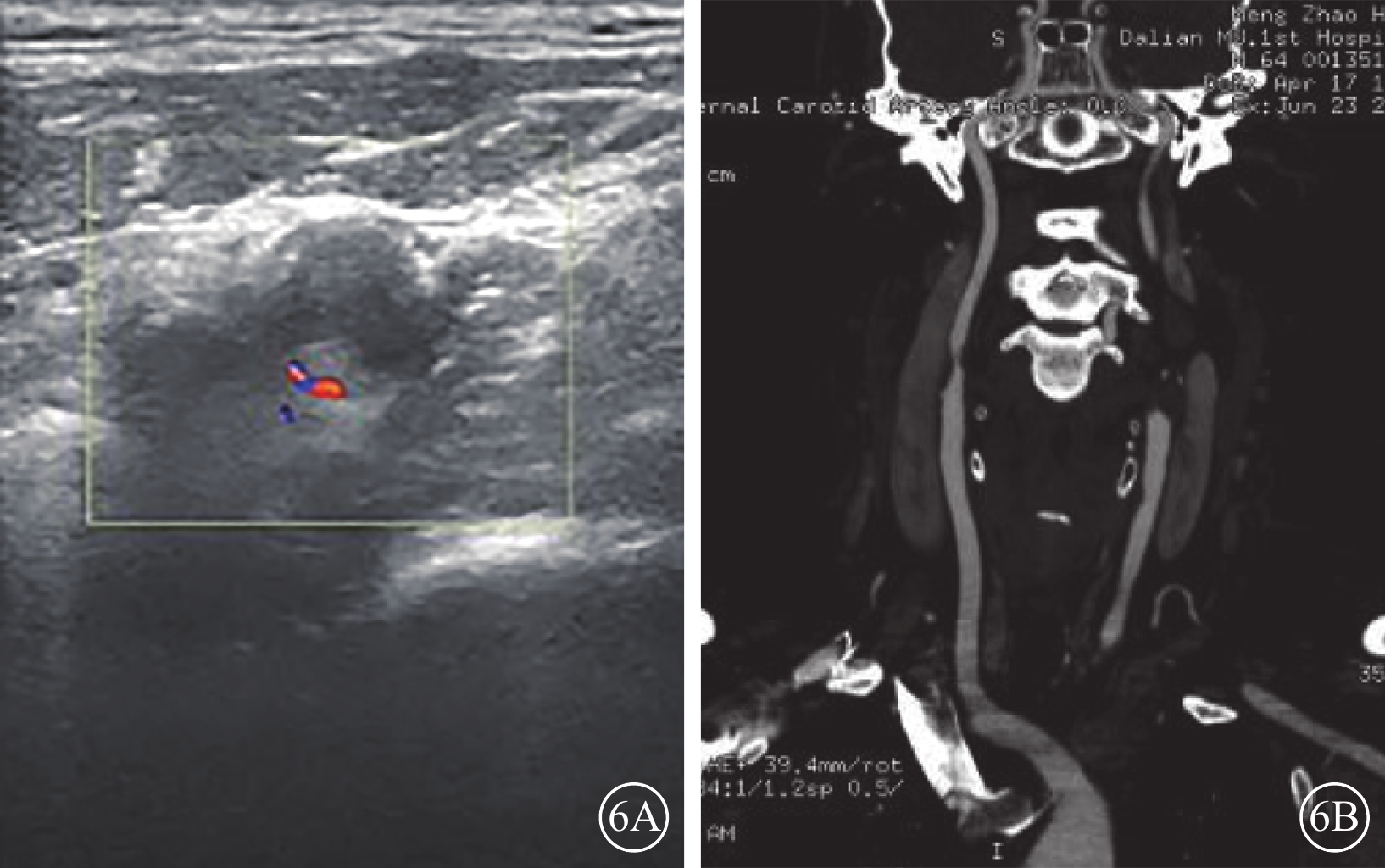
入院后頸部血管彩色超聲,雙側頸動脈內中膜增厚欠光滑伴斑塊形成;右側頸內動脈狹窄近閉塞(圖6A)、左側頸內動脈近閉塞;右側椎動脈搏動指數增大;基底動脈血流速度增快;左側椎動脈血流速度未見明顯異常。頸椎基底動脈CT血管造影,雙側頸總動脈、右側頸內動脈起始處軟斑塊伴管腔狹窄,右側頸內動脈起始處管腔重度狹窄;左側頸內動脈起始處管腔閉塞(圖6B);雙側眼動脈細,右側為著;左側大腦前動脈A1段變細,左側大腦后動脈P1段管腔粗細欠均。總膽固醇、甘油三酯、低密度脂蛋白、血流變粘度均升高。介入科會診后診斷:雙側頸動脈重度狹窄。建議行進一步介入手術治療。患者于2017年7月21日于介入科局部麻醉下行腦血管造影及左側頸動脈支架植入手術。手術后全身予抗凝、抗血小板、改善微循環等對癥支持治療以改善腦供血。
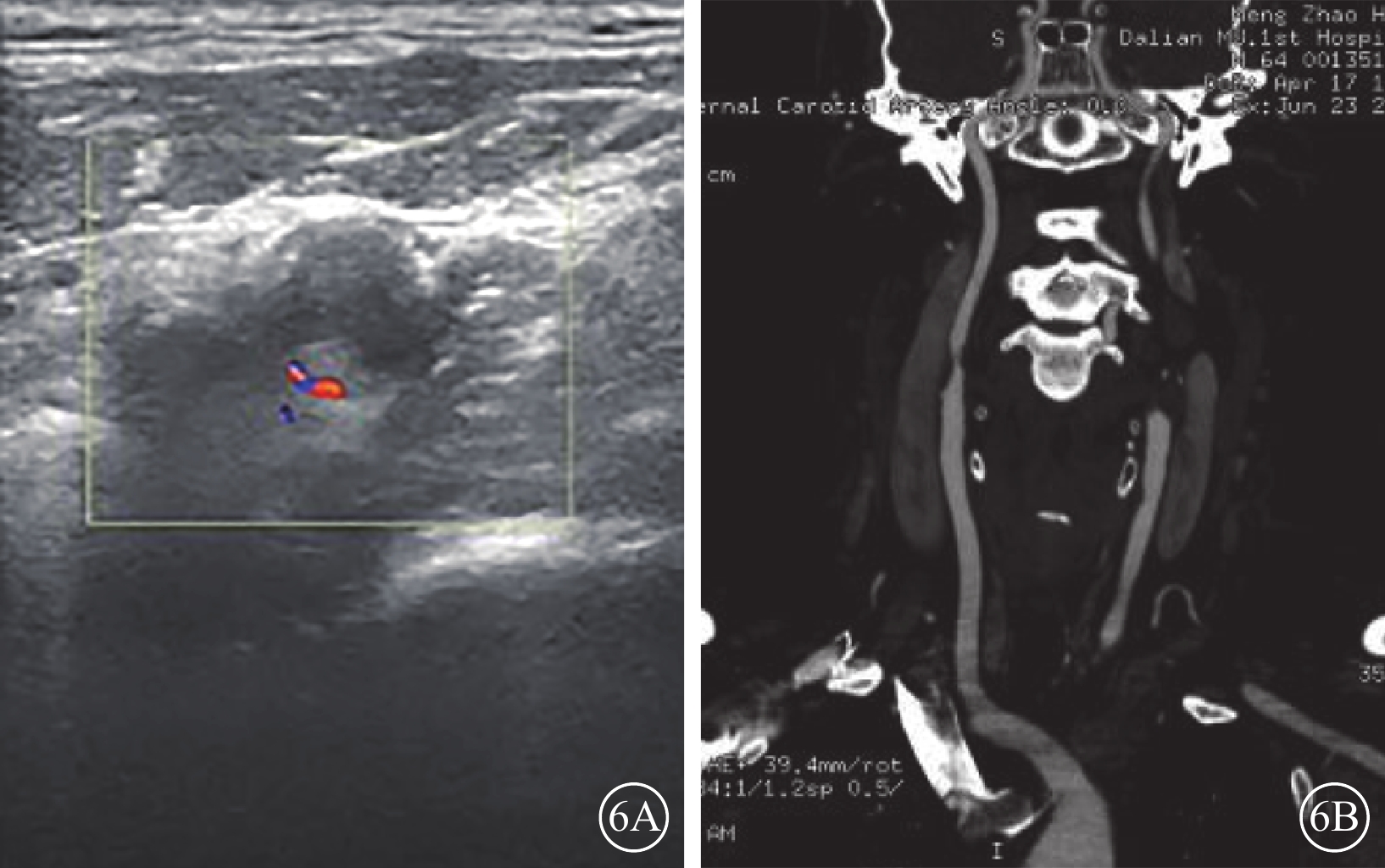 圖6
頸部大血管彩色多普勒超聲及頸椎基底動脈CT血管造影。6A. 頸部大血管彩色多普勒超聲,右側頸內動脈狹窄伴斑塊形成;6B. 頸椎基底動脈CT血管造影,右側頸內動脈起始處管腔重度狹窄,左側頸內動脈起始處管腔閉塞
圖6
頸部大血管彩色多普勒超聲及頸椎基底動脈CT血管造影。6A. 頸部大血管彩色多普勒超聲,右側頸內動脈狹窄伴斑塊形成;6B. 頸椎基底動脈CT血管造影,右側頸內動脈起始處管腔重度狹窄,左側頸內動脈起始處管腔閉塞
討論 睫狀視網膜動脈來自睫狀后短動脈,約32%的眼存在該動脈,多分布于視盤顳側,也可分布于視盤上方[1, 2]。約19%的眼該動脈為黃斑區視網膜供應血液,故而一旦發生阻塞則會在短時間內造成中心視力喪失[3]。CLRAO的預后根據患者病情各不相同,當無合并其他眼部疾病時,90%的患者可有0.5或者更好的視力,60%的患者甚至可恢復到1.0[4]。然而這一良好的預后,往往會讓臨床醫師忽視患者已存在的全身性疾病。
眼底動脈屬于全身小動脈系統,其阻塞的發生可能預示著心腦等血管系統已存在了一定的病理改變。Sharma等[5]認為,造成視網膜動脈阻塞(RAO)發病的最主要原因是頸動脈粥樣硬化性疾病中的栓子脫落。Savino等[6]曾報道了RAO患者存活率為5.5年,而在同年齡段人中該數值為15.4年。Bruno等[7]發現,存在視網膜動脈栓子的患者9年內死亡率為56%,高于同年齡段無栓子的27%。以上結果皆證實了RAO的發生是對全身血管系統病變早期發現及診斷的預示。近年,Munk等[8]報道了以CLRAO發病首次就診的患者,在全身檢查過程中發現了未確診的頸動脈閉塞性疾病。頸動脈狹窄可導致顱內灌注壓降低,影響腦血流動力學;缺血性腦卒中的風險會隨著頸內動脈狹窄嚴重程度的增加而增加。頸內動脈狹窄程度小于75%的患者,約有12.7%的概率發生腦梗死與腦缺血發作;而當狹窄程度超過75%時,發生率則高達60.0%。頸動脈支架放置可改善癥狀性和無癥狀患者的腦灌注,對于預防及改善腦卒中具有重大意義[9, 10]。本例患者同樣以CLRAO為首診,頸部血管彩色超聲及頸椎基動脈CT血管造影均提示頸動脈斑塊形成、閉塞,并具有了手術指征。本例患者的診治經驗提示眼科醫師在治療RAO的同時一定要重視相關基礎疾病并及時治療,以盡量避免阻塞性血管疾病的再次發生,降低更為嚴重病癥發生的概率,提高生存質量甚至延長壽命。
患者男,64歲。因右眼突發視物不清2 d于2017年6月20日到我院眼科就診。既往高血壓病10年,未規律用藥。入院查體,患者神清語明,四肢肌力Ⅴ級,未見明顯腦缺血相關神經系統癥狀及體征。眼部檢查:右眼視力數指/20 cm,左眼視力0.8。右眼眼前節未見明顯異常。眼底檢查,視盤邊界清晰,乳斑束區視網膜可見一類橫橢圓形黃白色水腫區;其余視網膜顏色正常,動脈細,反光增強,靜脈走形未見明顯異常,動靜脈比約1:3,黃斑中心凹反光消失(圖1A)。左眼眼底未見明顯異常。雙眼眼壓19 mmHg(1 mmHg=0.133 kPa)。熒光素眼底血管造影(FFA)檢查,右眼視盤顳側至黃斑區可見片狀背景熒光遮蔽(圖1B)。光相干斷層掃描(OCT)檢查,右眼黃斑鼻側視網膜內層結構水腫增厚(圖2)。診斷:右眼睫狀視網膜動脈阻塞(CLRAO)。
 圖1
右眼彩色眼底及FFA像。1A. 彩色眼底像,乳斑束區視網膜可見一類橫橢圓形黃白色水腫區;1B. FFA像,視盤顳側至黃斑區可見片狀背景熒光遮蔽
圖1
右眼彩色眼底及FFA像。1A. 彩色眼底像,乳斑束區視網膜可見一類橫橢圓形黃白色水腫區;1B. FFA像,視盤顳側至黃斑區可見片狀背景熒光遮蔽
 圖2
右眼OCT像。黃斑鼻側視網膜內層結構水腫增厚
圖2
右眼OCT像。黃斑鼻側視網膜內層結構水腫增厚
入院后給予擴血管、降眼壓、營養神經、吸氧等對癥支持治療。治療后第3天,患者訴右眼顳側視野范圍較入院時增大,視力0.3;治療后第5天提升至0.5;治療后第11天提升至0.8?2。治療后1周視野檢查,右眼視盤至黃斑區域視野缺損(圖3)。治療后2周,視網膜水腫基本消退。OCT檢查,鼻側視網膜厚度較治療前明顯下降(圖4)。治療后4周,右眼視力恢復至1.0,視網膜水腫基本消退(圖5A),視野缺損范圍明顯縮小(圖5B)。此后多次隨訪視力穩定于1.0。

 圖4
治療后2周右眼OCT像。黃斑鼻側視網膜內層結構水腫基本消退,厚度降低
圖4
治療后2周右眼OCT像。黃斑鼻側視網膜內層結構水腫基本消退,厚度降低
 圖5
治療后4周右眼彩色眼底像及視野像。5A. 彩色眼底像,視網膜水腫基本消退;5B. 視野像,視野缺損范圍明顯縮小
圖5
治療后4周右眼彩色眼底像及視野像。5A. 彩色眼底像,視網膜水腫基本消退;5B. 視野像,視野缺損范圍明顯縮小
入院后頸部血管彩色超聲,雙側頸動脈內中膜增厚欠光滑伴斑塊形成;右側頸內動脈狹窄近閉塞(圖6A)、左側頸內動脈近閉塞;右側椎動脈搏動指數增大;基底動脈血流速度增快;左側椎動脈血流速度未見明顯異常。頸椎基底動脈CT血管造影,雙側頸總動脈、右側頸內動脈起始處軟斑塊伴管腔狹窄,右側頸內動脈起始處管腔重度狹窄;左側頸內動脈起始處管腔閉塞(圖6B);雙側眼動脈細,右側為著;左側大腦前動脈A1段變細,左側大腦后動脈P1段管腔粗細欠均。總膽固醇、甘油三酯、低密度脂蛋白、血流變粘度均升高。介入科會診后診斷:雙側頸動脈重度狹窄。建議行進一步介入手術治療。患者于2017年7月21日于介入科局部麻醉下行腦血管造影及左側頸動脈支架植入手術。手術后全身予抗凝、抗血小板、改善微循環等對癥支持治療以改善腦供血。
 圖6
頸部大血管彩色多普勒超聲及頸椎基底動脈CT血管造影。6A. 頸部大血管彩色多普勒超聲,右側頸內動脈狹窄伴斑塊形成;6B. 頸椎基底動脈CT血管造影,右側頸內動脈起始處管腔重度狹窄,左側頸內動脈起始處管腔閉塞
圖6
頸部大血管彩色多普勒超聲及頸椎基底動脈CT血管造影。6A. 頸部大血管彩色多普勒超聲,右側頸內動脈狹窄伴斑塊形成;6B. 頸椎基底動脈CT血管造影,右側頸內動脈起始處管腔重度狹窄,左側頸內動脈起始處管腔閉塞
討論 睫狀視網膜動脈來自睫狀后短動脈,約32%的眼存在該動脈,多分布于視盤顳側,也可分布于視盤上方[1, 2]。約19%的眼該動脈為黃斑區視網膜供應血液,故而一旦發生阻塞則會在短時間內造成中心視力喪失[3]。CLRAO的預后根據患者病情各不相同,當無合并其他眼部疾病時,90%的患者可有0.5或者更好的視力,60%的患者甚至可恢復到1.0[4]。然而這一良好的預后,往往會讓臨床醫師忽視患者已存在的全身性疾病。
眼底動脈屬于全身小動脈系統,其阻塞的發生可能預示著心腦等血管系統已存在了一定的病理改變。Sharma等[5]認為,造成視網膜動脈阻塞(RAO)發病的最主要原因是頸動脈粥樣硬化性疾病中的栓子脫落。Savino等[6]曾報道了RAO患者存活率為5.5年,而在同年齡段人中該數值為15.4年。Bruno等[7]發現,存在視網膜動脈栓子的患者9年內死亡率為56%,高于同年齡段無栓子的27%。以上結果皆證實了RAO的發生是對全身血管系統病變早期發現及診斷的預示。近年,Munk等[8]報道了以CLRAO發病首次就診的患者,在全身檢查過程中發現了未確診的頸動脈閉塞性疾病。頸動脈狹窄可導致顱內灌注壓降低,影響腦血流動力學;缺血性腦卒中的風險會隨著頸內動脈狹窄嚴重程度的增加而增加。頸內動脈狹窄程度小于75%的患者,約有12.7%的概率發生腦梗死與腦缺血發作;而當狹窄程度超過75%時,發生率則高達60.0%。頸動脈支架放置可改善癥狀性和無癥狀患者的腦灌注,對于預防及改善腦卒中具有重大意義[9, 10]。本例患者同樣以CLRAO為首診,頸部血管彩色超聲及頸椎基動脈CT血管造影均提示頸動脈斑塊形成、閉塞,并具有了手術指征。本例患者的診治經驗提示眼科醫師在治療RAO的同時一定要重視相關基礎疾病并及時治療,以盡量避免阻塞性血管疾病的再次發生,降低更為嚴重病癥發生的概率,提高生存質量甚至延長壽命。